瞼裂斑
部位:侷限於球結膜,不侵入角膜。
**形態:**黃白色隆起。三角形至橢圓形。
**治療:**通常觀察追蹤。發炎時使用眼藥水治療。

瞼裂斑(pinguecula)是在瞼裂部球結膜上、以角膜緣為基底發生的黃白色至黃褐色小隆起。它是一種纖維脂肪變性組織,不侵犯角膜。名稱源自拉丁語 pinguis(脂肪)。通常無結構,但有時內部可見分葉狀結構。常呈以角膜側為底邊的三角形,也可呈橢圓形或不規則形。
盛行率隨年齡增長而增加,超過50歲後,大多數人或多或少均可見。這是最常見的結膜變性,也是最顯著的年齡相關變化之一。長期以來已知低緯度地區好發,推測與紫外線有因果關係。好發於鼻側,也可出現在顳側或雙側。通常為雙眼性。
瞼裂斑隨年齡增長而急劇增加。在西班牙一般人群為基礎的流行病學調查(O Salnés研究)中,報告40歲以上人群瞼裂斑盛行率約為47.9%,鼻側為47.2%,顳側為6.0%1)。同一調查顯示瞼裂斑的發生頻率顯著高於翼狀胬肉,年齡和戶外活動時間被確定為獨立風險因子1)。在南印度的社區居民調查中報告了以戶外工作者和老年人為主的更高盛行率,戶外工作時間和年齡被確定為風險因子2)。雖然日本缺乏專門的人群基礎研究,但作為年齡相關變化,超過50歲後幾乎普遍可見。
翼狀贅片(瞼裂斑)儘管盛行率高,但很少出現症狀,常在常規診療中偶然發現。然而從流行病學角度來看,瞼裂斑本身的存在被認為是結膜鬆弛症和乾眼症的危險因子,TFOS DEWS III 也將其列為眼表面解剖不規則的代表性例子3)。
ICD-10編碼:H11.1。
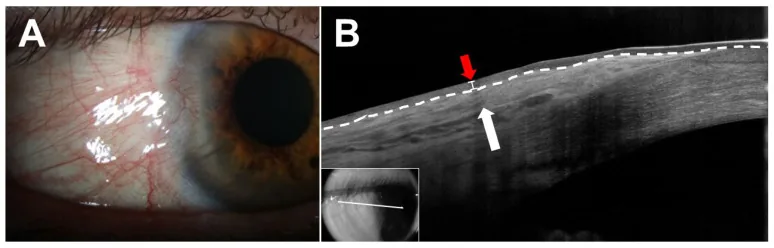
大多數瞼裂斑無症狀。除了外觀上的顧慮外常無其他主訴,常在健康檢查或其他疾病診療中偶然發現。
出現症狀時,以下所見具有代表性。
紫外線(UV)暴露與瞼裂斑的發生密切相關,推測其發病機轉與翼狀贅肉相似3,4)。結膜上皮下的膠原蛋白、彈性蛋白等蛋白質因糖化或消旋化等轉譯後修飾而變得難以降解,形成異常凝聚物
在分子層級,UV暴露引起的DNA損傷反應導致核內p53蛋白表現上升已在瞼裂斑及翼狀胬肉中被報導4)。在翼狀胬肉中已確認p53與MDM2(mouse double minute 2)的表現增強,位於相同UV誘發性變異譜系上的瞼裂斑也被認為涉及類似機轉。
翼狀胬肉和瞼裂斑均好發於鼻側的原因被認為是,光線從內側穿過角膜時在鼻側角膜緣區域聚焦,而鼻子的陰影減弱了顳側的光強度。此光學聚焦機制被廣泛引用為翼狀胬肉的病理模型4)。
瞼裂斑
部位:侷限於球結膜,不侵入角膜。
**形態:**黃白色隆起。三角形至橢圓形。
**治療:**通常觀察追蹤。發炎時使用眼藥水治療。
翼狀胬肉
**部位:**從結膜向角膜呈三角形侵入。
**形態:**富含血管的白色膜狀組織。破壞Bowman膜。
**治療:**視力障礙時手術(如結膜瓣移植術)。
有觀點認為瞼裂斑可能是翼狀胬肉的前驅病變。發炎性瞼裂斑伴有鼻側角膜上皮缺損時,進展為翼狀胬肉的風險較高。但並非所有瞼裂斑都會進展為翼狀胬肉,且進展緩慢。
瞼裂斑被認為是翼狀胬肉的前驅病變,但並非所有病例都會進展為翼狀胬肉。增長緩慢,紫外線防護可能有助於抑制進展。與翼狀胬肉的差異請參考上方的比較表。
瞼裂斑透過裂隙燈顯微鏡檢查即可輕鬆診斷。通常不需要特殊檢查。
通常不需要進行活檢以進行組織病理學確認,但在非典型病例中,可能需要進行以與結膜上皮內腫瘤(CIN)鑑別。
| 疾病 | 鑑別診斷要點 |
|---|---|
| 翼狀胬肉 | 呈三角形侵入角膜。破壞Bowman膜。 |
| 假性翼狀胬肉(pseudopterygium) | 外傷或炎症後結膜與角膜沾黏形成的疤痕組織 |
| 結膜上皮內腫瘤(CIN/OSSN) | 充血、色素沉著、乳頭狀增生。非典型病例需進行切片檢查。 |
| 角膜緣皮樣瘤 | 先天性、黃白色隆起,橫跨角膜緣 |
| 結膜痣 | 色素性病變,自幼存在 |
瞼裂斑的本質是結膜上皮下的彈性纖維變性。
無症狀的瞼裂斑無需治療,僅需觀察追蹤即可。重要的是向患者說明其沒有惡變風險,且是可能緩慢增大的年齡相關性變化。
瞼裂斑發生炎症時(瞼裂斑炎)進行點眼藥治療。日本代表性的眼科治療指南建議以下合併處方。
此外,非類固醇抗發炎藥(NSAID)滴眼液(如吲哚美辛滴眼液等)用於減輕炎症症狀。日本的裂隙燈顯微鏡診療書中也強調「瞼裂斑炎的治療中類固醇滴眼液是有效的」。
對於因淚液分布異常引起的乾眼樣症狀,處方人工淚液或玻尿酸鈉滴眼液(0.1%或0.3%),以穩定淚膜。
類固醇滴眼液的使用原則上應限於短期。長期使用有眼壓升高和白內障的風險,因此症狀改善後應儘快減量並停藥。
當內科治療無效、妨礙隱形眼鏡配戴或外觀上明顯時,考慮手術切除。在瞼裂斑階段,很少積極切除,優先進行保守治療。
瞼裂斑在TFOS DEWS III中被列為眼表解剖學異常的代表性例子,明確指出它透過縮短淚膜破裂時間(TBUT)和引起淚液分佈異常來誘導和加重乾眼3)。臨床上推薦以下階梯式治療。
瞼裂斑和結膜鬆弛症(conjunctivochalasis)具有共同的風險因素,瞼裂斑的存在也被報告為結膜鬆弛症的獨立風險因素3)。在淚液動力學不良導致難治的病例中,應同時評估這兩種情況。
外科切除是可能的,但有復發的風險,充血也可能無法完全消失。僅出於美容原因進行切除應謹慎考慮,通常首先嘗試保守治療(人工淚液、低濃度類固醇眼藥水)。當瞼裂斑炎反覆發作或妨礙隱形眼鏡佩戴時,手術可能是合適的。
瞼裂斑的本質是結膜上皮下膠原纖維變性和異常蛋白質的積累。紫外線暴露導致結膜上皮下的膠原纖維紊亂,發生彈性纖維變性(elastoid degeneration)。膠原蛋白和彈性蛋白等蛋白質經過糖化或外消旋化等轉譯後修飾後,不易被蛋白酶分解。這些抗分解的蛋白質作為異常聚積物積累,形成黃白色隆起。
在瞼裂斑和翼狀贅片的上皮中,觀察到核內p53蛋白表現上升。p53是一種腫瘤抑制因子,通常在細胞壓力下誘導細胞凋亡或細胞週期停滯。翼狀贅片研究報告指出,p53與其拮抗因子MDM2皆呈現強表現,p53被滯留在細胞質中而無法發揮轉錄活性4)。此外,研究顯示MDM2拮抗劑Nutlin重新活化p53,可選擇性誘導翼狀贅片細胞凋亡4)。瞼裂斑被認為與翼狀贅片同屬紫外線誘發的退化性病變譜系,這些分子機制也可應用於理解瞼裂斑的病理機轉。
瞼裂斑的隆起改變了眼瞼和眼球表面的對位關係,影響淚液的分佈和功能3)。當隆起明顯時,淚液半月板出現不連續,在鄰近的角膜周邊部形成乾燥性凹窩(delle)。TFOS DEWS III將瞼裂斑視為“眼表面解剖學不規則”的代表性例子之一,並明確指出其對乾眼病理的貢獻3)。也有研究顯示,手術切除改善眼表面不規則後,乾眼的徵兆和症狀可得到減輕3)。