Pingüécula
Localización: Permanece en la conjuntiva bulbar y no invade la córnea.
Forma: Elevación de color amarillo-blanco. Triangular a elíptica.
Tratamiento: Generalmente observación. Colirios en caso de inflamación.

La pingüécula es una pequeña elevación de color blanco-amarillento a marrón-amarillento que se desarrolla en la conjuntiva bulbar de la región interpalpebral, con el limbo corneal como base. Es un tejido degenerativo fibroadiposo que no invade la córnea. El nombre deriva del latín pinguis (grasa). Con frecuencia carece de estructura, aunque en ocasiones puede observarse una estructura lobulada interna. Suele adoptar forma triangular con la base en el lado corneal, y también puede ser ovalada o irregular.
La prevalencia aumenta con la edad y, a partir de los 50 años, se observa en mayor o menor medida en la mayoría de las personas. Es la degeneración conjuntival más común y uno de los cambios relacionados con la edad más notorios. Se sabe desde hace tiempo que es más frecuente en regiones de baja latitud, lo que sugiere una relación causal con la radiación ultravioleta. Es más frecuente en el lado nasal, pero también puede aparecer en el lado temporal o en ambos. Por lo general es bilateral.
La pingüécula aumenta bruscamente con la edad. En un estudio epidemiológico de base poblacional en España (estudio O Salnés), se reportó una prevalencia de pingüécula de aproximadamente 47,9% en mayores de 40 años, con un 47,2% en el lado nasal y un 6,0% en el lado temporal1). El mismo estudio encontró que la pingüécula era significativamente más frecuente que el pterigión, y la edad y el tiempo de actividad al aire libre se identificaron como factores de riesgo independientes1). En una encuesta comunitaria en el sur de la India, se reportaron tasas de prevalencia aún más altas, especialmente entre trabajadores al aire libre y personas mayores, identificándose las horas de trabajo al aire libre y la edad como factores de riesgo2). Aunque los estudios poblacionales específicos de Japón son escasos, como cambio relacionado con la edad se observa casi universalmente después de los 50 años.
La pingüécula rara vez causa síntomas a pesar de su alta prevalencia y, a menudo, se descubre de forma incidental durante exámenes de rutina. Sin embargo, epidemiológicamente, la presencia de pingüécula en sí misma se reconoce como un factor de riesgo para la conjuntivocalasia y la enfermedad del ojo seco, y también está documentada en el informe TFOS DEWS III como un ejemplo representativo de irregularidad anatómica de la superficie ocular3).
Código ICD-10: H11.1.
La pingüécula es un cambio no maligno relacionado con la edad y no se vuelve maligna. Puede agrandarse lentamente pero no causa deterioro visual. Sin embargo, puede ser necesaria la diferenciación de otras lesiones conjuntivales como la neoplasia intraepitelial conjuntival (CIN) o el nevus conjuntival. Para más detalles, consulte la sección Diagnóstico y Métodos de Examen.
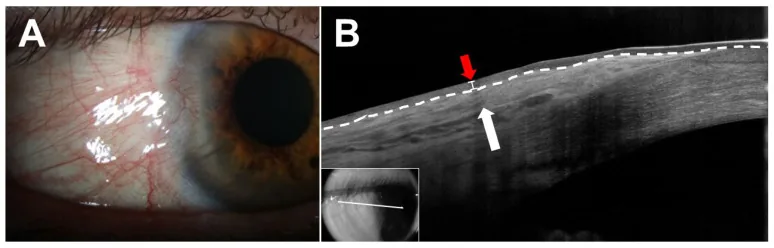
La mayoría de las pingüéculas son asintomáticas. Los pacientes a menudo no tienen más quejas que la preocupación por su apariencia y se descubren incidentalmente durante chequeos de salud o exámenes por otras enfermedades.
Cuando se presentan síntomas, los siguientes hallazgos son representativos.
La exposición a la radiación ultravioleta (UV) está profundamente implicada en el desarrollo de la pingüécula, y se sospecha una patogenia similar a la formación del pterigión3,4). Se cree que las proteínas como el colágeno y la elastina del tejido subconjuntival experimentan modificaciones postraduccionales como la glicación o racemización, volviéndose resistentes a la degradación y formando agregados anormales
A nivel molecular, la elevación de la expresión de la proteína p53 nuclear como respuesta al daño del ADN inducido por la radiación UV se ha reportado tanto en la pingüécula como en el pterigión4). En el pterigión se ha confirmado el aumento de la expresión de p53 y MDM2 (mouse double minute 2), y se cree que un mecanismo similar está implicado en la pingüécula, que se encuentra en el mismo espectro degenerativo inducido por UV.
La razón por la que tanto el pterigión como la pingüécula ocurren con mayor frecuencia en el lado nasal es que la luz que pasa medialmente a través de la córnea se enfoca en el área del limbo nasal, mientras que la sombra de la nariz reduce la intensidad de la luz en el lado temporal. Este mecanismo de enfoque óptico se cita ampliamente como un modelo patológico del pterigión4).
Pingüécula
Localización: Permanece en la conjuntiva bulbar y no invade la córnea.
Forma: Elevación de color amarillo-blanco. Triangular a elíptica.
Tratamiento: Generalmente observación. Colirios en caso de inflamación.
Pterigión
Localización: Invasión triangular desde la conjuntiva hacia la córnea.
Forma: Tejido membranoso blanco con abundantes vasos sanguíneos. Destruye la membrana de Bowman.
Tratamiento: Cirugía cuando hay deterioro de la función visual (p. ej., trasplante de colgajo conjuntival).
Algunos consideran que la pingüécula puede ser una lesión precursora del pterigión. Se considera que la pingüécula inflamatoria con defecto epitelial corneal nasal conlleva un alto riesgo de progresión a pterigión. Sin embargo, no todas las pingüéculas progresan a pterigión, y la progresión es lenta.
Se considera que la pingüécula puede ser una lesión precursora del pterigión, pero no todos los casos progresan a pterigión. El crecimiento es lento y la protección contra la radiación ultravioleta puede ayudar a retardar la progresión. Consulte la tabla comparativa anterior para ver las diferencias con el pterigión.
La pingüécula se diagnostica fácilmente mediante lámpara de hendidura. Por lo general, no se requieren pruebas especiales.
Por lo general, no se necesita una biopsia para confirmación histopatológica, pero puede estar indicada en casos atípicos para diferenciar de neoplasia intraepitelial conjuntival (CIN).
| Enfermedad | Puntos clave para el diagnóstico diferencial |
|---|---|
| Pterigión | Invade la córnea en forma triangular. Destruye la membrana de Bowman. |
| Seudopterigión (pseudopterygium) | Tejido cicatricial por adhesión conjuntival a la córnea tras traumatismo o inflamación |
| Neoplasia intraepitelial conjuntival (CIN/OSSN) | Hiperemia, pigmentación, crecimiento papilar. Los casos atípicos requieren biopsia. |
| Dermoides limbares corneales | Congénito, elevación de color amarillo-blanquecino, que cruza el limbo corneal |
| Nevo conjuntival | Lesión pigmentada, presente desde la infancia |
La esencia del pinguécula es la degeneración de las fibras elásticas debajo del epitelio conjuntival.
El pinguécula asintomático no requiere tratamiento; solo es suficiente la observación. Es importante explicar al paciente que no hay riesgo de transformación maligna y que se trata de un cambio relacionado con la edad que puede aumentar lentamente.
Cuando se produce inflamación en el pinguécula (pingueculitis), se administra tratamiento con gotas oftálmicas. Las guías representativas de tratamiento oftalmológico japonés recomiendan la siguiente pauta combinada.
Adicionalmente, los colirios antiinflamatorios no esteroideos (AINE) (como la solución oftálmica de indometacina) se utilizan para reducir los síntomas inflamatorios. El hecho de que “los colirios de corticosteroides son eficaces para el tratamiento de la pingüécula inflamada” también se destaca en los textos clínicos japoneses de lámpara de hendidura.
Para los síntomas similares al ojo seco causados por una distribución anormal de la lágrima, se recetan lágrimas artificiales o colirio de hialuronato de sodio (0,1% o 0,3%) para estabilizar la película lagrimal.
El uso de colirios de corticosteroides debe limitarse, en principio, al corto plazo. El uso prolongado conlleva riesgos de aumento de la presión intraocular y cataratas, por lo que se debe reducir la dosis y suspenderlo rápidamente después de la mejoría de los síntomas.
Se considera la escisión quirúrgica cuando el tratamiento médico no es efectivo, cuando interfiere con el uso de lentes de contacto o cuando es cosméticamente prominente. En la etapa de pingüécula, rara vez se realiza una escisión activa y se prioriza el tratamiento conservador.
La pingüécula se menciona en el TFOS DEWS III como un ejemplo representativo de anomalías anatómicas de la superficie ocular, y se indica claramente que induce y exacerba el ojo seco a través del acortamiento del tiempo de ruptura de la película lagrimal (TBUT) y anomalías en la distribución lagrimal3). Clínicamente, se recomienda el siguiente tratamiento escalonado.
La pingüécula y la conjunctivochalasis comparten factores de riesgo, y la presencia de pingüécula también se ha reportado como un factor de riesgo independiente para la conjunctivochalasis3). En casos donde la dinámica lagrimal deficiente conduce a síntomas refractarios, evalúe ambas condiciones conjuntamente.
La extirpación quirúrgica es posible, pero existe riesgo de recurrencia y el enrojecimiento puede no desaparecer por completo. La extirpación solo por razones cosméticas debe considerarse con precaución; generalmente se intenta primero el tratamiento conservador (lágrimas artificiales, gotas oftálmicas de corticosteroides de baja concentración). La cirugía puede estar indicada cuando la pingüeculitis se repite con frecuencia o interfiere con el uso de lentes de contacto.
La naturaleza fundamental de la pingüécula es la degeneración de las fibras de colágeno debajo del epitelio conjuntival y la acumulación de proteínas anormales. La exposición a la luz ultravioleta altera las fibras de colágeno subepiteliales conjuntivales, provocando una degeneración elastoide (elastoid degeneration). Cuando las proteínas como el colágeno y la elastina sufren modificaciones postraduccionales como la glicación o la racemización, se vuelven resistentes a la degradación por proteasas. Estas proteínas resistentes a la degradación se acumulan como agregados anormales, formando elevaciones de color amarillo-blanquecino.
En el epitelio de la pingüécula y el pterigión se observa un aumento de la expresión nuclear de la proteína p53. p53 es un supresor tumoral que normalmente induce apoptosis o detención del ciclo celular en respuesta al estrés celular. En estudios de pterigión, se ha reportado que tanto p53 como su antagonista MDM2 están sobreexpresados, con p53 atrapado en el citoplasma sin poder ejercer su actividad transcripcional4). Además, se ha demostrado que la reactivación de p53 mediante el antagonista de MDM2, Nutlin, puede inducir apoptosis selectivamente en células de pterigión4). Se considera que la pingüécula se encuentra en el mismo espectro degenerativo inducido por UV que el pterigión, y estos mecanismos moleculares también pueden aplicarse para comprender la patogenia de la pingüécula.
La elevación de la pingüécula altera la alineación entre el párpado y la superficie ocular, afectando la distribución y función de la película lagrimal3). Cuando la elevación es pronunciada, se produce una discontinuidad del menisco lagrimal, formando una delle (laguna seca) en la córnea periférica adyacente. El informe TFOS DEWS III trata la pingüécula como un ejemplo representativo de «irregularidad anatómica de la superficie ocular» y señala explícitamente su contribución a la patología del ojo seco3). También se ha sugerido que cuando la irregularidad de la superficie ocular mejora tras la escisión quirúrgica, los signos y síntomas del ojo seco se reducen3).