اللويحة الصفراء
الموقع: يبقى على ملتحمة المقلة ولا يغزو القرنية.
الشكل: بروز أصفر-أبيض. مثلثي إلى بيضاوي.
العلاج: عادة المراقبة. قطرات للعين عند الالتهاب.

الظفرة (pinguecula) هي ارتفاع صغير يميل لونه من الأبيض المصفر إلى البني المصفر، يظهر على ملتحمة مقلة العين في منطقة الشق الجفني، ويتخذ حوف القرنية كقاعدة له. وهي نسيج تنكسي ليفي دهني لا يغزو القرنية. الاسم مشتق من الكلمة اللاتينية pinguis (دهن). غالبًا ما تكون غير بنيوية، ولكن قد يُلاحظ أحيانًا بنية مفصصة داخليًا. غالبًا ما تتخذ شكل مثلث قاعدته باتجاه القرنية، وقد تتخذ شكلًا بيضاويًا أو غير منتظم أيضًا.
يزداد معدل الانتشار مع تقدم العمر، وبعد سن الخمسين يُلاحظ بدرجات متفاوتة لدى معظم الناس. وهو أكثر تنكسات الملتحمة شيوعًا، ويُعد أحد أبرز التغيرات المرتبطة بالعمر. من المعروف منذ القدم أنه يحدث بشكل أكثر شيوعًا في المناطق منخفضة الخطوط العرض، مما يشير إلى وجود علاقة سببية مع الأشعة فوق البنفسجية. يحدث بشكل أكثر شيوعًا في الجانب الأنفي، ولكنه قد يظهر أيضًا في الجانب الصدغي أو في كلا الجانبين. عادة ما يكون ثنائي العينين.
تزداد الظفرة بشكل حاد مع تقدم العمر. في دراسة وبائية قائمة على عموم السكان في إسبانيا (دراسة O Salnés)، تم الإبلاغ عن أن معدل انتشار الظفرة لدى الأشخاص الذين تبلغ أعمارهم 40 عامًا فأكثر يبلغ حوالي 47.9%، منها 47.2% في الجانب الأنفي و6.0% في الجانب الصدغي1). وجدت الدراسة نفسها أن الظفرة أكثر شيوعًا بشكل ملحوظ من الظفرة الحقيقية (pterygium)، وتم تحديد العمر ووقت النشاط في الهواء الطلق كعوامل خطر مستقلة1). في مسح مجتمعي في جنوب الهند، تم الإبلاغ عن معدلات انتشار أعلى، خاصة بين العاملين في الهواء الطلق وكبار السن، وتم تحديد ساعات العمل في الهواء الطلق والعمر كعوامل خطر2). على الرغم من ندرة الدراسات السكانية الخاصة باليابان، إلا أنه كتغير مرتبط بالعمر يُلاحظ بشكل شبه عالمي بعد سن الخمسين.
نادرًا ما تسبب الظفرة أعراضًا على الرغم من ارتفاع معدل انتشارها، وغالبًا ما يتم اكتشافها عرضيًا أثناء الفحوصات الروتينية. ومع ذلك، من الناحية الوبائية، يُعترف بوجود الظفرة بذاته كعامل خطر لارتخاء الملتحمة ومرض جفاف العين، وهو مُدرَج أيضًا في تقرير TFOS DEWS III كمثال تمثيلي لعدم انتظام تشريح سطح العين3).
رمز ICD-10: H11.1.
الظفرة هي تغير غير خبيث مرتبط بالعمر ولا تتحول إلى خبيثة. قد تتضخم ببطء ولكنها لا تسبب ضعفًا في الرؤية. ومع ذلك، قد يكون من الضروري التفريق بينها وبين آفات الملتحمة الأخرى مثل الورم الظهاري داخل الظهارة الملتحمية (CIN) أو وحمة الملتحمة. للحصول على التفاصيل، راجع قسم التشخيص وطرق الفحص.
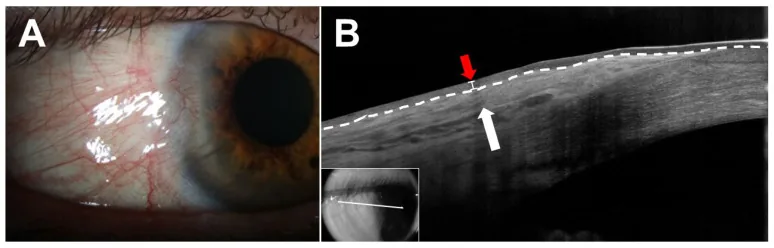
معظم حالات الظفرة تكون بدون أعراض. غالبًا لا يكون لدى المرضى شكاوى سوى القلق بشأن مظهرها، ويتم اكتشافها عرضيًا أثناء الفحوصات الصحية أو فحوصات الأمراض الأخرى.
عند حدوث الأعراض، تكون النتائج التالية ممثلة.
يرتبط التعرض للأشعة فوق البنفسجية (UV) ارتباطًا وثيقًا بتطور الشحمة الصفراء، ويُفترض أن إمراضيته مشابهة لتكوين الظفرة3,4). يُعتقد أن البروتينات مثل الكولاجين والإيلاستين في النسيج تحت الملتحمة تخضع لتعديلات ما بعد الترجمة مثل السكر أو السباق، مما يجعلها مقاومة للتحلل وتشكل تجمعات غير طبيعية
على المستوى الجزيئي، تم الإبلاغ عن زيادة التعبير عن بروتين p53 النووي استجابة لتلف الحمض النووي الناجم عن التعرض للأشعة فوق البنفسجية في كل من الظفرة واللويحة الصفراء4). في الظفرة، تم تأكيد زيادة التعبير عن p53 وMDM2 (mouse double minute 2)، ويُعتقد أن آلية مماثلة تشارك في اللويحة الصفراء التي تقع على نفس طيف التنكس الناجم عن الأشعة فوق البنفسجية.
السبب في أن كلاً من الظفرة واللويحة الصفراء تحدثان بشكل أكثر شيوعاً في الجانب الأنفي يُعتقد أن الضوء المار عبر القرنية من الجهة الإنسية يتركز في منطقة حوف القرنية الأنفي، بينما يضعف ظل الأنف شدة الضوء على الجانب الصدغي. يُستشهد على نطاق واسع بآلية التركيز البصري هذه كنموذج مرضي للظفرة4).
اللويحة الصفراء
الموقع: يبقى على ملتحمة المقلة ولا يغزو القرنية.
الشكل: بروز أصفر-أبيض. مثلثي إلى بيضاوي.
العلاج: عادة المراقبة. قطرات للعين عند الالتهاب.
الظفرة
الموقع: غزو مثلثي من الملتحمة إلى القرنية.
الشكل: نسيج غشائي أبيض غني بالأوعية الدموية. يدمر غشاء بومان.
العلاج: الجراحة عند ضعف الوظيفة البصرية (مثل زرع رفرف الملتحمة).
يعتقد البعض أن الظفرة الكاذبة (pinguecula) يمكن أن تكون آفة سابقة للظفرة الحقيقية (pterygium). يعتبر أن الظفرة الكاذبة الالتهابية المصحوبة بعيب ظهاري قرني أنفي تحمل خطرًا مرتفعًا للتقدم إلى ظفرة حقيقية. ومع ذلك، لا تتقدم جميع الظفرات الكاذبة إلى ظفرة حقيقية، والتقدم بطيء.
يمكن تشخيص الظفرة الكاذبة بسهولة باستخدام الفحص بالمصباح الشقي. لا تتطلب عادة فحوصات خاصة.
عادة لا تكون الخزعة للتأكيد النسيجي المرضي ضرورية، ولكن قد تكون مُشاراً إليها في الحالات غير النمطية للتمييز عن الورم الظهاري داخل الملتحمة (CIN).
| المرض | النقاط الرئيسية للتشخيص التفريقي |
|---|---|
| الظفرة | يغزو القرنية بشكل مثلثي. يدمر غشاء بومان. |
| الظفرة الكاذبة (pseudopterygium) | نسيج ندبي نتيجة التصاق الملتحمة بالقرنية بعد الصدمة أو الالتهاب |
| الورم الظهاري داخل الملتحمة (CIN/OSSN) | احتقان، تصبغ، نمو حليمي. الحالات غير النمطية تتطلب خزعة. |
| الورم الجلداني عند حوف القرنية | خلقي، ارتفاع مصفر مبيض، يمتد عبر حوف القرنية |
| وحمة ملتحمية | آفة مصطبغة، موجودة منذ الطفولة |
جوهر الظفرة هو تنكس الألياف المرنة تحت ظهارة الملتحمة.
الظفرة بدون أعراض لا تحتاج إلى علاج، فقط الملاحظة كافية. من المهم شرح للمريض أنه لا يوجد خطر من التحول الخبيث وأنه تغير مرتبط بالعمر قد يتضخم ببطء.
عند حدوث التهاب في الظفرة (التهاب الظفرة)، يتم العلاج بقطرات العين. توصي الإرشادات اليابانية الممثلة لعلاج العيون بالوصفة المركبة التالية.
بالإضافة إلى ذلك، تُستخدم قطرات العين المضادة للالتهاب غير الستيرويدية (مثل محلول الإندوميتاسين العيني) لتخفيف الأعراض الالتهابية. كما أن حقيقة أن “قطرات الستيرويد العينية فعالة في علاج التهاب الظفرة” يتم التأكيد عليها في كتب التشخيص السريري اليابانية باستخدام المصباح الشقي.
لأعراض شبيهة بجفاف العين الناتجة عن توزيع غير طبيعي للدموع، يتم وصف الدموع الاصطناعية أو قطرات هيالورونات الصوديوم العينية (0.1% أو 0.3%) لتثبيت طبقة الدموع.
يجب أن يقتصر استخدام قطرات الستيرويد العينية من حيث المبدأ على المدى القصير. الاستخدام طويل الأمد يحمل مخاطر ارتفاع ضغط العين وإعتام عدسة العين (الساد)، لذلك يجب تقليل الجرعة وإيقافها فورًا بعد تحسن الأعراض.
يُؤخذ في الاعتبار الاستئصال الجراحي عندما لا يكون العلاج الطبي فعالاً، أو عندما يتعارض مع ارتداء العدسات اللاصقة، أو عندما يكون بارزًا من الناحية التجميلية. في مرحلة الظفرة، نادرًا ما يتم الاستئصال النشط، وتُعطى الأولوية للعلاج المحافظ.
تم ذكر الظفرة في تقرير TFOS DEWS III كمثال ممثل للتشوهات التشريحية لسطح العين، وقد تم توضيح أنها تحفز وتفاقم جفاف العين من خلال تقصير زمن انكسار الغشاء الدمعي (TBUT) واضطرابات توزيع الدموع3).سريريًا، يُوصى بالعلاج التدريجي التالي.
تشترك الظفرة وارتخاء الملتحمة (conjunctivochalasis) في عوامل الخطر، كما تم الإبلاغ عن وجود الظفرة كعامل خطر مستقل لارتخاء الملتحمة3).في الحالات التي تؤدي فيها ديناميكية الدموع الضعيفة إلى أعراض مستعصية، قم بتقييم كلتا الحالتين معًا.
الاستئصال الجراحي ممكن، ولكن هناك خطر من التكرار، وقد لا يختفي الاحمرار تمامًا. يجب النظر بعناية في الاستئصال لأسباب تجميلية فقط؛ وعادةً ما يتم تجربة العلاج التحفظي (الدموع الاصطناعية، قطرات الستيرويد منخفضة التركيز) أولاً. قد يكون الاستئصال الجراحي مناسبًا في حالات التهاب الظفرة المتكرر أو عندما يعيق ارتداء العدسات اللاصقة.
جوهر الظفرة هو تنكس ألياف الكولاجين تحت ظهارة الملتحمة وتراكم البروتينات غير الطبيعية. يؤدي التعرض للأشعة فوق البنفسجية إلى اضطراب ألياف الكولاجين تحت ظهارة الملتحمة، مما يؤدي إلى التنكس المرن (elastoid degeneration). عندما تخضع البروتينات مثل الكولاجين والإيلاستين لتعديلات ما بعد الترجمة مثل الغلكزة أو التصاوغ، فإنها تصبح مقاومة للتحلل بواسطة البروتياز. تتراكم هذه البروتينات المقاومة للتحلل كمجمعات غير طبيعية، مكونة نتوءات صفراء-بيضاء.
في ظهارة اللويحة الصفراء والظفرة، يُلاحظ زيادة التعبير البروتيني لـ p53 داخل النواة. p53 هو مثبط للورم يحفز عادةً موت الخلايا المبرمج أو توقف دورة الخلية استجابةً للإجهاد الخلوي. في دراسات الظفرة، تم الإبلاغ عن أن كلاً من p53 ومناهضه MDM2 يتم التعبير عنهما بقوة، حيث يكون p53 محاصراً في السيتوبلازم وغير قادر على ممارسة نشاطه النسخي4). علاوة على ذلك، فقد ثبت أن إعادة تنشيط p53 بواسطة مضاد MDM2 (نوتلين) يمكن أن يحفز موت الخلايا المبرمج بشكل انتقائي في خلايا الظفرة4). يُعتقد أن اللويحة الصفراء تقع على نفس طيف التنكس الناجم عن الأشعة فوق البنفسجية مثل الظفرة، ويمكن تطبيق هذه الآليات الجزيئية أيضاً لفهم الفيزيولوجيا المرضية للويحة الصفراء.
يغير ارتفاع اللويحة الصفراء المحاذاة بين الجفن وسطح العين، مما يؤثر على توزيع الدموع ووظيفتها3). عندما يكون الارتفاع شديداً، يحدث انقطاع في هلال الدموع، مما يؤدي إلى تكوين ديلة (انخفاض جاف) في القرنية المحيطية المجاورة. يعالج تقرير TFOS DEWS III اللويحة الصفراء كمثال ممثل لـ“عدم الانتظام التشريحي لسطح العين”، وينص بشكل واضح على مساهمتها في أمراض جفاف العين3). كما تشير الدلائل إلى أنه عندما يتحسن عدم انتظام سطح العين بعد الاستئصال الجراحي، تقل علامات وأعراض جفاف العين3).