Pinguecula
Localisation : Limitée à la conjonctive bulbaire, n’envahit pas la cornée.
Forme : Élévation jaune-blanchâtre. Forme triangulaire à ovalaire.
Traitement : Habituellement surveillance simple. Traitement par collyre en cas d’inflammation.

La pinguecula est une petite élévation blanc-jaunâtre à jaune-brunâtre de la conjonctive bulbaire dans la zone de la fente palpébrale, dont la base se situe au niveau du limbe cornéen. Il s’agit d’un tissu de dégénérescence fibro-adipeuse qui n’envahit pas la cornée. Son nom dérive du latin pinguis (graisse). Le plus souvent amorphe, elle peut parfois présenter une structure lobulée interne. Elle a souvent une forme triangulaire avec la base du côté cornéen, mais peut aussi être ovale ou de forme irrégulière.
La prévalence augmente avec l’âge, et elle est observée chez la plupart des personnes de plus de 50 ans à des degrés variables. C’est la dégénérescence conjonctivale la plus fréquente et l’un des changements liés à l’âge les plus visibles. On sait depuis longtemps qu’elle est plus fréquente dans les régions de basse latitude, ce qui suggère une relation causale avec les rayons UV. Elle est plus fréquente du côté nasal, mais peut aussi survenir du côté temporal ou des deux côtés. Elle est généralement bilatérale.
La pinguecula augmente rapidement avec l’âge. Une étude épidémiologique basée sur la population générale espagnole (O Salnés study) a rapporté une prévalence de la pinguecula d’environ 47,9 % chez les personnes de plus de 40 ans, avec 47,2 % du côté nasal et 6,0 % du côté temporal1). Dans la même étude, la pinguecula était significativement plus fréquente que le ptérygion, et l’âge ainsi que le temps d’activité en extérieur ont été identifiés comme des facteurs de risque indépendants1). Une enquête communautaire en Inde du Sud a rapporté une prévalence encore plus élevée, en particulier chez les travailleurs en extérieur et les personnes âgées, l’âge et le temps de travail en extérieur étant identifiés comme facteurs de risque2). Les études populationnelles propres au Japon sont limitées, mais la pinguecula est considérée comme quasi universelle chez les personnes de plus de 50 ans en tant que changement lié à l’âge.
Bien que sa prévalence soit élevée, la pinguecula est souvent asymptomatique et découverte fortuitement lors d’examens de routine. Cependant, sur le plan épidémiologique, la présence même de la pinguecula est reconnue comme un facteur de risque de la conjonctivochalase et du syndrome de l’œil sec, et le TFOS DEWS III la mentionne comme un exemple typique d’irrégularité anatomique de la surface oculaire3).
Code ICD-10 : H11.1.
La pinguecula est une modification bénigne liée à l’âge et ne devient jamais maligne. Elle peut augmenter lentement de volume mais n’entraîne pas de trouble visuel. Cependant, un diagnostic différentiel avec d’autres lésions conjonctivales telles que la néoplasie intraépithéliale conjonctivale (CIN) et le naevus conjonctival peut être nécessaire. Voir la section « Diagnostic et méthodes d’examen » pour plus de détails.
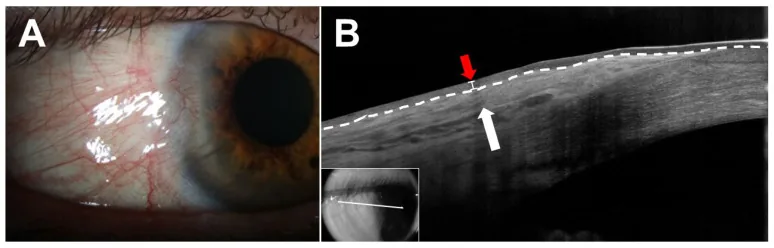
La plupart des pingueculas sont asymptomatiques. En dehors de l’inquiétude concernant l’apparence, il n’y a souvent aucune autre plainte, et elles sont souvent découvertes fortuitement lors d’examens de santé ou de consultations pour d’autres affections.
Lorsque des symptômes sont présents, les signes suivants sont typiques :
L’exposition aux rayons ultraviolets (UV) est profondément impliquée dans le développement de la pinguecula, et un mécanisme pathogène similaire à celui de la formation du ptérygion est suspecté3,4). Les protéines sous-épithéliales conjonctivales, telles que le collagène et l’élastine, subiraient des modifications post-traductionnelles (glycation ou racémisation), devenant ainsi résistantes à la dégradation et formant des amas anormaux.
Au niveau moléculaire, une augmentation de l’expression de la protéine p53 nucléaire en réponse aux dommages à l’ADN causés par l’exposition aux UV a été rapportée dans la pinguecula et le ptérygion4). Dans le ptérygion, une surexpression de p53 et de MDM2 (mouse double minute 2) a été confirmée, et un mécanisme similaire serait impliqué dans la pinguecula, ces deux entités appartenant au même spectre de dégénérescence induite par les UV.
La raison pour laquelle le ptérygion et la pinguecula surviennent plus fréquemment du côté nasal serait que la lumière traversant la cornée en dedans se focalise sur la région du limbe cornéen nasal, tandis que l’ombre du nez atténue l’intensité lumineuse du côté temporal. Ce mécanisme de concentration optique est largement cité comme modèle pathologique du ptérygion4).
Pinguecula
Localisation : Limitée à la conjonctive bulbaire, n’envahit pas la cornée.
Forme : Élévation jaune-blanchâtre. Forme triangulaire à ovalaire.
Traitement : Habituellement surveillance simple. Traitement par collyre en cas d’inflammation.
Ptérygion
Localisation: Pénètre de la conjonctive vers la cornée en forme triangulaire.
Morphologie: Tissu membraneux blanc riche en vaisseaux. Détruit la membrane de Bowman.
Traitement: Chirurgie en cas de trouble fonctionnel visuel (comme la greffe de lambeau conjonctival).
Certains considèrent que la pinguecula peut être une lésion précurseur du ptérygion. Une pinguecula inflammatoire avec déficit épithélial cornéen nasal est considérée comme présentant un risque élevé de progression vers un ptérygion. Cependant, toutes les pingueculas n’évoluent pas vers un ptérygion, et la progression est lente.
La pinguecula est considérée comme pouvant être une lésion précurseur du ptérygion, mais toutes n’évoluent pas vers un ptérygion. La croissance est lente et la protection contre les UV peut potentiellement en inhiber la progression. Pour les différences avec le ptérygion, reportez-vous au tableau comparatif ci-dessus.
Le diagnostic de la pinguecula se fait facilement par examen à la lampe à fente. Des examens spéciaux ne sont généralement pas nécessaires.
La confirmation histopathologique par biopsie n’est généralement pas nécessaire, mais dans les cas atypiques, elle peut être indiquée pour différencier une néoplasie intraépithéliale conjonctivale (CIN).
| Maladie | Points de distinction |
|---|---|
| Ptérygion | Invasion triangulaire de la cornée. Détruit la membrane de Bowman |
| Pseudoptérygion | Tissu cicatriciel où la conjonctive adhère à la cornée après un traumatisme ou une inflammation |
| Néoplasie intraépithéliale conjonctivale (CIN/OSSN) | Hyperhémie, pigmentation, prolifération papillaire. Les cas atypiques nécessitent une biopsie |
| Dermoïde limbique cornéen | Congénital, élévation blanc-jaunâtre, s’étendant sur le limbe cornéen |
| Naevus conjonctival | Lésion pigmentée, présente depuis l’enfance |
L’essence de la pinguecula est une dégénérescence des fibres élastiques sous l’épithélium conjonctival.
La pinguecula asymptomatique ne nécessite aucun traitement, seulement une surveillance. Il est important d’expliquer au patient qu’il n’y a pas de risque de transformation maligne et qu’il s’agit d’un changement lié au vieillissement pouvant lentement augmenter de taille.
Lorsque la pinguecula s’enflamme (pingueculite), un traitement par collyre est instauré. Les recommandations ophtalmologiques japonaises de référence proposent la prescription combinée suivante.
De plus, les collyres anti-inflammatoires non stéroïdiens (AINS) (comme le collyre d’indométacine) sont utilisés pour réduire les symptômes inflammatoires. « Le traitement de la pingueculite par collyre stéroïdien est efficace » est également souligné dans les ouvrages japonais de pratique clinique à la lampe à fente.
Pour les symptômes de type œil sec liés à une distribution anormale du film lacrymal, on prescrit des larmes artificielles ou un collyre d’hyaluronate de sodium (0,1 % ou 0,3 %) afin de stabiliser le film lacrymal.
L’utilisation de collyres stéroïdiens doit en principe être limitée à une courte durée. L’utilisation prolongée comporte un risque d’hypertonie oculaire et de cataracte. Après amélioration des symptômes, il convient de réduire rapidement la dose et d’arrêter le traitement.
L’excision chirurgicale est envisagée en cas d’échec du traitement médical, de gêne pour le port de lentilles de contact, ou d’aspect esthétique visible. Au stade de la pinguecula, l’excision est rarement pratiquée d’emblée ; on privilégie un traitement conservateur.
La pinguecula est citée dans le TFOS DEWS III comme un exemple représentatif d’anomalie anatomique de la surface oculaire, et il est clairement démontré qu’elle induit ou aggrave la sécheresse oculaire via un raccourcissement du temps de rupture du film lacrymal (TBUT) et une distribution anormale des larmes3). Cliniquement, le traitement par étapes suivant est recommandé.
La pinguecula et la conjunctivochalasis partagent des facteurs de risque, et la présence d’une pinguecula a également été rapportée comme un facteur de risque indépendant de conjunctivochalasis3). Chez les patients dont la dynamique lacrymale est altérée, rendant le traitement difficile, il convient d’évaluer les deux affections.
L’excision chirurgicale est possible, mais il existe un risque de récidive et la rougeur peut ne pas disparaître complètement. L’excision pour des raisons purement esthétiques doit être soigneusement envisagée ; en général, un traitement conservateur (larmes artificielles, collyre stéroïdien à faible concentration) est d’abord tenté. La chirurgie peut être indiquée en cas de pingueculite récurrente ou lorsque la pinguecula gêne le port de lentilles de contact.
L’essence de la pinguecula est la dégénérescence des fibres de collagène sous l’épithélium conjonctival et l’accumulation de protéines anormales. L’exposition aux rayons ultraviolets perturbe les fibres de collagène sous l’épithélium conjonctival, provoquant une dégénérescence élastoïde (elastoid degeneration). Lorsque des protéines telles que le collagène et l’élastine subissent des modifications post-traductionnelles comme la glycation ou la racémisation, elles deviennent moins sensibles à la dégradation par les protéases. Ces protéines résistantes à la dégradation s’accumulent sous forme d’agrégats anormaux, formant des élévations blanc-jaunâtre.
Dans l’épithélium de la pinguecula et du ptérygion, on observe une augmentation de l’expression de la protéine p53 intranucléaire. p53 est un suppresseur de tumeur qui induit normalement l’apoptose ou l’arrêt du cycle cellulaire en réponse au stress cellulaire. Dans les études sur le ptérygion, il a été rapporté que p53 et son facteur antagoniste MDM2 sont tous deux fortement exprimés, et que p53 est piégé dans le cytoplasme, incapable d’exercer son activité transcriptionnelle4). De plus, il a été démontré que la réactivation de p53 par l’antagoniste de MDM2, le Nutlin, peut induire sélectivement l’apoptose dans les cellules de ptérygion4). La pinguecula est considérée comme appartenant au même spectre de dégénérescence induite par les UV que le ptérygion, et ces mécanismes moléculaires peuvent également être appliqués à la compréhension de la pathogénie de la pinguecula.
Le soulèvement de la pinguecula modifie l’alignement entre la paupière et la surface oculaire, affectant la distribution et la fonction du film lacrymal3). En cas de soulèvement important, une discontinuité du ménisque lacrymal se produit, formant des zones de sécheresse (delle) dans la région cornéenne périphérique adjacente. Le rapport TFOS DEWS III considère la pinguecula comme l’un des exemples représentatifs d’« irrégularité anatomique de la surface oculaire » et mentionne explicitement sa contribution à la pathologie de la sécheresse oculaire3). Il est également suggéré que lorsque l’irrégularité de la surface oculaire est améliorée par une excision chirurgicale, les signes et symptômes de sécheresse oculaire diminuent3).