Pinguecola
Sede: Limitata alla congiuntiva bulbare, non invade la cornea.
Forma: Rilievo giallo-biancastro. Triangolare o ovale.
Trattamento: Di solito osservazione. In caso di infiammazione, terapia con colliri.

La pinguecola è una piccola elevazione giallo-biancastra o giallo-brunastra della congiuntiva bulbare nella zona della rima palpebrale, che insiste sul limbus corneale. Si tratta di un tessuto degenerativo fibro-adiposo che non invade la cornea. Il nome deriva dal latino pinguis (grasso). Spesso amorfa, ma talvolta può presentare una struttura lobulata. Ha spesso forma triangolare con base rivolta verso la cornea, ma può essere anche ovale o di forma irregolare.
La prevalenza aumenta con l’età e si riscontra in qualche misura nella maggior parte delle persone oltre i 50 anni. È la degenerazione congiuntivale più comune e uno dei cambiamenti legati all’età più evidenti. È noto da tempo che è più frequente alle basse latitudini, suggerendo una correlazione con l’esposizione ai raggi UV. Predilige il lato nasale, ma può manifestarsi anche al lato temporale o bilateralmente. Di solito è bilaterale.
La prevalenza della pinguecola aumenta rapidamente con l’età. In uno studio epidemiologico spagnolo su popolazione generale (O Salnés study), la prevalenza della pinguecola tra gli over 40 è stata riportata intorno al 47,9%, con interessamento nasale nel 47,2% e temporale nel 6,0%1). Nello stesso studio, la pinguecola era significativamente più frequente dello pterigio, e l’età e il tempo trascorso all’aperto sono stati identificati come fattori di rischio indipendenti1). In uno studio su una comunità dell’India meridionale è stata riportata una prevalenza ancora più elevata, specialmente tra i lavoratori all’aperto e gli anziani, con ore di lavoro all’aperto ed età identificati come fattori di rischio2). Studi di popolazione giapponesi sono scarsi, ma come alterazione legata all’età si osserva pressoché universalmente dopo i 50 anni.
La pinguecula, nonostante l’elevata prevalenza, raramente causa sintomi e viene spesso scoperta incidentalmente durante una visita oculistica di routine. Dal punto di vista epidemiologico, la presenza stessa della pinguecula è riconosciuta come fattore di rischio per congiuntivocalasi e sindrome dell’occhio secco, e il TFOS DEWS III la cita come esempio rappresentativo di irregolarità anatomica della superficie oculare3).
Codice ICD-10: H11.1.
La pinguecula è una alterazione benigna legata all’età e non degenera in malignità. Può aumentare lentamente di dimensioni, ma non causa disturbi visivi. Tuttavia, può essere necessaria la diagnosi differenziale con altre lesioni congiuntivali come la neoplasia intraepiteliale congiuntivale (CIN) o il nevo congiuntivale. Per maggiori dettagli, consultare la sezione «Diagnosi e metodi di esame».
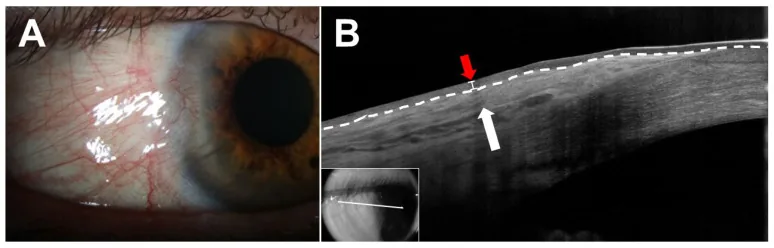
La maggior parte delle pinguecule è asintomatica. Spesso non vi sono disturbi oltre alla preoccupazione estetica, e vengono scoperte casualmente durante controlli di routine o esami per altre patologie.
Quando si manifestano sintomi, i seguenti reperti sono caratteristici.
Lo sviluppo della pinguecola è strettamente correlato all’esposizione ai raggi UV e si ipotizza una patogenesi simile a quella della formazione dello pterigio3,4). Proteine come collagene ed elastina nel tessuto connettivo sottocongiuntivale subiscono modifiche post-traduzionali come glicazione o racemizzazione, diventando resistenti alla degradazione e formando masse aggregate anomale.
A livello molecolare, nella pinguecola e nello pterigio è stato riportato un aumento dell’espressione nucleare della proteina p53 in risposta al danno al DNA indotto dai raggi UV4). Nello pterigio è stata confermata una sovraregolazione di p53 e MDM2 (mouse double minute 2), e si ritiene che meccanismi simili siano coinvolti anche nella pinguecola, che si trova nello stesso spettro degenerativo UV-indotto.
Il motivo per cui sia lo pterigio che la pinguecola si verificano più frequentemente sul lato nasale è probabilmente che la luce che attraversa la cornea medialmente si focalizza nella regione del limbo nasale, mentre l’ombra del naso attenua l’intensità della luce sul lato temporale. Questo meccanismo di focalizzazione ottica è ampiamente citato come modello fisiopatologico dello pterigio4).
Pinguecola
Sede: Limitata alla congiuntiva bulbare, non invade la cornea.
Forma: Rilievo giallo-biancastro. Triangolare o ovale.
Trattamento: Di solito osservazione. In caso di infiammazione, terapia con colliri.
Pterigio
Sede: invade triangolarmente la cornea partendo dalla congiuntiva.
Morfologia: tessuto membranoso bianco riccamente vascolarizzato. Distrugge la membrana di Bowman.
Trattamento: intervento chirurgico in caso di compromissione visiva (ad es. trapianto di lembo congiuntivale).
Si ritiene che la pinguecola possa essere una lesione precursore dello pterigio. In caso di pinguecola infiammatoria con difetto epiteliale corneale nasale, il rischio di progressione a pterigio è considerato elevato. Tuttavia, non tutte le pinguecole progrediscono in pterigio e la progressione è lenta.
La diagnosi di pinguecola è facilmente effettuabile con l’esame con lampada a fessura. Di solito non sono necessari esami specialistici.
La conferma istopatologica tramite biopsia di solito non è necessaria, ma in casi atipici può essere indicata per la diagnosi differenziale con la neoplasia intraepiteliale congiuntivale (CIN).
| Malattia | Punti chiave per la diagnosi differenziale |
|---|---|
| Pterigio | Invasione triangolare sulla cornea. Distrugge la membrana di Bowman |
| Pseudopterigio | Tessuto cicatriziale in cui la congiuntiva aderisce alla cornea dopo trauma o infiammazione |
| Neoplasia intraepiteliale congiuntivale (CIN/OSSN) | Iperemia, pigmentazione, crescita papillare. Nei casi atipici è necessaria la biopsia |
| Dermoide limbare corneale | Congenito, rilievo giallo-biancastro, che si estende oltre il limbus corneale |
| Nevo congiuntivale | Lesione pigmentata, presente dall’infanzia |
La natura della pinguecola è la degenerazione delle fibre elastiche sotto l’epitelio congiuntivale
La pinguecula asintomatica non richiede trattamento; è sufficiente il solo follow-up. È importante spiegare al paziente che non vi è rischio di trasformazione maligna e che si tratta di un cambiamento legato all’età che può aumentare lentamente.
Quando la pinguecula si infiamma (pingueculite), si ricorre al trattamento con colliri. Le linee guida oftalmologiche giapponesi raccomandano la seguente terapia di combinazione:
Inoltre, per ridurre i sintomi infiammatori si utilizzano colliri antinfiammatori non steroidei (FANS) (come il collirio all’indometacina). Anche nei testi giapponesi di diagnostica con lampada a fessura viene sottolineato che i colliri steroidei sono efficaci nel trattamento della pingueculite.
Per i sintomi simil-secchezza oculare causati da un’alterata distribuzione del film lacrimale, si prescrivono lacrime artificiali o colliri a base di ialuronato di sodio (0,1% o 0,3%) per stabilizzare il film lacrimale.
L’uso di colliri steroidei deve essere limitato a un breve periodo. L’uso prolungato comporta il rischio di aumento della pressione intraoculare e di cataratta, pertanto, dopo il miglioramento dei sintomi, il dosaggio deve essere rapidamente ridotto e sospeso.
Si valuta l’asportazione chirurgica quando la terapia medica non è efficace, quando interferisce con l’uso di lenti a contatto o quando è esteticamente evidente. Nello stadio di pinguecula l’asportazione attiva è rara e si preferisce il trattamento conservativo.
La pinguecola è citata nel TFOS DEWS III come esempio rappresentativo di anomalia anatomica della superficie oculare ed è espressamente indicato che può indurre o aggravare la secchezza oculare attraverso l’accorciamento del tempo di rottura del film lacrimale (TBUT) e un’anomala distribuzione del film lacrimale3). Clinicamente si raccomanda il seguente trattamento graduale.
La pinguecola e la congiuntivocalasi condividono fattori di rischio, e la presenza di pinguecola è stata descritta anche come fattore di rischio indipendente per la congiuntivocalasi3). Nei casi che diventano refrattari al trattamento a causa di una compromissione della dinamica lacrimale, entrambe le condizioni devono essere valutate insieme.
L’asportazione chirurgica è possibile, ma esiste un rischio di recidiva e l’arrossamento potrebbe non scomparire completamente. L’asportazione effettuata solo per motivi estetici deve essere valutata attentamente; di solito si tenta prima un trattamento conservativo (lacrime artificiali, colliri steroidei a bassa concentrazione). In caso di pingueculite ricorrente o quando interferisce con l’uso delle lenti a contatto, può essere indicato l’intervento chirurgico.
L’essenza della pinguecola è la degenerazione delle fibre collagene sotto l’epitelio congiuntivale e l’accumulo di proteine anomale. L’esposizione ai raggi UV altera le fibre collagene sotto l’epitelio congiuntivale, causando una degenerazione elastoide. Quando proteine come il collagene e l’elastina subiscono modifiche post-traduzionali come la glicazione o la racemizzazione, diventano meno suscettibili alla degradazione da parte delle proteasi. Queste proteine resistenti alla degradazione si accumulano come aggregati anomali e formano rilievi giallo-biancastri.
Nell’epitelio della pinguecola e dello pterigio si osserva un’aumentata espressione nucleare della proteina p53. p53 è un soppressore tumorale che normalmente induce apoptosi o arresto del ciclo cellulare in risposta a stress cellulare. Negli studi sullo pterigio è stato riportato che sia p53 che il suo antagonista MDM2 sono fortemente espressi, e che p53 è intrappolato nel citoplasma senza poter esercitare attività trascrizionale4). Inoltre, è stato dimostrato che la riattivazione di p53 mediante l’antagonista di MDM2 Nutlina può indurre selettivamente apoptosi nelle cellule dello pterigio4). La pinguecola è considerata parte dello stesso spettro degenerativo UV-indotto dello pterigio, e questi meccanismi molecolari possono essere applicati anche alla comprensione della patogenesi della pinguecola.
Il rilievo della pinguecola altera l’allineamento tra palpebra e superficie oculare, influenzando la distribuzione e la funzione del film lacrimale3). Quando il rilievo è pronunciato, si verifica una discontinuità del menisco lacrimale, con conseguente formazione di una delle (lacuna) secca nella cornea periferica adiacente. Il TFOS DEWS III considera la pinguecola come uno dei casi rappresentativi di «irregolarità anatomica della superficie oculare» e ne documenta il contributo alla patogenesi dell’occhio secco3). È stato inoltre suggerito che la rimozione chirurgica della pinguecola, correggendo l’irregolarità della superficie oculare, possa ridurre i segni e i sintomi dell’occhio secco3).