Mộng thịt
Vị trí : Chỉ giới hạn ở kết mạc nhãn cầu, không xâm lấn vào giác mạc.
Hình thái : Khối nhô màu vàng trắng. Hình tam giác đến hình bầu dục.
Điều trị : Thông thường theo dõi. Nhỏ thuốc khi viêm.

Pinguecula là một khối nhỏ nổi màu trắng vàng đến nâu vàng ở kết mạc nhãn cầu vùng khe mi, có đáy ở rìa giác mạc. Đây là mô thoái hóa xơ-mỡ, không xâm lấn vào giác mạc. Tên gọi bắt nguồn từ tiếng Latin pinguis (mỡ). Phần lớn không có cấu trúc, nhưng đôi khi có thể thấy cấu trúc dạng thùy bên trong. Thường có hình tam giác với đáy ở phía giác mạc, nhưng cũng có thể hình bầu dục hoặc không đều.
Tỷ lệ mắc tăng theo tuổi, gặp ở hầu hết mọi người trên 50 tuổi ở mức độ nhiều ít khác nhau. Đây là thoái hóa kết mạc phổ biến nhất và là một trong những thay đổi lão hóa dễ thấy nhất. Từ lâu đã biết bệnh thường gặp ở vùng vĩ độ thấp, và mối quan hệ nhân quả với tia cực tím đã được suy luận. Thường gặp ở phía mũi, nhưng cũng có thể ở phía thái dương hoặc cả hai bên. Thường là hai mắt.
Pinguecula tăng nhanh theo tuổi. Nghiên cứu dịch tễ học dựa trên dân số Tây Ban Nha (O Salnés study) báo cáo tỷ lệ hiện mắc pinguecula ở người trên 40 tuổi khoảng 47,9%, với 47,2% ở phía mũi và 6,0% ở phía thái dương1). Trong cùng nghiên cứu, pinguecula phổ biến hơn đáng kể so với mộng thịt, và tuổi tác cùng thời gian hoạt động ngoài trời được xác định là yếu tố nguy cơ độc lập1). Nghiên cứu cộng đồng ở Nam Ấn Độ báo cáo tỷ lệ hiện mắc cao hơn, đặc biệt ở người làm việc ngoài trời và người cao tuổi, với thời gian lao động ngoài trời và tuổi tác được xác định là yếu tố nguy cơ2). Các nghiên cứu dựa trên dân số riêng của Nhật Bản còn hạn chế, nhưng được coi là hầu như phổ biến ở người trên 50 tuổi như một thay đổi do lão hóa.
Mặc dù có tỷ lệ mắc cao, pinguecula thường ít gây triệu chứng và thường được phát hiện tình cờ trong quá trình khám tổng quát. Tuy nhiên, về mặt dịch tễ học, sự hiện diện của pinguecula được công nhận là yếu tố nguy cơ của bệnh kết mạc nhão (conjunctivochalasis) và tình trạng khô mắt, và TFOS DEWS III đã liệt kê nó như một ví dụ điển hình của sự bất thường giải phẫu bề mặt nhãn cầu3).
Mã ICD-10: H11.1.
Pinguecula là một thay đổi lành tính do lão hóa và không trở thành ác tính. Nó có thể to dần chậm nhưng không gây suy giảm thị lực. Tuy nhiên, có thể cần phân biệt với các tổn thương kết mạc khác như tân sinh biểu mô kết mạc (CIN) và u hắc tố kết mạc. Xem chi tiết tại mục 「Chẩn đoán và phương pháp xét nghiệm」.
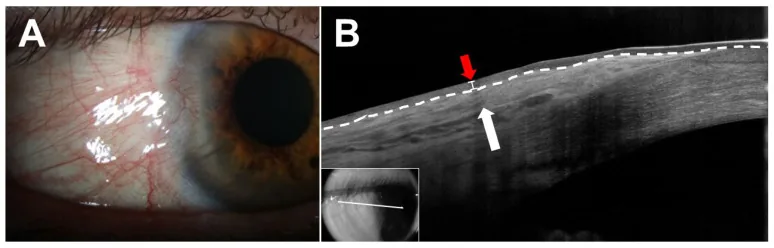
Nhiều trường hợp pinguecula không có triệu chứng. Ngoài việc lo ngại về ngoại hình, thường không có khiếu nại nào khác, và thường được phát hiện tình cờ khi khám sức khỏe hoặc khám các bệnh khác.
Khi có triệu chứng, các dấu hiệu điển hình bao gồm:
Tiếp xúc với tia cực tím (UV) có liên quan mật thiết đến sự phát triển của mộng thịt, và cơ chế bệnh sinh được cho là tương tự như sự hình thành pterygium3,4). Các protein như collagen và elastin dưới biểu mô kết mạc trải qua các biến đổi sau dịch mã như glycation hoặc racemization, trở nên kháng phân hủy và tạo thành các khối kết tụ bất thường.
Ở cấp độ phân tử, sự gia tăng biểu hiện protein p53 trong nhân do phản ứng tổn thương DNA gây ra bởi tia UV đã được báo cáo ở cả mộng thịt và pterygium4). Ở pterygium, sự biểu hiện gia tăng của p53 và MDM2 (mouse double minute 2) đã được xác nhận, và cơ chế tương tự được cho là có liên quan đến mộng thịt vì chúng nằm trong cùng một phổ thoái hóa do UV gây ra.
Lý do cả pterygium và mộng thịt đều xuất hiện nhiều hơn ở phía mũi được cho là do ánh sáng đi qua giác mạc ở phía trong hội tụ tại vùng rìa giác mạc phía mũi, trong khi bóng của mũi làm giảm cường độ ánh sáng ở phía thái dương. Cơ chế hội tụ quang học này được trích dẫn rộng rãi như một mô hình bệnh lý của pterygium4).
Mộng thịt
Vị trí : Chỉ giới hạn ở kết mạc nhãn cầu, không xâm lấn vào giác mạc.
Hình thái : Khối nhô màu vàng trắng. Hình tam giác đến hình bầu dục.
Điều trị : Thông thường theo dõi. Nhỏ thuốc khi viêm.
Mộng thịt
Vị trí: Xâm nhập từ kết mạc lên giác mạc hình tam giác.
Hình thái: Mô màng trắng giàu mạch máu. Phá hủy màng Bowman.
Điều trị: Phẫu thuật khi có rối loạn chức năng thị giác (như ghép vạt kết mạc).
Có quan điểm cho rằng pinguecula có thể là tổn thương tiền thân của mộng thịt. Pinguecula viêm kèm khiếm khuyết biểu mô giác mạc phía mũi được cho là có nguy cơ tiến triển thành mộng thịt cao. Tuy nhiên, không phải tất cả pinguecula đều tiến triển thành mộng thịt và quá trình tiến triển diễn ra chậm.
Chẩn đoán pinguecula có thể dễ dàng thực hiện bằng khám đèn khe. Thông thường không cần xét nghiệm đặc biệt.
Xác nhận mô bệnh học bằng sinh thiết thường không cần thiết, nhưng trong trường hợp không điển hình có thể được chỉ định nhằm phân biệt với ung thư biểu mô tại chỗ kết mạc (CIN).
| Bệnh | Điểm phân biệt |
|---|---|
| Mộng thịt | Xâm nhập hình tam giác vào giác mạc. Phá hủy màng Bowman |
| Mộng thịt giả (pseudopterygium) | Mô sẹo kết mạc dính vào giác mạc sau chấn thương hoặc viêm |
| Tân sinh biểu mô trong kết mạc (CIN/OSSN) | Xung huyết, sắc tố, tăng sinh nhú. Trường hợp không điển hình cần sinh thiết |
| U dạng bì rìa giác mạc | Bẩm sinh, u nhô cao màu trắng vàng, lan qua rìa giác mạc |
| Nốt ruồi kết mạc | Tổn thương sắc tố, tồn tại từ thời thơ ấu |
Bản chất của pinguecula là thoái hóa sợi đàn hồi dưới biểu mô kết mạc.
Pinguecula không triệu chứng không cần điều trị, chỉ cần theo dõi. Điều quan trọng là giải thích cho bệnh nhân rằng đây là tình trạng không có nguy cơ ác tính hóa, là thay đổi do lão hóa có thể to dần chậm.
Khi pinguecula bị viêm (viêm pinguecula), điều trị bằng thuốc nhỏ mắt được thực hiện. Các hướng dẫn điều trị nhãn khoa tiêu biểu của Nhật Bản chỉ ra phác đồ phối hợp sau đây.
Ngoài ra, thuốc nhỏ mắt chống viêm không steroid (NSAID) (như thuốc nhỏ mắt Indomethacin) được sử dụng để giảm triệu chứng viêm. “Điều trị viêm pinguecula bằng thuốc nhỏ mắt steroid có hiệu quả” cũng được nhấn mạnh trong các tài liệu thực hành khám đèn khe của Nhật Bản.
Đối với các triệu chứng giống khô mắt do phân bố nước mắt bất thường, kê đơn nước mắt nhân tạo hoặc thuốc nhỏ mắt sodium hyaluronate (0,1% hoặc 0,3%) để ổn định lớp nước mắt.
Việc sử dụng thuốc nhỏ mắt steroid về nguyên tắc chỉ giới hạn trong thời gian ngắn. Sử dụng lâu dài có nguy cơ tăng nhãn áp và đục thủy tinh thể, do đó sau khi cải thiện triệu chứng cần giảm liều và ngừng thuốc kịp thời.
Phẫu thuật cắt bỏ được xem xét khi điều trị nội khoa không hiệu quả, cản trở việc đeo kính áp tròng, hoặc khi nhìn thấy rõ về mặt thẩm mỹ. Ở giai đoạn pinguecula, ít khi chủ động cắt bỏ, ưu tiên điều trị bảo tồn.
Mộng mỡ được TFOS DEWS III liệt kê là một ví dụ điển hình của bất thường giải phẫu bề mặt nhãn cầu, và đã được chứng minh là gây ra hoặc làm nặng thêm khô mắt thông qua việc rút ngắn thời gian vỡ màng nước mắt (TBUT) và phân bố nước mắt bất thường3). Về mặt lâm sàng, điều trị theo từng bước sau đây được khuyến cáo.
Mộng mỡ và conjunctivochalasis có chung các yếu tố nguy cơ, và sự hiện diện của mộng mỡ cũng được báo cáo là một yếu tố nguy cơ độc lập của conjunctivochalasis3). Ở những bệnh nhân có động học nước mắt kém dẫn đến khó điều trị, cần đánh giá cả hai tình trạng này.
Có thể cắt bỏ bằng phẫu thuật, nhưng có nguy cơ tái phát và tình trạng đỏ mắt có thể không biến mất hoàn toàn. Chỉ nên cân nhắc cắt bỏ vì lý do thẩm mỹ một cách thận trọng; nói chung, điều trị bảo tồn (nước mắt nhân tạo, thuốc nhỏ mắt steroid nồng độ thấp) được áp dụng trước. Phẫu thuật có thể được chỉ định khi viêm mộng mỡ tái phát hoặc khi cản trở việc đeo kính áp tròng.
Bản chất của mộng mỡ là sự thoái hóa của các sợi collagen dưới biểu mô kết mạc và sự tích tụ protein bất thường. Tiếp xúc với tia cực tím làm rối loạn các sợi collagen dưới biểu mô kết mạc, gây ra thoái hóa sợi đàn hồi (elastoid degeneration). Khi các protein như collagen và elastin trải qua các biến đổi sau dịch mã như đường hóa hoặc racemization, chúng trở nên khó bị phân hủy bởi protease. Các protein kháng phân hủy này tích tụ dưới dạng tập hợp bất thường, tạo thành các khối u nhô cao màu trắng vàng.
Trong biểu mô của mộng mỡ và mộng thịt, ghi nhận sự gia tăng biểu hiện của protein p53 trong nhân. p53 là một yếu tố ức chế khối u, thường cảm ứng quá trình apoptosis hoặc ngừng chu kỳ tế bào để đáp ứng với stress tế bào. Trong các nghiên cứu về mộng thịt, cả p53 và yếu tố đối kháng MDM2 đều được báo cáo là biểu hiện mạnh, và p53 bị giữ lại trong bào tương, không thể thực hiện hoạt tính phiên mã4). Hơn nữa, sự tái hoạt hóa p53 bằng thuốc đối kháng MDM2 Nutlin đã được chứng minh có thể cảm ứng apoptosis một cách chọn lọc trên tế bào mộng thịt4). Mộng mỡ được cho là nằm trong cùng một phổ thoái hóa do UV với mộng thịt, và các cơ chế phân tử này có thể được áp dụng để hiểu rõ bệnh sinh của mộng mỡ.
Sự nhô cao của mộng mỡ làm thay đổi sự thẳng hàng giữa mi mắt và bề mặt nhãn cầu, ảnh hưởng đến sự phân bố và chức năng của nước mắt3). Khi độ nhô cao nghiêm trọng, sự gián đoạn của màng nước mắt xảy ra, hình thành các vùng khô (delle) ở vùng rìa giác mạc lân cận. TFOS DEWS III coi mộng mỡ là một trong những ví dụ điển hình của “sự bất thường về giải phẫu bề mặt nhãn cầu” và ghi nhận rõ sự đóng góp của nó vào bệnh sinh khô mắt3). Cũng có bằng chứng cho thấy khi sự bất thường bề mặt nhãn cầu được cải thiện bằng phẫu thuật cắt bỏ, các dấu hiệu và triệu chứng khô mắt sẽ giảm nhẹ3).