ต้อลม
ตำแหน่ง : จำกัดอยู่ที่เยื่อบุลูกตา ไม่ลุกลามเข้าไปในกระจกตา
ลักษณะ : รอยนูนสีเหลืองขาว รูปสามเหลี่ยมถึงรูปไข่
การรักษา : โดยปกติติดตามอาการ ใช้ยาหยอดตาเมื่อมีการอักเสบ

ต้อลม (ต้อลม) เป็นรอยนูนเล็กสีขาวเหลืองถึงน้ำตาลเหลืองที่เยื่อบุลูกตาบริเวณเปลือกตาเปิด โดยมีฐานอยู่ที่ขอบกระจกตา เป็นเนื้อเยื่อเสื่อมชนิดไฟโบรแฟตตี ไม่ลุกลามเข้าสู่กระจกตา ชื่อมาจากภาษาละติน pinguis (ไขมัน) ส่วนใหญ่ไม่มีโครงสร้างภายใน แต่บางครั้งอาจพบโครงสร้างคล้ายกลีบอยู่ภายใน มักมีรูปร่างสามเหลี่ยมโดยด้านฐานอยู่ที่ขอบกระจกตา แต่ก็อาจเป็นรูปไข่หรือรูปร่างไม่สม่ำเสมอได้
ความชุกเพิ่มขึ้นตามอายุ พบในคนส่วนใหญ่ที่อายุเกิน 50 ปีในระดับมากน้อยต่างกัน เป็นภาวะเยื่อบุตาเสื่อมที่พบบ่อยที่สุดและเป็นการเปลี่ยนแปลงตามอายุที่เห็นได้ชัดที่สุด การเกิดที่พบบ่อยในพื้นที่ละติจูดต่ำเป็นที่ทราบกันมานาน และมีความสัมพันธ์เชิงสาเหตุกับรังสียูวี มักพบด้านจมูก แต่ก็พบด้านขมับหรือทั้งสองข้างได้ มักเป็นทั้งสองตา
ต้อลมเพิ่มขึ้นอย่างรวดเร็วตามอายุ การสำรวจทางระบาดวิทยาในประชากรสเปน (O Salnés study) รายงานความชุกของต้อลมในผู้ที่มีอายุมากกว่า 40 ปีประมาณ 47.9% โดยพบด้านจมูก 47.2% และด้านขมับ 6.0%1) ในการศึกษาเดียวกัน ต้อลมพบบ่อยกว่าต้อเนื้ออย่างมีนัยสำคัญ และอายุร่วมกับระยะเวลาทำกิจกรรมกลางแจ้งถูกระบุเป็นปัจจัยเสี่ยงอิสระ1) การสำรวจชุมชนในอินเดียใต้รายงานความชุกที่สูงกว่า โดยเฉพาะในผู้ที่ทำงานกลางแจ้งและผู้สูงอายุ โดยระยะเวลาทำงานกลางแจ้งและอายุถูกระบุเป็นปัจจัยเสี่ยง2) การศึกษาระดับประชากรเฉพาะของญี่ปุ่นยังมีจำกัด แต่ถือว่าแทบจะพบได้ทั่วไปในผู้ที่มีอายุเกิน 50 ปีในฐานะการเปลี่ยนแปลงตามอายุ
แม้จะมีอัตราความชุกสูง ต้อลมมักไม่แสดงอาการและมักถูกค้นพบโดยบังเอิญในการตรวจทั่วไป อย่างไรก็ตาม ทางระบาดวิทยา การมีอยู่ของต้อลมได้รับการยอมรับว่าเป็นปัจจัยเสี่ยงของเยื่อบุตาหย่อน (conjunctivochalasis) และภาวะตาแห้ง และ TFOS DEWS III ได้ระบุว่าเป็นตัวอย่างสำคัญของความผิดปกติทางกายวิภาคของผิวตาที่ไม่สม่ำเสมอ3)
รหัส ICD-10: H11.1.
ต้อลมเป็นการเปลี่ยนแปลงที่ไม่ร้ายแรงตามวัยและไม่กลายเป็นมะเร็ง อาจขยายใหญ่ขึ้นอย่างช้าๆ แต่ไม่ทำให้สูญเสียการมองเห็น อย่างไรก็ตาม อาจต้องแยกความแตกต่างจากรอยโรคเยื่อบุตาอื่นๆ เช่น เนื้องอกเยื่อบุผิวเยื่อบุตา (CIN) และปานเยื่อบุตา รายละเอียดเพิ่มเติมในหัวข้อ 「การวินิจฉัยและวิธีการตรวจ」.
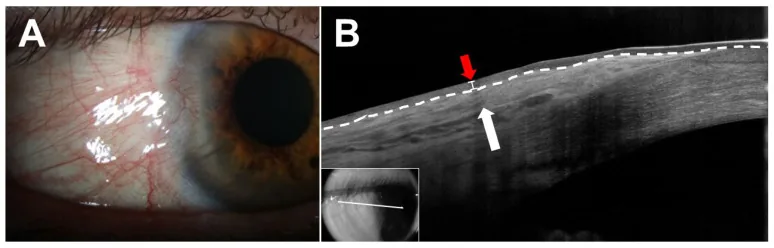
ต้อลมส่วนใหญ่ไม่มีอาการ นอกจากความกังวลเรื่องรูปลักษณ์แล้ว มักไม่มีข้อร้องเรียนอื่นๆ และมักถูกค้นพบโดยบังเอิญจากการตรวจสุขภาพหรือการตรวจโรคอื่นๆ
เมื่อมีอาการ อาการแสดงทั่วไปมีดังนี้:
การได้รับรังสีอัลตราไวโอเลต (UV) มีส่วนเกี่ยวข้องอย่างมากกับการเกิดต้อลม และกลไกการเกิดโรคคาดว่าคล้ายคลึงกับการเกิดต้อเนื้อ3,4) โปรตีน เช่น คอลลาเจนและอีลาสติน ใต้เยื่อบุตาจะผ่านการดัดแปลงหลังการแปลรหัส เช่น ไกลเคชันหรือเรซีไมเซชัน ทำให้ทนทานต่อการสลายตัวและก่อตัวเป็นก้อนรวมตัวผิดปกติ
ในระดับโมเลกุล มีรายงานการเพิ่มขึ้นของการแสดงออกของโปรตีน p53 ในนิวเคลียสอันเป็นผลจากการตอบสนองต่อความเสียหายของดีเอ็นเอที่เกิดจากรังสี UV ทั้งในต้อลมและต้อเนื้อ4) ในต้อเนื้อ มีการยืนยันการเพิ่มขึ้นของการแสดงออกของ p53 และ MDM2 (mouse double minute 2) และคาดว่ากลไกเดียวกันนี้เกี่ยวข้องกับต้อลมเนื่องจากอยู่ในสเปกตรัมการเสื่อมที่เกิดจาก UV เดียวกัน
สาเหตุที่ทั้งต้อเนื้อและต้อลมมักเกิดทางด้านจมูกมากกว่า คาดว่าเป็นเพราะแสงที่ผ่านกระจกตาด้านในจะโฟกัสที่บริเวณลิมบัสกระจกตาด้านจมูก ในขณะที่เงาของจมูกช่วยลดความเข้มของแสงทางด้านขมับ กลไกการโฟกัสแสงนี้ถูกอ้างอิงอย่างแพร่หลายในฐานะแบบจำลองทางพยาธิวิทยาของต้อเนื้อ4)
ต้อลม
ตำแหน่ง : จำกัดอยู่ที่เยื่อบุลูกตา ไม่ลุกลามเข้าไปในกระจกตา
ลักษณะ : รอยนูนสีเหลืองขาว รูปสามเหลี่ยมถึงรูปไข่
การรักษา : โดยปกติติดตามอาการ ใช้ยาหยอดตาเมื่อมีการอักเสบ
ต้อเนื้อ
ตำแหน่ง: แทรกตัวจากเยื่อบุตาเข้าสู่กระจกตาเป็นรูปสามเหลี่ยม
ลักษณะ: เนื้อเยื่อเยื่อบางสีขาวที่มีหลอดเลือดมาก ทำลายชั้น Bowman
การรักษา: ผ่าตัดเมื่อมีการรบกวนการมองเห็น (เช่น การปลูกถ่ายแผ่นเยื่อบุตา)
มีความคิดว่า ต้อลม อาจเป็นรอยโรคตั้งต้นของต้อเนื้อ กรณี ต้อลม อักเสบร่วมกับข้อบกพร่องของเยื่อบุกระจกตาด้านหัวตา ถือว่ามีความเสี่ยงสูงที่จะลุกลามเป็นต้อเนื้อ อย่างไรก็ตาม ต้อลม ไม่ทุกรายจะลุกลามเป็นต้อเนื้อ และการลุกลามเป็นไปอย่างช้าๆ
การวินิจฉัย ต้อลม สามารถทำได้ง่ายด้วยการตรวจด้วยกล้องจุลทรรศน์หลอดกรีด โดยปกติไม่จำเป็นต้องตรวจพิเศษ
การยืนยันทางพยาธิวิทยาเนื้อเยื่อโดยการตัดชิ้นเนื้อมักไม่จำเป็น แต่ในกรณีที่ไม่ปกติอาจมีข้อบ่งชี้เพื่อแยกความแตกต่างจากเนื้องอกเยื่อบุเยื่อบุตาภายในเยื่อบุ (CIN)
| โรค | จุดที่ใช้แยกโรค |
|---|---|
| ต้อเนื้อ (pterygium) | ลุกลามเป็นรูปสามเหลี่ยมเข้าไปในกระจกตา ทำลาย Bowman membrane |
| ต้อเนื้อเทียม (pseudopterygium) | เนื้อเยื่อแผลเป็นที่เยื่อบุตาติดกับกระจกตาหลังการบาดเจ็บหรืออักเสบ |
| เนื้องอกเยื่อบุตาภายในเยื่อบุ (CIN/OSSN) | คั่งเลือด, มีสี, เจริญแบบ papillary กรณีไม่ปกติต้องตัดชิ้นเนื้อตรวจ |
| เดอร์มอยด์ที่ขอบกระจกตา | ตั้งแต่กำเนิด, นูนสีขาวเหลือง, พาดผ่านขอบกระจกตา |
| ปานเยื่อบุตา | รอยโรคที่มีสี, อยู่ตั้งแต่วัยเด็ก |
สาระสำคัญของ ต้อลม คือการเสื่อมของเส้นใยยืดหยุ่นใต้เยื่อบุผิวเยื่อบุตา
ต้อลม ที่ไม่มีอาการไม่จำเป็นต้องรักษา เพียงแค่สังเกตอาการเท่านั้น สิ่งสำคัญคือต้องอธิบายให้ผู้ป่วยเข้าใจว่าไม่ต้องกังวลเรื่องการกลายเป็นมะเร็ง และเป็นความเปลี่ยนแปลงตามวัยที่อาจค่อยๆ ขยายใหญ่ขึ้น
เมื่อเกิดการอักเสบของ ต้อลม (ต้อลมอักเสบ) จะทำการรักษาด้วยยาหยอดตา แนวทางการรักษาทางจักษุวิทยาที่เป็นมาตรฐานของญี่ปุ่นแนะนำให้ใช้สูตรยาร่วมดังต่อไปนี้
นอกจากนี้ ยาหยอดตาต้านการอักเสบชนิดไม่ใช่สเตียรอยด์ (NSAID) (เช่น ยาหยอดตา Indomethacin) ถูกใช้เพื่อบรรเทาอาการอักเสบ “การรักษา ต้อลมอักเสบ ด้วยยาหยอดตาสเตียรอยด์ได้ผลดี” ยังถูกเน้นย้ำในตำราการตรวจด้วยโคมไฟกรีดของญี่ปุ่น
สำหรับอาการคล้ายตาแห้งที่เกิดจากการกระจายตัวของน้ำตาผิดปกติ ให้จ่าย น้ำตาเทียม หรือ ยาหยอดตาโซเดียมไฮยาลูโรเนต (0.1% หรือ 0.3%) เพื่อรักษาเสถียรภาพของชั้นน้ำตา
การใช้ยาหยอดตาสเตียรอยด์โดยหลักการแล้วให้ใช้ในระยะสั้นเท่านั้น การใช้ในระยะยาวมีความเสี่ยงต่อการเพิ่มความดันลูกตาและต้อกระจก ดังนั้นหลังจากอาการดีขึ้นแล้วให้ลดขนาดยาและหยุดยาโดยเร็ว
พิจารณาการตัดออกด้วยการผ่าตัดเมื่อการรักษาทางยาไม่ได้ผล เป็นอุปสรรคต่อการใส่คอนแทคเลนส์ หรือเห็นเด่นชัดทางรูปลักษณ์ ในระยะของ ต้อลม มักไม่นิยมตัดออกอย่างจริงจัง ให้ความสำคัญกับการรักษาแบบอนุรักษ์นิยมก่อน
TFOS DEWS III ระบุว่าต้อลมเป็นตัวอย่างที่สำคัญของความผิดปกติทางกายวิภาคของผิวลูกตา และแสดงให้เห็นว่าต้อลมทำให้เกิดหรือทำให้ตาแห้งแย่ลงโดยทำให้ระยะเวลาการแตกตัวของฟิล์มน้ำตา (TBUT) สั้นลง และทำให้การกระจายตัวของน้ำตาผิดปกติ3) ทางคลินิกแนะนำให้รักษาเป็นขั้นตอนดังต่อไปนี้
ต้อลมและเยื่อบุตาหย่อน (conjunctivochalasis) มีปัจจัยเสี่ยงร่วมกัน และการมีต้อลมก็ถูกรายงานว่าเป็นปัจจัยเสี่ยงอิสระของเยื่อบุตาหย่อน3) ในผู้ป่วยที่มีการเคลื่อนไหวของน้ำตาไม่ดีซึ่งทำให้การรักษายาก ควรประเมินทั้งสองภาวะร่วมกัน
สามารถตัดออกโดยการผ่าตัดได้ แต่มีความเสี่ยงต่อการกลับเป็นซ้ำ และอาการตาแดงอาจหายไม่หมด การตัดออกเพียงเพื่อเหตุผลด้านความสวยงามควรพิจารณาอย่างรอบคอบ โดยทั่วไปแล้วควรลองการรักษาแบบประคับประคอง (น้ำตาเทียม ยาหยอดตาสเตียรอยด์ความเข้มข้นต่ำ) ก่อน การผ่าตัดอาจมีข้อบ่งชี้เมื่อต้อลมอักเสบเกิดขึ้นซ้ำหรือเมื่อเป็นอุปสรรคต่อการใส่คอนแทคเลนส์
สาเหตุหลักของต้อลมคือการเสื่อมสภาพของเส้นใยคอลลาเจนใต้เยื่อบุตาและการสะสมของโปรตีนที่ผิดปกติ การได้รับรังสีอัลตราไวโอเลตทำให้เส้นใยคอลลาเจนใต้เยื่อบุตาเสียหาย เกิดการเสื่อมสภาพของเส้นใยยืดหยุ่น (elastoid degeneration) เมื่อโปรตีนเช่นคอลลาเจนและอีลาสตินผ่านการดัดแปลงหลังการแปลรหัส เช่น ไกลเคชันหรือ racemization โปรตีนเหล่านี้จะถูกย่อยสลายโดยโปรตีเอสได้ยากขึ้น โปรตีนที่ทนต่อการย่อยสลายเหล่านี้สะสมเป็นกลุ่มก้อนที่ผิดปกติ ก่อตัวเป็นก้อนนูนสีขาวเหลือง
ในเยื่อบุผิวของต้อลมและต้อเนื้อ พบการเพิ่มขึ้นของการแสดงออกของโปรตีน p53 ในนิวเคลียส p53 เป็นยีนต้านเนื้องอก ซึ่งปกติจะเหนี่ยวนำให้เกิดอะพอพโทซิสหรือหยุดวงจรเซลล์เพื่อตอบสนองต่อความเครียดของเซลล์ ในการศึกษาต้อเนื้อ รายงานว่าทั้ง p53 และ MDM2 ซึ่งเป็นปัจจัยที่เป็นปฏิปักษ์ต่อกัน มีการแสดงออกที่เพิ่มสูงขึ้น และ p53 ถูกกักอยู่ในไซโทพลาซึม ไม่สามารถทำกิจกรรมการถอดรหัสได้4) นอกจากนี้ยังพบว่าการกระตุ้น p53 กลับมาทำงานอีกครั้งด้วยยา Nutlin ซึ่งเป็นปฏิปักษ์ต่อ MDM2 สามารถเหนี่ยวนำให้เกิดอะพอพโทซิสแบบเลือกเฉพาะในเซลล์ต้อเนื้อได้4) ต้อลมถือว่าอยู่ในสเปกตรัมเดียวกันของการเสื่อมสภาพที่เกิดจากรังสียูวีร่วมกับต้อเนื้อ และกลไกระดับโมเลกุลเหล่านี้อาจนำมาประยุกต์ใช้ในการทำความเข้าใจพยาธิสภาพของต้อลมได้
การนูนของต้อลมเปลี่ยนแปลงการเรียงตัวระหว่างเปลือกตาและผิวลูกตา ส่งผลต่อการกระจายและหน้าที่ของน้ำตา3) ในกรณีที่นูนมาก จะเกิดความไม่ต่อเนื่องของเมนิสคัสน้ำตา และทำให้เกิดบริเวณแห้ง (delle) ในบริเวณรอบนอกกระจกตาที่อยู่ติดกัน TFOS DEWS III ถือว่าต้อลมเป็นหนึ่งในตัวอย่างสำคัญของ “ความผิดปกติทางกายวิภาคของผิวลูกตา” และระบุชัดเจนถึงการมีส่วนร่วมต่อพยาธิสภาพของโรคตาแห้ง3) มีข้อบ่งชี้ว่าเมื่อความผิดปกติของผิวลูกตาได้รับการแก้ไขโดยการตัดออกด้วยศัลยกรรม อาการและอาการแสดงของโรคตาแห้งจะลดลง3)