เยื่อบุตาอักเสบ และกระจกตา อักเสบบริเวณลิมบัส ส่วนบน (SLK) เป็นโรคอักเสบเรื้อรังที่ไม่ทราบสาเหตุ ซึ่งส่งผลต่อเยื่อบุตา ส่วนบนและลิมบัส เป็นหลักรายงานครั้งแรกโดย Theodore ในปี 1963 1) .
พบได้บ่อยในสตรีวัยกลางคนและสูงอายุ อัตราส่วนชาย:หญิงคือ 1:3.
ความผิดปกติของต่อมไทรอยด์พบร่วม 20-50% และตาแห้ง ชนิดขาดน้ำตาพบร่วม 25% 2) .
การเสียดสีที่เพิ่มขึ้นระหว่างเปลือกตาบนและผิวตาขณะกระพริบตาถือเป็นกลไกสำคัญของโรค 4) .
ไม่มีการรักษามาตรฐานทองคำที่ชัดเจน และใช้การผสมผสานระหว่างยาหยอดตา อุดจุดน้ำตา และผ่าตัดเยื่อบุตาหย่อน
เยื่อบุตาอักเสบ และกระจกตา อักเสบบริเวณลิมบัส ส่วนบน (SLK) เป็นโรคอักเสบเรื้อรังเฉพาะที่ของผิวตา ซึ่งส่งผลต่อเยื่อบุตา ส่วนบนและลิมบัส เป็นหลัก รายงานครั้งแรกโดย Frederick Theodore ในปี 1963 1) . โรคนี้มีลักษณะสำคัญ 5 ประการ: (1) การอักเสบของเยื่อบุตา เปลือกตาบน (2) การอักเสบของเยื่อบุตา ส่วนบน (3) จุดย้อมสีติดบวกที่กระจกตา ส่วนบนและลิมบัส (4) การเจริญเกินของลิมบัส ส่วนบน และ (5) กระจกตา อักเสบแบบเส้นใยที่หนึ่งในสี่ส่วนบนของกระจกตา หรือลิมบัส
พบได้บ่อยในผู้ที่มีอายุมากกว่า 50 ปี อัตราส่วนชาย:หญิงคือ 1:3 พบในหญิงมากกว่า มักเป็นสองตา แต่ไม่สมมาตรได้ 2,13) . โรคต่อมไทรอยด์พบร่วม 20-50% ของผู้ป่วย SLK 2) . อย่างไรก็ตาม อัตราการเกิด SLK ในโรคตาจากต่อมไทรอยด์ ต่ำประมาณ 3% ในทางกลับกัน มีรายงานว่าผู้ป่วยที่มีความผิดปกติของต่อมไทรอยด์ประมาณ 8% เป็นโรคนี้ ตาแห้ง ชนิดขาดน้ำตาพบประมาณ 25% และโรคที่เกี่ยวข้องกับการเสียดสีรวมถึงความผิดปกติของต่อมไมโบเมียน (MGD ) แสดงให้เห็นว่าทำให้ความรุนแรงของตาแห้ง แย่ลงในประชากรญี่ปุ่น 3) .
เมื่อพบอาการคล้ายกันในผู้ใส่คอนแทคเลนส์ (CL) จะแยกเป็น SLK ที่เกี่ยวข้องกับคอนแทคเลนส์ (CL-SLK) สาเหตุเกิดจากการใส่ไม่พอดีหรือแรงกดเปลือกตาบนเพิ่มขึ้น
Q
SLK เกี่ยวข้องกับโรคต่อมไทรอยด์อย่างไร?
A
ในภาวะตายื่นจากต่อมไทรอยด์ทำงานเกิน แรงกดของเปลือกตาบนจะเพิ่มขึ้นสัมพัทธ์ ส่งผลให้การเสียดสีระหว่างผิวด้านหลังของเปลือกตาบนกับเยื่อบุตา และกระจกตา ส่วนบนเพิ่มขึ้น ทำให้เกิด SLK เนื่องจาก 20-50% ของผู้ป่วย SLK มีโรคต่อมไทรอยด์ จึงแนะนำให้ตรวจการทำงานของต่อมไทรอยด์เมื่อวินิจฉัย SLK
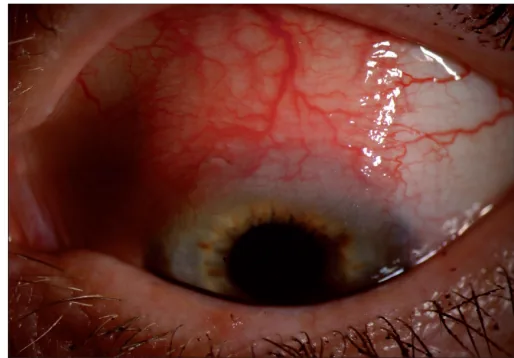
ภาพถ่ายส่วนหน้าของดวงตาที่เป็นโรคเยื่อบุตาอักเสบและกระจกตาอักเสบบริเวณลิมบัสด้านบน พบภาวะเลือดคั่งและเยื่อบุตาหนาตัวบริเวณเยื่อบุตาส่วนบน Moshirfar M, et al. Ocular surface squamous neoplasia masquerading as superior limbic keratoconjunctivitis. Middle East Afr J Ophthalmol. 2011. Figure 1a. PM
CI D: PMC3085160. License: CC BY.
เมื่อมองลงล่าง
เยื่อบุตา ส่วนบนที่ถูกเปิดเผยจะเห็นภาวะเลือดคั่ง
เยื่อบุตา หนาตัว และหลอดเลือดขยายตัวบริเวณ
ลิมบัส ด้านบน แสดงลักษณะทางคลินิกที่พบบ่อยของโรค
เยื่อบุตาอักเสบ และ
กระจกตา อักเสบบริเวณ
ลิมบัส ด้านบน ซึ่งสอดคล้องกับคำอธิบายอาการหลักและอาการแสดงทางคลินิก
ความรู้สึกมีสิ่งแปลกปลอม : อาการที่พบบ่อยที่สุด มักอยู่เฉพาะที่บริเวณส่วนบนของดวงตาความรู้สึกร้อนแสบ : พบในผู้ป่วยส่วนใหญ่อาการคัน : เกิดขึ้นด้วยความถี่ปานกลางถึงสูงความรู้สึกตาแห้ง : รุนแรงเป็นพิเศษในกรณีที่มีภาวะน้ำตาลดร่วมด้วยกลัวแสงและปวดตา : อาการจะแย่ลงในช่วงเย็น และในกรณีรุนแรงอาจทำให้เปิดเปลือกตาได้ยาก2) น้ำตาไหล : นอกจากน้ำตาที่หลั่งแบบรีเฟล็กซ์แล้ว ยังมีความผิดปกติของการระบายน้ำตาเนื่องจากเยื่อบุตาหย่อน ร่วมด้วย
ภาวะเลือดคั่งเฉพาะที่ของเยื่อบุตา ส่วนบน : เลือดคั่งเป็นรูปลิ่มตั้งแต่ตำแหน่ง 10 ถึง 2 นาฬิกา ร่วมกับบวมเล็กน้อยการเปลี่ยนเป็นเคราตินของเยื่อบุ : เยื่อบุตา ส่วนบนเปลี่ยนเป็นเคราติน และติดสีบวกด้วยโรสเบงกอลหรือลิสซามีนกรีน5) ลิมบัส ด้านบนหนาและนูนรอยโรคที่เยื่อบุกระจกตา ส่วนบน : พบเป็นกระจกตา อักเสบแบบจุดตื้นหรือกระจกตา อักเสบแบบเส้นใยเยื่อบุตา หนังตาบนโตแบบปุ่มเยื่อบุตา หนังตาบนบริเวณติดกับรอยโรคความผิดปกติของหลอดเลือดแบบขด : เป็นลักษณะเฉพาะที่เยื่อบุตา ส่วนบนเยื่อบุตา ส่วนบนหย่อนเยื่อบุตา ที่หย่อนจะปรากฏในเมนิสกัสน้ำตาส่วนบน
ไม่ทราบสาเหตุที่แน่ชัด สมมติฐานที่ได้รับการสนับสนุนมากที่สุดคือสมมติฐานการเสียดสีของ Cher ซึ่งเสนอภาวะที่มีหลายปัจจัยจากการเสียดสีเชิงกลของเยื่อบุตา ส่วนบน 4) การหย่อนของเยื่อบุตา ส่วนบนทำให้เกิดการเสียดสีอย่างต่อเนื่องระหว่างเยื่อบุตา เปลือกตาบนและเยื่อบุตา ส่วนบนขณะกระพริบตา การเสียดสีนี้ถือเป็นปัจจัยเริ่มต้นที่นำไปสู่ SLK
ปัจจัยต้นน้ำที่ทำให้การเสียดสีเพิ่มขึ้น ได้แก่:
ปัจจัย กลไก เยื่อบุตา ส่วนบนหย่อนเพิ่มพื้นที่และความรุนแรงของการเสียดสีขณะกระพริบตา ภาวะต่อมไทรอยด์ทำงานเกิน เพิ่มความดันเปลือกตาสัมพัทธ์เนื่องจากตาโปน น้ำตาลดลง เพิ่มการเสียดสีเนื่องจากการหล่อลื่นไม่เพียงพอ ความดันเปลือกตาสูง อาจเกิดขึ้นหลังการผ่าตัดหนังตาตก ความผิดปกติของต่อมไมโบเมียน การแย่ลงทุติยภูมิจากการทำงานของชั้นไขมันน้ำตาลดลงและการเสียดสีที่เพิ่มขึ้น3)
ในบริเวณรอยโรค ความผิดปกติของการแบ่งตัวของเยื่อบุผิวทำให้เกิดเมตาพลาเซียชนิดสความัส ซึ่งลดจำนวนเซลล์ก๊อบเล็ต การลดลงของเซลล์ก๊อบเล็ตทำให้ชั้นมิวซินบนผิวตาบางลง ทำให้เกิดการเสียดสีมากขึ้นและเกิดวงจรอุบาทว์ของการอักเสบที่ยืดเยื้อ
SLK เป็นโรคเรื้อรังที่ไม่ทราบสาเหตุ แต่การจัดการภาวะตาแห้ง มีความสำคัญในการบรรเทาอาการ ใช้น้ำตาเทียม ที่ไม่มีสารกันเสียบ่อยๆ เพื่อรักษาความชุ่มชื้นของผิวตา หากคุณมีโรคต่อมไทรอยด์ ให้จัดการร่วมกับอายุรแพทย์ โรคนี้เป็นซ้ำโดยมีระยะสงบและกำเริบ แต่ความถี่มีแนวโน้มลดลงตามอายุ
การตรวจตา
การตรวจด้วยกล้องจุลทรรศน์ชนิดกรีด (Slit lamp)เยื่อบุตา ส่วนลูกตาด้านบน การพลิกหนังตาบนเป็นสิ่งจำเป็น
การย้อมสีมีชีวิต : ประเมินการย้อมจุดที่เยื่อบุตา ส่วนลูกตาด้านบน ลิมบัส และกระจกตา ส่วนบน โดยใช้ฟลูออเรสซีน (แนะนำให้ใช้ฟิลเตอร์สีน้ำเงินร่วมด้วย), โรสเบงกอล และลิสซามีนกรีน5)
เซลล์วิทยาแบบประทับ (Impression cytology) : เป็นการตรวจวินิจฉัยที่แน่ชัดซึ่งพิสูจน์การกลายเป็นเคราตินของเยื่อบุตา มีลักษณะเฉพาะคือนิวเคลียสที่มีโครมาตินขดเป็นเกลียว (snake-like appearance) และการหายไปของเซลล์ก๊อบเล็ตในเยื่อบุตา ส่วนเปลือกตา
การตรวจร่างกายทั่วไป
การตรวจการทำงานของต่อมไทรอยด์ : ตรวจ T₃, T₄, TSH รวมถึงแอนติบอดีกระตุ้นต่อมไทรอยด์, แอนติบอดีต่อต้านเปอร์ออกซิเดส และแอนติบอดีต่อต้านรีเซพเตอร์ TSH
การทดสอบ Schirmer ตาแห้ง ชนิดขาดน้ำตา
การตรวจภูมิคุ้มกันตนเอง : หากสงสัยกลุ่มอาการโจเกรนหรือโรคข้ออักเสบรูมาตอยด์ ให้พิจารณาตรวจแอนติบอดีต่อต้าน SS-A, ต่อต้าน SS-B เป็นต้น
ในกลุ่มอาการโจเกรน (Sjögren syndrome) พบความผิดปกติของเยื่อบุตา ส่วนลูกตาอย่างรุนแรง แต่ต่างจาก SLK ตรงที่มักไม่มีการหนาตัวหรือเลือดคั่งของลิมบัส (limbus) CL-SLK คือรอยโรคคล้าย SLK ที่เกิดในผู้ใส่คอนแทคเลนส์ นอกจากนี้ จำเป็นต้องแยกจากเยื่อบุตาอักเสบจากภูมิแพ้ โรคตาจากต่อมไทรอยด์ กลุ่มอาการหนังตาหย่อน (floppy eyelid syndrome ) โรคเยื่อบุขอบเปลือกตา (lid-wiper epitheliopathy, LWE ) และโรคริดสีดวงตา (trachoma) ควรสังเกตด้วยว่าหลังการผ่าตัดหนังตาตก อาจเกิดรอยโรคคล้าย SLK เนื่องจากความดันเปลือกตาที่เพิ่มขึ้น
ในแนวทางปฏิบัติทางคลินิกสำหรับโรคตาแห้ง ของญี่ปุ่น SLK ร่วมกับโรคเยื่อบุขอบเปลือกตา กระจกตา อักเสบแบบเส้นใย (filamentary keratitis) และเยื่อบุตาหย่อน (conjunctivochalasis) จัดเป็นโรคที่เกี่ยวข้องกับตาแห้ง ซึ่งอยู่ในกลไกหลัก ② คือ “การเสียดสีที่เพิ่มขึ้นขณะกระพริบตา” 5)
Q
จุดสำคัญที่สุดในการวินิจฉัย SLK คืออะไร?
A
สิ่งที่สำคัญที่สุดคือการพลิกเปลือกตาบนอย่างเพียงพอเพื่อสังเกตเยื่อบุตา ส่วนลูกตาส่วนบน เนื่องจากรอยโรค SLK จำกัดอยู่ที่ส่วนบน จึงมองข้ามได้ง่ายหากไม่พลิกเปลือกตา ยืนยันความผิดปกติของเยื่อบุตา ส่วนลูกตาส่วนบนด้วยการย้อมฟลูออเรสซีน (ใช้ฟิลเตอร์สีน้ำเงิน) หรือการย้อมลิสซามีนกรีน/โรสเบงกอล
ไม่มีการรักษามาตรฐานทองคำสำหรับ SLK 2) การรักษาจะผสมผสานกันเป็นขั้นตอน
กรณีไม่รุนแรง : น้ำตาเทียม ไร้สารกันเสีย (Soft Santia ยาหยอดตา 6 ครั้ง/วัน) และโซเดียมไฮยาลูโรเนตยาหยอดตา (Hyalein 0.1% 6 ครั้ง/วัน) ใช้เดี่ยวหรือร่วมกัน และหากจำเป็นให้เพิ่มสเตียรอยด์ ฤทธิ์ต่ำ (fluorometholone 0.1% 2 ครั้ง/วัน)
กรณีไม่รุนแรงถึงปานกลาง : ไดควาฟอซอลโซเดียมยาหยอดตา (Diquas 3%, 6 ครั้ง/วัน) หรือรีบามิไพด์ยาหยอดตา (Mucosta UD 2%, 4 ครั้ง/วัน) เป็นหลัก รีบามิไพด์มีประสิทธิภาพในการลดการเสียดสีและซ่อมแซมเยื่อเมือก
กรณีรุนแรง : รีบามิไพด์หรือไดควาฟอซอลร่วมกับฟลูออโรเมโธโลน หากมีการอักเสบรุนแรง ให้เปลี่ยนเป็นเบตาเมทาโซนยาหยอดตา (Linbeta PF 0.1%, 1-2 ครั้ง/วัน) เมื่อใช้ยาหยอดสเตียรอยด์ ต้องระวังความดันลูกตา สูง (ผู้ตอบสนองต่อสเตียรอยด์ )
กรณีที่มีกระจกตา อักเสบแบบเส้นใยร่วม : เนื่องจากไดควาฟอซอลยาหยอดตาอาจเพิ่มเส้นใยกระจกตา ให้เลือกรีบามิไพด์เป็นหลัก เส้นใยกระจกตา จะถูกกำจัดโดยกลไกด้วยคีมไม่มีขอหรือสำลีพันก้านหลังหยอดยาชาเฉพาะที่
ไซโคลสปอรีนยาหยอดตา : การศึกษาติดตามระยะยาวแสดงให้เห็นว่าไซโคลสปอรีนเฉพาะที่ลดการอักเสบของผิวตาใน SLK และทำให้อาการและอาการแสดงทางคลินิกดีขึ้น 6) ในญี่ปุ่น ไม่ครอบคลุมโดยประกัน แต่เป็นทางเลือกสำหรับกรณีดื้อต่อการรักษา
ในกรณีที่มีตาแห้ง ชนิดขาดน้ำ การใส่ปลั๊กจุดน้ำตาทั้งบนและล่างมีประสิทธิภาพ หากไม่มีการขาดน้ำ ผู้ป่วยอาจบ่นว่าน้ำตาไหล ดังนั้นจึงแนะนำให้ใส่ เฉพาะปลั๊กจุดน้ำตาบน 2)
คอนแทคเลนส์ชนิดนอนรักษา (bandage contact lens: BCL) ช่วยลดแรงเสียดทานเชิงกลที่ลิมบัส ส่วนบนขณะกระพริบตา 9) ตั้งแต่รายงานของ Mondino และคณะในปี 1982 เกี่ยวกับการใช้ผ้าปิดตาแบบกดร่วมกับคอนแทคเลนส์ชนิดนอน การรักษานี้ถือเป็นการรักษาตัวแทนในการลดแรงเสียดทาน 9)
ยาหยอดตาซีรัมตนเอง (เจือจาง 50%) ให้ปัจจัยทางโภชนาการ เช่น วิตามินเอ ปัจจัยการเจริญเติบโตของผิวหนัง (EGF), TGF-β, ปัจจัยการเจริญเติบโตคล้ายอินซูลิน และสาร P และคงไว้ซึ่งการเพิ่มจำนวนและการแยกตัวของเยื่อบุผิวผิวตา Tsubota และคณะรายงานประสิทธิภาพในตาแห้ง รุนแรง 7) และ Goto และคณะแสดงให้เห็นประสิทธิภาพของยาหยอดตาซีรัมตนเองใน SLK 8) ความเข้มข้น 50% เป็นความเข้มข้นที่ใช้งานได้จริงซึ่งหลีกเลี่ยงผลเกินของ TGF-β ที่มีฤทธิ์ยับยั้งการเพิ่มจำนวนเมื่อเทียบกับการเจือจาง 100% ในขณะที่ได้ผลการซ่อมแซมที่เพียงพอ 12)
ในช่วงไม่กี่ปีที่ผ่านมา มีรายงานผู้ป่วยเกี่ยวกับการรักษาแบบผสมผสานระหว่าง BCL และยาหยอดตาซีรัมตนเอง 50% ซึ่งทำให้เกิดการทุเลานานสองปีใน SLK ที่ดื้อต่อการรักษาร่วมกับตาแห้ง และความผิดปกติของต่อมไมโบเมียน 10) ในกรณีนี้ ใส่คอนแทคเลนส์ซิลิโคนไฮโดรเจลเป็นเวลา 6-8 ชั่วโมงในตอนกลางวัน และใช้ยาหยอดตาซีรัมตนเอง 6 ครั้งหรือมากกว่าต่อวันที่บ้าน
หากไม่ดีขึ้นด้วยการรักษาแบบประคับประคองข้างต้น และมีเยื่อบุตาหย่อน ส่วนบน การผ่าตัดเยื่อบุตาหย่อน ส่วนบน (เยื่อบุตา ตัดออก) เป็นข้อบ่งชี้ ขั้นตอนนี้รวมถึงการนำแคปซูลเทนอนใต้เยื่อบุตา ออกในบริเวณรอยโรคและการตัดเยื่อบุตา ที่หย่อนออก เพื่อให้เกิดการยึดติดอักเสบระหว่างเยื่อบุตา ลูกตาและตาขาว การกลับเป็นซ้ำหลังผ่าตัดพบได้น้อย และการพยากรณ์โรคระยะยาวดี 2)
ในผู้ป่วยอายุน้อยหรือผู้ที่เป็นต้อหิน ซึ่งอาจต้องผ่าตัดกรองในอนาคต ควรตัดสินใจผ่าตัดอย่างระมัดระวัง ผู้สูงอายุที่มีเยื่อบุตาหย่อน ส่วนบนและไม่มีต้อหิน เป็นข้อบ่งชี้ที่ดี
หากมีความผิดปกติของต่อมไทรอยด์ ให้ทำการรักษาทางอายุรกรรมควบคู่กันไป อาการ SLK มักลดลงเมื่อควบคุมการทำงานของต่อมไทรอยด์ได้
Q
SLK รักษาหายขาดหรือไม่?
A
SLK เป็นโรคเรื้อรังที่สลับระหว่างการทุเลาและการกำเริบ แต่ความถี่มีแนวโน้มลดลงตามอายุ ระยะเวลาของโรคอยู่ที่ 1-10 ปี เนื่องจากการอักเสบของเยื่อบุตา อย่างรุนแรง การเกิดแผลเป็นอักเสบในระยะยาวอาจนำไปสู่การทุเลาเองได้ การผ่าตัดเยื่อบุตาหย่อน ส่วนบนทำให้เกิดการยึดติดแน่นระหว่างเยื่อบุตา และตาขาว จึงไม่มีการกลับเป็นซ้ำหลังผ่าตัดและการพยากรณ์โรคระยะยาวดี
การหย่อนของเยื่อบุตา ส่วนลูกตาด้านบนทำให้เกิดการเสียดสีเชิงกลระหว่างพื้นผิวด้านหลังของหนังตาบนกับเยื่อบุตา ส่วนลูกตาด้านบนและลิมบัส ขณะกระพริบตา การเสียดสีนี้ก่อให้เกิดการอักเสบ นำไปสู่การเพิ่มจำนวนของเยื่อบุผิวผิดปกติและความผิดปกติของการแบ่งตัว ความผิดปกติของการแบ่งตัวทำให้เกิดเมตาพลาเซียชนิดสความัสและการลดลงของเซลล์ก๊อบเล็ต การลดลงของเซลล์ก๊อบเล็ตทำให้ชั้นมิวซินบนผิวตาบางลง ซึ่งยิ่งเพิ่มการเสียดสี ดังนั้นจึงเกิดวงจรอุบาทว์ขึ้น 4)
แนวทางปฏิบัติทางคลินิกสำหรับโรคตาแห้ง ของญี่ปุ่นกำหนดกลไกหลักสองประการของโรคตาแห้ง : “การลดลงของความเสถียรของชั้นน้ำตาขณะลืมตา” และ “การเพิ่มขึ้นของการเสียดสีขณะกระพริบตา” SLK ถือเป็นโรคต้นแบบที่เกี่ยวข้องโดยตรงกับการเพิ่มขึ้นของการเสียดสีร่วมกับลิด-ไวเปอร์ เอพิธีลิโอพาที กระจกตา อักเสบแบบเส้นใย และเยื่อบุตาหย่อน และการเพิ่มขึ้นของการเสียดสีในช่องว่างเคสซิง (ช่องว่างขนาดเล็กระหว่างเยื่อบุตา ส่วนหนังตาและเยื่อบุตา ส่วนลูกตา) ถือเป็นศูนย์กลางของพยาธิสรีรวิทยา 5)
มีการรายงานการเปลี่ยนแปลงระดับโมเลกุลต่อไปนี้ในเยื่อบุตา ที่เป็น SLK:
การสร้างเคราตินของเยื่อบุผิว : พบการเพิ่มขึ้นของการแสดงออกของไซโตเคราติน 10, 13 และ 14 และการเพิ่มขึ้นของการแสดงออกของโปรตีนนิวเคลียสของเซลล์ที่กำลังแบ่งตัว (PCNA) บ่งชี้ถึงการแบ่งตัวผิดปกติและการเพิ่มจำนวนมากเกินไปของเยื่อบุผิวเยื่อบุตา
การเพิ่มขึ้นของการแสดงออกของ TGF-β2, เทนาสซิน และอินทีกริน β1 : ในการศึกษาของญี่ปุ่นโดยมัตสึดะและคณะ การแสดงออกของปัจจัยเหล่านี้ซึ่งถูกเหนี่ยวนำโดยการบาดเจ็บเชิงกลเพิ่มขึ้นในเยื่อบุตา ที่เป็น SLK ซึ่งสนับสนุนทฤษฎีการบาดเจ็บระดับจุลภาคว่าเป็นต้นกำเนิดของ SLK ในระดับโมเลกุล 11)
การลดลงของไกลโคโปรตีนคล้ายมิวซิน : ระดับของไกลโคโปรตีนคล้ายมิวซินลดลงในเยื่อบุผิวเยื่อบุตา ส่วนลูกตาด้านบนที่มีเคราติน ระดับเหล่านี้กลับสู่ปกติหลังการรักษาด้วยยาหยอดตาวิตามินเอหรือคอนแทคเลนส์ปิดแผล
พบการสร้างเคราตินของเซลล์เยื่อบุผิว ดิสเคอราโทซิส อะแคนโทซิส และการเสื่อมสภาพของนิวเคลียสแบบบอลลูน มีการแทรกซึมของนิวโทรฟิลแบบหลายนิวเคลียส พลาสมาเซลล์ มาสต์เซลล์ และลิมโฟไซต์ในสโตรมา ในการตรวจเซลล์วิทยาแบบประทับ ลักษณะการควบแน่นของโครมาตินนิวเคลียสแบบคดเคี้ยว (ลักษณะคล้ายงู) ในเซลล์เยื่อบุผิวเยื่อบุตา ส่วนลูกตาเป็นลักษณะเฉพาะ ในขณะที่เยื่อบุตา ส่วนหนังตาพบการหายไปของเซลล์ก๊อบเล็ตและการเพิ่มขึ้นของเซลล์อักเสบ
Q
ทำไมรอยโรคใน SLK จึงเกิดเฉพาะด้านบน?
A
หนังตาบนกดลูกตาแรงกว่าหนังตาล่าง นอกจากนี้ หากมีการหย่อนของเยื่อบุตา ส่วนลูกตาด้านบน จะเกิดการเสียดสีอย่างมีนัยสำคัญระหว่างพื้นผิวด้านหลังของหนังตาบนกับเยื่อบุตา ที่หย่อนทุกครั้งที่กระพริบตา หากมีภาวะตาพร่า จากต่อมไทรอยด์ทำงานเกิน การเสียดสีนี้จะยิ่งเพิ่มขึ้นอีก ทำให้เกิดการอักเสบเรื้อรังเฉพาะที่ด้านบน
ในการวิจัยการรักษา SLK ล่าสุด การบำบัดแบบผสมผสานที่รวมการลดแรงเสียดทานและการซ่อมแซมผิวตาได้รับความสนใจ ในการทบทวนอย่างครอบคลุมที่ตีพิมพ์โดย Lahoti และคณะในปี 2022 ได้รวบรวมความรู้ล่าสุดเกี่ยวกับพยาธิสรีรวิทยา การวินิจฉัย และการรักษา SLK และได้ทบทวนการรักษาแบบไม่ผ่าตัด (น้ำตาเทียม วิตามินเอ ไซโคลสปอรีน ลิฟิเทกราสต์ ซีรั่มตนเอง คอนแทคเลนส์รักษาโรค) และการรักษาแบบผ่าตัด (การตัดเยื่อบุตา การจี้ด้วยความร้อน การแช่แข็ง) อย่างเป็นระบบ 2)
เกี่ยวกับยาหยอดตาซีรั่มตนเอง การศึกษาไปข้างหน้าโดย Semeraro และคณะแสดงให้เห็นว่าการเจือจาง 50% มีประสิทธิภาพสำหรับโรคผิวตาต่างๆ 12) นอกจากนี้ Noor และคณะรายงานกรณี SLK ที่ดื้อต่อการรักษาซึ่งบรรลุการทุเลาเป็นเวลา 2 ปีโดยใช้คอนแทคเลนส์รักษาโรคร่วมกับยาหยอดตาซีรั่มตนเอง 50% และการรักษา MGD ด้วย IPL (intense pulsed light) ที่ตาขาว 10)
ในการศึกษาโดย Kawashima และ Yamada ในประชากรญี่ปุ่น พบว่าภาวะโรคร่วมของ MGD และโรคที่เกี่ยวข้องกับแรงเสียดทานทำให้ความรุนแรงของตาแห้ง แย่ลงโดยตรง โดยเน้นย้ำถึงความสำคัญของการตรวจพบตั้งแต่เนิ่นๆ และการแทรกแซงในโรคที่เกี่ยวข้องกับแรงเสียดทานรวมถึง SLK 3)
ในอนาคต นอกเหนือจากรีบามิไพด์และไดควาโฟซอลที่ใช้กันอย่างแพร่หลายเป็นยารักษาตาแห้ง แล้ว ยาหยอดตาไซโคลสปอรีน 6) ยาหยอดตาซีรั่มตนเอง และการบำบัดร่วมกับคอนแทคเลนส์รักษาโรคมีแนวโน้มที่จะกลายเป็นทางเลือกมาตรฐานสำหรับกรณีที่ดื้อต่อการรักษา นอกจากนี้ แนวทางที่มอง SLK เป็นโรคผิวตาที่เกี่ยวข้องกับแรงเสียดทานในกรอบแนวคิดที่เป็นหนึ่งเดียวสอดคล้องกับแนวคิดของแนวทางปฏิบัติทางคลินิกตาแห้ง ของญี่ปุ่น 5) และคาดว่าจะได้รับการเน้นย้ำในการปรับปรุงแนวทางปฏิบัติในอนาคต
เนื้อหาในบทความนี้มีวัตถุประสงค์เพื่อให้ข้อมูลแก่ผู้เชี่ยวชาญทางการแพทย์เท่านั้น และไม่ใช่พื้นฐานสำหรับการวินิจฉัยหรือการรักษาเฉพาะบุคคล การตัดสินใจทางคลินิกควรทำโดยแพทย์ผู้รักษาตามสภาพของผู้ป่วย
Theodore FH. Superior limbic keratoconjunctivitis. Eye Ear Nose Throat Mon. 1963;42:25-28.
Lahoti S, Weiss M, Johnson DA, Kheirkhah A. Superior limbic keratoconjunctivitis: a comprehensive review. Surv Ophthalmol. 2022;67(2):331-341. doi:10.1016/j.survophthal.2021.05.009
Vu CHV, Kawashima M, Yamada M, et al. Influence of meibomian gland dysfunction and friction-related disease on the severity of dry eye. Ophthalmology. 2018;125(8):1181-1188. doi:10.1016/j.ophtha.2018.01.025
Cher I. Superior limbic keratoconjunctivitis: multifactorial mechanical pathogenesis. Clin Experiment Ophthalmol. 2000;28(3):181-184. doi:10.1046/j.1442-9071.2000.00284.x
島﨑潤, 横井則彦, 高静花ほか. ドライアイ診療ガイドライン. 日本眼科学会雑誌. 2019;123(5):489-592.
Sahin A, Bozkurt B, Irkec M. Topical cyclosporine A in the treatment of superior limbic keratoconjunctivitis: a long-term follow-up. Cornea. 2008;27(2):193-195. doi:10.1097/ICO.0b013e318033bd25
Tsubota K, Goto E, Fujita H, et al. Treatment of dry eye by autologous serum application in Sjögren’s syndrome. Br J Ophthalmol. 1999;83(4):390-395. doi:10.1136/bjo.83.4.390
Goto E, Shimmura S, Shimazaki J, Tsubota K. Treatment of superior limbic keratoconjunctivitis by application of autologous serum. Cornea. 2001;20(8):807-810. doi:10.1097/00003226-200111000-00006
Mondino BJ, Zaidman GW, Salamon SW. Use of pressure patching and soft contact lens in superior limbic keratoconjunctivitis. Arch Ophthalmol. 1982;100(12):1932-1934. doi:10.1001/archopht.1982.01030040912008
Noor NA. Combination of bandage contact lens and autologous serum eye drop for the treatment of superior limbic keratoconjunctivitis. Clin Optom. 2023;15:75-80. doi:10.2147/OPTO.S404164
Matsuda A, Tagawa Y, Matsuda H. TGF-beta 2, tenascin, and integrin beta 1 expression in superior limbic keratoconjunctivitis. Jpn J Ophthalmol. 1999;43(4):251-256. doi:10.1016/S0021-5155(99)00021-0
Semeraro F, Forbice E, Braga O, et al. Evaluation of the efficacy of 50% autologous serum eye drops in different ocular surface pathologies. Biomed Res Int. 2014;2014:826970. doi:10.1155/2014/826970
Nelson JD. Superior limbic keratoconjunctivitis (SLK). Eye (Lond). 1989;3(2):180-189. doi:10.1038/eye.1989.26