結膜自體移植(CAG/LCAG)
有莖結膜瓣移植:將切除部位鄰近的結膜移動覆蓋缺損。可在維持血流的情況下進行重建,安全性高。
遊離結膜瓣移植(CAG):從其他部位(多為上顳側球結膜)採集結膜瓣進行移植。優點是可縫合於任意部位。
角膜輪部結膜自體移植(LCAG):包含角膜輪部組織的結膜自體移植。透過恢復角膜輪部功能,復發率更低1)9)。

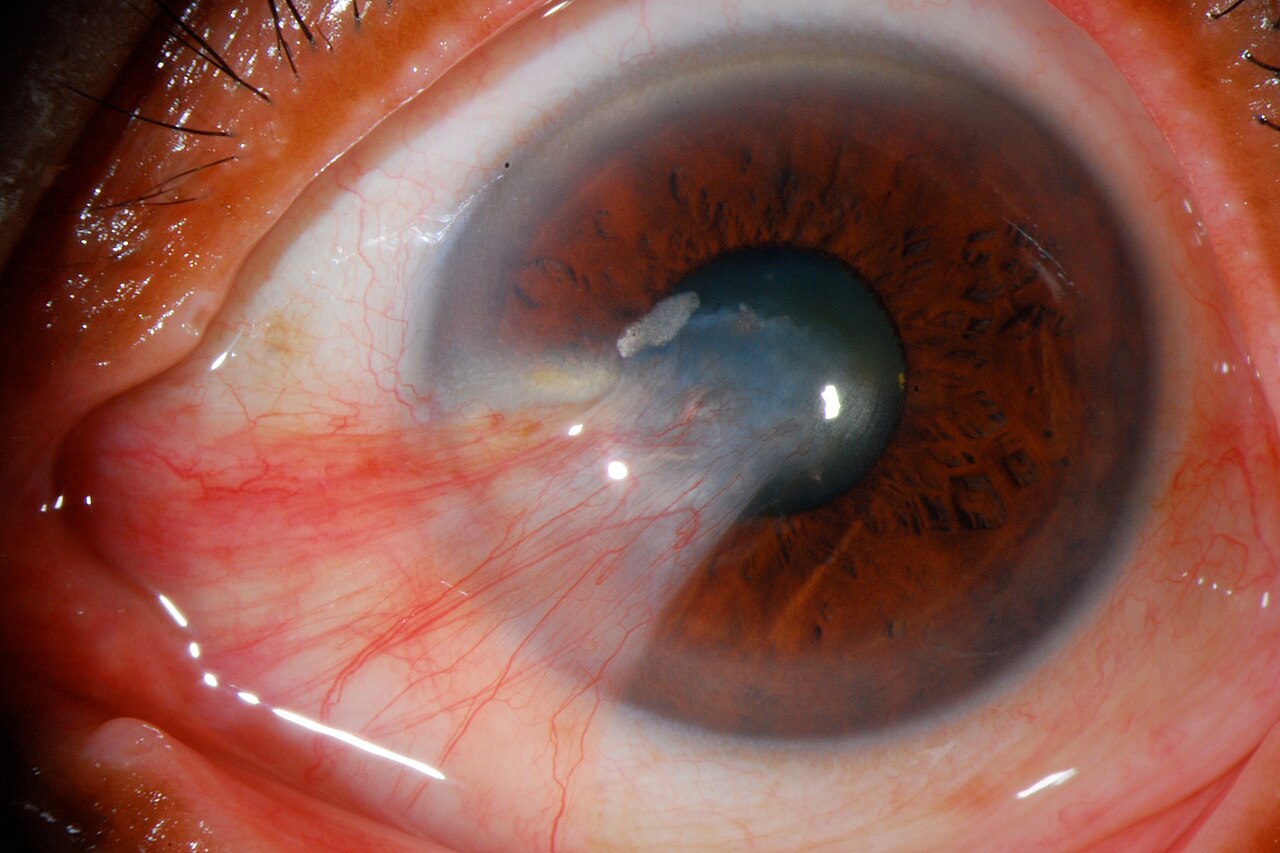
翼狀胬肉(pterygium)是一種慢性退化性疾病,表現為源自結膜的纖維血管增生組織侵入角膜。大多發生在角膜鼻側,呈三角形向角膜中央延伸1)。「翼狀」這一名稱來源於其展開翅膀般的三角形形態。組織病理學特徵為結膜下結締組織增生、膠原纖維彈性變性(elastoid degeneration)以及以淋巴球為主的慢性發炎細胞浸潤。以年齡相關性改變為基礎,慢性紫外線刺激和乾燥刺激不斷累積而導致發病和進展。
翼狀胬肉不僅是結膜上皮細胞向角膜表面遷移和增殖,還伴有上皮下纖維血管組織的增生。與年齡相關的瞼裂斑不同,其關鍵特徵是翼狀胬肉是一種活動性增殖病變,而非單純的結膜延伸。
翼狀胬肉絕大多數發生在鼻側。鼻側和顳側雙側同時發生佔23%,僅顳側發生佔12%。多為單眼發病,但約10%為雙眼性1)。雙眼發生的情況下,雙眼的紫外線暴露量通常沒有顯著差異。
翼狀胬肉在解剖學上可分為以下四部分。
在cap部的角膜側,有時可見鐵質呈弓形沉著,稱為Stocker線,是提示慢性病程的重要徵象。cap部與角膜實質牢固粘連,但在角膜緣附近粘連較輕,可將探針伸入病變下方。此徵象有助於與假性翼狀贅肉鑑別。
翼狀贅肉是全球公認的眼表疾病,在赤道附近紫外線暴露量高的地區盛行率尤其高1)。世界各地的群體研究報告了以下盛行率1)。
男性發生率約為女性的兩倍,且盛行率隨年齡增長而升高。就診患者以50至70歲年齡層最為常見。翼狀贅肉手術是全球最常進行的眼科手術之一1)2)。在日本,翼狀贅肉也是結膜疾病的代表之一,尤其在從事農業、漁業、林業等戶外作業的中老年族群中就診率較高。紫外線暴露量的地區差異得以反映,在沖繩縣和九州南部等紫外線較強的地區,盛行率相對較高。
從流行病學角度來看,年齡、性別、職業和居住地緯度是主要決定因素,在中老年男性戶外工作者中,部分地區盛行率超過10%。雖然在年輕族群中較為罕見,但在沖繩、南九州等紫外線較強的地區,30多歲發病的病例也偶有出現。年輕發病病例復發率較高,因此手術適應症的判斷和術後管理尤為重要。
美國IRIS Registry的Oke等人進行的大規模研究(102,138例翼狀贅肉手術)顯示,組織移植(結膜自體移植、角膜緣結膜自體移植、羊膜移植)佔83.0%,裸鞏膜法佔15.3%。角膜專科醫師使用組織移植的比例較高,研究指出推廣以實證為基礎的手術方式選擇仍是一項挑戰2)。
翼狀胬肉是結膜的纖維血管組織侵入角膜,而瞼裂斑僅為與角膜緣相鄰的結膜上黃白色小隆起,不侵入角膜。瞼裂斑進展時可能轉變為翼狀胬肉。詳見「原因與風險因素」一節。
翼狀胬肉患者的主訴大致可分為三類。
翼狀胬肉頭部隆起明顯時,可引起淚液分布異常,在相鄰的角膜周邊部形成上皮損害和凹窩(dellen)。進展病例還可能因眼球運動受限導致複視。
早期患者常因美容問題而發現,如「眼白部分看起來有點隆起」或「照鏡子時鼻側眼白的紅血管很明顯」。充血會暫時性惡化,且往往在強烈陽光、花粉、乾燥、香菸煙霧等刺激下加劇。
透過裂隙燈顯微鏡檢查,可觀察到從內眼角向角膜中央延伸、富含血管的三角形白色膜狀組織。典型病例的診斷相對容易,在診察數例後即可做出診斷。翼狀胬肉通常表現為鼻側球結膜充血、翼狀胬肉體部隆起、頭部侵入角膜、cap尖端呈灰白色化等一系列表現,綜合這些表現可判斷分期和活動性。
若體部充血嚴重、血管擴張且走行雜亂,則活動性高,進展和復發風險高。反之,血管細小、體部薄而半透明、進展幾乎停止的「萎縮型」翼狀胬肉,僅進行觀察追蹤而不急於手術也是合理的選擇。
也存在非典型病例,例如尖端不呈三角形,或尖端形成兩個頭部。此外,即使乍看之下像翼狀胬肉,詳細觀察時罕見情況下也可能是鱗狀細胞癌等腫瘤,因此若表現異常需進行鑑別診斷。
病理組織學檢查可見以下表現。
臨床上,基於病變進展度的分類用於判斷手術適應症。
| 分級 | 進展範圍 |
|---|---|
| 第1級 | 侷限於角膜緣附近 |
| 第2級 | 增生超過角膜緣 |
| 第3級 | 延伸至瞳孔 |
| 第4級 | 超過瞳孔 |
江口分類用於評估病灶的範圍和活動性。國際上廣泛使用Tan分類,透過上鞏膜血管的透見性來評估翼狀贅肉的厚度11)。
是否為肉厚型以及患者年齡是評估手術適應症和復發風險的重要因素。年輕患者、肉厚型病例、伴有痣或色素沉著的病例復發率較高1)。除了Tan分類之外,目前也在嘗試通過評估血管密度和纖維化程度來在術前對復發風險進行分層11)。
臨床上,以毫米為單位記錄翼狀贅肉距角膜中央的距離,即角膜侵入長度(從頭端頂點到角鞏膜緣的距離)。一般認為,侵入長度超過2毫米時開始出現不規則散光,超過3毫米時開始影響視軸。角膜地形圖可顯示從翼狀贅肉頭部放射狀延伸的扁平經線,作為術後角膜形狀正常化的指標。
翼狀贅片發病最主要的原因是紫外線(UV-B)暴露1)。慢性紫外線刺激導致角膜緣幹細胞受損,加速結膜下組織增生,突破Bowman膜屏障,侵入角膜上皮基底細胞層與Bowman膜之間。在尖端附近破壞Bowman膜,與表層基質組織形成沾黏。
鼻側好發的理由之一是“albedo(反照率)假說”。從臉部鼻側入射的紫外線穿透角膜,經由角膜的透鏡效應聚焦於鼻側角膜緣,因此鼻側的角膜緣幹細胞被認為受到較多損傷。電腦模擬也顯示,從側方入射的紫外線會聚焦於對側(內眥側)的角膜緣。此外,淚阜、半月皺襞和鼻側結膜在解剖學上受到眼瞼的保護較弱,更容易直接暴露於紫外線。
紫外線以外的惡化因素包括衰老、男性、戶外工作者以及菸草煙霧暴露。北極和赤道地區患病率較高也進一步證實了與紫外線曝露的強烈關聯。人類乳突病毒和疱疹病毒的參與也被提出。
翼狀贅肉多為單眼發病,但約10%為雙眼發病。鼻側和顳側同時發生的情況約占2~3%。由於紫外線對雙眼的作用相同,單眼發病時另一眼的追蹤觀察也很重要。
翼狀贅肉的診斷可以通過裂隙燈顯微鏡檢查輕鬆進行。根據典型的鼻側三角形纖維血管增生組織的型態,診斷相對容易。但是,在考慮手術時,需要詳細觀察病變的範圍和角膜緣功能的破壞程度。裂隙燈所見需要記錄翼狀贅肉體部的血管擴張和充血程度、頭部的厚度、cap尖端的位置(距離角膜中心的距離)、Stocker線的有無以及dellen形成的有無等。
了解翼狀贅片的合併疾病和鑑別診斷對手術計劃非常重要。假性翼狀贅肉時角膜可能高度變薄,術中或術後可能導致角膜穿孔。如果前段OCT確認角膜變薄,應考慮使用保存角膜同時進行表層角膜移植術。
如果裂隙燈檢查發現翼狀贅片形態不典型(頭部分叉、尖端不規則、表面結節狀、伴有出血或壞死等),應考慮到結膜上皮內癌或鱗狀細胞癌的可能性,並務必對切除標本進行病理組織學檢查。雖然罕見,但有報告指出以翼狀贅片外觀就診的患者實際上患有眼表面鱗狀上皮腫瘤(OSSN)。
無症狀的翼狀贅片可以觀察追蹤。對於充血和異物感,進行以下對症治療。
然而,藥物治療無法阻止病變的進展,進展期病例需要手術治療。同時使用太陽眼鏡和寬檐帽進行紫外線防護、人工淚液穩定淚膜、以及伴有乾眼時使用玻尿酸鈉滴眼液或3%地夸磷索鈉滴眼液等。長期使用類固醇滴眼液會導致眼壓升高、後囊下白內障和感染風險,因此不應隨意使用,需定期評估眼壓和水晶體狀態。
以下情況應考慮手術。
應充分說明手術的益處和術後復發的風險,與患者協商後決定手術適應症。需要向患者說明,年齡越小的患者越容易復發。
翼狀贅肉手術包括增殖組織切除和眼表重建。目前的標準術式為結膜自體移植(conjunctival autograft; CAG)或輪部結膜自體移植(limbal-conjunctival autograft; LCAG)1)11)。結膜重建與增殖組織抑制相結合被認為是預防復發的原則,可選擇帶蒂結膜瓣、游離結膜瓣或羊膜覆蓋。
一般手術步驟如下。
結膜自體移植(CAG/LCAG)
有莖結膜瓣移植:將切除部位鄰近的結膜移動覆蓋缺損。可在維持血流的情況下進行重建,安全性高。
遊離結膜瓣移植(CAG):從其他部位(多為上顳側球結膜)採集結膜瓣進行移植。優點是可縫合於任意部位。
角膜輪部結膜自體移植(LCAG):包含角膜輪部組織的結膜自體移植。透過恢復角膜輪部功能,復發率更低1)9)。
其他重建方法
羊膜移植:可覆蓋廣泛的結膜缺損。具有消炎、抑制新生血管和抑制纖維母細胞增殖的作用。適用於復發性翼狀胬肉及廣泛切除病例10)。
結膜旋轉瓣:將切除區域附近的結膜旋轉並覆蓋11)。
纖維蛋白膠:作為縫線的替代方法用於移植片固定。據報導可縮短手術時間並減輕術後發炎。
翼狀胬肉各手術方式的復發率如下所示1)9)10)。
| 術式 | 復發率 |
|---|---|
| 鞏膜暴露法(bare sclera) | 30〜89% |
| 結膜自體移植(CAG) | 1.9〜8% |
| 角膜緣結膜自體移植(LCAG) | 0~17% |
| 羊膜移植 | 3.7~40.9% |
鞏膜暴露術復發率極高,目前不建議使用1)。結膜自體移植是當前的黃金標準,其中角膜緣結膜自體移植(LCAG)的復發率最低1)9)。Zheng等人的統合分析報告,LCAG與鞏膜暴露術、球結膜自體移植、術中MMC療法相比,復發率顯著更低(與羊膜移植的差異未達統計學意義)9)。
Li等人的統合分析顯示,羊膜移植的復發率為3.7~40.9%,高於結膜自體移植(2.6~17.7%)。但對於廣泛結膜疤痕的患者或將來可能需要接受青光眼手術的患者,仍是一個有用的選擇10)。
Oke等人分析了美國IRIS Registry的102,138例病例,報告顯示組織移植組的5年再手術率為7.7%,鞏膜暴露組為11.0%。鞏膜暴露術仍占美國翼狀贅肉手術的約15%2)。
遊離結膜瓣移植時,辨別移植片的正反面可能成為問題。有報告提出了保持移植片正確方向的雙翻轉法3)。
Öztürk等人報告了一種結膜自體移植中的雙翻轉法:先切開移植片的三個邊,在未切開邊處翻轉並以兩針固定,然後切斷第四邊並再次翻轉。此技術能可靠地維持移植片的上皮面及角膜緣-穹窿方向3)。
為進一步降低復發率,會合併使用以下輔助療法1)11)。
為抑制術後發炎及結膜下增生組織,可使用以下點眼液處方範例。
部分醫療機構使用氟米龍0.1%點眼液替代貝他米松,以降低眼壓升高風險。同時併用玻尿酸點眼液保護角膜上皮。拆線約在術後2週進行。若未及時處理,炎症可能遷延並誘發復發。
通過適當的初次手術,復發率可控制在1.5~5%。復發時不要立即再次手術,應繼續使用類固醇眼藥水和曲尼司特眼藥水約半年,觀察再增殖的進展後再判斷是否需要再次手術。這是因為復發的增殖組織在半年到一年的觀察期間,其活性可能自然降低,此時再次手術的難度也會下降。
對於術後持續性上皮缺損,可使用治療性軟式隱形眼鏡(日本國內核准產品為Alcon Air Optix®)。該鏡片採用矽水凝膠材質,可連續配戴30天,有望促進上皮黏附並緩解眼痛。配戴期間,如果鏡片汙染或乾燥嚴重,請用生理食鹽水清洗或更換新鏡片。原則上,存在活動性感染時不應使用。
術後追蹤標準時間為次日、1週、2週(拆線)、1個月、3個月和6個月。由於6個月內的絕大多數復發都發生在此期間,因此在這一時期遵守回診極為重要。復發的早期徵象包括從移植瓣邊緣或切除部位向角膜側侵入的細小血管。如能早期發現,可透過加強類固醇眼藥水的使用來抑制病情進展。
翼狀胬肉復發時,從角膜到內直肌的範圍內,高活性的增生組織會緊密沾黏,因此手術難度高於初次手術。通常需要廣泛切除包括內直肌周圍在內的病灶,且常需聯合使用羊膜移植、絲裂黴素C塗布和自體角膜緣幹細胞移植。復發性翼狀胬肉手術往往需要結合多種術式,如內直肌剝離與再固定、根據結膜缺損大小進行羊膜貼敷,以及必要時聯合表層角膜移植等複合手術。
關於復發性翼狀胬肉的再次手術時機,在發炎和增生高度活躍的階段草率地進行再次手術會導致進一步復發,因此合理的做法是先使用類固醇眼藥水消炎,待病變活動性穩定後再進行再次手術。向患者解釋時,重要的是傳達「復發後並非立即手術,而是觀察半年左右再考慮再次手術」這一治療方針。
進行結膜自體移植(CAG或LCAG)是最重要的措施。網路統合分析顯示,CAG合併環孢素0.05%眼藥水對預防復發最為有效。術後持續使用類固醇和曲尼司特眼藥水六個月也可降低復發率。適當的初次手術可將復發率控制在1.5∼5%左右。紫外線防護對長期預防復發也有效。
紫外線導致的角膜緣幹細胞損傷在翼狀贅肉的发生中扮演核心角色1)。正常的角膜緣組織作為屏障阻止結膜組織侵入角膜,但慢性UV-B暴露會破壞此功能,導致翼狀贅肉形成。翼狀贅肉現今被認為不僅是年齡相關的結膜變性,而是局部上皮幹細胞損傷、纖維血管增生和慢性炎症相結合的複雜病理狀態。
結膜下結締組織增生和膠原纖維的類彈性變性(elastoid degeneration)是特徵性表現。可見以淋巴球為主的慢性發炎細胞浸潤。翼狀贅肉組織越過角膜緣Bowman膜的屏障,侵入角膜上皮基底細胞層和Bowman膜之間,在前端附近破壞Bowman膜並與基質淺層組織形成沾黏。隨著病情進展,上皮下沉積了經過糖化和消旋化修飾的異常聚集蛋白質,膠原纖維變性和血管新生促進了上皮下結締組織的重塑。這種複雜的組織重塑被認為解釋了為何單純切除後殘留的活性細胞會再次增殖。
Oke等人分析了美國IRIS Registry的102,138例翼狀贅肉手術,報告裸鞏膜法仍在15.3%的病例中被使用。與組織移植組相比,裸鞏膜組的5年再手術率顯著更高(11.0% vs 7.7%),並指出基於證據的術式選擇的普及仍是課題2)。
Fonseca等人對24項RCT(涉及14種介入措施)進行了網絡統合分析,報告指出結膜自體移植合併環孢素0.05%眼藥水對預防復發最為有效,而單純鞏膜暴露切除術的復發率最高。但僅納入觀察期≥3個月的研究,缺乏長期追蹤被認為是限制6)。
基礎研究報導,抑制MDM2-p53交互作用的Nutlin對翼狀贅片細胞具有選擇性毒性。
Cao等人的體外研究發現,Nutlin處理可促進p53核轉位,導致p21表現上升和細胞凋亡誘導。在殺死50%翼狀贅片細胞的Nutlin濃度下,結膜細胞存活率為95%。而在具有同等殺細胞效果的MMC濃度下,結膜細胞存活率僅為63%12)。
這一結果表明Nutlin可能比MMC具有更高的翼狀贅片細胞選擇性,有望作為新型輔助療法進行開發。
膠原蛋白基質植入物(90–180天生物降解)與MMC和LCAG相比,據報告結膜發炎和疼痛較少1)。也有與結膜自體移植合併用於MMC所致鞏膜變薄病例的報告。
據報告,翼狀贅肉術後可能發生單純疱疹病毒性角膜炎(HSK)。
Cui等人報告了5例翼狀贅肉術後約30天發生HSK的病例。全部為男性,5例中4例為基質型HSK。淚液中的HSV-sIgA、PCR和宏基因組次世代定序(mNGS)對診斷有幫助4)。
翼狀贅肉切除術後的鞏膜炎是一種罕見但嚴重的併發症,感染性與自體免疫性的鑑別有時很困難。
Mabrouki等人報告了一例70歲男性在翼狀贅肉切除術後7天發生嚴重鞏膜炎的病例。培養結果為陰性,但對抗菌藥物反應不佳,使用抗真菌藥(伏立康唑)後病情顯著改善。研究認為感染可能觸發了自體免疫反應5)。
切除術後的眼表面重建方面,作為自體結膜的替代材料,培養結膜上皮片、培養角膜緣上皮片和去細胞組織等應用研究正在推進。在日本,培養表皮和培養角膜上皮的臨床應用經驗不斷累積,未來也可能應用於廣泛切除後的複雜性翼狀胬肉重建。從再生醫學的角度來看,有觀點指出角膜緣幹細胞的功能性重建可能成為翼狀胬肉的根本性治療。
翼狀贅片逐漸向角膜中央進展。當角膜侵犯超過2 mm時,開始出現不規則散光,若累及視軸則會導致明顯的視力下降。進展期病例也可能出現眼球運動受限和複視。但進展速度個體差異很大,也有長期無變化的病例。即使症狀輕微,紫外線防護等預防措施也很重要。