结膜自体移植(CAG/LCAG)
带蒂结膜瓣移植:将切除部位邻近的结膜移动覆盖缺损。可在维持血流的情况下进行重建,安全性高。
游离结膜瓣移植(CAG):从其他部位(多为上颞侧球结膜)采集结膜瓣进行移植。优点是可缝合于任意部位。
角膜缘结膜自体移植(LCAG):包含角膜缘组织的结膜自体移植。通过恢复角膜缘功能,复发率更低1)9)。

翼状胬肉(pterygium)是一种慢性退行性疾病,表现为源自结膜的纤维血管增生组织侵入角膜。大多发生在角膜鼻侧,呈三角形向角膜中央延伸1)。“翼状”这一名称来源于其展开翅膀般的三角形形态。组织病理学特征为结膜下结缔组织增生、胶原纤维弹性变性(elastoid degeneration)以及以淋巴细胞为主的慢性炎性细胞浸润。以年龄相关性改变为基础,慢性紫外线刺激和干燥刺激不断累积而导致发病和进展。
翼状胬肉不仅是结膜上皮细胞向角膜表面迁移和增殖,还伴有上皮下纤维血管组织的增生。与年龄相关的睑裂斑不同,其关键特征是翼状胬肉是一种活动性增殖病变,而非单纯的结膜延伸。
翼状胬肉绝大多数发生在鼻侧。鼻侧和颞侧双侧同时发生占23%,仅颞侧发生占12%。多为单眼发病,但约10%为双眼性1)。双眼发生的情况下,双眼的紫外线暴露量通常没有显著差异。
翼状胬肉在解剖学上可分为以下四部分。
在cap部的角膜侧,有时可见铁质呈弓形沉着,称为Stocker线,是提示慢性病程的重要体征。cap部与角膜实质牢固粘连,但在角膜缘附近粘连较轻,可将探针伸入病变下方。该体征有助于与假性翼状胬肉相鉴别。
翼状胬肉是全球公认的眼表疾病,在赤道附近紫外线暴露量高的地区患病率尤其高1)。世界各地的群体研究报告了以下患病率1)。
男性发病率约为女性的两倍,且患病率随年龄增长而升高。就诊患者以50至70岁年龄段最为常见。翼状胬肉手术是全球最常进行的眼科手术之一1)2)。在日本,翼状胬肉也是结膜疾病的代表之一,尤其在从事农业、渔业、林业等户外作业的中老年人群中就诊率较高。紫外线暴露量的地区差异得以体现,在冲绳县和九州南部等紫外线较强的地区,患病率相对较高。
从流行病学角度看,年龄、性别、职业和居住地纬度是主要决定因素,在中老年男性户外作业者中,部分地区患病率超过10%。虽然在年轻人群中较为罕见,但在冲绳、南九州等紫外线较强的地区,30多岁发病的病例也偶有出现。年轻发病病例复发率较高,因此手术适应症的判断和术后管理尤为重要。
美国IRIS Registry的Oke等人开展的大规模研究(102,138例翼状胬肉手术)显示,组织移植(结膜自体移植、角膜缘结膜自体移植、羊膜移植)占83.0%,裸巩膜法占15.3%。角膜专科医生使用组织移植的比例较高,研究指出推广基于证据的手术方式选择仍是一大挑战2)。
翼状胬肉是结膜的纤维血管组织侵入角膜,而睑裂斑仅限于与角膜缘相邻的结膜上的黄白色小隆起,不侵入角膜。睑裂斑进展时可能转变为翼状胬肉。详见「原因和风险因素」一节。
翼状胬肉患者的主诉大致可分为三类。
翼状胬肉头部隆起明显时,可引起泪液分布异常,在相邻的角膜周边部形成上皮损害和凹窝(dellen)。进展病例还可能因眼球运动受限导致复视。
早期患者常因美容问题而发现,如”白眼珠部分看起来有点隆起”或”照镜子时鼻侧白眼珠上的红血管很明显”。充血会暂时性加重,且往往在强光、花粉、干燥、香烟烟雾等刺激下加剧。
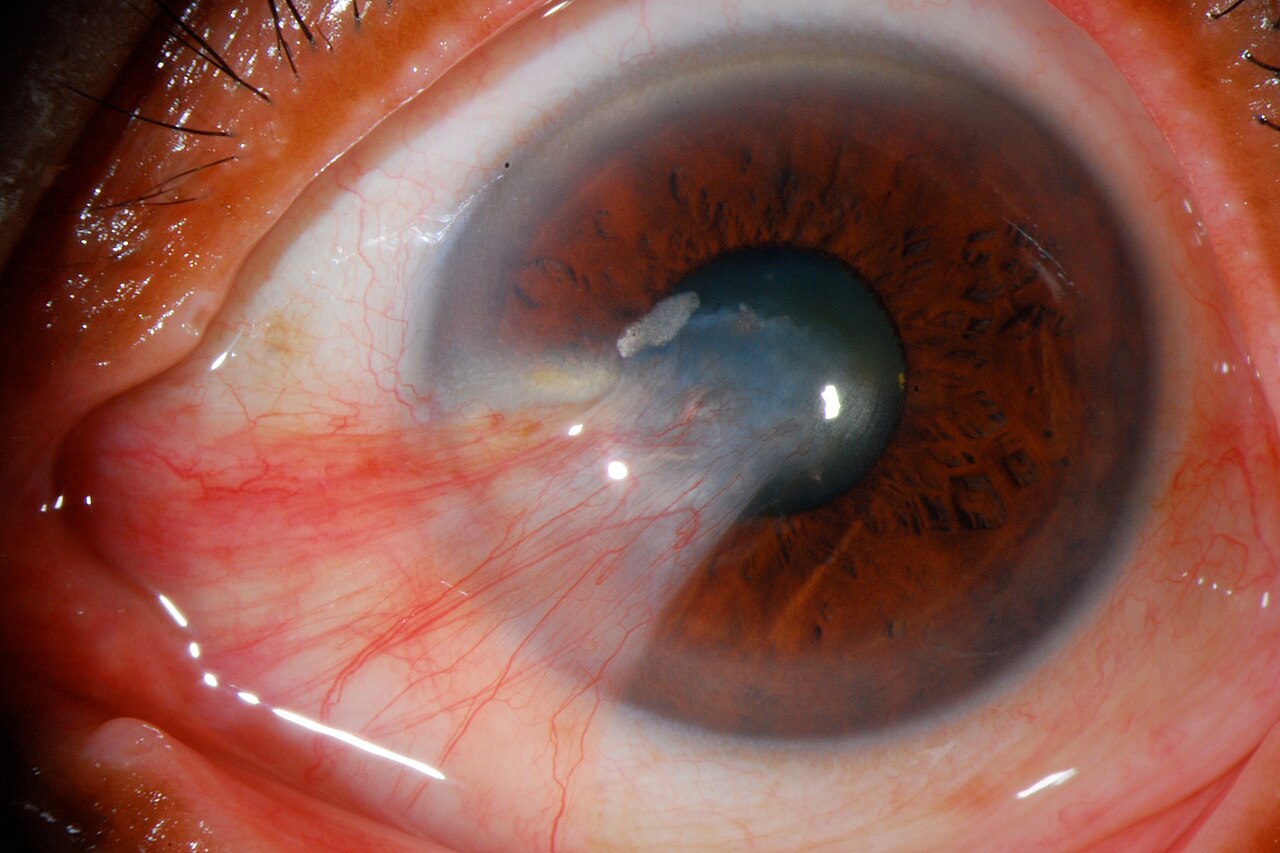
通过裂隙灯显微镜检查,可观察到从内眼角向角膜中央延伸的、富含血管的三角形白色膜状组织。典型病例的诊断相对容易,在接诊数例后即可做出诊断。翼状胬肉通常表现为鼻侧球结膜充血、翼状胬肉体部隆起、头部侵入角膜、cap尖端呈灰白色等一系列表现,综合这些表现可判断分期和活动性。
若体部充血严重、血管扩张且走行杂乱,则活动性高,进展和复发风险高。反之,血管细小、体部薄而半透明、进展几乎停止的”萎缩型”翼状胬肉,仅进行观察随访而不急于手术也是合理的选择。
也存在非典型病例,例如尖端不呈三角形,或尖端形成两个头部。此外,即使一眼看去像是翼状胬肉,详细观察时罕见情况下也可能是鳞状细胞癌等肿瘤,因此若表现异常需进行鉴别诊断。
病理组织学检查可见以下表现。
临床上,基于病变进展度的分类用于判断手术适应证。
| 分级 | 进展范围 |
|---|---|
| 1级 | 局限于角膜缘附近 |
| 2级 | 增殖超过角膜缘 |
| 3级 | 延伸至瞳孔 |
| 4级 | 超过瞳孔 |
江口分类用于评估病损的范围和活动性。国际上广泛使用Tan分类,通过上巩膜血管的透见性来评估翼状胬肉的厚度11)。
是否为肉厚型以及患者年龄是评估手术适应证和复发风险的重要因素。年轻患者、肉厚型病例、伴有色素痣或色素沉着的病例复发率较高1)。除了Tan分类之外,目前也在尝试通过评估血管密度和纤维化程度来在术前对复发风险进行分层11)。
临床上,以毫米为单位记录翼状胬肉距角膜中央的距离,即角膜侵入长度(从头端顶点到角巩膜缘的距离)。一般认为,侵入长度超过2毫米时开始出现不规则散光,超过3毫米时开始影响视轴。角膜地形图可显示从翼状胬肉头部放射状延伸的扁平经线,作为术后角膜形态正常化的指标。
翼状胬肉发病最主要的原因是紫外线(UV-B)暴露1)。慢性紫外线刺激导致角膜缘干细胞受损,加速结膜下组织增殖,突破Bowman膜屏障,侵入角膜上皮基底细胞层与Bowman膜之间。在尖端附近破坏Bowman膜,与浅层基质组织形成粘连。
鼻侧好发的理由之一是“albedo(反照率)假说”。从面部鼻侧入射的紫外线透过角膜,通过角膜的透镜效应聚焦于鼻侧角膜缘,因此鼻侧的角膜缘干细胞被认为受到更多损伤。计算机模拟也显示,从侧方入射的紫外线会聚焦于对侧(内眦侧)的角膜缘。此外,泪阜、半月皱襞和鼻侧结膜在解剖学上受到眼睑的保护较弱,更容易直接暴露于紫外线。
紫外线以外的加重因素包括衰老、男性、户外工作者以及烟草烟雾暴露。北极和赤道地区患病率较高也进一步证实了与紫外线暴露的强烈关联。人乳头瘤病毒和疱疹病毒的参与也被提出。
翼状胬肉多为单眼发病,但约10%为双眼发病。鼻侧和颞侧同时发生的情况约占2~3%。由于紫外线对双眼的作用相同,单眼发病时另一眼的随访观察也很重要。
翼状胬肉的诊断可以通过裂隙灯显微镜检查轻松进行。根据典型的鼻侧三角形纤维血管增生组织的形态,诊断相对容易。但是,在考虑手术时,需要详细观察病变的范围和角膜缘功能的破坏程度。裂隙灯所见需要记录翼状胬肉体部的血管扩张和充血程度、头部的厚度、cap尖端的位置(距离角膜中心的距离)、Stocker线的有无以及dellen形成的有无等。
了解翼状胬肉的合并疾病和鉴别诊断对手术计划非常重要。假性翼状胬肉时角膜可能高度变薄,术中或术后可能导致角膜穿孔。如果前段OCT确认角膜变薄,应考虑使用保存角膜同时进行表层角膜移植术。
如果裂隙灯检查发现翼状胬肉形态不典型(头部呈分叉状、尖端不规则、表面结节状、伴有出血或坏死等),应考虑到结膜上皮内癌或鳞状细胞癌的可能性,并务必对切除标本进行病理组织学检查。虽然罕见,但有报告称以翼状胬肉外观就诊的患者实际患有眼表面鳞状上皮肿瘤(OSSN)。
无症状的翼状胬肉可以观察随访。对于充血和异物感,进行以下对症治疗。
然而,药物治疗无法阻止病变的进展,进展期病例需要手术治疗。同时采用太阳镜和宽檐帽进行紫外线防护、人工泪液稳定泪膜、以及伴有干眼时使用透明质酸钠滴眼液或3%地夸磷索钠滴眼液等。长期使用类固醇滴眼液会导致眼压升高、后囊下白内障和感染风险,因此不应随意使用,需定期评估眼压和晶状体状态。
以下情况应考虑手术。
应充分说明手术的益处和术后复发的风险,与患者协商后决定手术适应证。需要向患者说明,年龄越小的患者越容易复发。
翼状胬肉手术包括增殖组织切除和眼表重建。目前的标准术式为结膜自体移植(conjunctival autograft; CAG)或角膜缘结膜自体移植(limbal-conjunctival autograft; LCAG)1)11)。结膜重建与增殖组织抑制相结合被认为是预防复发的原则,可选择带蒂结膜瓣、游离结膜瓣或羊膜覆盖。
一般手术步骤如下。
结膜自体移植(CAG/LCAG)
带蒂结膜瓣移植:将切除部位邻近的结膜移动覆盖缺损。可在维持血流的情况下进行重建,安全性高。
游离结膜瓣移植(CAG):从其他部位(多为上颞侧球结膜)采集结膜瓣进行移植。优点是可缝合于任意部位。
角膜缘结膜自体移植(LCAG):包含角膜缘组织的结膜自体移植。通过恢复角膜缘功能,复发率更低1)9)。
其他重建方法
羊膜移植:可覆盖广泛的结膜缺损。具有消炎、抑制新生血管和抑制成纤维细胞增殖的作用。适用于复发性翼状胬肉及广泛切除病例10)。
结膜旋转瓣:将切除区域附近的结膜旋转并覆盖11)。
纤维蛋白胶:作为缝线的替代方法用于移植片固定。据报道可缩短手术时间并减轻术后炎症。
翼状胬肉各手术方式的复发率如下所示1)9)10)。
| 术式 | 复发率 |
|---|---|
| 巩膜暴露法(bare sclera) | 30〜89% |
| 结膜自体移植(CAG) | 1.9〜8% |
| 角膜缘结膜自体移植(LCAG) | 0~17% |
| 羊膜移植 | 3.7~40.9% |
巩膜暴露术复发率极高,目前不推荐使用1)。结膜自体移植是当前的金标准,其中角膜缘结膜自体移植(LCAG)的复发率最低1)9)。Zheng等人的荟萃分析报告,LCAG与巩膜暴露术、球结膜自体移植、术中MMC疗法相比,复发率显著更低(与羊膜移植的差异无统计学意义)9)。
Li等人的荟萃分析显示,羊膜移植的复发率为3.7~40.9%,高于结膜自体移植(2.6~17.7%)。但对于广泛结膜瘢痕的患者或将来可能需要接受青光眼手术的患者,仍是一个有用的选择10)。
Oke等人分析了美国IRIS Registry的102,138例病例,报告显示组织移植组的5年再手术率为7.7%,巩膜暴露组为11.0%。巩膜暴露术仍占美国翼状胬肉手术的约15%2)。
游离结膜瓣移植时,辨别移植片的正反面可能成为问题。有报告提出了保持移植片正确方向的双翻转法3)。
Öztürk等报道了一种结膜自体移植中的双翻转法:先切开移植片的三个边,在未切开边处翻转并用两针固定,然后切断第四边并再次翻转。该技术能够可靠地维持移植片的上皮面及角膜缘-穹窿方向3)。
为进一步降低复发率,会联合使用以下辅助疗法1)11)。
为抑制术后炎症及结膜下增生组织,可使用以下滴眼液处方示例。
部分医疗机构使用氟米龙0.1%滴眼液替代倍他米松,以降低眼压升高风险。同时联合使用透明质酸滴眼液保护角膜上皮。缝线约在术后2周拆除。若不及时处理,炎症可能迁延并诱发复发。
通过适当的一次手术,复发率可控制在1.5~5%。复发时不要立即再次手术,应继续使用类固醇滴眼液和曲尼司特滴眼液约半年,观察再增殖的进展后再判断是否需要再次手术。这是因为复发的增殖组织在半年到一年的观察期间,其活性可能自然降低,此时再次手术的难度也会下降。
对于术后持续性上皮缺损,可使用治疗性软性隐形眼镜(日本国内获批产品为爱尔康Air Optix®)。该镜片采用硅水凝胶材质,可连续佩戴30天,有望促进上皮黏附并缓解眼痛。佩戴期间,如果镜片污染或干燥严重,请用生理盐水清洗或更换新镜片。原则上,存在活动性感染时不应使用。
术后随访标准时间为次日、1周、2周(拆线)、1个月、3个月和6个月。由于6个月内的绝大多数复发都发生在此期间,因此这一时期坚持随访至关重要。复发的早期征象包括从移植瓣边缘或切除部位向角膜侧侵入的细小血管。如能早期发现,可通过加强类固醇滴眼液的使用来抑制病情进展。
翼状胬肉复发时,从角膜到内直肌的范围内,高活性的增生组织会紧密粘连,因此手术难度高于初次手术。通常需要广泛切除包括内直肌周围在内的病灶,并且常需联合使用羊膜移植、丝裂霉素C涂布和自体角膜缘干细胞移植。复发性翼状胬肉手术往往需要结合多种术式,如内直肌剥离与再固定、根据结膜缺损大小进行羊膜贴敷,以及必要时联合表层角膜移植等复合手术。
关于复发性翼状胬肉的再次手术时机,在炎症和增生高度活跃的阶段草率地进行再次手术会导致进一步复发,因此合理的做法是先使用类固醇滴眼液消炎,待病变活动性稳定后再进行再次手术。向患者解释时,重要的是传达「复发后并非立即手术,而是观察半年左右再考虑再次手术」这一治疗方针。
进行结膜自体移植(CAG或LCAG)是最重要的措施。网络荟萃分析显示,CAG联合环孢素0.05%滴眼液对预防复发最为有效。术后持续使用类固醇和曲尼司特滴眼液六个月也可降低复发率。适当的初次手术可将复发率控制在1.5∼5%左右。紫外线防护对长期预防复发也有效。
紫外线导致的角膜缘干细胞损伤在翼状胬肉的发生中起着核心作用1)。正常的角膜缘组织作为屏障阻止结膜组织侵入角膜,但慢性UV-B暴露会破坏这一功能,导致翼状胬肉形成。翼状胬肉现在被认为不仅仅是年龄相关的结膜变性,而是局部上皮干细胞损伤、纤维血管增生和慢性炎症相结合的复杂病理状态。
结膜下结缔组织增生和胶原纤维的弹力纤维变性(elastoid degeneration)是特征性表现。可见以淋巴细胞为主的慢性炎性细胞浸润。翼状胬肉组织越过角膜缘Bowman膜的屏障,侵入角膜上皮基底细胞层和Bowman膜之间,在前端附近破坏Bowman膜并与浅层基质组织形成粘连。随着病情进展,上皮下沉积了经过糖化和消旋化修饰的异常聚集蛋白,胶原纤维变性和血管新生促进了上皮下结缔组织的重构。这种复杂的组织重构被认为解释了为何单纯切除后残留的活性细胞会再次增殖。
Oke等人分析了美国IRIS Registry的102,138例翼状胬肉手术,报告裸巩膜法仍在15.3%的病例中被使用。与组织移植组相比,裸巩膜组的5年再手术率显著更高(11.0% vs 7.7%),并指出基于证据的术式选择的普及仍是课题2)。
Fonseca等人对24项RCT(涉及14种干预措施)进行了网络荟萃分析,报告指出结膜自体移植联合环孢素0.05%滴眼液对预防复发最为有效,而单纯巩膜暴露切除术的复发率最高。但仅纳入观察期≥3个月的研究,缺乏长期随访被认为是局限性6)。
基础研究报道,抑制MDM2-p53相互作用的Nutlin对翼状胬肉细胞具有选择性毒性。
Cao等人的体外研究发现,Nutlin处理可促进p53核转位,导致p21表达升高和凋亡诱导。在杀死50%翼状胬肉细胞的Nutlin浓度下,结膜细胞存活率为95%。而在具有同等杀伤效果的MMC浓度下,结膜细胞存活率仅为63%12)。
这一结果表明Nutlin可能比MMC具有更高的翼状胬肉细胞选择性,有望作为新型辅助疗法进行开发。
据报道,胶原蛋白基质植入物(90–180天生物降解)与MMC和LCAG相比,结膜炎症和疼痛更少1)。也有与结膜自体移植联合用于MMC所致巩膜变薄病例的报道。
有报道称翼状胬肉术后可能发生单纯疱疹病毒性角膜炎(HSK)。
Cui等报告了5例翼状胬肉术后约30天发生HSK的病例。全部为男性,5例中4例为基质型HSK。泪液中的HSV-sIgA、PCR和宏基因组下一代测序(mNGS)对诊断有帮助4)。
翼状胬肉切除术后巩膜炎是一种罕见但严重的并发症,感染性和自身免疫性的鉴别有时很困难。
Mabrouki等报告了一例70岁男性在翼状胬肉切除术后7天发生严重巩膜炎的病例。培养结果为阴性,但对抗菌药物反应不佳,使用抗真菌药(伏立康唑)后病情显著改善。研究认为感染可能触发了自身免疫反应5)。
切除术后眼表重建方面,作为自体结膜的替代材料,培养结膜上皮片、培养角膜缘上皮片和脱细胞组织等应用研究正在推进。在日本,培养表皮和培养角膜上皮的临床应用经验不断积累,未来也可能应用于广泛切除后的复杂性翼状胬肉重建。从再生医学的角度来看,有观点指出角膜缘干细胞的功能性重建可能成为翼状胬肉的根本性治疗。
翼状胬肉逐渐向角膜中央进展。当角膜侵犯超过2 mm时,开始出现不规则散光,若累及视轴则会导致明显的视力下降。进展期病例也可能出现眼球运动受限和复视。但进展速度个体差异很大,也有长期无变化的病例。即使症状轻微,紫外线防护等预防措施也很重要。