黏膜类天疱疮(MMP)概述
靶器官:口腔、眼表、鼻咽、喉、食管、生殖器等全身具有复层扁平上皮的黏膜。
皮肤病变:多不伴有。糜烂和瘢痕比水疱更突出。
好发年龄:60~80岁。女性居多。
全身并发症:食管狭窄导致的吞咽困难、喉狭窄可影响生命预后2)。

眼黏膜类天疱疮(ocular mucous membrane pemphigoid,简称OCP)是一种由针对黏膜上皮基底膜黏附成分的自身抗体引起的慢性进行性自身免疫性水疱性疾病,可导致结膜等部位的瘢痕形成。黏膜类天疱疮(mucous membrane pemphigoid,MMP)是一组可侵犯口腔、眼表面、鼻咽、喉、食管、外阴等多个黏膜的全身性疾病,其中具有眼部病变的称为眼类天疱疮或眼瘢痕性类天疱疮。无皮肤病变的病例并不少见。
在眼科领域,OCP被视为伴有角膜上皮干细胞缺乏的瘢痕性角结膜上皮病的代表性疾病,其病程呈阶段性进展,从慢性结膜炎发展为睑球粘连,最终导致角膜角化。
本病为罕见病。英国的一项监测研究报告瘢痕性结膜炎的年发病率约为每百万人1.3例,OCP的患病率估计约为1/1万至1/5万5)。好发于60~80岁的老年人,男女比例约为1:2,女性多见5)。黏膜病变最常见于口腔(约85%),其次为眼(约65%),约50%的OCP患者合并口腔或皮肤等眼外病变2)。
通常以双眼慢性结膜炎的形式隐匿起病,病程常持续数年甚至十余年。发病初期仅表现为非特异性结膜炎症状,因此常被长期误诊为过敏性结膜炎、慢性结膜炎或干眼症。以本病为前提进行详细的问诊和裂隙灯显微镜检查,对于早期诊断和改善视功能预后至关重要。
黏膜类天疱疮(MMP)概述
靶器官:口腔、眼表、鼻咽、喉、食管、生殖器等全身具有复层扁平上皮的黏膜。
皮肤病变:多不伴有。糜烂和瘢痕比水疱更突出。
好发年龄:60~80岁。女性居多。
全身并发症:食管狭窄导致的吞咽困难、喉狭窄可影响生命预后2)。
眼黏膜类天疱疮(OCP)特征
黏膜类天疱疮(MMP)是侵犯口腔、眼、鼻咽、喉、食管、外阴等多个黏膜的自身免疫性水疱性疾病的总称。其中具有眼病变的称为眼类天疱疮(眼瘢痕性类天疱疮,OCP)。OCP可仅有眼病变,也可合并口腔或皮肤等眼外病变,约50%的病例伴有眼外病变2)。由于皮肤病变常不明显,眼科医生往往首先做出诊断。
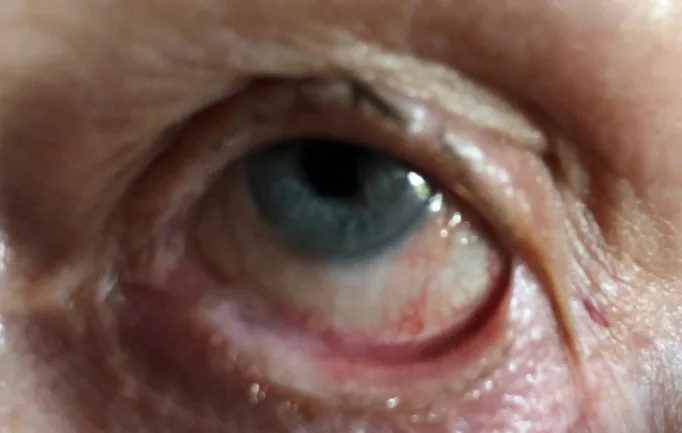
初期主要表现为慢性结膜充血、干燥感、异物感、灼热感、流泪。这些症状对常规干眼治疗有抵抗性,长期持续是怀疑本病的契机1)。进展期可出现睑球粘连导致的眼球运动障碍和眼睑闭合不全、倒睫引起的角膜刺激症状,以及角膜混浊和结膜上皮侵入导致的视力下降。
本病的进展是隐匿性的,可能长期无症状,有些病例以视力下降为契机首次被发现2)。
评估进展程度广泛使用Foster分类(改良Tauber-Foster分类)。从I期慢性结膜炎开始,II期下穹窿缩短,III期睑球粘连和角膜血管侵入,IV期眼表面角化,逐步进展2)。
| 病期 | 主要所见 |
|---|---|
| I期 | 慢性结膜炎、玫瑰红染色阳性(黏蛋白障碍)、结膜上皮下纤维化 |
| II期 | 下穹窿缩短(A~D:以25%为单位评估进展程度) |
| III期 | 睑球粘连、角膜血管侵入、倒睫、泪液分泌减少 |
| IV期 | 眼表面角化、眼睑粘连、重度干燥、角膜皮肤样变化 |
早期,在睑结膜上观察到线状或斑片状的白色腱样组织瘢痕。随着病情进展,出现结膜穹窿缩短、Vogt角膜缘栅栏(POV)消失、角膜内结膜上皮侵入、泪道阻塞、结膜杯状细胞消失、睑板腺消失导致的严重干眼。急性加重时可能发生广泛的持续性上皮缺损。
组织学上可见结膜间质纤维化、杯状细胞完全消失和鳞状上皮化生1)。杯状细胞的消失意味着结膜黏蛋白分泌功能丧失,泪膜稳定性显著受损。此外,睑板腺破坏导致脂质层也丧失,泪液蒸发加剧,形成严重的蒸发过强型干眼。
作为全身黏膜并发症,需要评估引起剥脱性龈炎和水疱性病变的口腔病变、引起吞咽困难的食管病变、以及引起声音嘶哑和呼吸困难的喉/气管病变。喉狭窄是需要气道管理的生命预后决定因素,对于有呼吸道症状的患者,需要与耳鼻喉科紧急协作2)。食管狭窄导致吞咽困难和营养不良,需由消化内科进行内镜评估并根据需要考虑球囊扩张术。皮肤病变常表现为红斑或萎缩性改变而非水疱,尤其好发于头部、面部和颈部。
眼黏膜类天疱疮由自身免疫机制引起(详见第6节)。发病风险因素包括高龄、女性和其他自身免疫性疾病史。尚未确定明确的诱因,但感染和药物暴露可能参与免疫耐受的破坏。国外研究报告了与HLA-DQB1*0301的关联,提示遗传易感性的作用。
临床上,需要与表现为瘢痕性结膜炎的其他疾病进行鉴别。以下列出的疾病病理和治疗均不同,因此初诊时需要缩小病因范围。
需鉴别的自身免疫/炎症性疾病
需鉴别的外源性疾病
双眼角膜结膜上皮慢性炎症缓慢进展为瘢痕化,强烈提示OCP。尤其是老年女性出现倒睫或睑内翻时,应仔细评估结膜囊缩短和睑球粘连的情况。
问诊时详细询问眼外伤、眼部感染史以及过去和现在的眼药水、口服药使用史。此外,对口腔、鼻咽、喉、食管、皮肤的黏膜病变进行全身性回顾,必要时与皮肤科、耳鼻喉科、消化内科、风湿科协作 2)。
确诊的支柱是结膜活检。从下方球结膜取标本,同时进行福尔马林固定标本的组织病理学检查和Michel液固定的直接免疫荧光法(DIF)5)。
OCP的DIF阳性结果是结膜上皮基底膜带IgG、IgA、IgM、补体C3的线状沉积 5)。但DIF假阴性并不少见。原因包括疾病静止期、终末期基底膜完全消失、取材部位不当、免疫反应的局部变异。临床高度怀疑OCP时,即使DIF阴性也不能排除疾病,多次活检(包括对侧眼再活检)可提高敏感性 4,5)。
| 疾病 | 鉴别关键 |
|---|---|
| 眼黏膜类天疱疮(OCP) | 双眼性、缓慢进展;DIF显示基底膜带线状沉积;抗BP180/层粘连蛋白332抗体阳性 |
| 史蒂文斯-约翰逊综合征 | 药物反应引起的急性发作;有全身发热、皮疹病史 |
| 药物诱导的假性OCP | 长期使用抗青光眼滴眼液等上皮毒性药物。停用致病药物后改善 7) |
| 慢性GVHD | 有造血干细胞移植史。但重度粘连病例需注意与OCP合并存在 4) |
| 结节病 | 即使ACE/溶菌酶正常,仍需鉴别;免疫荧光阴性有助于排除OCP 3) |
DIF检查的敏感性并非完美,有多种因素可导致假阴性。主要原因包括:疾病的静止期、基底膜在终末期完全消失的病例、活检部位取自活动性低的区域,以及免疫沉积的局部分布不均。也有报告称左右眼结果不同5)。当临床发现强烈提示OCP时,通过对侧眼或其他部位重复活检等多次检查可提高敏感性4)。检测血清抗BP180抗体、抗层粘连蛋白332抗体也有助于诊断。
治疗目标是阻止进行性瘢痕形成、预防和矫正角膜及眼睑并发症,以及缓解症状。本病是全身性自身免疫疾病,单用局部治疗无法控制病情进展。治疗核心是全身免疫抑制治疗,强烈建议与皮肤科、风湿科协作2)。
根据病情活动和炎症程度逐步选择药物。所有方案均需监测副作用并定期进行血液检查2,5)。
全身治疗:阶梯式选择
局部治疗和手术治疗
对症治疗:低浓度类固醇滴眼液抗炎、无防腐剂人工泪液管理干眼、拔除睫毛减轻角膜刺激。
睑球粘连重建:炎症控制后进行粘连松解,羊膜移植或口腔黏膜移植重建2)。
合并青光眼:基本措施是改用无防腐剂滴眼液。也有微创青光眼手术(如XEN凝胶支架)的病例报告6)。
终末期:用于角膜上皮重建的培养黏膜上皮移植,重症病例的角膜假体(Boston KPro type 2、OOKP)
许多药物对该疾病不在医保范围内,因此在开始治疗前需要向患者充分说明并考虑伦理问题。注意口服环孢素和环磷酰胺同样不在该疾病的医保范围内。氨苯砜可能诱发红细胞溶血和正铁血红蛋白血症,因此给药前应检测葡萄糖-6-磷酸脱氢酶(G6PD)活性以排除缺乏症。开始给药后应定期评估血常规、肝功能和肾功能,并逐渐增加剂量。吗替麦考酚酯耐受性相对较好,适合长期使用,但需考虑机会性感染风险并进行感染筛查。环磷酰胺是用于重症病例的强效免疫抑制剂,但伴有骨髓抑制、出血性膀胱炎和长期致癌风险,因此需要管理总剂量。利妥昔单抗作为抗CD20单克隆抗体,被定位为难治性OCP的挽救治疗,给药前评估乙型肝炎病毒再激活风险非常重要2)。
局部治疗作为全身治疗的辅助对症治疗非常重要。低浓度类固醇滴眼液可减轻眼表炎症,不含防腐剂的人工泪液可管理干眼症。泪点栓塞术等手术干预可能加速瘢痕化,因此需谨慎判断。
手术治疗仅在炎症完全控制的情况下进行。活动性炎症下的手术会导致瘢痕化、粘连和角化的快速进展2)。
在重症OCP等双眼进行性疾病中,自体角膜缘干细胞移植(CLAu、CLET、SLET)的适应症有限。由于许多病例为双眼性且无健康供体眼,因此会考虑异体移植或培养黏膜上皮移植9)。自体角膜缘干细胞移植的系统综述(主要针对单眼化学外伤等)分析了1,023只眼,报告解剖成功率为69%,功能成功率为60%,但在OCP等双眼自身免疫性疾病中,它不太可能成为首选9)。
OCP是一种以产生针对半桥粒相关基底膜成分的自身抗体为特征的II型(细胞毒型)自身免疫性疾病5)。
当自身抗体与结膜上皮基底膜结合时,补体系统被激活,炎症细胞被募集。急性期以嗜酸性粒细胞和中性粒细胞为主,慢性期则以淋巴细胞浸润为主5)。释放的细胞因子和蛋白酶激活结膜上皮下的成纤维细胞,促进胶原等细胞外基质的过度产生,导致结膜纤维化和瘢痕形成。转化生长因子-β(TGF-β)、白细胞介素-4(IL-4)、IL-5、IL-13等Th2型细胞因子在病变部位表达上调,被认为是纤维化的主要驱动因素。基质金属蛋白酶-9(MMP-9)与组织抑制剂(TIMP)之间的平衡被打破,导致结膜组织重塑失控,这也是该病理的特征之一。
结膜瘢痕化的阶段性进展对应于Foster分类。持续的慢性炎症导致结膜下纤维化(I期)、结膜穹窿缩短(II期)、睑球粘连(III期),最终角膜缘的Vogt栅栏(POV)消失8)。由于角膜上皮干细胞存在于POV中,POV的消失意味着角膜上皮正常再生的失败。角膜上皮干细胞耗竭导致结膜上皮侵入角膜表面(结膜化),进而出现角膜混浊、血管化,最终出现皮肤样角化(IV期)8)。
造血干细胞移植后的慢性眼移植物抗宿主病(oGVHD)通常表现为眼表慢性炎症、干眼和轻度结膜纤维化,但当出现严重且快速进展的瘢痕化和睑球粘连时,应考虑合并OCP的可能性4)。尽管oGVHD和OCP的临床表现相似,但治疗策略不同,因此通过结膜活检和DIF进行鉴别非常重要4)。
角膜缘存在负责角膜上皮再生的干细胞,可观察到Vogt栅栏(POV)。在OCP中,慢性炎症和瘢痕化累及角膜缘,导致POV和干细胞丧失。干细胞耗竭后,结膜上皮侵入角膜表面(结膜化),正常的角膜上皮再生变得不可能。结果导致角膜混浊、血管化和角化,造成严重的视力障碍8)。这种情况是眼黏膜类天疱疮、Stevens-Johnson综合征和化学伤后常见的严重眼表疾病的最终表现。
病例系列研究显示,利妥昔单抗和IVIG对难治性OCP有效,并正成为对传统免疫抑制治疗耐药病例的治疗选择2)。利妥昔单抗给药可清除自身抗体产生B细胞,已有获得临床缓解的病例报道。IVIG兼具抗炎和免疫调节作用,被定位为重症或耐药病例的联合治疗。JAK抑制剂等新型免疫调节药物的可能性也在讨论中,其作为口服药物便于门诊管理,未来临床应用的期待很高。
在角膜上皮重建领域,培养角膜上皮片移植和自体口腔黏膜上皮片移植已进入临床应用,作为先进医疗技术正在不断完善。自体角膜上皮片使用健康眼的角膜上皮细胞制备,但在双眼受累的OCP中无法使用,因此选择使用眼库提供的角膜制备的异体角膜上皮片,或使用患者自身口腔黏膜细胞制备的自体口腔黏膜上皮片。自体口腔黏膜无排斥反应风险,可期待长期眼表面稳定化。作为载体材料,羊膜、纤维蛋白胶、温度响应性培养皿、聚偏氟乙烯(PVDF)膜等已被开发,手术方式的选择范围正在扩大8)。
对于合并青光眼的病例,由于结膜瘢痕化导致传统滤过手术困难,已有使用XEN凝胶支架进行微创青光眼手术(MIGS)的成功病例报道。在控制眼表面炎症后,通过ab interno法植入支架,术后1年无需使用滴眼液即可控制眼压并实现炎症消退的病例已被展示,作为重度眼表面疾病合并青光眼的新方法备受关注6)。未来期待通过多中心联合研究积累长期结果,以及利用生物标志物评估治疗反应性。