เพมฟิกอยด์เยื่อเมือกตาเป็นโรคภูมิต้านตนเองเรื้อรังที่ดำเนินไปอย่างช้าๆ เกิดจากแอนติบอดีต่อตนเองที่ต่อต้านส่วนประกอบการยึดเกาะของเยื่อฐานเยื่อบุตา
หมายถึงกรณีที่มีรอยโรคตาร่วมในเพมฟิกอยด์เยื่อเมือก ซึ่งสามารถส่งผลต่อเยื่อเมือกในช่องปาก ตา ช่องจมูก กล่องเสียง หลอดอาหาร เป็นต้น
พบบ่อยในผู้สูงอายุ โดยเฉพาะผู้หญิง อุบัติการณ์รายปีประมาณ 1.3 ต่อประชากรล้านคน ซึ่งพบได้น้อย
ประเมินความรุนแรงตามการจำแนก Foster ระยะ I–IV ในระยะสุดท้ายจะเกิดการกลายเป็นเคราตินของผิวตาและการเปลี่ยนแปลงคล้ายผิวหนัง
การวินิจฉัยที่แน่นอนใช้การตัดชิ้นเนื้อเยื่อบุตา ร่วมกับการย้อมอิมมูโนฟลูออเรสเซนต์โดยตรง (DIF) และการตรวจหาแอนติบอดีต่อ BP180 และต่อลามินิน 332 ในซีรัม
การรักษาหลักคือการกดภูมิคุ้มกันทั่วร่างกาย โดยเลือกใช้แดปโซน ยากดภูมิคุ้มกัน ไซโคลฟอสฟาไมด์ และริตูซิแมบเป็นขั้นตอน
การผ่าตัดตาในภาวะที่ควบคุมการอักเสบไม่เพียงพออาจทำให้เกิดการกำเริบเฉียบพลัน ดังนั้นการจัดการรอบผ่าตัดจึงสำคัญอย่างยิ่ง
เพมฟิกอยด์เยื่อเมือกตา (ocular mucous membrane pemphigoid, ย่อว่า OCP ) เป็นโรคภูมิต้านตนเองชนิดพุพองเรื้อรังที่ดำเนินไปอย่างช้าๆ เกิดจากแอนติบอดีต่อตนเองที่ต่อต้านส่วนประกอบการยึดเกาะของเยื่อฐานเยื่อบุผิวเมือก รวมถึงเยื่อบุตา เพมฟิกอยด์เยื่อเมือก (mucous membrane pemphigoid, MMP) เป็นกลุ่มโรคทั่วร่างกายที่ส่งผลต่อเยื่อเมือกหลายแห่ง เช่น ช่องปาก ผิวตา ช่องจมูก กล่องเสียง หลอดอาหาร และอวัยวะเพศ ส่วนที่มีรอยโรคตาเรียกว่าเพมฟิกอยด์ตาหรือเพมฟิกอยด์แผลเป็นตา (ocular cicatricial pemphigoid) กรณีที่ไม่มีรอยโรคผิวหนังก็ไม่พบได้ยาก
ในจักษุวิทยา OCP ถือเป็นโรคต้นแบบของโรคเยื่อบุกระจกตา และเยื่อบุตา ชนิดมีแผลเป็นร่วมกับการพร่องของเซลล์ต้นกำเนิดเยื่อบุกระจกตา และดำเนินไปเป็นระยะจากเยื่อบุตาอักเสบ เรื้อรังไปจนถึงหนังตาติดลูกตา และสุดท้ายคือการกลายเป็นเคราตินของกระจกตา
โรคนี้พบได้น้อย การสำรวจเฝ้าระวังในสหราชอาณาจักรรายงานอุบัติการณ์รายปีของเยื่อบุตาอักเสบ ชนิดมีแผลเป็นประมาณ 1.3 ต่อล้านคน และความชุกของ OCP ประมาณ 1 ต่อ 10,000 ถึง 50,000 คน 5) พบบ่อยในผู้สูงอายุอายุ 60-80 ปี อัตราส่วนชาย:หญิงประมาณ 1:2 พบในหญิงมากกว่า 5) ความถี่ของรอยโรคเยื่อเมือกมากที่สุดคือช่องปากประมาณ 85% ตาประมาณ 65% และประมาณ 50% ของผู้ป่วย OCP มีรอยโรคนอกตา เช่น ช่องปากและผิวหนัง 2)
โรคเริ่มต้นอย่างแอบแฝงเป็นเยื่อบุตาอักเสบ เรื้อรังทั้งสองข้าง และระยะเวลาของอาการมักกินเวลาหลายปีถึงกว่าสิบปี ในระยะเริ่มแรกจะมีเพียงอาการเยื่อบุตาอักเสบ ที่ไม่จำเพาะ จึงมักได้รับการรักษาระยะยาวเป็นเยื่อบุตาอักเสบจากภูมิแพ้ เยื่อบุตาอักเสบ เรื้อรัง หรือตาแห้ง การซักประวัติอย่างละเอียดโดยคำนึงถึงโรคนี้และการประเมินผลการตรวจด้วย slit-lamp มีความสำคัญอย่างยิ่งต่อการวินิจฉัยตั้งแต่เนิ่นๆ และการพยากรณ์โรคการทำงานของการมองเห็น ที่ดีขึ้น
ภาพรวมของ Pemphigoid เยื่อเมือก (MMP)
อวัยวะเป้าหมาย : เยื่อเมือกที่มีเยื่อบุผิวสความัสแบบชั้นทั่วร่างกาย เช่น ช่องปาก ผิวตา ช่องจมูกส่วนคอ กล่องเสียง หลอดอาหาร และอวัยวะเพศ
รอยโรคที่ผิวหนัง : มักไม่ร่วมด้วย การกร่อนและแผลเป็นเด่นชัดกว่าตุ่มพอง
อายุที่พบบ่อย : 60-80 ปี พบในหญิงมากกว่า
ภาวะแทรกซ้อนทั่วร่างกาย : กลืนลำบากจากการตีบของหลอดอาหาร การตีบของกล่องเสียงอาจส่งผลต่อการพยากรณ์โรคการมีชีวิต 2)
ลักษณะของ Pemphigoid เยื่อเมือกตา (OCP)
ธรรมชาติของรอยโรคตา : เยื่อบุตาอักเสบ เรื้อรังทั้งสองข้างและการเกิดแผลเป็นที่เยื่อบุตา อย่างต่อเนื่อง
เป้าหมายทางพยาธิวิทยา : หนังตาติดลูกตา (symblepharon), การสูญเสียสเต็มเซลล์เยื่อบุกระจกตา , และการกลายเป็นเคราตินของผิวตา
การมีส่วนร่วมนอกตา : ประมาณ 50% มีรอยโรคร่วมที่ตำแหน่งอื่น เช่น ช่องปากและผิวหนัง 2)
การดำเนินโรคอย่างแอบแฝง : อาจไม่มีอาการเป็นเวลานาน และพบเมื่อการมองเห็น ลดลง 2)
Q
Pemphigoid เยื่อเมือก (MMP) และ Pemphigoid ตา (OCP) เป็นโรคเดียวกันหรือไม่?
A
Pemphigoid เยื่อเมือก (MMP) เป็นคำรวมสำหรับโรคตุ่มพองภูมิต้านตนเองที่ส่งผลต่อเยื่อเมือกหลายแห่ง เช่น ช่องปาก ตา ช่องจมูกส่วนคอ กล่องเสียง หลอดอาหาร และอวัยวะเพศหญิง กรณีที่มีรอยโรคตาถูกเรียกว่า Pemphigoid ตา (Pemphigoid แผลเป็นตา, OCP ) OCP อาจจำกัดเฉพาะตาหรือมีรอยโรคนอกตาร่วมด้วย เช่น ช่องปากและผิวหนัง โดยประมาณ 50% ของกรณีมีรอยโรคนอกตา 2) เนื่องจากรอยโรคที่ผิวหนังมักไม่ชัดเจน จักษุแพทย์จึงมักเป็นผู้วินิจฉัยโรคเป็นคนแรก
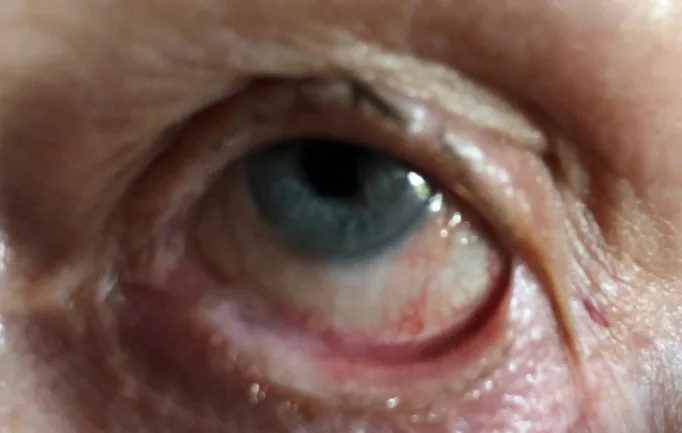
หนังตาติดลูกตาใน pemphigoid เยื่อเมือกตา Stan C, Golea A, Gheorghe A, et al. Ocular cicatricial pemphigoid. Rom J Ophthalmol. 2020 Apr-Jun;64(2):226-230. Figure 2. PM
CI D: PMC7339695. License: CC BY.
ที่ตาซ้าย เกิดการยึดติดระหว่างเปลือกตาและเยื่อบุลูกตา (symblepharon) ซึ่งแสดงตัวอย่างเฉพาะของการยึดติดเปลือกตากับเยื่อบุลูกตาที่กล่าวถึงในหัวข้ออาการหลักและอาการแสดงทางคลินิก
ในระยะแรก อาการหลักคือ เยื่อบุตาอักเสบ เรื้อรัง รู้สึกแห้ง รู้สึกมีสิ่งแปลกปลอม แสบร้อน และน้ำตาไหล อาการเหล่านี้ดื้อต่อการรักษาภาวะตาแห้ง ทั่วไป และเมื่อเป็นนานจะทำให้สงสัยโรคนี้ 1) ในรายที่ลุกลาม จะเพิ่มความผิดปกติของการเคลื่อนไหวลูกตา จากการยึดติดของเปลือกตาและเยื่อบุตา การปิดเปลือกตาไม่สนิท อาการระคายเคืองกระจกตา จากขนตาคุด รวมถึงการมองเห็น ลดลงจากกระจกตา ขุ่นหรือเยื่อบุตา รุกล้ำ
โรคนี้ดำเนินไปอย่างแอบแฝง อาจไม่มีอาการเป็นเวลานาน และบางครั้งตรวจพบครั้งแรกเมื่อการมองเห็น ลดลง 2)
การประเมินความรุนแรงใช้การจำแนกตาม Foster (การจำแนก Tauber-Foster ที่ปรับปรุง) อย่างแพร่หลาย เริ่มจากเยื่อบุตาอักเสบ เรื้อรังระยะที่ 1 ระยะที่ 2 มีการสั้นลงของรอยพับเยื่อบุตา ส่วนล่าง ระยะที่ 3 มีการยึดติดของเปลือกตากับเยื่อบุตา และหลอดเลือดงอกเข้าสู่กระจกตา และระยะที่ 4 มีการเปลี่ยนเป็นผิวหนังของผิวตา 2)
ระยะ อาการแสดงหลัก ระยะที่ 1 เยื่อบุตาอักเสบ เรื้อรัง, Rose bengal บวก (ความผิดปกติของเมือก), พังผืดใต้เยื่อบุผิวเยื่อบุตา ระยะที่ 2 รอยพับเยื่อบุตา ส่วนล่างสั้นลง (A-D: ประเมินความก้าวหน้าเป็นช่วง 25%) ระยะที่ 3 การยึดติดของเปลือกตากับเยื่อบุตา , หลอดเลือดงอกเข้าสู่กระจกตา , ขนตาคุด, การหลั่งน้ำตาลดลง ระยะที่ 4 การเปลี่ยนเป็นผิวหนังของผิวตา, เปลือกตาติดกัน, แห้งรุนแรง, กระจกตา เปลี่ยนเป็นผิวหนัง
ในระยะแรก จะพบรอยแผลเป็นสีขาวคล้ายเนื้อเยื่อเอ็นเป็นเส้นหรือเป็นปื้นบนเยื่อบุตา ส่วนเปลือกตา เมื่อโรคดำเนินไป จะเกิดการสั้นลงของถุงเยื่อบุตา การหายไปของ Palisades of Vogt (POV) การบุกรุกของเยื่อบุตา เข้าสู่กระจกตา การอุดตันของท่อน้ำตา การสูญเสียเซลล์ก๊อบเล็ตของเยื่อบุตา และภาวะตาแห้ง รุนแรงจากการสูญเสียต่อมไมโบเมียน ในช่วงที่อาการกำเริบเฉียบพลัน อาจเกิดข้อบกพร่องของเยื่อบุผิวแบบถาวรเป็นบริเวณกว้าง
ทางจุลกายวิภาคศาสตร์ พบพังผืดในสโตรมาของเยื่อบุตา การสูญเสียเซลล์ก๊อบเล็ตโดยสิ้นเชิง และเมตาพลาเซียชนิดสความัส 1) การสูญเสียเซลล์ก๊อบเล็ตหมายถึงการสูญเสียการทำงานในการหลั่งเมือกของเยื่อบุตา ซึ่งทำให้ความเสถียรของชั้นน้ำตาลดลงอย่างมาก นอกจากนี้ การทำลายต่อมไมโบเมียน ทำให้สูญเสียชั้นไขมัน เพิ่มการระเหยของน้ำตา และทำให้เกิดภาวะตาแห้ง แบบระเหยรุนแรง
ในฐานะภาวะแทรกซ้อนทางเยื่อเมือกทั่วร่างกาย จำเป็นต้องประเมินรอยโรคในช่องปาก เช่น เหงือกอักเสบแบบลอกและรอยโรคแบบตุ่มน้ำ รอยโรคในหลอดอาหารที่ทำให้กลืนลำบาก และรอยโรคในกล่องเสียงและหลอดลมที่ทำให้เสียงแหบและหายใจลำบาก การตีบของกล่องเสียงเป็นปัจจัยกำหนดการพยากรณ์โรคที่ต้องดูแลทางเดินหายใจ และจำเป็นต้องประสานงานฉุกเฉินกับแพทย์หู คอ จมูก ในผู้ป่วยที่มีอาการทางระบบหายใจ 2) การตีบของหลอดอาหารทำให้กลืนลำบากและขาดสารอาหาร ควรพิจารณาการส่องกล้องโดยแพทย์ระบบทางเดินอาหารและการขยายด้วยบอลลูนหากจำเป็น รอยโรคที่ผิวมักปรากฏเป็นผื่นแดงแบบมีแผลเป็นหรือการเปลี่ยนแปลงแบบฝ่อแทนที่จะเป็นตุ่มน้ำ และมักเกิดที่ศีรษะ ใบหน้า และลำคอ
เพมฟิกอยด์เยื่อเมือกตาเป็นโรคภูมิต้านตนเอง (รายละเอียดในส่วนที่ 6) ปัจจัยเสี่ยงรวมถึงอายุที่มากขึ้น เพศหญิง และประวัติโรคภูมิต้านตนเองอื่นๆ ยังไม่มีการระบุปัจจัยกระตุ้นที่ชัดเจน แต่การติดเชื้อหรือการได้รับยาเป็นที่ถกเถียงว่าอาจมีส่วนในการทำลายความทนทานต่อภูมิคุ้มกัน มีรายงานความสัมพันธ์กับ HLA-DQB1*0301 ในการศึกษาต่างประเทศ ซึ่งบ่งชี้ถึงความโน้มเอียงทางพันธุกรรม
ทางคลินิก สิ่งสำคัญคือต้องแยกโรคอื่นๆ ที่ทำให้เกิดเยื่อบุตาอักเสบแบบมีแผลเป็น เนื่องจากโรคที่ระบุด้านล่างมีความแตกต่างกันในพยาธิสรีรวิทยาและการรักษา จึงจำเป็นต้องจำกัดสาเหตุให้แคบลงในการตรวจครั้งแรก
โรคภูมิต้านตนเองและโรคอักเสบที่ต้องแยก
กลุ่มอาการสตีเวนส์-จอห์นสัน / การตายของผิวหนังชั้นนอกแบบเป็นพิษ
โรคกราฟต์เวอร์ซัสโฮสต์ (GVHD) : เกิดขึ้นหลังการปลูกถ่ายเซลล์ต้นกำเนิดเม็ดเลือด ในกรณีที่มีพังผืดยึดติดรุนแรงและลุกลาม ควรพิจารณาความเป็นไปได้ของ OCP 4)
ซาร์คอยโดซิส เยื่อบุตาอักเสบ ชนิดแกรนูโลมาแบบไม่มีเนื้อตายซึ่งอาจทำให้เกิดแผลเป็น มีรายงานว่าเป็นโรคที่เลียนแบบ OCP 3)
ลิเคนพลานัส / โรคผิวหนังพุพองชนิด IgA เชิงเส้น : ต้องได้รับการประเมินทางผิวหนัง
โรคจากภายนอกที่ต้องแยก
เพมฟิกอยด์ตาเทียม ที่เกิดจากยา : การใช้ยารักษาโรคต้อหิน เป็นเวลานาน (เช่น ลาทาโนพรอสต์, ไทโมลอล, บรินโซลาไมด์ ) เป็นตัวอย่างทั่วไป อาการดีขึ้นเมื่อหยุดยา 7)
การบาดเจ็บจากสารเคมีและแผลไหม้ : การบาดเจ็บจากด่าง รุนแรงเป็นพิเศษ
ติดเชื้อ : โรคริดสีดวงตา เป็นสาเหตุหลักในประเทศกำลังพัฒนา ในประเทศพัฒนาแล้ว กรณีรุนแรงของโรคกระจกตา และเยื่อบุตาอักเสบ จากอะดีโนไวรัส
จาการรักษาทางการแพทย์ : ประวัติการผ่าตัดตาที่มีการกรีดเยื่อบุตา
การพบการอักเสบเรื้อรังของเยื่อบุกระจกตา และเยื่อบุตา ทั้งสองข้างที่ค่อยๆ ดำเนินไปเป็นแผลเป็นเป็นข้อบ่งชี้ที่ชัดเจนของ OCP โดยเฉพาะในผู้สูงอายุ โดยเฉพาะผู้หญิง หากมีขนตาคุดหรือหนังตาพลิกเข้า ควรประเมินการหดสั้นของถุงเยื่อบุตา และการยึดติดระหว่างเปลือกตากับลูกตาอย่างระมัดระวัง
ในการซักประวัติ ควรสอบถามรายละเอียดเกี่ยวกับประวัติการบาดเจ็บที่ตา การติดเชื้อที่ตา และประวัติการใช้ยาหยอดตาและยารับประทานในปัจจุบันและในอดีต นอกจากนี้ ควรทบทวนรอยโรคที่เยื่อเมือกในช่องปาก โพรงจมูกส่วนคอ กล่องเสียง หลอดอาหาร และผิวหนังอย่างเป็นระบบ และประสานงานกับแผนกผิวหนัง หู คอ จมูก ระบบทางเดินอาหาร และรูมาติสซั่มตามความจำเป็น 2)
เซลล์วิทยาแบบประทับ : ยืนยันการหายไปของเซลล์กุณโฑผ่านการตรวจเซลล์วิทยาของตัวอย่างเยื่อบุตา การย้อมฟลูออเรสซีน เยื่อบุตา รุกล้ำผิวกระจกตา และร่วมกับการหายไปของ POV เป็นข้อบ่งชี้ของการพร่องของเซลล์ต้นกำเนิดเยื่อบุกระจกตา 8)
เสาหลักของการวินิจฉัยที่แน่นอนคือการตัดชิ้นเนื้อเยื่อบุตา เก็บตัวอย่างจากเยื่อบุตา ส่วนลูกตาด้านล่าง และทำการตรวจทางจุลพยาธิวิทยาบนชิ้นเนื้อที่ตรึงด้วยฟอร์มาลิน และการตรวจอิมมูโนฟลูออเรสเซนซ์โดยตรง (DIF) บนชิ้นเนื้อที่ตรึงด้วยสารละลายมิเชลพร้อมกัน 5)
ผล DIF ที่เป็นบวกของ OCP คือการสะสมแบบเส้นตรงของ IgG, IgA, IgM และคอมพลีเมนต์ C3 ตามแนวเยื่อฐานของเยื่อบุตา 5) อย่างไรก็ตาม DIF มักให้ผลลบลวงไม่น้อย สาเหตุอาจเป็นระยะสงบของโรค การหายไปโดยสมบูรณ์ของเยื่อฐานในระยะสุดท้าย ตำแหน่งเก็บตัวอย่างที่ไม่เหมาะสม หรือความแปรผันเฉพาะที่ของการตอบสนองทางภูมิคุ้มกัน ในกรณีที่สงสัยทางคลินิกอย่างมากว่าเป็น OCP ไม่ควรตัดโรคออกแม้ว่า DIF จะเป็นลบ และสามารถเพิ่มความไวได้โดยการตัดชิ้นเนื้อซ้ำหลายครั้ง รวมถึงการตัดชิ้นเนื้อซ้ำจากตาอีกข้าง 4,5)
แอนติบอดีต่อตนเอง : ตรวจพบแอนติบอดีต่อ BP180 (แอนติบอดีต่อคอลลาเจนชนิดที่ 17) และแอนติบอดีต่อลามินิน 332 (แอนติบอดีต่อลามินิน 5) ในผู้ป่วย OCP ส่วนใหญ่ แอนติบอดีต่อตนเองเหล่านี้มีบทบาทสำคัญในการเกิดโรคการตรวจเพื่อการวินิจฉัยแยกโรค : ESR, CBC, CMP, ANA, SS-A/SS-B (กลุ่มอาการโจเกรน), ANCA (แกรนูโลมาโทซิสกับโพลีแองจิไอติส), ACE/ไลโซไซม์ (ซาร์คอยโดซิส )
โรค กุญแจสำคัญในการแยกโรค เพมฟิกอยด์แผลเป็นที่ตา (OCP ) เป็นทั้งสองข้าง ดำเนินโรคช้า พบการสะสมของอิมมูโนโกลบูลินเป็นเส้นตรงตามแนวเบซัลเมมเบรนในการตรวจ DIF และผลบวกของแอนติบอดีต่อ BP180/ลามินิน 332 กลุ่มอาการสตีเวนส์-จอห์นสัน เริ่มต้นเฉียบพลันจากปฏิกิริยาต่อยา ประวัติมีไข้และผื่นทั่วร่างกาย OCP เทียมที่เกิดจากยาประวัติการใช้ยาที่เป็นพิษต่อเยื่อบุเป็นเวลานาน เช่น ยาหยอดตาต้านต้อหิน อาการดีขึ้นเมื่อหยุดยาที่เป็นสาเหตุ 7) โรค graft-versus-host เรื้อรัง (cGVHD) ประวัติการปลูกถ่ายเซลล์ต้นกำเนิดเม็ดเลือด อย่างไรก็ตาม ในกรณีที่มีพังผืดยึดติดรุนแรง ควรระวังการเกิดร่วมกับ OCP 4) ซาร์คอยโดซิส แม้ ACE/ไลโซไซม์ปกติ ซาร์คอยโดซิส ยังคงเป็นโรคที่ต้องแยก และการตรวจอิมมูโนฟลูออเรสเซนซ์ให้ผลลบมีประโยชน์ในการแยก OCP ออก 3)
Q
เหตุใดจึงไม่สามารถตัด OCP ออกได้แม้ว่าการตรวจอิมมูโนฟลูออเรสเซนต์โดยตรงของชิ้นเนื้อเยื่อบุตาจะเป็นลบ?
A
การตรวจ DIF ไม่มีความไวสมบูรณ์ และมีหลายปัจจัยที่ทำให้เกิดผลลบลวง สาเหตุหลัก ได้แก่ ระยะสงบของโรค กรณีที่เยื่อฐานหายไปอย่างสมบูรณ์ในระยะสุดท้าย บริเวณที่เก็บตัวอย่างมีกิจกรรมต่ำ และความแปรผันของการกระจายตัวของอิมมูโนคอมเพล็กซ์เฉพาะที่ มีรายงานกรณีที่ผลต่างกันระหว่างตาขวาและตาซ้าย 5) เมื่อผลการตรวจทางคลินิกบ่งชี้ถึง OCP อย่างมาก การตรวจชิ้นเนื้อซ้ำจากตาอีกข้างหรือตำแหน่งอื่น รวมถึงการตรวจหลายครั้ง จะเพิ่มความไว 4) การตรวจหาแอนติบอดีในซีรัมต่อ BP180 และ laminin 332 ก็มีประโยชน์ในการช่วยวินิจฉัย
เป้าหมายของการรักษาคือการหยุดการเกิดแผลเป็นที่ลุกลาม ป้องกันและแก้ไขภาวะแทรกซ้อนที่กระจกตา และเปลือกตา และบรรเทาอาการ โรคนี้เป็นโรคภูมิต้านตนเองทั่วร่างกาย และการรักษาเฉพาะที่เพียงอย่างเดียวไม่สามารถควบคุมการดำเนินโรคได้ เสาหลักของการรักษาคือการกดภูมิคุ้มกันทั่วร่างกาย และแนะนำให้ทำงานร่วมกับแพทย์ผิวหนังและแพทย์รูมาติสซั่มอย่างยิ่ง 2)
เลือกยาเป็นขั้นตอนตามกิจกรรมของโรคและการอักเสบ ทุกชนิดจำเป็นต้องติดตามผลข้างเคียงและตรวจเลือดเป็นประจำ 2,5)
การรักษาทั่วร่างกาย: การเลือกแบบเป็นขั้นตอน
เล็กน้อยถึงปานกลาง : แดปโซน (ไดอะมิโนไดฟีนิลซัลโฟน) 50-200 มก./วัน เป็นทางเลือกแรก จำเป็นต้องแยกภาวะขาด G6PD และติดตามภาวะโลหิตจางและเมทฮีโมโกลบินในเลือด 5)
ไม่ตอบสนองต่อแดปโซน/ปานกลาง : เพิ่มเป็นไมโคฟีโนเลต โมเฟทิล 1-3 กรัม/วัน, อะซาไธโอพรีน 1-2 มก./กก./วัน, หรือเมโธเทรกเซท 7.5-25 มก./สัปดาห์ 2)
รุนแรง/กำเริบเฉียบพลัน : ไซโคลฟอสฟาไมด์ 1-2 มก./กก./วัน ร่วมกับเพรดนิโซโลนขนาดสูงระยะสั้น 5)
กรณีดื้อต่อการรักษา : ริทูซิแมบ (โมโนโคลนอลแอนติบอดีต่อ CD20), การให้อิมมูโนโกลบูลินทางหลอดเลือดดำ (IVI G) 2)
การรักษาเฉพาะที่และการผ่าตัด
การรักษาตามอาการ : ยาหยอดตาสเตียรอยด์ ความเข้มข้นต่ำเพื่อลดการอักเสบ, น้ำตาเทียม ไร้สารกันเสียเพื่อจัดการตาแห้ง , การถอนขนตาเพื่อลดการระคายเคืองกระจกตา
การสร้างซิมเบิลฟารอนใหม่ : หลังจากการอักเสบสงบ ปลดพังผืดยึด, การปลูกถ่ายเยื่อหุ้มน้ำคร่ำหรือเยื่อบุช่องปากเพื่อสร้างใหม่ 2)
กรณีต้อหิน ร่วม : การเปลี่ยนไปใช้ยาหยอดตาที่ไม่มีสารกันเสียเป็นพื้นฐาน มีรายงานกรณีเกี่ยวกับการผ่าตัดต้อหิน แบบรุกรานน้อยที่สุด (เช่น XEN gel stent) 6)
ระยะสุดท้าย : การปลูกถ่ายเยื่อบุผิวเมือกที่เพาะเลี้ยงเพื่อสร้างเยื่อบุผิวกระจกตา ขึ้นใหม่, การใส่กระจกตา เทียม (Boston KPro type 2, OOKP) สำหรับกรณีรุนแรง
ยาส่วนใหญ่ไม่ครอบคลุมโดยประกันสุขภาพสำหรับโรคนี้ และจำเป็นต้องอธิบายให้ผู้ป่วยเข้าใจอย่างเพียงพอและพิจารณาด้านจริยธรรมก่อนเริ่มใช้ ควรสังเกตว่า cyclosporine และ cyclophosphamide แบบรับประทานก็ไม่มีข้อบ่งชี้สำหรับโรคนี้เช่นกัน Dapsone อาจทำให้เกิดเม็ดเลือดแดงแตกและ methemoglobinemia ดังนั้นควรวัดระดับ glucose-6-phosphate dehydrogenase (G6PD) ก่อนให้ยาเพื่อแยกภาวะขาดเอนไซม์ หลังจากเริ่มใช้ ควรประเมินความสมบูรณ์ของเม็ดเลือด การทำงานของตับและไตอย่างสม่ำเสมอ และเพิ่มขนาดยาทีละน้อย Mycophenolate mofetil ค่อนข้างทนได้ดีและเหมาะสำหรับการใช้ระยะยาว แต่ควรพิจารณาความเสี่ยงของการติดเชื้อฉวยโอกาสโดยการตรวจคัดกรองการติดเชื้อ Cyclophosphamide เป็นยากดภูมิคุ้มกันที่แรงสำหรับกรณีรุนแรง แต่มีความเสี่ยงต่อการกดไขกระดูก กระเพาะปัสสาวะอักเสบมีเลือดออก และความเสี่ยงต่อการเกิดมะเร็งในระยะยาว ดังนั้นต้องจัดการขนาดยาทั้งหมด Rituximab ซึ่งเป็น monoclonal antibody ต่อต้าน CD20 ถูกจัดให้เป็นการรักษาช่วยชีวิตสำหรับ OCP ที่ดื้อต่อการรักษา และการประเมินความเสี่ยงของการกลับมาทำงานของไวรัสตับอักเสบบีก่อนให้ยาเป็นสิ่งสำคัญ 2)
การรักษาเฉพาะที่มีความสำคัญในฐานะการรักษาตามอาการเสริมสำหรับการรักษาทั่วร่างกาย ยาหยอดตาสเตียรอยด์ ความเข้มข้นต่ำใช้เพื่อลดการอักเสบของผิวตา และน้ำตาเทียม ที่ไม่มีสารกันเสียใช้จัดการภาวะตาแห้ง การผ่าตัดเช่นการอุดจุดน้ำตาควรพิจารณาอย่างระมัดระวังเพราะอาจเร่งการเกิดแผลเป็น
การผ่าตัดจะทำเมื่อการอักเสบถูกควบคุมอย่างสมบูรณ์เท่านั้น การผ่าตัดในขณะที่มีการอักเสบอาจทำให้เกิดแผลเป็น การยึดติด และการกลายเป็นเคราตินอย่างรวดเร็ว 2)
การผ่าตัดต้อกระจก : ทำหลังจากควบคุมการอักเสบได้อย่างเพียงพอด้วยการรักษาด้วยยากดภูมิคุ้มกันทั่วร่างกายในวันผ่าตัด หากควบคุมการอักเสบไม่เพียงพอ อาจเกิดการยึดติดและการกลายเป็นเคราตินอย่างรวดเร็วหลังผ่าตัดการแก้ไขภาวะตาติดหนังตา : แก้ไขการยึดติดร่วมกับการปลูกถ่ายเยื่อหุ้มน้ำคร่ำหรือการปลูกถ่ายเยื่อบุช่องปากเพื่อสร้างเยื่อบุตา ขึ้นใหม่การสร้างเยื่อบุผิวกระจกตา ขึ้นใหม่ : สำหรับข้อบกพร่องของเยื่อบุผิวที่คงอยู่เนื่องจากการกำเริบเฉียบพลัน ให้รักษาแบบประคับประคองด้วยสเตียรอยด์ รับประทานก่อน ในกรณีดื้อต่อการรักษา ทางเลือกได้แก่ การปลูกถ่ายแผ่นเยื่อบุผิวกระจกตา ที่เพาะเลี้ยง (autologous หรือ allogeneic) การปลูกถ่ายเยื่อบุผิวเมือกช่องปาก autologous ซึ่งได้รับการยอมรับว่าเป็นการแพทย์ขั้นสูงในญี่ปุ่นการผ่าตัดฟื้นฟูการมองเห็น ระยะสุดท้าย : ในกรณีรุนแรงที่มีการบุกรุกของเยื่อบุตา และการกลายเป็นเคราตินของกระจกตา การพยากรณ์โรคของการผ่าตัดฟื้นฟูการมองเห็น ไม่ดี และมักไม่ทำการผ่าตัด
ในโรคตาสองข้างที่ลุกลาม เช่น OCP ชนิดรุนแรง การปลูกถ่ายสเต็มเซลล์ลิมบัส แบบอัตโนมัติ (CLAu, CLET, SLET ) มีข้อบ่งชี้จำกัด เนื่องจากผู้ป่วยส่วนใหญ่เป็นโรคตาสองข้างและไม่มีตาข้างที่แข็งแรงสำหรับเป็นผู้บริจาค จึงพิจารณาการปลูกถ่ายแบบอัลโลจีนิกหรือการปลูกถ่ายเยื่อบุผิวเมือกที่เพาะเลี้ยง 9) การทบทวนวรรณกรรมอย่างเป็นระบบเกี่ยวกับการปลูกถ่ายสเต็มเซลล์ลิมบัส แบบอัตโนมัติ ซึ่งวิเคราะห์ 1,023 ตา (ส่วนใหญ่เป็นการบาดเจ็บจากสารเคมีข้างเดียว) รายงานอัตราความสำเร็จทางกายวิภาค 69% และทางการทำงาน 60% แต่ไม่ใช่ทางเลือกแรกในโรคภูมิต้านตนเองแบบสองตาอย่าง OCP 9)
หากทำการผ่าตัด เช่น ต้อกระจก หรือการอุดรูน้ำตา โดยไม่ทราบว่าผู้ป่วยเป็นโรคเพมฟิกอยด์เยื่อบุตา ชนิดมีแผลเป็น อาจกระตุ้นการอักเสบของผิวตาและทำให้เกิดแผลเป็นอย่างรวดเร็ว ในผู้ป่วยโรคนี้ ควรเลื่อนการผ่าตัดตาทุกชนิดจนกว่าการอักเสบจะสงบลงอย่างสมบูรณ์ และจำเป็นต้องได้รับการรักษาด้วยยากดภูมิคุ้มกันทั้งระบบก่อนและหลังผ่าตัดเพื่อลดการอักเสบ 2)
Q
จะทำการผ่าตัดต้อกระจกอย่างปลอดภัยในผู้ป่วย OCP ได้อย่างไร?
A
การผ่าตัดในขณะที่มีการอักเสบเป็นปัจจัยเสี่ยงสำคัญที่ทำให้เกิดการยึดติดระหว่างเปลือกตาและลูกตาและการกลายเป็นเคราตินของกระจกตา อย่างรวดเร็ว เมื่อวางแผนผ่าตัด ควรใช้ยากดภูมิคุ้มกันทั้งระบบ (เช่น สเตียรอยด์ ไซโคลสปอริน ไซโคลฟอสฟาไมด์) ตั้งแต่วันผ่าตัดเพื่อระงับการอักเสบอย่างสมบูรณ์ ลดความเสียหายทางกายภาพต่อผิวตาระหว่างผ่าตัด และให้ยากดภูมิคุ้มกันต่อเนื่องหลังผ่าตัด หากผ่าตัดโดยที่การอักเสบยังไม่สงบเพียงพอก่อนผ่าตัด จะมีความเสี่ยงสูงต่อการยึดติดและการกลายเป็นเคราตินอย่างรวดเร็วหลังผ่าตัด การเลือกเทคนิคการผ่าตัด การจัดการทั้งระบบ และการทำงานร่วมกับแพทย์ผิวหนังและแพทย์รูมาติสซั่มมีความสำคัญอย่างยิ่ง 2)
OCP เป็นโรคภูมิต้านตนเองชนิดที่ 2 (ชนิดทำลายเซลล์) ซึ่งมีลักษณะเฉพาะคือการสร้างแอนติบอดีต่อตนเองต่อส่วนประกอบของเยื่อฐานที่เกี่ยวข้องกับเฮมิเดสโมโซม 5)
BP180 (คอลลาเจนชนิด XVII) : โปรตีนผ่านเยื่อหุ้มของเฮมิเดสโมโซมที่เชื่อมเซลล์ผิวหนังชั้นนอก/เยื่อบุผิวกับเยื่อฐาน แอนติบอดีต่อต้าน BP180 เป็นหนึ่งในแอนติบอดีตนเองที่ตรวจพบบ่อยที่สุดในผู้ป่วย OCP ลามินิน 332 (ลามินิน 5) : โปรตีนยึดเกาะในเยื่อฐานที่เชื่อมต่อเฮมิเดสโมโซมกับคอลลาเจนชนิด IV แอนติบอดีต่อต้านลามินิน 332 ก็ตรวจพบในผู้ป่วย OCP หลายรายเช่นกันนอกจากนี้ยังมีรายงานแอนติบอดีต่ออินทีกริน α6β4 และส่วนประกอบอื่นๆ ของเยื่อฐาน
เมื่อแอนติบอดีต่อตนเองจับกับเยื่อฐานของเยื่อบุตา ระบบคอมพลีเมนต์ จะถูกกระตุ้นและเซลล์อักเสบจะถูกเรียกมา ในระยะเฉียบพลัน อีโอซิโนฟิลและนิวโทรฟิลเป็นเซลล์หลักในการอักเสบ ส่วนในระยะเรื้อรัง การแทรกซึมของลิมโฟไซต์จะเด่นกว่า 5) ไซโตไคน์และโปรตีเอสที่ถูกปล่อยออกมาจะกระตุ้นไฟโบรบลาสต์ใต้เยื่อบุตา ส่งเสริมการผลิตเมทริกซ์นอกเซลล์ เช่น คอลลาเจนมากเกินไป ทำให้เกิดพังผืดและแผลเป็นที่เยื่อบุตา ไซโตไคน์ชนิด Th2 เช่น transforming growth factor beta (TGF-β), interleukin-4 (IL-4), IL-5 และ IL-13 มีการแสดงออกเพิ่มขึ้นในรอยโรค และถือเป็นตัวขับเคลื่อนหลักของพังผืด ความไม่สมดุลระหว่าง matrix metalloproteinase (MMP-9) และ tissue inhibitor (TIMP) รวมถึงการปรับโครงสร้างเนื้อเยื่อเยื่อบุตา ที่ไม่สามารถควบคุมได้ ก็เป็นลักษณะของพยาธิวิทยา
การดำเนินไปอย่างค่อยเป็นค่อยไปของแผลเป็นที่เยื่อบุตา สอดคล้องกับการจำแนกของ Foster เมื่อมีการอักเสบเรื้อรังต่อเนื่อง จะเกิดพังผืดใต้เยื่อบุตา (ระยะ I), การสั้นลงของถุงเยื่อบุตา (ระยะ II), การยึดติดระหว่างเปลือกตาและลูกตา (ระยะ III) และในที่สุด Palisades of Vogt (POV) ที่ลิมบัส กระจกตา จะหายไป 8) เนื่องจาก POV มีสเต็มเซลล์เยื่อบุกระจกตา การหายไปของ POV จึงหมายถึงความล้มเหลวในการสร้างใหม่ตามปกติของเยื่อบุกระจกตา เมื่อสเต็มเซลล์เยื่อบุกระจกตา หมดลง เยื่อบุตา จะบุกรุกผิวกระจกตา (conjunctivalization) ทำให้เกิดความขุ่นของกระจกตา การบุกรุกของหลอดเลือด และในที่สุดเกิดเคราตินคล้ายผิวหนัง (ระยะ IV) 8)
โรค graft-versus-host เรื้อรังทางตา (oGVHD ) หลังการปลูกถ่ายสเต็มเซลล์เม็ดเลือดมักแสดงการอักเสบเรื้อรังของผิวตา ตาแห้ง และพังผืดเยื่อบุตา เล็กน้อย แต่ในกรณีที่มีแผลเป็นรุนแรงและดำเนินไปอย่างรวดเร็วร่วมกับการยึดติดระหว่างเปลือกตาและลูกตา ควรพิจารณาการเกิดร่วมของ OCP 4) oGVHD และ OCP มีลักษณะทางคลินิกคล้ายกัน แต่กลยุทธ์การรักษาต่างกัน ดังนั้นการตัดชิ้นเนื้อเยื่อบุตา และการย้อม DIF จึงมีความสำคัญในการแยกโรค 4)
Q
การสูญเสียสเต็มเซลล์เยื่อบุกระจกตาใน OCP คืออะไร?
A
ที่ลิมบัส กระจกตา มีสเต็มเซลล์ที่ทำหน้าที่สร้างใหม่ของเยื่อบุกระจกตา ซึ่งสามารถสังเกตได้เป็น Palisades of Vogt (POV) ใน OCP การอักเสบเรื้อรังและแผลเป็นจะลามไปถึงลิมบัส ทำให้สูญเสีย POV และสเต็มเซลล์ เมื่อสเต็มเซลล์หมดลง เยื่อบุตา จะบุกรุกผิวกระจกตา (conjunctivalization) ทำให้ไม่สามารถสร้างเยื่อบุกระจกตา ปกติได้อีก ผลที่ตามมาคือเกิดความขุ่นของกระจกตา การบุกรุกของหลอดเลือด และเคราติน ทำให้สูญเสียการมองเห็น อย่างรุนแรง 8) ภาวะนี้เป็นภาพสุดท้ายของโรคผิวตารุนแรงที่พบบ่อยหลัง OCP , กลุ่มอาการสตีเวนส์-จอห์นสัน และการบาดเจ็บจากสารเคมี
ประสิทธิภาพของ rituximab และ IVI G ใน OCP ที่ดื้อต่อการรักษาได้รับการแสดงให้เห็นในการศึกษาแบบรวมกลุ่ม และกำลังถูกกำหนดให้เป็นทางเลือกในการรักษาสำหรับกรณีที่ดื้อต่อการรักษาด้วยภูมิคุ้มกันแบบดั้งเดิม 2) การให้ rituximab จะกำจัดเซลล์ B ที่ผลิตแอนติบอดีตนเอง และมีรายงานกรณีที่ได้รับการบรรเทาอาการทางคลินิก IVI G มีทั้งฤทธิ์ต้านการอักเสบและปรับภูมิคุ้มกัน และถูกจัดให้เป็นการรักษาเสริมในกรณีรุนแรงหรือดื้อต่อยาอื่น ความเป็นไปได้ของยาปรับภูมิคุ้มกันชนิดใหม่ เช่น ยายับยั้ง JAK ก็กำลังถูกอภิปราย และเนื่องจากสามารถให้ทางปากและจัดการผู้ป่วยนอกได้ง่าย จึงคาดว่าจะมีการประยุกต์ใช้ทางคลินิกในอนาคต
ในด้านการสร้างเยื่อบุกระจกตา ขึ้นใหม่ การปลูกถ่ายแผ่นเยื่อบุกระจกตา ที่เพาะเลี้ยงและการปลูกถ่ายแผ่นเยื่อบุช่องปากตนเองได้ถูกนำมาใช้ทางคลินิก และกำลังได้รับการพัฒนาเป็นเวชศาสตร์ขั้นสูง แผ่นเยื่อบุกระจกตา ตนเองทำจากเซลล์เยื่อบุกระจกตา ของตาข้างที่แข็งแรง แต่ไม่สามารถใช้ใน OCP ที่เป็นทั้งสองตาได้ จึงเลือกใช้แผ่นเยื่อบุกระจกตา จากผู้อื่นโดยใช้กระจกตา จากธนาคารตา หรือแผ่นเยื่อบุช่องปากตนเองที่ทำจากเซลล์เยื่อบุช่องปากของผู้ป่วยเอง เยื่อบุช่องปากตนเองไม่มีความเสี่ยงต่อการปฏิเสธและสามารถทำให้ผิวตาคงที่ในระยะยาว วัสดุรองรับ เช่น เยื่อหุ้มรก กาวไฟบริน จานเพาะเลี้ยงที่ตอบสนองต่ออุณหภูมิ และเมมเบรนโพลีไวนิลิดีนฟลูออไรด์ (PVD F) ได้รับการพัฒนา ทำให้ทางเลือกของเทคนิคการผ่าตัดกว้างขึ้น 8)
สำหรับกรณีที่มีต้อหิน ร่วมด้วย เนื่องจากการผ่าตัดกรอง แบบดั้งเดิมทำได้ยากเนื่องจากแผลเป็นของเยื่อบุตา จึงมีรายงานกรณีที่ประสบความสำเร็จของการผ่าตัดต้อหิน แบบรุกรานน้อยที่สุด (MIGS ) ด้วยแท่งเจล XEN หลังจากควบคุมการอักเสบของผิวตาแล้ว แท่งจะถูกสอดใส่ทาง ab interno และมีรายงานกรณีที่สามารถควบคุมความดันลูกตา โดยไม่ต้องใช้ยาหยอดตาและบรรเทาอาการอักเสบได้หนึ่งปีหลังการผ่าตัด ซึ่งเป็นที่สนใจในฐานะแนวทางใหม่สำหรับต้อหิน ที่มาพร้อมกับโรคผิวตารุนแรง 6) ในอนาคต คาดว่าจะมีการสะสมผลลัพธ์ระยะยาวผ่านการศึกษาร่วมกันหลายสถาบันและการประเมินการตอบสนองต่อการรักษาโดยใช้ตัวบ่งชี้ทางชีวภาพ
เนื้อหาของบทความนี้มีวัตถุประสงค์เพื่อให้ข้อมูลแก่บุคลากรทางการแพทย์ และไม่ได้แนะนำการปฏิบัติทางคลินิกเฉพาะบุคคล การวินิจฉัยและการรักษาที่แท้จริงต้องดำเนินการตามการตัดสินใจของแพทย์ผู้เชี่ยวชาญ โรคเพมฟิกอยด์เยื่อเมือกตาเป็นโรคภูมิต้านตนเองที่หายากและรุนแรง การเลือกการรักษารวมถึงการรักษาด้วยภูมิคุ้มกันทั่วร่างกายจำเป็นต้องพิจารณาอย่างรอบคอบตามแต่ละกรณี
Farrag A, Chan A, Tong L. Cicatricial Conjunctivitis and Concurrent Clinical Features: A Case Study. Clin Med Insights Case Rep. 2022;15:1-4.
Razzak A, Ait Ammar H, Bouazza M, et al. Accidental Discovery of Ocular Cicatricial Pemphigoid. Cureus. 2025;17(1):e77425.
Murati Calderon RA, López-Fontanet JJ, Ramirez Marquez E, et al. Sarcoidosis: A Mimicker of Ocular Cicatricial Pemphigoid. Cureus. 2025;17(10):e93862.
Taketani Y, Dehghani S, Sinha S, et al. Concurrence of Ocular Cicatricial Pemphigoid in Chronic Ocular Graft-Versus-Host Disease. Cornea. 2024;43(3):387-390.
Tesorero JCC, Sosuan GMN, Lim Bon Siong R. Ocular Cicatricial Pemphigoid in a Healthy Elderly Male Filipino Patient. Acta Med Philipp. 2025;59(18):117-123.
Zhou Y, Philip AM, Chikovsky MN, et al. Implantation of XEN gel stent in a patient with ocular cicatricial pemphigoid. Am J Ophthalmol Case Rep. 2023;29:101801.
Soni A, Shah K, Shah M, et al. Peripheral Ulcerative Keratitis as a Manifestation of Drug-Induced Cicatrizing Conjunctivitis. Cureus. 2023;15(1):e34115.
Hu JCW, Trief D. A narrative review of limbal stem cell deficiency & severe ocular surface disease. Ann Eye Sci. 2023;8:21. doi:10.21037/aes-22-35.
Shanbhag SS, Nikpoor N, Donthineni PR, et al. Autologous limbal stem cell transplantation: a systematic review of clinical outcomes with different surgical techniques. Br J Ophthalmol. 2020;104(2):247-253.