Keratoconjunctivitis sicca
Schirmer-Test : ≤5 mm/5 Min. zeigt verminderte Sekretion an.
BUT (Tränenfilmaufreißzeit) : ≤5 Sekunden zeigt instabilen Tränenfilm an.
Fluorescein-Färbung : punktförmige Epitheldefekte der unteren Hornhaut und Bindehaut.

Rheumatoide Arthritis (RA) ist eine chronisch-entzündliche Autoimmunerkrankung, deren Hauptlokalisation die Gelenksynovialis ist. Sie zeigt vielfältige Symptome im ganzen Körper, einschließlich Lunge, Haut und Augen, und ist die häufigste Kollagenose.
Sie tritt bevorzugt bei Frauen im Alter von 30–60 Jahren auf, das Verhältnis von Männern zu Frauen beträgt etwa 1:3. Bei spätem Beginn steigt der Anteil der Männer. Die Prävalenz in Japan wird auf etwa 0,5–1 % der Bevölkerung (ca. 600.000–1,2 Millionen Menschen) geschätzt.
Etwa 25–30 % der RA-Patienten weisen Augensymptome auf 1). Die Häufigkeit von Augenkomplikationen hängt mit der Krankheitsdauer, der Krankheitsaktivität und dem Vorhandensein extraartikulärer Manifestationen zusammen 2).
Die mit RA assoziierten Augenerkrankungen werden in die folgenden fünf Typen eingeteilt.
| Augenkomplikation | Häufigkeit | Hauptmerkmale |
|---|---|---|
| Keratoconjunctivitis sicca (trockenes Auge) | Am häufigsten | Häufig mit Sjögren-Syndrom assoziiert |
| Skleritis | Relativ häufig | Augenschmerz, tiefe Rötung, nekrotisierende Form möglich |
| Episkleritis | Relativ häufig | Oberflächliche Entzündung, Tendenz zur spontanen Rückbildung |
| Peripheres Hornhautulkus | Relativ selten | Schnelle Hornhautausdünnung, Perforationsrisiko |
| Iridozyklitis | Selten | Vordere Uveitis |
Die maligne rheumatoide Arthritis ist eine schwere Form, die mit Skleritis, Pleuritis, interstitieller Pneumonie, Perikarditis, Myokarditis, multipler Mononeuritis, Mesenterialarterienembolie und Fingerulzera einhergeht und eine schlechte Prognose hat.
Etwa 25–30 % der Patienten weisen irgendwelche Augensymptome auf. Am häufigsten ist das trockene Auge (Keratokonjunktivitis sicca), gefolgt von Skleritis und Episkleritis. Periphere Hornhautulzera und nekrotisierende Skleritis sind relativ selten, aber schwerwiegende Komplikationen, die direkt die Sehprognose beeinflussen.
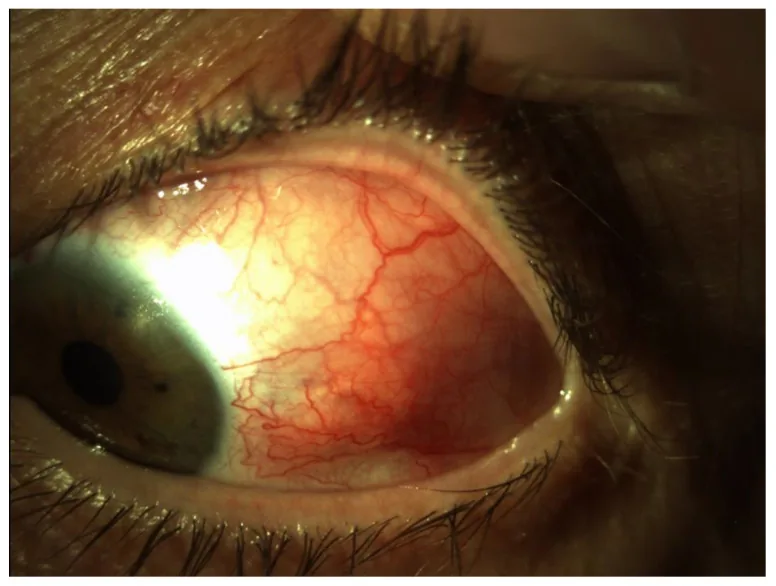
Die subjektiven Symptome variieren je nach Art der Augenkomplikation.
Keratoconjunctivitis sicca
Schirmer-Test : ≤5 mm/5 Min. zeigt verminderte Sekretion an.
BUT (Tränenfilmaufreißzeit) : ≤5 Sekunden zeigt instabilen Tränenfilm an.
Fluorescein-Färbung : punktförmige Epitheldefekte der unteren Hornhaut und Bindehaut.
Skleritis
Vordere diffuse : Rötung und Ödem der gesamten Sklera.
Vordere noduläre : Knotenbildung in der Sklera.
Nekrotisierende : zentrales gelb-weißes ischämisches Areal, Gefäßschwund.
Hintere Skleritis : Fundusödem, T-Zeichen (Ultraschall).
Episkleritis
Regionaler Typ: fächerförmige Rötung. Besserung unter lokalen NSAR.
Diffuser Typ: ausgedehnte Rötung. Häufig mit RA assoziiert.
Verlauf: kann spontan abklingen, aber häufig Rezidive.
Peripheres Hornhautulkus
Lokalisation: rinnenförmige Ausdünnung 1-2 mm entlang des Hornhautlimbus.
Progression: zirkuläre Ausbreitung sichelförmig, kann schnell perforieren.
Fluoreszeinfärbung: positiv in Epitheldefektbereichen.
Die Klassifikation der Skleritis basiert auf der Watson-Klassifikation: anteriore Skleritis (diffus, nodulär, nekrotisierend) und posteriore Skleritis, wobei die nekrotisierende Form am schwersten ist7). Etwa 30-50% der Skleritis-Patienten haben eine systemische Autoimmunerkrankung, am häufigsten RA5).
Bei Skleritis sind die Gefäße der Sklera (tiefe Schicht des Augenweiß) entzündet, mit starken Augenschmerzen (tief, pochend). Die Rötung ist dunkelrot und lässt sich durch Druck nicht leicht wegdrücken. Bei Konjunktivitis ist die Rötung oberflächlich und hellrot, der Schmerz leicht oder brennend, und die Rötung lässt sich durch Druck leicht wegdrücken. Bei Verdacht auf Skleritis ist eine sofortige augenärztliche Untersuchung erforderlich.
Die Augenbeteiligung bei RA entsteht durch eine autoimmune systemische Vaskulitis und granulomatöse Entzündung, die auf die Sklera- und Limbusgefäße übergreift11).
Es wurde berichtet, dass Patienten, die eine nekrotisierende Skleritis oder ein peripheres Hornhautulkus entwickeln, eine verringerte 10-Jahres-Überlebensrate haben 8), und diese Augenveränderungen sind ein Indikator für die systemische Vaskulitisaktivität.
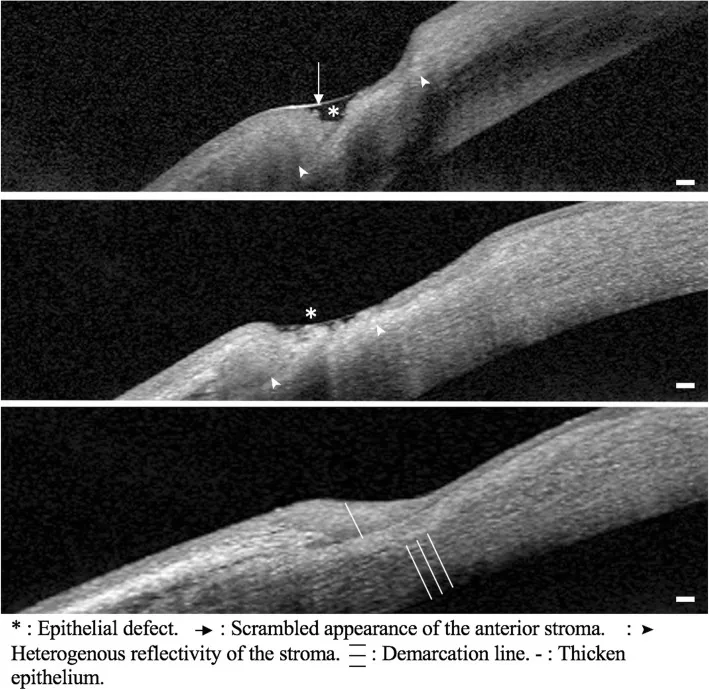
Die Diagnose der RA basiert auf den ACR/EULAR-Klassifikationskriterien von 2010 9). Bewertet werden vier Bereiche: Anzahl geschwollener Gelenke, serologische Tests (RF, Anti-CCP-Antikörper), Symptomdauer und Akute-Phase-Proteine (CRP, BSG).
Blutuntersuchungen zeigen erhöhte BSG, erhöhtes CRP, positives RF (ca. 75 %, bei ca. 25 % negativ), Anti-CCP-Antikörper und erhöhtes MMP-3, was für die Diagnose nützlich ist 4). Röntgenaufnahmen zeigen typische Gelenkerosionen und Knochenusuren an Händen und Fingern.
Die folgenden Untersuchungen bewerten Augenkomplikationen.
| Untersuchungsmethode | Bewertungsparameter | Befundschwelle |
|---|---|---|
| Schirmer-Test | Tränensekretionsmenge | ≤ 5 mm/5 Min.: verminderte Sekretion |
| Tränenfilmaufreißzeit (BUT) | Stabilität des Tränenfilms | ≤ 5 Sekunden: instabil |
| Spaltlampe | Sklera, Hornhaut, vorderer Augenabschnitt | Nachweis von Nekrose und Hornhautverdünnung |
| Augeninnendruckmessung | Glaukom, Steroidantwort | Bei Steroidgebrauch obligatorisch |
| Fundusuntersuchung | Posteriore Skleritis, Papillenödem | Ausschluss posteriorer Läsionen |
| B-Scan-Ultraschall | Posteriore Skleritis | T-Zeichen (Tenon-Kapsel-Ödem) |
| Orbita-MRT | Beurteilung der Ausdehnung der posterioren Skleritis | Skleraverdickung und -anreicherung |
Die posteriore Skleritis wird leicht übersehen und kann sich mit Augenschmerzen, Sehverschlechterung, Exophthalmus und Doppelbildern äußern. Das T-Zeichen im B-Scan-Ultraschall ist für die Diagnose nützlich.
Bei Patienten mit Skleritis wird eine systematische Untersuchung auf systemische Erkrankungen empfohlen, einschließlich RF, ANA, ANCA, Komplement, Röntgen-Thorax usw. 5).
Regelmäßige augenärztliche Kontrollen werden dringend empfohlen. Die Früherkennung und -behandlung von Skleritis und peripheren Hornhautgeschwüren wirken sich direkt auf die Sehprognose aus. Insbesondere bei hoher RA-Krankheitsaktivität oder maligner RA ist ein augenärztliches Screening auch ohne Symptome wichtig. Bei Patienten, die Hydroxychloroquin einnehmen, ist außerdem eine regelmäßige Überwachung auf Netzhauttoxizität erforderlich.
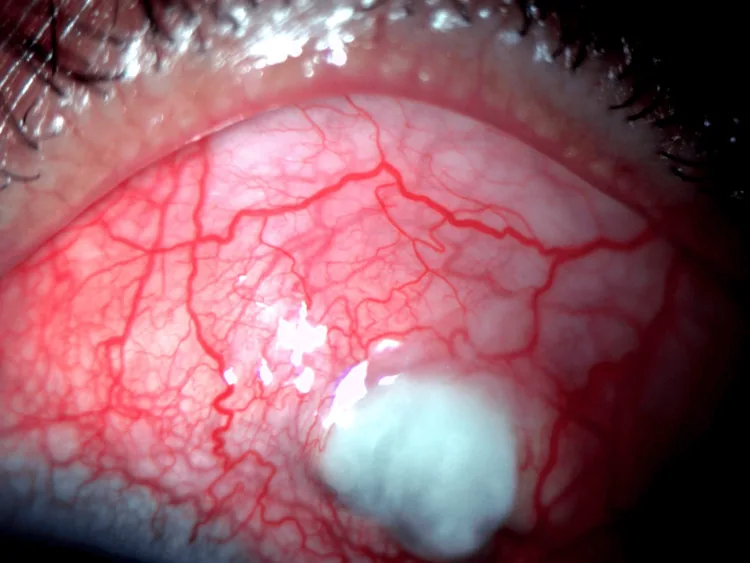
Die Behandlung der Augenmanifestationen der RA erfolgt sowohl durch lokale ophthalmologische Behandlung als auch durch systemische Behandlung durch einen Internisten (Rheumatologen).
Bei leichter bis mittelschwerer Keratoconjunctivitis sicca werden die folgenden Maßnahmen schrittweise angewendet.
Bei Fällen mit Sjögren-Syndrom neigt das trockene Auge zur Verschlimmerung, und die Zugabe von Ciclosporin-Augentropfen kann in Betracht gezogen werden.
| Schweregrad | Therapieoption |
|---|---|
| Leicht | Orale NSAR (Diclofenac-Natrium 75-100 mg/Tag, Indometacin 75 mg/Tag) |
| Mittel | Prednisolon 0,5-1 mg/kg/Tag oral. Nach Wirksamkeit ausschleichen |
| Schwer / nekrotisierend | Methylprednisolon 1 g/Tag 3 Tage i.v. Pulstherapie + Immunsuppressivum |
| Indikation für Immunsuppressiva | Cyclophosphamid (2 mg/kg/Tag) oder Azathioprin (2 mg/kg/Tag) |
| Therapierefraktär | Biologika wie Rituximab, Tocilizumab |
| Skleraperforation | Lamelläre Keratoplastik / Skleratransplantation mit Spenderhornhaut |
Bei nodulärer oder diffuser Skleritis können nichtsteroidale Antirheumatika wirksam sein, aber bei nekrotisierender Skleritis ist eine aggressivere immunsuppressive Therapie erforderlich6).
Als systemische Behandlung der RA werden folgende angewendet 4).
DMARDs (krankheitsmodifizierende Antirheumatika) :
Biologische DMARDs :
JAK-Inhibitoren :
Steroid (Prednisolon usw.) können bei Langzeitanwendung das Risiko für Katarakt (hintere subkapsuläre Katarakt), Augeninnendruckerhöhung und Glaukom erhöhen, daher sind regelmäßige augenärztliche Kontrollen erforderlich. Bei einigen Biologika wie Anti-TNF-α-Antikörpern wurde selten über eine paradoxe Uveitis berichtet. Hydroxychloroquin (HCQ) kann oberhalb einer bestimmten Dosis Netzhauttoxizität (Hydroxychloroquin-Retinopathie) verursachen, daher wird eine jährliche augenärztliche Überwachung empfohlen.
Die Entstehung der RA wird durch eine Kombination von genetischen Faktoren (HLA-DR4/DR1 usw.) und Umweltfaktoren (Rauchen, Protein-Citrullinierung durch Parodontitis-Bakterien usw.) beeinflusst. Autoantikörper gegen citrullinierte Proteine (Anti-CCP-Antikörper) werden produziert und lagern sich als Immunkomplexe in den Gelenken ab.
In der Synovialis schreitet die Gewebezerstörung durch folgende Mechanismen voran:
Augenläsionen sind lokale Manifestationen der systemischen Vaskulitis und Immunreaktion der RA 3).
Mechanismus der Skleritis:
Mechanismus des kornealen Limbusulkus:
Mechanismus der Keratokonjunktivitis sicca (assoziiert mit Sjögren-Syndrom):
Skleritis und peripheres Hornhautulkus sind eine der extraartikulären Manifestationen der RA, die parallel zur systemischen Vaskulitisaktivität exacerbieren und remittieren. Die Unterdrückung der RA-Krankheitsaktivität durch Biologika oder Immunsuppressiva trägt auch zur Besserung der Augenläsionen bei1).
Die Wirksamkeit von Rituximab (Anti-CD20-Antikörper)3) und Tocilizumab (Anti-IL-6-Rezeptor-Antikörper) bei refraktärer Skleritis und peripherem Hornhautulkus wurde in Fallberichten und kleinen Studien berichtet. Die Verstärkung der systemischen RA-Behandlung mit Biologika könnte zur Verbesserung von Augenkomplikationen und zur Rezidivprävention beitragen.
Es wurden Fälle von paradoxer Uveitis (demyelinisierende uveitisähnliche Reaktion) unter der Gabe von Anti-TNF-α-Antikörpern berichtet 4). Eine ophthalmologische Überwachung vor und nach der Behandlung ist erforderlich, und bei Verschlimmerung der Entzündung sollte die Fortsetzung der Behandlung überdacht werden.
JAK-Inhibitoren (Tofacitinib, Baricitinib usw.) verbreiten sich als systemische Therapie für RA, und es wird an ihrer Wirkung bei Augenentzündungen wie Skleritis geforscht. Der JAK-STAT-Signalweg ist über IL-6- und IFN-γ-Signale an Augenentzündungen beteiligt, und eine lokale Anwendung am Auge wird erwartet.
Bei schweren perforierten peripheren Hornhautgeschwüren werden zelltechnische Ansätze wie Amnionmembrantransplantation, künstliche Hornhaut und Transplantation kultivierter Hornhautstromazellen versucht. Die Bewertung der Langzeitergebnisse ist eine Herausforderung.
Sainz de la Maza M, Molina N, Gonzalez-Gonzalez LA, et al. Clinical characteristics of a large cohort of patients with scleritis and episcleritis. Ophthalmology. 2012;119(1):43-50.
Galor A, Thorne JE. Scleritis and peripheral ulcerative keratitis. Rheum Dis Clin North Am. 2007;33(4):835-854.
Artifoni M, Rothschild PR, Brézin A, et al. Ocular inflammatory diseases associated with rheumatoid arthritis. Nat Rev Rheumatol. 2014;10(2):108-116.
日本リウマチ学会 編. 関節リウマチ診療ガイドライン2020. メディカルレビュー社; 2021.
Akpek EK, Thorne JE, Qazi FA, Do DV, Jabs DA. Evaluation of patients with scleritis for systemic disease. Ophthalmology. 2004;111(3):501-506. doi:10.1016/j.ophtha.2003.06.006. PMID:15019326.
Jabs DA, Mudun A, Dunn JP, et al. Episcleritis and scleritis: clinical features and treatment results. Am J Ophthalmol. 2000;130(4):469-476.
Watson PG, Hayreh SS. Scleritis and episcleritis. Br J Ophthalmol. 1976;60(3):163-191.
Foster CS, Forstot SL, Wilson LA. Mortality rate in rheumatoid arthritis patients developing necrotizing scleritis or peripheral ulcerative keratitis. Ophthalmology. 1984;91(10):1253-1263.
Aletaha D, Neogi T, Silman AJ, et al. 2010 Rheumatoid arthritis classification criteria: an American College of Rheumatology/European League Against Rheumatism collaborative initiative. Arthritis Rheum. 2010;62(9):2569-2581.
Messmer EM, Foster CS. Vasculitic peripheral ulcerative keratitis. Surv Ophthalmol. 1999;43(5):379-396.
Smith JR, Mackensen F, Rosenbaum JT. Therapy insight: scleritis and its relationship to systemic autoimmune disease. Nat Clin Pract Rheumatol. 2007;3(4):219-226.
Bongartz T, Sutton AJ, Sweeting MJ, et al. Anti-TNF antibody therapy in rheumatoid arthritis and the risk of serious infections and malignancies. JAMA. 2006;295(19):2275-2285.