التهاب القرنية والملتحمة الجاف
اختبار شيرمر: أقل من 5 مم/5 دقائق يشير إلى نقص الإفراز.
زمن تكسر الدمع (BUT): أقل من 5 ثوانٍ يشير إلى طبقة دمعية غير مستقرة.
صبغ الفلوريسئين: تلف ظهاري نقطي في القرنية والملتحمة السفلية.

التهاب المفاصل الروماتويدي (RA) هو مرض التهابي مزمن مناعي ذاتي يصيب الغشاء الزليلي للمفاصل بشكل رئيسي. يظهر بأعراض متعددة في جميع أنحاء الجسم مثل الرئتين والجلد والعينين، وهو الأكثر شيوعًا بين أمراض الكولاجين.
يحدث بشكل شائع لدى النساء بين سن 30 و60 عامًا، بنسبة ذكور إلى إناث حوالي 1:3. في حالات ظهور المرض في سن متأخرة، تزداد نسبة الذكور. يُقدر معدل الانتشار في اليابان بحوالي 0.5-1% من السكان (حوالي 600,000 إلى 1.2 مليون شخص).
يعاني حوالي 25-30% من مرضى RA من بعض الأعراض العينية 1). يرتبط تواتر المضاعفات العينية بمدة المرض ونشاط المرض ووجود أعراض خارج المفصل 2).
تصنف المضاعفات العينية المرتبطة بـ RA إلى الأنواع الخمسة التالية.
| المضاعفات العينية | التواتر | الخصائص الرئيسية |
|---|---|---|
| التهاب القرنية والملتحمة الجاف (جفاف العين) | الأكثر شيوعًا | غالبًا ما يرتبط بمتلازمة شوغرن |
| التهاب الصلبة | شائع نسبيًا | ألم في العين، احتقان عميق، قد يكون نخريًا |
| التهاب ظاهر الصلبة | شائع نسبيًا | التهاب سطحي، يميل إلى الشفاء التلقائي |
| قرحة القرنية المحيطية | نادرة نسبيًا | ترقق القرنية السريع وخطر الانثقاب |
| التهاب القزحية والجسم الهدبي | نادر | التهاب العنبية الأمامي |
الروماتويد الخبيث هو نوع شديد يصاحبه التهاب الصلبة، التهاب الجنبة، التهاب الرئة الخلالي، التهاب التامور، التهاب عضلة القلب، التهاب الأعصاب المتعدد الأحادي، انسداد الشريان المساريقي، وقرحة الأصابع، ويكون تشخيصه سيئًا.
يعاني حوالي 25-30% من المرضى من بعض الأعراض العينية. الأكثر شيوعًا هو جفاف العين (التهاب القرنية والملتحمة الجاف)، يليه التهاب الصلبة والتهاب فوق الصلبة. قرحة القرنية المحيطية والتهاب الصلبة الناخر نادران نسبيًا ولكنهما من المضاعفات الخطيرة التي تؤثر بشكل مباشر على تشخيص الرؤية.
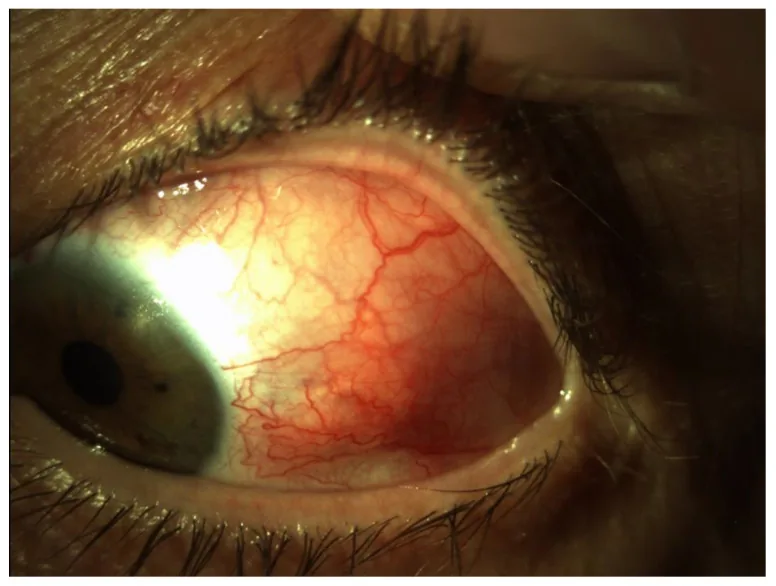
تختلف الأعراض الذاتية حسب نوع المضاعفات العينية.
التهاب القرنية والملتحمة الجاف
اختبار شيرمر: أقل من 5 مم/5 دقائق يشير إلى نقص الإفراز.
زمن تكسر الدمع (BUT): أقل من 5 ثوانٍ يشير إلى طبقة دمعية غير مستقرة.
صبغ الفلوريسئين: تلف ظهاري نقطي في القرنية والملتحمة السفلية.
التهاب الصلبة
المنتشر الأمامي: احمرار ووذمة في جميع أنحاء الصلبة.
العقيدي الأمامي: تشكل عقيدات في الصلبة.
الناخر: بؤرة إقفارية صفراء-بيضاء في الوسط، وفقدان الأوعية الدموية.
التهاب الصلبة الخلفي: وذمة قاع العين، علامة T (في الفحص بالموجات فوق الصوتية).
التهاب ظاهر الصلبة
النوع الإقليمي: احمرار على شكل مروحة. يتحسن باستخدام مضادات الالتهاب غير الستيرويدية الموضعية.
النوع المنتشر: احمرار واسع النطاق. غالبًا ما يرتبط بالتهاب المفاصل الروماتويدي.
المسار: قد يتحسن تلقائيًا ولكنه يتكرر.
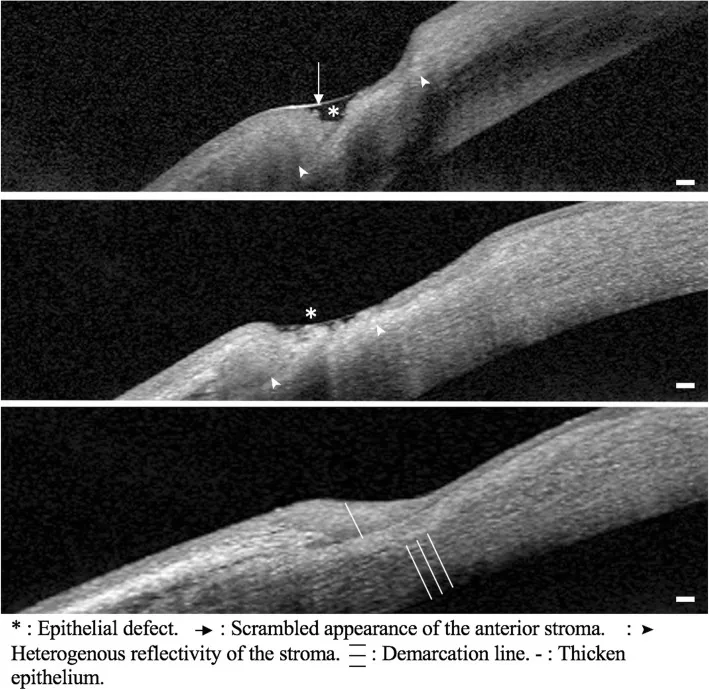
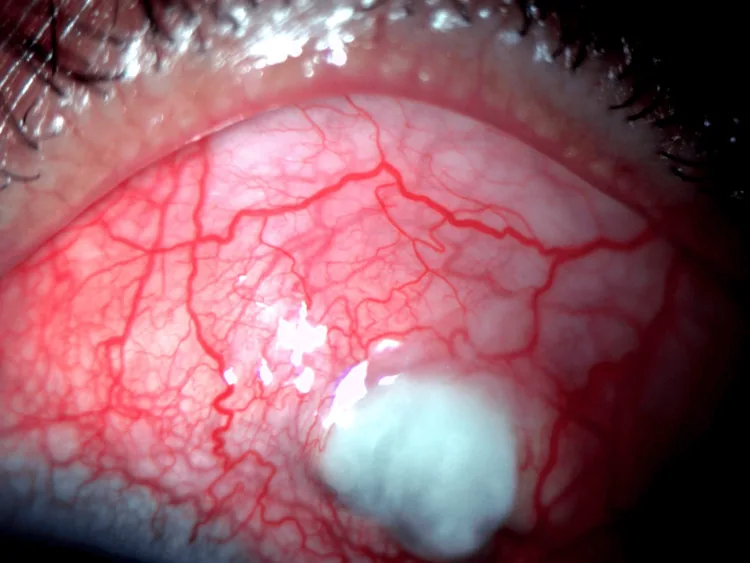
قرحة القرنية المحيطية
الموقع: ترقق أخدودي على طول 1-2 مم من حوف القرنية.
التقدم: يتسع بشكل هلالي في الاتجاه المحيطي، وقد يؤدي بسرعة إلى الانثقاب.
صبغة الفلوريسين: إيجابية في منطقة عيب الظهارة.
يعتمد تصنيف التهاب الصلبة على تصنيف واتسون إلى التهاب الصلبة الأمامي (منتشر، عقيدي، نخري) والتهاب الصلبة الخلفي، حيث يكون النخري هو الأكثر شدة7). حوالي 30-50% من مرضى التهاب الصلبة يعانون من أمراض المناعة الذاتية الجهازية، وأكثرها شيوعًا هو التهاب المفاصل الروماتويدي5).
في التهاب الصلبة، تلتهب أوعية الصلبة (الطبقة العميقة من بياض العين) ويصاحبه ألم شديد في العين (ألم عميق نابض). الاحمرار أحمر داكن ويصعب زواله بالضغط على الأوعية. في التهاب الملتحمة، يكون الاحمرار سطحيًا وأحمر فاتحًا، والألم خفيف أو حارق، ويختفي الاحمرار بسهولة بالضغط. إذا اشتبه في التهاب الصلبة، يجب مراجعة طبيب العيون فورًا.
تحدث أمراض العين في التهاب المفاصل الروماتويدي بسبب التهاب الأوعية الدموية الجهازي المناعي الذاتي والالتهاب الحبيبي الذي ينتشر إلى أوعية الصلبة وحافة القرنية11).
أفادت التقارير أن المرضى الذين يصابون بالتهاب الصلبة الناخر أو قرحة القرنية المحيطية لديهم انخفاض في معدل البقاء على قيد الحياة لمدة 10 سنوات 8)، وتعد هذه الآفات العينية مؤشرًا على نشاط التهاب الأوعية الدموية الجهازي.
يعتمد تشخيص التهاب المفاصل الروماتويدي على معايير التصنيف ACR/EULAR لعام 2010 9). يتم تسجيل أربعة مجالات: عدد المفاصل المتورمة، الاختبارات المصلية (RF و anti-CCP)، مدة الأعراض، وعلامات الالتهاب الحادة (CRP و ESR).
في اختبارات الدم، يكون ارتفاع ESR و CRP، وإيجابية RF (حوالي 75%، وسلبية في حوالي 25%)، و anti-CCP، وارتفاع MMP-3 مفيدًا للتشخيص 4). في التصوير بالأشعة السينية، تكون تآكلات المفاصل وتآكل العظام في اليدين والأصابع مميزة.
يتم تقييم المضاعفات العينية من خلال الفحوصات التالية.
| طريقة الفحص | ما يتم تقييمه | معيار النتيجة |
|---|---|---|
| اختبار شيرمر | كمية إفراز الدموع | 5 مم/5 دقائق أو أقل يشير إلى نقص الإفراز |
| زمن تكسر الدموع (BUT) | استقرار الدموع | 5 ثوانٍ أو أقل يشير إلى عدم الاستقرار |
| المصباح الشقي | الصلبة، القرنية، الجزء الأمامي | تأكيد التغيرات النخرية وترقق القرنية |
| قياس ضغط العين | الجلوكوما / الاستجابة للستيرويدات | إلزامي عند استخدام الستيرويدات |
| فحص قاع العين | التهاب الصلبة الخلفي / وذمة حليمة العصب البصري | استبعاد الأمراض الخلفية |
| الموجات فوق الصوتية (B-scan) | التهاب الصلبة الخلفي | علامة T (وذمة محفظة تينون) |
| التصوير بالرنين المغناطيسي للمحجر | تقييم مدى التهاب الصلبة الخلفي | سماكة الصلبة / تأثير التعزيز |
غالبًا ما يتم تجاهل التهاب الصلبة الخلفي، وقد يظهر بألم في العين، انخفاض الرؤية، جحوظ العين، وازدواج الرؤية. تعتبر علامة T في الموجات فوق الصوتية (B-scan) مفيدة في التشخيص.
في مرضى التهاب الصلبة، يُوصى بإجراء فحوصات منهجية مثل RF وANA وANCA والمتممة والأشعة السينية للصدر كتحقق من الأمراض الجهازية5).
يوصى بشدة بإجراء فحوصات عينية دورية. فالكشف المبكر عن التهاب الصلبة وتقرحات القرنية المحيطية وعلاجها المبكر يرتبطان مباشرة بالتشخيص البصري. خاصة في فترات النشاط المرتفع لالتهاب المفاصل الروماتويدي أو في التهاب المفاصل الروماتويدي الخبيث، يكون الفحص العيني مهمًا حتى في غياب الأعراض. كما يحتاج المرضى الذين يستخدمون هيدروكسي كلوروكين إلى مراقبة دورية لسمية الشبكية.
يعتمد علاج أمراض العين المرتبطة بالتهاب المفاصل الروماتويدي على علاجين متكاملين: العلاج الموضعي للعين والعلاج الجهازي من قبل طبيب الباطنة (الروماتيزم).
في حالات التهاب القرنية والملتحمة الجاف الخفيفة إلى المتوسطة، يُطبق ما يلي بشكل تدريجي.
في حالات متلازمة شوغرن المصاحبة، قد يصبح جفاف العين شديدًا، ويتم النظر في إضافة محلول السيكلوسبورين للعين.
| الشدة | خيارات العلاج |
|---|---|
| خفيف | مضادات الالتهاب غير الستيرويدية فمويًا (ديكلوفيناك الصوديوم 75-100 ملغ/يوم، إندوميثاسين 75 ملغ/يوم) |
| متوسط | بريدنيزولون 0.5-1 ملغ/كغ/يوم فمويًا. يتم تقليل الجرعة تدريجيًا بعد الاستجابة |
| شديد / نخري | ميثيل بريدنيزولون 1 غرام/يوم لمدة 3 أيام علاج نبضي وريدي + مثبطات المناعة |
| مؤشرات مثبطات المناعة | سيكلوفوسفاميد (2 ملغ/كغ/يوم) أو أزاثيوبرين (2 ملغ/كغ/يوم) |
| مقاوم للعلاج | الأدوية البيولوجية مثل ريتوكسيماب وتوسيليزوماب |
| انثقاب الصلبة | زرع القرنية السطحي / زرع الصلبة باستخدام قرنية محفوظة |
في التهاب الصلبة العقدي والمنتشر، قد تكون مضادات الالتهاب غير الستيرويدية فعالة، ولكن التهاب الصلبة النخري يتطلب علاجًا مثبطًا للمناعة أكثر عدوانية6).
يتم تطبيق العلاج الجهازي لالتهاب المفاصل الروماتويدي (RA) على النحو التالي4).
الأدوية المضادة للروماتيزم المعدلة للمرض (DMARDs):
الأدوية البيولوجية المعدلة للمرض (bDMARDs):
مثبطات JAK:
الستيرويدات (مثل بريدنيزولون) قد تسبب إعتام عدسة العين (تحت المحفظة الخلفي) وارتفاع ضغط العين والزرق عند الاستخدام طويل الأمد، لذا يلزم إجراء فحوصات عينية دورية. بعض الأدوية البيولوجية مثل مضادات TNF-α قد تسبب التهاب العنبية المتناقض بشكل نادر. هيدروكسي كلوروكين (HCQ) قد يسبب سمية شبكية (اعتلال الشبكية بالهيدروكسي كلوروكين) عند تجاوز جرعة معينة، لذا يُوصى بالمراقبة العينية سنويًا.
تتضمن نشأة التهاب المفاصل الروماتويدي عوامل وراثية (مثل HLA-DR4/DR1) وعوامل بيئية (مثل التدخين وتسيترولين البروتينات بواسطة بكتيريا دواعم السن). يتم إنتاج أجسام مضادة ذاتية ضد البروتينات المسيترلة (أجسام مضادة لـ CCP)، وتترسب كمُعقّدات مناعية داخل المفصل.
في الغشاء الزليلي، يتقدم تدمير الأنسجة عبر الآليات التالية:
تعتبر أمراض العين مظهرًا موضعيًا لالتهاب الأوعية الدموية والتفاعل المناعي الجهازي لالتهاب المفاصل الروماتويدي 3).
آلية التهاب الصلبة:
آلية قرحة حوف القرنية:
آلية التهاب القرنية والملتحمة الجاف (المصاحب لمتلازمة شوغرن):
التهاب الصلبة وقرحة القرنية المحيطية هما من المظاهر خارج المفصلية لالتهاب المفاصل الروماتويدي، وتتفاقم وتتحسن بالتوازي مع نشاط التهاب الأوعية الدموية الجهازي. يساهم تثبيط نشاط المرض الروماتويدي باستخدام الأدوية البيولوجية أو المثبطة للمناعة في تحسين آفات العين أيضًا 1).
تم الإبلاغ عن فعالية ريتوكسيماب (جسم مضاد لـ CD20) 3) وتوسيليزوماب (جسم مضاد لمستقبل IL-6) في حالات التهاب الصلبة المقاوم وقرحة القرنية المحيطية من خلال تقارير الحالات والدراسات صغيرة النطاق. قد يساهم تعزيز العلاج الجهازي لالتهاب المفاصل الروماتويدي بالأدوية البيولوجية في تحسين مضاعفات العين ومنع الانتكاس.
تم الإبلاغ عن حالات من التهاب العنبية المتناقض (تفاعل يشبه التهاب العنبية المزيل للميالين) أثناء العلاج بالأجسام المضادة لعامل نخر الورم ألفا 4). من الضروري إجراء مراقبة عينية قبل وبعد العلاج، وإعادة النظر في إمكانية استمرار العلاج عند تفاقم الالتهاب.
تنتشر مثبطات JAK (مثل توفاسيتينيب وباريسيتينيب) كعلاجات جهازية لالتهاب المفاصل الروماتويدي، وتجري الأبحاث حول تأثيرها على التهاب العين مثل التهاب الصلبة. يشارك مسار JAK-STAT في التهاب العين عبر إشارات IL-6 وIFN-γ، ومن المتوقع تطبيقه موضعياً في العين.
في حالات ثقب القرنية المحيطي الشديد، تم تجربة أساليب الهندسة الخلوية مثل زرع الغشاء الأمنيوسي، والقرنية الاصطناعية، وزرع خلايا سدى القرنية المزروعة. يبقى تقييم النتائج طويلة المدى تحدياً.
Sainz de la Maza M, Molina N, Gonzalez-Gonzalez LA, et al. Clinical characteristics of a large cohort of patients with scleritis and episcleritis. Ophthalmology. 2012;119(1):43-50.
Galor A, Thorne JE. Scleritis and peripheral ulcerative keratitis. Rheum Dis Clin North Am. 2007;33(4):835-854.
Artifoni M, Rothschild PR, Brézin A, et al. Ocular inflammatory diseases associated with rheumatoid arthritis. Nat Rev Rheumatol. 2014;10(2):108-116.
日本リウマチ学会 編. 関節リウマチ診療ガイドライン2020. メディカルレビュー社; 2021.
Akpek EK, Thorne JE, Qazi FA, Do DV, Jabs DA. Evaluation of patients with scleritis for systemic disease. Ophthalmology. 2004;111(3):501-506. doi:10.1016/j.ophtha.2003.06.006. PMID:15019326.
Jabs DA, Mudun A, Dunn JP, et al. Episcleritis and scleritis: clinical features and treatment results. Am J Ophthalmol. 2000;130(4):469-476.
Watson PG, Hayreh SS. Scleritis and episcleritis. Br J Ophthalmol. 1976;60(3):163-191.
Foster CS, Forstot SL, Wilson LA. Mortality rate in rheumatoid arthritis patients developing necrotizing scleritis or peripheral ulcerative keratitis. Ophthalmology. 1984;91(10):1253-1263.
Aletaha D, Neogi T, Silman AJ, et al. 2010 Rheumatoid arthritis classification criteria: an American College of Rheumatology/European League Against Rheumatism collaborative initiative. Arthritis Rheum. 2010;62(9):2569-2581.
Messmer EM, Foster CS. Vasculitic peripheral ulcerative keratitis. Surv Ophthalmol. 1999;43(5):379-396.
Smith JR, Mackensen F, Rosenbaum JT. Therapy insight: scleritis and its relationship to systemic autoimmune disease. Nat Clin Pract Rheumatol. 2007;3(4):219-226.
Bongartz T, Sutton AJ, Sweeting MJ, et al. Anti-TNF antibody therapy in rheumatoid arthritis and the risk of serious infections and malignancies. JAMA. 2006;295(19):2275-2285.