Kuru keratokonjonktivit
Schirmer testi: 5 mm/5 dakika veya altı salgı azalmasını gösterir.
BUT (Gözyaşı Kırılma Zamanı): 5 saniye veya altı dengesiz gözyaşı tabakasını gösterir.
Floresein boyama: Alt kornea ve konjonktivada noktasal epitel hasarı.

Romatoid artrit (RA), eklem sinoviyal membranını primer olarak etkileyen kronik inflamatuvar bir otoimmün hastalıktır. Akciğerler, cilt ve gözler gibi vücutta çeşitli semptomlara neden olur ve kollajen vasküler hastalıklar arasında en sık görülenidir.
30-60 yaş arası kadınlarda daha sık görülür ve kadın/erkek oranı yaklaşık 3:1’dir. İleri yaşta başlangıçta erkek oranı artar. Japonya’da prevalansın nüfusun yaklaşık %0.5-1’i (yaklaşık 600.000-1,2 milyon kişi) olduğu tahmin edilmektedir.
RA hastalarının yaklaşık %25-30’unda bir miktar göz semptomu görülür1). Göz komplikasyonlarının sıklığı, RA süresi, hastalık aktivitesi ve eklem dışı semptomların varlığı ile ilişkilidir2).
RA’ya eşlik eden göz hastalıkları aşağıdaki beş tipe ayrılır:
| Göz komplikasyonu | Sıklık | Başlıca özellikler |
|---|---|---|
| Kuru keratokonjonktivit (kuru göz) | En sık | Sıklıkla Sjögren sendromu ile birlikte |
| Sklerit | Nispeten sık | Göz ağrısı, derin kızarıklık, nekrotizan form olabilir |
| Episklerit | Nispeten sık | Yüzeysel inflamasyon, kendiliğinden iyileşme eğilimi |
| Periferik kornea ülseri | Nispeten nadir | Hızlı kornea incelmesi ve perforasyon riski |
| İridosiklit | Nadir | Ön üveit |
Malign romatizma, sklerit, plörezi, interstisyel pnömoni, perikardit, miyokardit, multiple mononörit, mezenterik arter embolisi ve parmak ucu ülserleri ile seyreden ve prognozu kötü olan şiddetli bir formdur.
Hastaların yaklaşık %25-30’unda bir miktar göz semptomu görülür. En sık görüleni kuru göz (keratokonjonktivit sikka) olup, bunu sklerit ve episklerit takip eder. Periferik kornea ülseri ve nekrotizan sklerit nispeten nadirdir ancak görme prognozunu doğrudan etkileyen ciddi komplikasyonlardır.
Subjektif semptomlar göz komplikasyonunun türüne göre değişir.
Kuru keratokonjonktivit
Schirmer testi: 5 mm/5 dakika veya altı salgı azalmasını gösterir.
BUT (Gözyaşı Kırılma Zamanı): 5 saniye veya altı dengesiz gözyaşı tabakasını gösterir.
Floresein boyama: Alt kornea ve konjonktivada noktasal epitel hasarı.
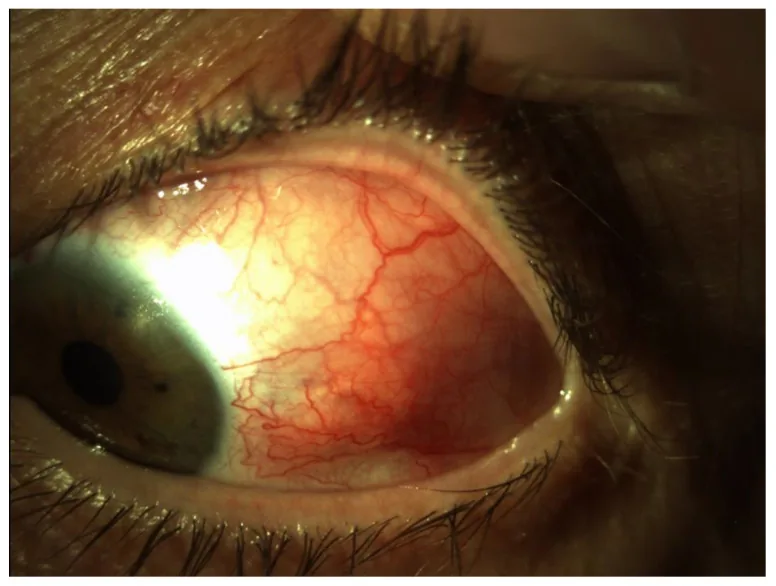
Sklerit
Ön diffüz: Skleranın tamamında kızarıklık ve ödem.
Ön nodüler: Sklerada nodül oluşumu.
Nekrotizan: Merkezde sarı-beyaz iskemik odak, damar kaybı görüntüsü.
Arka sklerit: Fundus ödemi, T işareti (ultrasonografide).
Episklerit
Bölgesel tip: Yelpaze şeklinde kızarıklık. Topikal NSAID’lerle düzelir.
Yaygın tip: Yaygın kızarıklık. Sıklıkla RA ile ilişkilidir.
Seyir: Kendiliğinden düzelebilir ancak tekrarlayan ataklar olabilir.
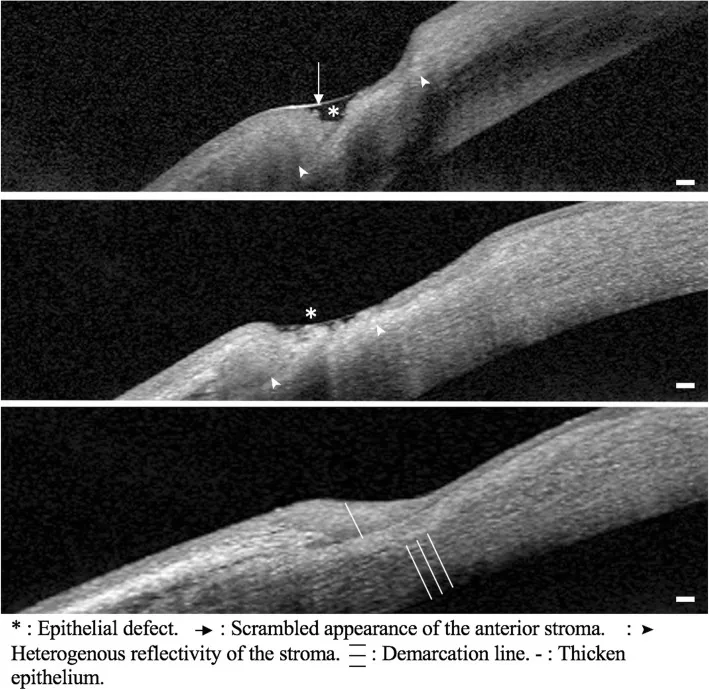
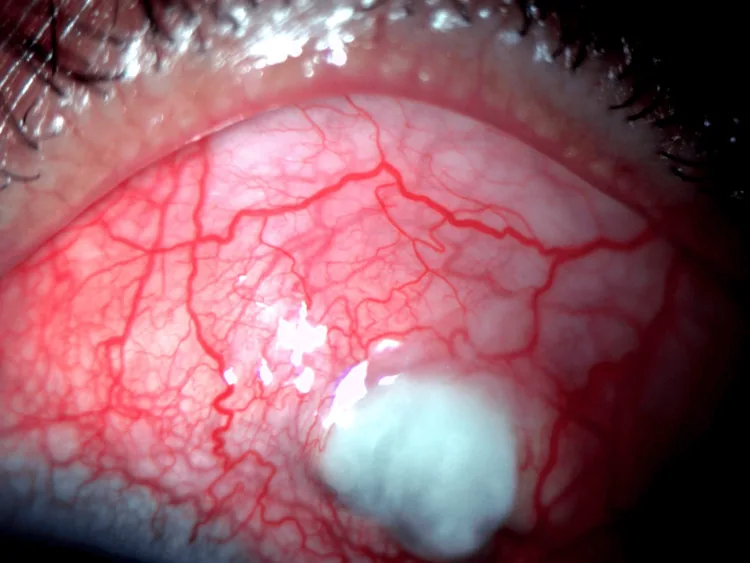
Periferik kornea ülseri
Yerleşim: Kornea limbusundan 1-2 mm içeride oluk şeklinde incelme.
İlerleme: Hilal şeklinde çevresel olarak genişler ve hızla perforasyona yol açabilir.
Floresan boyama: Epitel defekti alanında floresan pozitif.
Sklerit sınıflaması Watson sınıflamasına göre ön sklerit (yaygın, nodüler, nekrotizan) ve arka sklerit olarak yapılır; nekrotizan tip en şiddetlisidir7). Sklerit hastalarının yaklaşık %30-50’sinde sistemik otoimmün hastalık eşlik eder ve en sık RA görülür5).
Skleritte, skleranın (göz akının derin tabakası) damarları iltihaplıdır ve şiddetli göz ağrısı (derin, zonklayıcı) eşlik eder. Kızarıklık koyu kırmızı renktedir ve damarlara basınç uygulandığında kolayca solmaz. Konjonktivitte ise kızarıklık yüzeysel ve parlak kırmızıdır, ağrı hafif veya yanma şeklindedir ve basınçla kızarıklık azalır. Sklerit şüphesi varsa acilen göz doktoruna başvurulmalıdır.
RA’da göz tutulumu, otoimmün mekanizmalarla sistemik vaskülit ve granülomatöz inflamasyonun sklera ve kornea limbus damarlarına yayılması sonucu oluşur11).
Nekrotizan sklerit veya periferik kornea ülseri gelişen hastalarda 10 yıllık sağkalımın azaldığı bildirilmiştir 8) ve bu göz lezyonları sistemik vaskülit aktivitesinin bir göstergesidir.
RA tanısı, 2010 ACR/EULAR sınıflandırma kriterlerine dayanır 9). Eklem şişliği sayısı, serolojik testler (RF, anti-CCP), semptom süresi ve akut faz reaktanları (CRP, ESR) olmak üzere dört alan puanlanır.
Kan testlerinde ESR yüksekliği, CRP yüksekliği, RF pozitifliği (yaklaşık %75; yaklaşık %25 negatif), anti-CCP ve MMP-3 yüksekliği tanıda faydalıdır 4). Radyografide el ve parmak eklemlerinde erozyon ve kemik invazyon görüntüleri karakteristiktir.
Göz komplikasyonları aşağıdaki testlerle değerlendirilir:
| Test yöntemi | Değerlendirilen parametre | Bulguların yorumu |
|---|---|---|
| Schirmer testi | Gözyaşı sekresyon miktarı | ≤5 mm/5 dakika: azalmış sekresyon |
| Gözyaşı kırılma zamanı (BUT) | Gözyaşı stabilitesi | ≤5 saniye: stabilite bozuk |
| Yarık lamba biyomikroskobu | Sklera, kornea, ön segment | Nekrotik değişiklikler ve kornea incelmesinin değerlendirilmesi |
| Göz içi basıncı ölçümü | Glokom / steroid yanıtı | Steroid kullanımında zorunludur |
| Fundus muayenesi | Arka sklerit / papil ödemi | Arka lezyonların dışlanması |
| B-scan ultrason | Arka sklerit | T işareti (Tenon kisti) |
| Orbita MRG | Arka sklerit yaygınlığının değerlendirilmesi | Sklerada kalınlaşma ve kontrast tutulumu |
Arka sklerit sıklıkla gözden kaçar ve göz ağrısı, görme azalması, proptozis ve çift görme ile ortaya çıkabilir. B-scan ultrasonda T işareti tanıda faydalıdır.
Sklerit hastalarında sistemik hastalık araştırması için RF, ANA, ANCA, kompleman ve akciğer grafisi gibi sistematik incelemeler önerilir5).
Düzenli göz muayeneleri şiddetle önerilir. Sklerit ve periferik kornea ülserinin erken teşhis ve tedavisi görsel prognozla doğrudan ilişkilidir. Özellikle RA hastalık aktivitesinin yüksek olduğu dönemlerde veya malign RA’da, semptom olmasa bile göz taraması önemlidir. Ayrıca hidroksiklorokin kullanan hastalarda retina toksisitesi için düzenli izlem gereklidir.
RA’nın göz tutulumu tedavisi, oftalmolojik lokal tedavi ve dahiliye (romatoloji) sistemik tedavisinin birlikte yürütülmesiyle yapılır.
Hafif ila orta şiddette keratokonjonktivitis sikka için aşağıdakiler aşamalı olarak uygulanır:
Sjögren sendromu birlikteliğinde kuru göz daha şiddetli seyreder ve siklosporin göz damlası eklenmesi düşünülebilir.
| Şiddet | Tedavi seçeneği |
|---|---|
| Hafif | Oral NSAID’ler (diklofenak sodyum 75-100 mg/gün, indometazin 75 mg/gün) |
| Orta | Prednizolon 0.5-1 mg/kg/gün oral. Etki görüldükten sonra kademeli azaltma |
| Şiddetli-nekrotizan | Metilprednizolon 1 g/gün 3 gün intravenöz puls tedavisi + immünosupresif ilaç |
| İmmünosupresif ilaç endikasyonu | Siklofosfamid (2 mg/kg/gün) veya azatioprin (2 mg/kg/gün) |
| Tedaviye dirençli | Rituksimab, tosilizumab gibi biyolojik ajanlar |
| Skleral perforasyon | Kornea nakli ve sklera nakli (donör kornea ile) |
Nodüler ve diffüz skleritte nonsteroid antiinflamatuar ilaçlar etkili olabilir, ancak nekrotizan skleritte daha agresif immünosupresif tedavi gerekir6).
RA sistemik tedavisi olarak aşağıdakiler uygulanır4).
DMARD’lar (Hastalık Modifiye Edici Antiromatizmal İlaçlar):
Biyolojik DMARD’lar:
JAK inhibitörleri:
Steroidlerin (prednizolon gibi) uzun süreli kullanımı katarakt (posterior subkapsüler katarakt), göz içi basıncı artışı ve glokom riski taşır, bu nedenle düzenli göz muayeneleri gereklidir. Anti-TNF-alfa antikorları gibi bazı biyolojik ajanlarda nadiren paradoksal üveit gelişimi bildirilmiştir. Hidroksiklorokin (HCQ) belirli bir dozun üzerinde retina toksisitesine (hidroksiklorokin retinopatisi) neden olabileceğinden, yılda bir kez göz takibi önerilir.
RA gelişiminde genetik yatkınlık (HLA-DR4/DR1 gibi) ve çevresel faktörler (sigara içimi, periodontal bakterilerle protein sitrülinasyonu gibi) birlikte rol oynar. Sirtüline proteinlere karşı otoantikorlar (anti-CCP antikorları) üretilir ve eklem içinde immün kompleksler olarak birikir.
Sinovyumda doku yıkımı aşağıdaki mekanizmalarla ilerler:
Göz bulguları, RA’nın sistemik vaskülit ve immün yanıtının gözde lokal bir ifadesidir 3).
Sklerit mekanizması:
Kornea kenar ülseri mekanizması:
Kuru keratokonjonktivit (Sjögren sendromu ile birlikte) mekanizması:
Sklerit ve periferik kornea ülseri, romatoid artritin eklem dışı belirtilerinden biridir ve sistemik vaskülit aktivitesi ile paralel olarak alevlenir ve iyileşir. Romatoid artrit hastalık aktivitesinin biyolojik ajanlar veya immünosupresif ilaçlarla baskılanması, oküler lezyonların iyileşmesine de katkıda bulunur1).
Refrakter sklerit ve periferik kornea ülserinde rituksimab (anti-CD20 antikoru)3) ve tosilizumabın (anti-IL-6 reseptör antikoru) etkinliği vaka raporları ve küçük ölçekli çalışmalarda bildirilmiştir. Romatoid artritin biyolojik ajanlarla sistemik tedavisinin güçlendirilmesi, oküler komplikasyonların iyileşmesine ve nüksün önlenmesine katkıda bulunabilir.
Anti-TNF-α antikor tedavisi sırasında paradoksal üveit (demiyelinizan üveit benzeri reaksiyon) gelişen vakalar bildirilmiştir 4). Tedavi öncesi ve sonrası oftalmolojik izlem ve inflamasyon alevlenmesinde tedavinin devam edilip edilmeyeceğinin yeniden değerlendirilmesi gereklidir.
JAK inhibitörleri (tofasitinib, barisitinib vb.) RA sistemik tedavisinde yaygınlaşmakta olup, sklerit gibi göz inflamasyonu üzerindeki etkileri konusunda da araştırmalar ilerlemektedir. JAK-STAT yolu, IL-6 ve IFN-γ sinyalleri aracılığıyla göz inflamasyonunda rol oynar ve gözde lokal uygulaması umut vaat etmektedir.
Şiddetli periferik kornea ülseri perforasyonu vakalarında amniyotik membran nakli, yapay kornea ve kültüre korneal stromal hücre nakli gibi hücre mühendisliği yaklaşımları denenmektedir. Uzun dönem sonuçlarının değerlendirilmesi bir zorluktur.
Sainz de la Maza M, Molina N, Gonzalez-Gonzalez LA, et al. Clinical characteristics of a large cohort of patients with scleritis and episcleritis. Ophthalmology. 2012;119(1):43-50.
Galor A, Thorne JE. Scleritis and peripheral ulcerative keratitis. Rheum Dis Clin North Am. 2007;33(4):835-854.
Artifoni M, Rothschild PR, Brézin A, et al. Ocular inflammatory diseases associated with rheumatoid arthritis. Nat Rev Rheumatol. 2014;10(2):108-116.
日本リウマチ学会 編. 関節リウマチ診療ガイドライン2020. メディカルレビュー社; 2021.
Akpek EK, Thorne JE, Qazi FA, Do DV, Jabs DA. Evaluation of patients with scleritis for systemic disease. Ophthalmology. 2004;111(3):501-506. doi:10.1016/j.ophtha.2003.06.006. PMID:15019326.
Jabs DA, Mudun A, Dunn JP, et al. Episcleritis and scleritis: clinical features and treatment results. Am J Ophthalmol. 2000;130(4):469-476.
Watson PG, Hayreh SS. Scleritis and episcleritis. Br J Ophthalmol. 1976;60(3):163-191.
Foster CS, Forstot SL, Wilson LA. Mortality rate in rheumatoid arthritis patients developing necrotizing scleritis or peripheral ulcerative keratitis. Ophthalmology. 1984;91(10):1253-1263.
Aletaha D, Neogi T, Silman AJ, et al. 2010 Rheumatoid arthritis classification criteria: an American College of Rheumatology/European League Against Rheumatism collaborative initiative. Arthritis Rheum. 2010;62(9):2569-2581.
Messmer EM, Foster CS. Vasculitic peripheral ulcerative keratitis. Surv Ophthalmol. 1999;43(5):379-396.
Smith JR, Mackensen F, Rosenbaum JT. Therapy insight: scleritis and its relationship to systemic autoimmune disease. Nat Clin Pract Rheumatol. 2007;3(4):219-226.
Bongartz T, Sutton AJ, Sweeting MJ, et al. Anti-TNF antibody therapy in rheumatoid arthritis and the risk of serious infections and malignancies. JAMA. 2006;295(19):2275-2285.