Keratokonjungtivitis Sicca
Tes Schirmer: ≤5 mm/5 menit menunjukkan sekresi berkurang.
BUT (Break-up Time): ≤5 detik menunjukkan lapisan air mata tidak stabil.
Pewarnaan Fluoresein: Kerusakan epitel punctata di kornea dan konjungtiva inferior.

Artritis reumatoid (RA) adalah penyakit autoimun inflamasi kronis yang terutama menyerang membran sinovial sendi. Penyakit ini menunjukkan berbagai gejala di seluruh tubuh seperti paru-paru, kulit, dan mata, dan merupakan yang paling umum di antara penyakit kolagen.
Biasanya terjadi pada wanita berusia 30-60 tahun, dengan rasio pria-wanita sekitar 1:3. Pada onset usia lanjut, proporsi pria meningkat. Prevalensi di Jepang diperkirakan sekitar 0,5-1% dari populasi (sekitar 600.000 hingga 1,2 juta orang).
Sekitar 25-30% pasien RA mengalami beberapa gejala mata 1). Frekuensi komplikasi mata terkait dengan durasi penyakit, aktivitas penyakit, dan adanya gejala ekstra-artikular 2).
Komplikasi mata yang terkait dengan RA diklasifikasikan menjadi lima tipe berikut.
| Komplikasi mata | Frekuensi | Karakteristik utama |
|---|---|---|
| Keratokonjungtivitis sicca (mata kering) | Paling sering | Sering terkait dengan sindrom Sjögren |
| Skleritis | Cukup sering | Nyeri mata, hiperemia dalam, dapat bersifat nekrotik |
| Episkleritis | Cukup sering | Peradangan superfisial, cenderung sembuh spontan |
| Ulkus kornea perifer | Relatif jarang | Penipisan kornea cepat dan risiko perforasi |
| Iridosiklitis | Jarang | Uveitis anterior |
Artritis reumatoid maligna adalah tipe berat yang disertai skleritis, pleuritis, pneumonia interstisial, perikarditis, miokarditis, mononeuritis multipel, emboli arteri mesenterika, dan ulkus ujung jari, dengan prognosis yang buruk.
Sekitar 25-30% pasien mengalami beberapa gejala mata. Yang paling umum adalah mata kering (keratokonjungtivitis sicca), diikuti oleh skleritis dan episkleritis. Ulkus kornea perifer dan skleritis nekrotizan relatif jarang tetapi merupakan komplikasi serius yang berdampak langsung pada prognosis penglihatan.
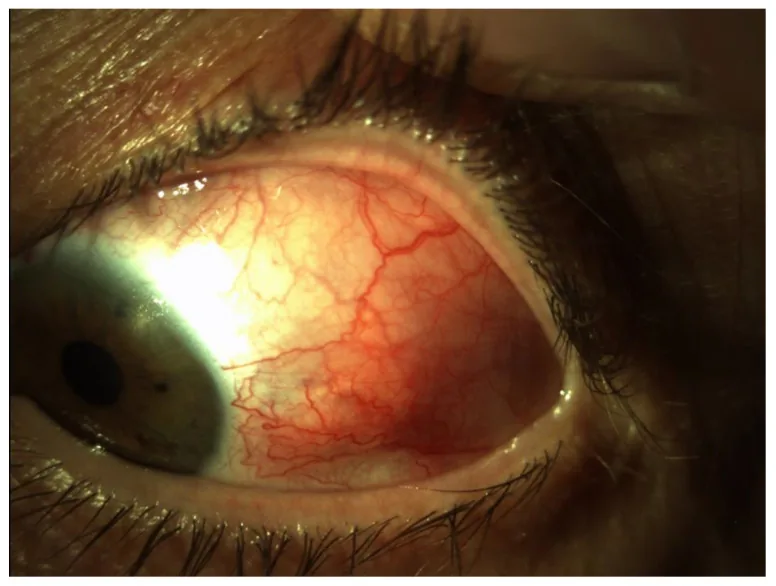
Gejala subjektif bervariasi tergantung jenis komplikasi mata.
Keratokonjungtivitis Sicca
Tes Schirmer: ≤5 mm/5 menit menunjukkan sekresi berkurang.
BUT (Break-up Time): ≤5 detik menunjukkan lapisan air mata tidak stabil.
Pewarnaan Fluoresein: Kerusakan epitel punctata di kornea dan konjungtiva inferior.
Skleritis
Anterior difus: Kemerahan dan edema sklera menyeluruh.
Anterior nodular: Nodul terbentuk di sklera.
Nekrotikans: Fokus iskemik putih-kekuningan di tengah, gambaran hilangnya pembuluh darah.
Skleritis posterior: Edema fundus, T-sign (pada USG).
Episkleritis
Tipe regional: Kemerahan berbentuk kipas. Membaik dengan NSAID topikal.
Tipe difus: Kemerahan luas. Sering terkait dengan RA.
Perjalanan: Dapat membaik spontan tetapi sering kambuh.
Ulkus kornea perifer
Lokasi: Penipisan seperti alur sepanjang 1-2 mm dari limbus kornea.
Progresi: Meluas secara sirkumferensial seperti bulan sabit, dapat dengan cepat menyebabkan perforasi.
Pewarnaan fluorescein: Positif pada area defek epitel.
Klasifikasi skleritis berdasarkan klasifikasi Watson terdiri dari skleritis anterior (difus, nodular, nekrotizan) dan skleritis posterior, dengan tipe nekrotizan yang paling berat7). Sekitar 30-50% pasien skleritis memiliki penyakit autoimun sistemik, dengan RA yang paling sering5).
Pada skleritis, pembuluh darah sklera (lapisan dalam bagian putih mata) meradang, disertai nyeri mata hebat (nyeri dalam, berdenyut). Kemerahan berwarna merah gelap dan sulit hilang saat pembuluh ditekan. Pada konjungtivitis, kemerahan superfisial berwarna merah terang, nyeri ringan atau seperti terbakar, dan kemerahan mudah hilang dengan tekanan. Jika dicurigai skleritis, segera periksakan ke dokter mata.
Kelainan mata pada RA terjadi akibat vaskulitis sistemik autoimun dan inflamasi granulomatosa yang menyebar ke pembuluh sklera dan tepi kornea11).
Pasien yang mengalami skleritis nekrotikans atau ulkus kornea perifer dilaporkan memiliki penurunan angka harapan hidup 10 tahun 8), dan lesi mata ini merupakan indikator aktivitas vaskulitis sistemik.
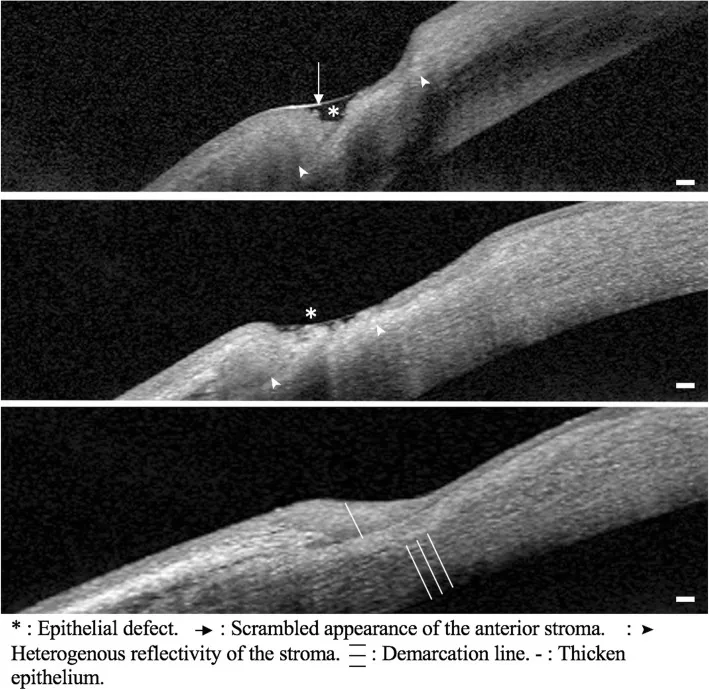
Diagnosis RA didasarkan pada kriteria klasifikasi ACR/EULAR 2010 9). Empat domain dinilai: jumlah sendi bengkak, tes serologis (RF dan anti-CCP), durasi gejala, dan reaktan fase akut (CRP dan LED).
Pada tes darah, peningkatan LED dan CRP, RF positif (sekitar 75%, negatif pada sekitar 25%), anti-CCP, dan peningkatan MMP-3 berguna untuk diagnosis 4). Pada foto rontgen, erosi sendi dan erosi tulang pada tangan dan jari bersifat khas.
Komplikasi mata dievaluasi melalui pemeriksaan berikut.
| Metode Pemeriksaan | Yang Dievaluasi | Patokan Temuan |
|---|---|---|
| Tes Schirmer | Jumlah sekresi air mata | ≤5 mm/5 menit menunjukkan sekresi rendah |
| Waktu Pecah Air Mata (BUT) | Stabilitas air mata | ≤5 detik menunjukkan tidak stabil |
| Mikroskop Celah | Sklera, kornea, segmen anterior | Konfirmasi perubahan nekrotik dan penipisan kornea |
| Pengukuran tekanan intraokular | Glaukoma / respons steroid | Wajib saat menggunakan steroid |
| Pemeriksaan fundus | Skleritis posterior / edema papil | Eksklusi lesi posterior |
| Ultrasonografi B-scan | Skleritis posterior | T-sign (edema kapsul Tenon) |
| MRI orbita | Evaluasi luasnya skleritis posterior | Penebalan sklera / efek peningkatan |
Skleritis posterior sering terlewatkan, dapat bermanifestasi sebagai nyeri mata, penurunan visus, proptosis, dan diplopia. Tanda T pada B-scan ultrasonografi berguna untuk diagnosis.
Pada pasien skleritis, pemeriksaan sistematis seperti RF, ANA, ANCA, komplemen, dan foto toraks direkomendasikan sebagai evaluasi penyakit sistemik5).
Pemeriksaan mata rutin sangat dianjurkan. Deteksi dini dan pengobatan dini skleritis serta ulkus kornea perifer berhubungan langsung dengan prognosis penglihatan. Terutama pada saat aktivitas penyakit RA tinggi atau pada RA maligna, skrining mata penting meskipun tanpa gejala. Selain itu, pasien yang menggunakan hidroksiklorokuin memerlukan pemantauan rutin toksisitas retina.
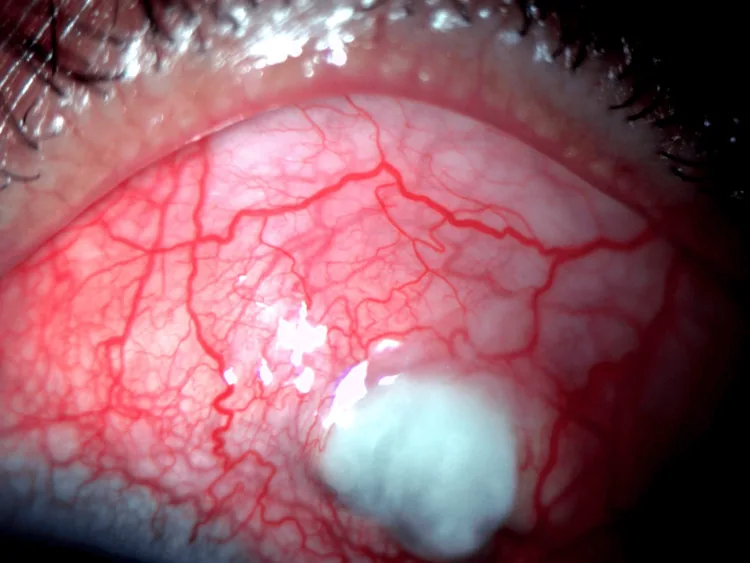
Pengobatan penyakit mata pada RA dilakukan dengan dua pendekatan: terapi lokal oftalmologi dan terapi sistemik oleh internis (reumatologi).
Pada keratokonjungtivitis sicca ringan hingga sedang, berikut diterapkan secara bertahap.
Pada kasus dengan sindrom Sjögren, mata kering cenderung menjadi parah, dan penambahan tetes mata siklosporin dapat dipertimbangkan.
| Tingkat Keparahan | Pilihan Terapi |
|---|---|
| Ringan | NSAID oral (natrium diklofenak 75-100 mg/hari, indometasin 75 mg/hari) |
| Sedang | Prednisolon 0,5-1 mg/kg/hari oral. Diturunkan bertahap setelah respons |
| Berat / Nekrotik | Metilprednisolon 1 g/hari selama 3 hari terapi denyut intravena + obat imunosupresan |
| Indikasi imunosupresan | Siklofosfamid (2 mg/kg/hari) atau Azatioprin (2 mg/kg/hari) |
| Refrakter | Agen biologis seperti Rituximab dan Tocilizumab |
| Perforasi sklera | Keroplasti superfisial / transplantasi sklera dengan kornea donor |
Pada skleritis nodular dan difus, obat antiinflamasi nonsteroid kadang efektif, tetapi skleritis nekrotikans memerlukan terapi imunosupresif yang lebih agresif6).
Pengobatan sistemik untuk RA diterapkan sebagai berikut4).
DMARDs (Obat Antirematik Pemodifikasi Penyakit):
DMARDs biologis:
Penghambat JAK:
Steroid (seperti prednisolon) jika digunakan jangka panjang berisiko menyebabkan katarak (katarak subkapsular posterior), peningkatan tekanan intraokular, dan glaukoma, sehingga diperlukan pemeriksaan mata secara teratur. Beberapa obat biologis seperti antibodi anti-TNF-α jarang dilaporkan menyebabkan uveitis paradoksal. Hidroksiklorokuin (HCQ) jika melebihi dosis tertentu dapat menyebabkan toksisitas retina (retinopati hidroksiklorokuin), sehingga dianjurkan pemantauan mata setahun sekali.
Patogenesis RA melibatkan faktor genetik (misalnya HLA-DR4/DR1) dan faktor lingkungan (misalnya merokok, sitrulinasi protein oleh bakteri periodontal). Autoantibodi terhadap protein yang tersitrulinasi (antibodi anti-CCP) diproduksi dan mengendap sebagai kompleks imun di dalam sendi.
Di sinovium, kerusakan jaringan berlangsung melalui mekanisme berikut:
Lesi mata merupakan manifestasi lokal dari vaskulitis sistemik dan reaksi imun RA 3).
Mekanisme skleritis:
Mekanisme ulkus kornea marginal:
Mekanisme keratokonjungtivitis sicca (dengan sindrom Sjögren):
Skleritis dan ulkus kornea perifer merupakan salah satu manifestasi ekstra-artikular RA, yang memburuk dan membaik seiring dengan aktivitas vaskulitis sistemik. Penekanan aktivitas penyakit RA dengan agen biologis atau imunosupresan juga berkontribusi pada perbaikan lesi mata 1).
Efektivitas rituximab (antibodi anti-CD20) 3) dan tocilizumab (antibodi anti-reseptor IL-6) pada skleritis refrakter dan ulkus kornea perifer telah dilaporkan dalam laporan kasus dan studi skala kecil. Penguatan terapi sistemik RA dengan agen biologis berpotensi berkontribusi pada perbaikan komplikasi mata dan pencegahan kekambuhan.
Telah dilaporkan kasus uveitis paradoksal (reaksi seperti uveitis demielinasi) selama pemberian antibodi anti-TNF-α 4). Pemantauan oftalmologis sebelum dan sesudah pemberian, serta peninjauan kembali kelanjutan pemberian saat peradangan memburuk, diperlukan.
Penghambat JAK (seperti tofacitinib, baricitinib) semakin banyak digunakan sebagai terapi sistemik untuk RA, dan penelitian tentang efeknya pada peradangan mata seperti skleritis juga berkembang. Jalur JAK-STAT terlibat dalam peradangan mata melalui sinyal IL-6 dan IFN-γ, dan aplikasi lokal di mata diharapkan.
Pada kasus perforasi ulkus kornea perifer berat, pendekatan rekayasa sel seperti transplantasi membran amnion, kornea buatan, dan transplantasi sel stroma kornea yang dikultur telah dicoba. Evaluasi hasil jangka panjang masih menjadi tantangan.
Sainz de la Maza M, Molina N, Gonzalez-Gonzalez LA, et al. Clinical characteristics of a large cohort of patients with scleritis and episcleritis. Ophthalmology. 2012;119(1):43-50.
Galor A, Thorne JE. Scleritis and peripheral ulcerative keratitis. Rheum Dis Clin North Am. 2007;33(4):835-854.
Artifoni M, Rothschild PR, Brézin A, et al. Ocular inflammatory diseases associated with rheumatoid arthritis. Nat Rev Rheumatol. 2014;10(2):108-116.
日本リウマチ学会 編. 関節リウマチ診療ガイドライン2020. メディカルレビュー社; 2021.
Akpek EK, Thorne JE, Qazi FA, Do DV, Jabs DA. Evaluation of patients with scleritis for systemic disease. Ophthalmology. 2004;111(3):501-506. doi:10.1016/j.ophtha.2003.06.006. PMID:15019326.
Jabs DA, Mudun A, Dunn JP, et al. Episcleritis and scleritis: clinical features and treatment results. Am J Ophthalmol. 2000;130(4):469-476.
Watson PG, Hayreh SS. Scleritis and episcleritis. Br J Ophthalmol. 1976;60(3):163-191.
Foster CS, Forstot SL, Wilson LA. Mortality rate in rheumatoid arthritis patients developing necrotizing scleritis or peripheral ulcerative keratitis. Ophthalmology. 1984;91(10):1253-1263.
Aletaha D, Neogi T, Silman AJ, et al. 2010 Rheumatoid arthritis classification criteria: an American College of Rheumatology/European League Against Rheumatism collaborative initiative. Arthritis Rheum. 2010;62(9):2569-2581.
Messmer EM, Foster CS. Vasculitic peripheral ulcerative keratitis. Surv Ophthalmol. 1999;43(5):379-396.
Smith JR, Mackensen F, Rosenbaum JT. Therapy insight: scleritis and its relationship to systemic autoimmune disease. Nat Clin Pract Rheumatol. 2007;3(4):219-226.
Bongartz T, Sutton AJ, Sweeting MJ, et al. Anti-TNF antibody therapy in rheumatoid arthritis and the risk of serious infections and malignancies. JAMA. 2006;295(19):2275-2285.