I법(표준법)

쉬르머 검사 (눈물 분비량 검사)
1. 쉬르머 검사(눈물 분비량 검사)란?
섹션 제목: “1. 쉬르머 검사(눈물 분비량 검사)란?”쉬르머 검사(Schirmer test)는 1903년 Schirmer에 의해 고안된 눈물 분비 기능 검사입니다. 1 mm 간격으로 눈금이 있는 5 mm × 35 mm 여과지를 아래 눈꺼풀에 장착하고, 5분 동안 여과지가 젖는 길이(mm)를 측정하여 눈물 분비량을 정량 평가합니다.
100년 이상의 역사를 가지고 있으며, 조작이 간단하여 전 세계적으로 널리 보급되어 있습니다. 주요 목적은 안구건조증(눈물 감소형)의 진단 보조 및 중증도 평가이며, 특히 눈물샘 기능 저하를 동반하는 전신 질환(쇼그렌 증후군, 이식편대숙주병[GVHD] 등)의 진단에서도 중요한 역할을 합니다.
안구건조증은 일상 진료에서 자주 접하는 질환으로, 40세 이상에서 남성 12.5%, 여성 21.6%의 유병률이 추정됩니다1). 쉬르머 검사는 그 선별 검사 및 눈물 분비량의 객관적 평가법으로 표준적으로 사용됩니다.
2. 검사 기술과 절차
섹션 제목: “2. 검사 기술과 절차”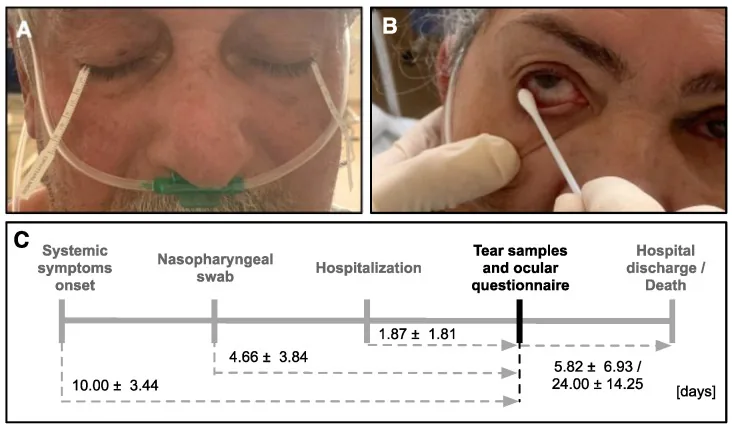
Schirmer 검사의 종류
섹션 제목: “Schirmer 검사의 종류”쉬르머 검사에는 세 가지 유형이 있으며, 목적에 따라 구분하여 사용합니다.
I변법(마취 하)
II법 (비강 자극 검사)
Schirmer 검사 I법의 절차
섹션 제목: “Schirmer 검사 I법의 절차”Schirmer 검사 I법의 표준 시행 절차는 다음과 같습니다.
- 환자 준비: 앉은 자세로 정면보다 약간 위를 보게 합니다
- 여과지 준비: 5 mm×35 mm 눈금 여과지의 0 mm 지점을 접어 걸 수 있도록 준비합니다
- 여과지 장착: 아래눈꺼풀 바깥쪽 1/3 지점의 결막낭에 여과지를 겁니다. 각막에 닿지 않도록 주의합니다.
- 측정: 5분간 눈을 뜨고 깜빡이는 것을 자유롭게 한 상태로 기다립니다
- 기록: 접힌 부분부터 젖은 길이(mm)를 읽고 기록합니다
Schirmer 검사 II법 (비강 자극 검사)의 절차
섹션 제목: “Schirmer 검사 II법 (비강 자극 검사)의 절차”Schirmer I 검사에서 눈물 분비량이 적은 경우에만 추가로 시행합니다.
- I법과 동일하게 여과지를 장착합니다.
- 가는 아기 면봉을 비중격을 따라 비강 내에 깊이 삽입하여 점막을 자극합니다.
- 5분 후 젖은 길이를 측정합니다.
비점막에 대한 기계적 자극이 삼차신경을 통해 눈물샘 반사 분비를 유발합니다. 이 경로가 유지되는지 확인하는 검사입니다.
3. 정상치·비정상치의 해석
섹션 제목: “3. 정상치·비정상치의 해석”각 검사법의 정상치와 비정상치
섹션 제목: “각 검사법의 정상치와 비정상치”각 검사법의 평가 기준은 다음과 같습니다.
| 검사 종류 | 정상치 | 경계치 | 비정상치 |
|---|---|---|---|
| Schirmer I 검사 (구 진단 기준) | 10 mm 이상 | 5~10 mm | 5 mm 이하 |
| Schirmer 검사 I법(현행 기준) | 10 mm 이상 | — | 5 mm 이하(참고치) |
| Schirmer 검사 II법 | 10 mm 이상 | — | 10 mm 이하 |
구 안구건조증 진단 기준(2006년)에서는 Schirmer 검사 I법 값이 5 mm 이하일 때 양성으로 판정했습니다1). 2016년 개정 후 현행 기준에서는 BUT가 주 기준이 되었고, Schirmer 검사 I법의 5 mm 이하는 참고치로 취급됩니다1).
각 검사법이 측정하는 눈물 분비의 구성
섹션 제목: “각 검사법이 측정하는 눈물 분비의 구성”검사 종류별 측정 내용의 차이를 이해하면 검사 결과를 정확히 해석할 수 있습니다.
| 검사 종류 | 기초 분비량 | 결막낭 저장량 | 반사성 분비량 |
|---|---|---|---|
| Schirmer 검사 I법 | ○ | ○ | ○ (포함) |
| Schirmer 검사 I 변법 | ○ | ○ | ✕ (제외) |
| Schirmer 검사 II법 | ○ | ○ | ○ (비강 자극에 의한 반사 분비 추가 평가) |
진단 기준의 변천
섹션 제목: “진단 기준의 변천”2006년 이전의 안구건조증 진단 기준에서는 Schirmer 검사 I법의 값이 주요 기준 중 하나로 사용되었습니다. 그러나 Schirmer 검사의 민감도와 특이도가 BUT만큼 높지 않고 측정 재현성이 낮기 때문에, 2016년 개정 진단 기준에서는 BUT 5초 이하를 주 기준으로 하고 Schirmer 검사는 보조 참고값으로 변경되었습니다1). BUT 값과 Schirmer 값을 조합하면 안구건조증 아형(눈물액 부족형, 증발 항진형) 감별에 도움이 됩니다.
4. 임상적 의의와 적응증
섹션 제목: “4. 임상적 의의와 적응증”쉬르머 검사는 다음과 같은 임상 상황에서 널리 사용됩니다.
안구건조증 선별검사: Schirmer I 검사를 통해 눈물 분비량 감소를 정량적으로 파악합니다. 특히 I 검사 값이 낮은 경우 눈물액 감소형 안구건조증의 가능성을 시사합니다.
쇼그렌 증후군 및 GVHD 평가: Schirmer I 검사에서 낮은 값을 보인 경우 Schirmer II 검사를 추가합니다. II 검사에서도 10 mm 이하의 비정상 값이 나오면 눈물샘의 반사 분비 경로가 손상되었음을 의미하며, 쇼그렌 증후군이나 GVHD와 같은 중증 안구건조증을 의심하는 근거가 됩니다.
안구건조증 치료 효과의 객관적 평가: 치료 전후의 Schirmer 값을 비교하여 눈물 분비량 변화를 수치로 평가할 수 있습니다. 점안액(사이클로스포린 점안액, 디쿠아포솔나트륨 점안액 등)의 치료 효과 확인에 사용됩니다.
안과 수술 전 평가: 백내장 수술 및 굴절교정수술(LASIK 등)의 수술 전 선별검사로 안구건조증 동반 여부를 확인하는 목적으로 사용됩니다. 수술 후 안구건조증이 악화될 위험을 사전에 환자에게 설명하기 위한 근거가 됩니다.
TFOS DEWS III에서의 위치: 국제 안구건조증 워크숍(TFOS DEWS III)에서는 눈물량 평가에 있어 쉬르머 검사가 눈물메니스커스 높이 측정 및 OCT 측정과 함께 검사로 위치되어 있습니다2). 민감도와 특이도 측면에서는 OCT 메니스커스 측정이 더 우수하지만, 보급률과 간편성에서 쉬르머 검사는 여전히 유용한 것으로 간주됩니다2).
5. 주의사항 및 한계
섹션 제목: “5. 주의사항 및 한계”측정값의 변동성
섹션 제목: “측정값의 변동성”측정값에 영향을 미치는 주요 요인은 다음과 같습니다.
- 검사지 위치 이탈: 여과지가 각막이나 결막에 강하게 접촉하면 자극에 의한 반사성 눈물 분비가 유발되어 측정값이 거짓 상승합니다.
- 눈 깜빡임 및 안구 운동: I 검사에서는 눈을 뜨고 자유롭게 깜빡일 수 있으므로 검사 중 안구 운동이 측정값에 영향을 미칩니다.
- 환경 요인: 실내 온도, 습도, 조명 밝기가 눈물 증발에 영향을 미쳐 간접적으로 측정값을 변동시킵니다.
위양성 및 위음성의 원인
섹션 제목: “위양성 및 위음성의 원인”위양성(실제보다 높은 값):
- 누점 폐쇄, 비루관 폐쇄 또는 비루관 협착이 있는 경우 배출 경로 장애로 인해 결막낭에 눈물이 축적됩니다. Schirmer I 검사는 기초 분비량, 결막낭 저장량, 반사 분비량을 모두 포함하므로 축적된 눈물이 추가되어 겉보기에 높은 값이 나타납니다.
위음성(실제보다 낮은 값):
- Schirmer II 검사는 비중격 자극을 통한 반사 경로를 이용합니다. 알레르기 비염, 비중격 만곡증, 만성 비염 등 비질환 병력이 있는 환자에서는 자극 반응이 약해져 위음성이 나타날 수 있습니다.
장점과 한계 요약
섹션 제목: “장점과 한계 요약”장점:
- 특수 장비가 필요 없으며 외래에서 즉시 시행할 수 있습니다.
- 조작이 간단하여 거의 모든 안과 시설에서 시행 가능합니다.
- 눈물 분비량을 mm 단위로 정량 평가할 수 있습니다.
한계:
- 측정의 재현성(신뢰성)이 낮습니다.
- 민감도와 특이도가 BUT 및 OCT 메니스커스 측정보다 낮습니다.
- 여과지 부착 시 자극이 자연스러운 눈물 분비 환경을 방해합니다.
6. 측정 원리와 다른 눈물 검사와의 관계
섹션 제목: “6. 측정 원리와 다른 눈물 검사와의 관계”물리적 측정 원리
섹션 제목: “물리적 측정 원리”쉬르머 검사는 여과지의 모세관 현상을 이용하여 눈물을 흡수하고 정량하는 물리적 방법입니다. 눈금이 있는 여과지가 눈물을 흡수하면 모세관력에 의해 액체가 선형으로 진행합니다. 5분 후의 젖은 길이가 눈물 분비량의 대체 지표가 됩니다. 이 검사는 생화학적 또는 광학적 분석이 필요 없는 가장 간단한 눈물량 평가법입니다.
눈물 검사에서의 위치
섹션 제목: “눈물 검사에서의 위치”눈물 평가에는 여러 검사가 있으며, 각각 다른 측면을 평가합니다.
눈물막 안정성 평가(BUT 검사): 플루오레세인 염색 하에 눈물막 파괴 시간을 측정합니다. 눈물의 ‘질(안정성)‘을 평가합니다. 2016년 개정된 안구건조증 진단 기준의 주된 기준으로 채택되었습니다1).
눈물량 평가(쉬르머 검사, OCT 메니스커스 측정): 쉬르머 검사는 분비량을, OCT(광간섭단층촬영)를 이용한 아래 눈물메니스커스 높이 측정은 저장량을 대체 평가합니다. OCT 메니스커스 측정은 비침습적이고 정량성과 재현성이 높으며, 0.2 mm 이하를 감소의 기준으로 합니다2).
안구건조증 아형 분류: 수액 결핍형 안구건조증에서는 쉬르머 검사가 낮은 값을 보이기 쉽습니다. 증발 항진형 안구건조증에서는 BUT가 단축되지만 쉬르머 값은 정상 범위인 경우가 많습니다. 두 검사를 조합하면 아형 감별이 가능합니다1).
눈물 삼투압 측정: 최근 눈물 삼투압이 안구건조증의 바이오마커로 주목받고 있습니다. 316 mOsm/L 이상을 양성 역치로 하는 기기가 시판되어 있으며, 쉬르머와 상호 보완적인 평가가 가능합니다2).
7. 최신 연구와 향후 전망
섹션 제목: “7. 최신 연구와 향후 전망”OCT를 이용한 눈물메니스커스 정량 측정
섹션 제목: “OCT를 이용한 눈물메니스커스 정량 측정”전안부 OCT를 이용한 눈물메니스커스 높이 측정은 비침습적이고 정량적이며 재현성이 높은 눈물량 평가법으로 연구가 진행되고 있습니다. 쉬르머 검사와 비교하여 민감도와 특이도 모두 우수한 것으로 나타났으며, 향후 쉬르머를 대체하는 표준 검사가 될 가능성이 있습니다2). 현재는 두 검사의 상호 보완적 사용이 권장됩니다.
쉬르머 검사의 개선
섹션 제목: “쉬르머 검사의 개선”기존 종이 여과지를 대체하여 섬유의 균일성과 흡수율을 최적화한 새로운 소재의 여과지를 사용한 개선된 쉬르머 검사에 대한 연구가 보고되었습니다. 측정값의 변동 계수를 줄이고 재현성을 개선하는 것을 목표로 합니다. 표준화를 위한 국제적인 노력이 진행 중입니다.
8. 참고문헌
섹션 제목: “8. 참고문헌”- 島﨑潤, 横井則彦, 渡辺仁, 他; ドライアイ研究会. ドライアイ診療ガイドライン. 日眼会誌. 2019;123(5):489-592.
- Jones L, Downie LE, Korb D, et al. TFOS DEWS III Management and Therapy of Dry Eye Disease. Ocul Surf. 2025.
