I法(标准法)

希尔默试验(泪液分泌量检查)
1. 什么是Schirmer试验(泪液分泌量检查)?
Section titled “1. 什么是Schirmer试验(泪液分泌量检查)?”希尔默试验(Schirmer试验)是1903年由Schirmer设计的泪液分泌功能检查。将带有1 mm间隔刻度的5 mm×35 mm滤纸置于下眼睑,测量5分钟内滤纸湿润的长度(mm),从而定量评估泪液分泌量。
拥有100多年的历史,操作简单,因此在全球广泛普及。主要目的是辅助诊断干眼症(泪液减少型)和评估严重程度,在伴有泪腺功能低下的全身性疾病(如干燥综合征、移植物抗宿主病[GVHD])的诊断中也发挥重要作用。
干眼症是日常诊疗中频繁遇到的疾病,40岁以上人群的患病率估计男性为12.5%,女性为21.6%1)。希尔默试验作为其筛查和泪液分泌量的客观评估方法被标准使用。
2. 检查技术与步骤
Section titled “2. 检查技术与步骤”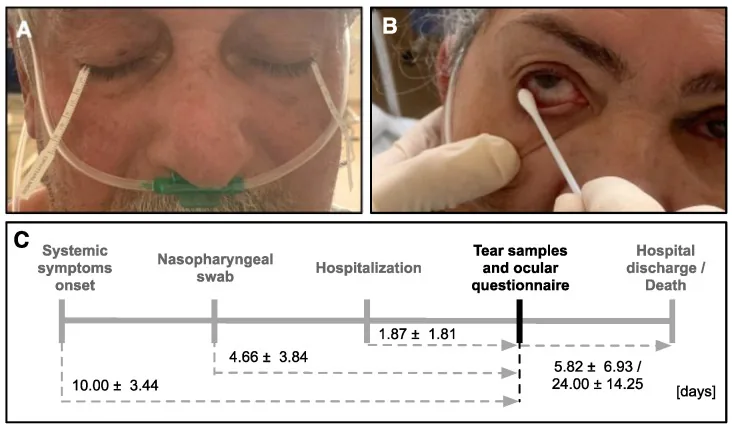
Schirmer试验的类型
Section titled “Schirmer试验的类型”希尔默试验有三种类型,根据目的选择使用。
I变法(麻醉下)
表面麻醉滴眼液:使用(0.4%奥布卡因盐酸盐滴眼液)
适应症:评估排除反射性分泌后的纯基础分泌量
测量内容:基础分泌量 + 结膜囊储存量
II法(鼻刺激试验)
表面麻醉滴眼液:不使用
适应症:仅对I法结果偏低的病例追加实施
测量内容:评估反射性分泌量(通过鼻黏膜刺激确认反射通路)
Schirmer试验I法的步骤
Section titled “Schirmer试验I法的步骤”Schirmer试验I法的标准操作步骤如下所示。
- 患者准备:取坐位,嘱患者向前上方注视
- 滤纸准备:将5 mm×35 mm的刻度滤纸在0 mm处折叠,以便挂钩
- 滤纸放置:将滤纸钩入下眼睑外侧1/3处的结膜囊。注意不要接触角膜。
- 测量:等待5分钟,期间允许自由睁眼和眨眼
- 记录:读取并记录从折痕处湿润的长度(mm)
Schirmer试验II法(鼻刺激试验)的步骤
Section titled “Schirmer试验II法(鼻刺激试验)的步骤”仅在Schirmer I试验中泪液分泌量少的病例中追加实施。
- 与I法相同,安装滤纸。
- 将细婴儿棉签沿鼻中隔深插入鼻腔,刺激黏膜。
- 5分钟后测量湿润长度。
对鼻黏膜的机械刺激通过三叉神经诱发泪腺反射性分泌。这是检查该通路是否保持完好的检查。
Schirmer I试验不使用表面麻醉,因此滤纸接触结膜囊时有刺激感、异物感。没有剧烈疼痛,但可能促进泪液分泌。在I变法中,使用0.4%奥布卡因盐酸盐滴眼液麻醉后实施,因此刺激感减轻。
3. 正常值、异常值的解读
Section titled “3. 正常值、异常值的解读”各试验法的正常值与异常值
Section titled “各试验法的正常值与异常值”各试验法的评价标准如下所示。
| 试验种类 | 正常值 | 临界值 | 异常值 |
|---|---|---|---|
| Schirmer I试验(旧诊断标准) | 10 mm以上 | 5~10 mm | 5 mm以下 |
| Schirmer试验I法(现行标准) | 10 mm以上 | — | 5 mm以下(参考值) |
| Schirmer试验II法 | 10 mm以上 | — | 10 mm以下 |
在旧版干眼诊断标准(2006年)中,Schirmer试验I法值≤5 mm判定为阳性1)。2016年修订后的现行标准中,BUT成为主要标准,Schirmer试验I法≤5 mm作为参考值处理1)。
各试验法测量的泪液分泌组成
Section titled “各试验法测量的泪液分泌组成”理解不同试验法测量内容的差异,有助于准确解读检查结果。
| 试验类型 | 基础分泌量 | 结膜囊储存量 | 反射性分泌量 |
|---|---|---|---|
| Schirmer试验I法 | ○ | ○ | ○(包含) |
| Schirmer试验I变法 | ○ | ○ | ✕(排除) |
| Schirmer试验II法 | ○ | ○ | ○(通过鼻刺激额外评估反射分泌) |
诊断标准的变迁
Section titled “诊断标准的变迁”在2006年以前的干眼诊断标准中,Schirmer试验I法的值被用作主要标准之一。然而,由于Schirmer试验的敏感性和特异性不如BUT高,且测量重复性差,2016年修订版诊断标准将BUT≤5秒作为主要标准,Schirmer试验改为辅助参考值1)。结合BUT值和Schirmer值有助于鉴别干眼亚型(泪液分泌不足型和蒸发过强型)。
4. 临床意义与适应证
Section titled “4. 临床意义与适应证”Schirmer试验广泛应用于以下临床场景。
干眼筛查: 通过Schirmer I试验定量评估泪液分泌量减少。特别是当I试验值较低时,提示可能存在泪液分泌不足型干眼。
干燥综合征和GVHD的评估: 对于Schirmer I试验值低的病例,加做Schirmer II试验。如果II试验也出现10 mm或以下的异常值,表明泪腺的反射分泌通路受损,为怀疑干燥综合征或GVHD等重症干眼提供依据。
干眼治疗效果的客观评估: 通过比较治疗前后的Schirmer值,可以数值化评估泪液分泌量的变化。用于确认滴眼液(如环孢素滴眼液、地夸磷索钠滴眼液等)的治疗效果。
眼科手术前评估: 作为白内障手术和屈光手术(如LASIK)的术前筛查,用于确认是否合并干眼。为术前向患者解释术后干眼加重风险提供依据。
在TFOS DEWS III中的定位: 在国际干眼研讨会(TFOS DEWS III)中,Schirmer试验与泪河高度测量和OCT测量并列,作为泪液量评估的检查方法2)。虽然OCT泪河测量在敏感性和特异性方面更优,但Schirmer试验因其普及性和简便性仍然有用2)。
当Schirmer II试验出现10 mm或以下的异常值时,表明反射性泪液分泌显著减少。高度怀疑泪腺功能严重受损的重症干眼,如干燥综合征(原发性或继发性)或造血干细胞移植后的GVHD(移植物抗宿主病)。这些疾病中泪液分泌量显著减少,也会影响治疗选择,如滴眼液使用频率和泪点栓塞(泪点栓)。
5. 注意事项和局限性
Section titled “5. 注意事项和局限性”测量值的变异性
Section titled “测量值的变异性”影响测量值的主要因素如下:
- 试纸位置偏移:如果滤纸与角膜或结膜强烈接触,会因刺激诱发反射性泪液分泌,导致测量值假性升高。
- 眨眼和眼球运动:在Schirmer I试验中,由于眼睛睁开且可自由眨眼,检查过程中的眼球运动会影响测量值。
- 环境因素:室温、湿度、照明亮度会影响泪液蒸发,间接导致测量值波动。
假性高值和假阴性的原因
Section titled “假性高值和假阴性的原因”假性高值(实际值更高):
- 如果存在泪点闭塞、鼻泪管阻塞或鼻泪管狭窄,由于排泄通路障碍,泪液会在结膜囊内积聚。Schirmer I试验包括基础分泌量、结膜囊储存量和反射性分泌量,因此积聚的泪液会被计入,导致表面上的高值。
假阴性(实际值更低):
- Schirmer II试验利用通过刺激鼻中隔的反射通路。在有过敏性鼻炎、鼻中隔偏曲、慢性鼻炎等鼻部疾病史的患者中,刺激反应可能减弱,导致假阴性结果。
优点和局限性总结
Section titled “优点和局限性总结”优点:
- 无需特殊设备,可在门诊即时进行。
- 操作简单,几乎所有眼科机构均可实施。
- 可以以毫米为单位定量评估泪液分泌量。
局限性:
- 测量重复性(可靠性)低。
- 敏感性和特异性低于BUT和OCT泪河测量。
- 滤纸放置时的刺激会干扰自然的泪液分泌环境。
6. 测量原理与其他泪液检查的关系
Section titled “6. 测量原理与其他泪液检查的关系”物理测量原理
Section titled “物理测量原理”Schirmer试验是利用滤纸的毛细管现象吸收并定量泪液的物理方法。当带刻度的滤纸吸收泪液时,液体在毛细管力作用下呈线性前进。5分钟后的湿润长度作为泪液分泌量的替代指标。该检查是最简单的泪液量评估方法,无需生化或光学分析。
在泪液检查中的定位
Section titled “在泪液检查中的定位”泪液评估有多种检查,各自评估不同方面。
泪膜稳定性评估(BUT试验): 在荧光素染色下测量泪膜破裂时间。评估泪液的“质量(稳定性)”。已被2016年修订的干眼诊断标准采纳为主要标准1)。
泪液量评估(Schirmer试验、OCT泪河测量): Schirmer试验评估分泌量,而OCT(光学相干断层扫描)测量下泪河高度评估储存量。OCT泪河测量无创、定量且重复性高,以0.2 mm以下作为降低的参考值2)。
干眼亚型分类: 在水液缺乏型干眼中,Schirmer试验常呈低值。在蒸发过强型干眼中,BUT缩短但Schirmer值常在正常范围内。结合两种检查可鉴别亚型1)。
泪液渗透压测量: 近年来,泪液渗透压作为干眼的生物标志物受到关注。以316 mOsm/L以上为阳性阈值的设备已上市,可与Schirmer进行互补评估2)。
7. 最新研究与未来展望
Section titled “7. 最新研究与未来展望”OCT泪河定量测量
Section titled “OCT泪河定量测量”利用眼前段OCT测量泪河高度作为一种无创、定量、重复性高的泪液量评估方法正在研究中。与Schirmer试验相比,其敏感性和特异性更优,未来有可能替代Schirmer成为标准检查2)。目前建议两种检查互补使用。
Schirmer试验的改进
Section titled “Schirmer试验的改进”有研究报告了一种改良型Schirmer试验,使用纤维均匀性和吸水率优化的新材料滤纸替代传统纸质滤纸。目的是降低测量值的变异系数,提高可重复性。国际上的标准化工作正在进行中。
8. 参考文献
Section titled “8. 参考文献”- 島﨑潤, 横井則彦, 渡辺仁, 他; ドライアイ研究会. ドライアイ診療ガイドライン. 日眼会誌. 2019;123(5):489-592.
- Jones L, Downie LE, Korb D, et al. TFOS DEWS III Management and Therapy of Dry Eye Disease. Ocul Surf. 2025.
