摆动闪光试验

瞳孔功能检查(对光反射和RAPD确认)
1. 什么是瞳孔功能检查?
Section titled “1. 什么是瞳孔功能检查?”瞳孔功能检查是一系列评估瞳孔大小、形状、对光反射和近反射的检查。主要用于辅助诊断视神经和中枢神经系统疾病,是一种简单、无创、可立即进行的代表性床旁检查。
主要检查目的如下。
- 检测RAPD(相对性传入瞳孔缺损):通过摆动闪光试验确认单侧传入通路障碍。
- 评估直接和间接对光反射:观察刺激眼和对侧眼的瞳孔收缩,鉴别传入和传出通路障碍。
- 鉴别瞳孔不等的原因:在暗室和明室下比较瞳孔大小,区分霍纳综合征和动眼神经麻痹。
- 评估光-近反射分离:用于鉴别阿罗瞳孔和艾迪瞳孔。
- 药理学瞳孔检查:使用滴眼液确认霍纳综合征或艾迪瞳孔,并定位病变(节前或节后)。
在视神经炎、外伤性视神经病变、缺血性视神经病变等威胁视力的急性期评估中,以及在眼科和神经内科的鉴别诊断中,本检查的信息对临床决策有重大影响。
瞳孔功能检查可以估计对光反射的传入通路(视网膜、视神经)和传出通路(动眼神经)的病变部位。特别是RAPD作为单侧视神经损伤或广泛视网膜疾病的客观体征非常重要1)。此外,通过明室和暗室下瞳孔不等的比较,可以鉴别交感神经和副交感神经障碍,结合药理学滴眼检查有时可以估计病变部位(节前或节后)2)。
2. 检查的适应症和临床意义
Section titled “2. 检查的适应症和临床意义”RAPD阳性的主要疾病
Section titled “RAPD阳性的主要疾病”RAPD阳性时,表明单侧视神经存在某种损伤或广泛的视网膜疾病。下表列出了RAPD阳性和阴性的代表性疾病1)3)。
| 分类 | 代表性疾病 |
|---|---|
| RAPD阳性(视神经障碍) | 视神经炎、外伤性视神经病变、缺血性视神经病变(包括NAION)、压迫性视神经病变 |
| RAPD阳性(广泛视网膜疾病) | 广泛视网膜脱离、视网膜中央动脉阻塞(CRAO)、AZOOR |
| 不引起RAPD的疾病 | 黄斑裂孔、双侧对称性视神经疾病、视交叉后病变 |
如果眼底(尤其是黄斑部)无明显异常但RAPD阳性,应积极怀疑视神经疾病。黄斑裂孔不引起RAPD是一个重要的鉴别点。
在双侧对称性视神经疾病中,双眼的传入通路缺陷相互抵消,因此检测不到RAPD。视交叉后(视放射、视觉皮层)的病变也不会产生RAPD。
建议对紧急疾病(CRAO、急性视神经炎、外伤性视神经病变等)进行早期筛查时实施本检查。
3. 对光反射的解剖与原理
Section titled “3. 对光反射的解剖与原理”对光反射弧的路径
Section titled “对光反射弧的路径”对光反射通过以下8个步骤的路径建立。
- 视网膜(光感受):光被视细胞和含有黑视蛋白的固有光敏视网膜神经节细胞(ipRGC)接收
- 视神经(传入通路):视网膜神经节细胞的轴突形成视神经,将光信息传递到中枢
- 视交叉:鼻侧纤维交叉到对侧
- 视束:在后半部分,部分纤维分离,走向中脑而非外侧膝状体。
- 中脑被盖(Edinger-Westphal核):作为瞳孔对光反射的中枢,发出瞳孔缩小的指令。
- 动眼神经(传出通路):副交感神经纤维伴随动眼神经走行。
- 睫状神经节:动眼神经的节后纤维在此形成突触。
- 瞳孔括约肌(缩瞳):在节后纤维的支配下发生缩瞳。
直接反射、间接反射与RAPD的原理
Section titled “直接反射、间接反射与RAPD的原理”人类的直接对光反射和间接对光反射的大小几乎相同。因此,即使一侧视神经受损,双眼睁开时也不会出现瞳孔不等。然而,当左右眼交替刺激时,患侧刺激和健侧刺激的反应会有所不同1)。
- 传入通路障碍(视网膜、视神经):患侧照射时,双眼缩瞳不充分,RAPD阳性。
- 传出通路障碍(动眼神经):患侧直接反射消失,间接反射保留(同侧瞳孔括约肌功能障碍)。
交感神经通路为:下丘脑→脊髓(C8~T2中间外侧柱)→颈上神经节→长睫状神经→瞳孔开大肌。交感神经障碍(霍纳综合征)时,开大肌功能丧失,暗室中瞳孔散大受阻。
ipRGC含有黑视蛋白,在持续光刺激下维持瞳孔收缩中起重要作用。它们负责明适应后对光反射的持续成分2)。
4. 各检查方法的步骤
Section titled “4. 各检查方法的步骤”摆动闪光试验(RAPD检测)
Section titled “摆动闪光试验(RAPD检测)”使用ND滤光片定量RAPD
瞳孔不等(Anisocoria)的评估
Section titled “瞳孔不等(Anisocoria)的评估”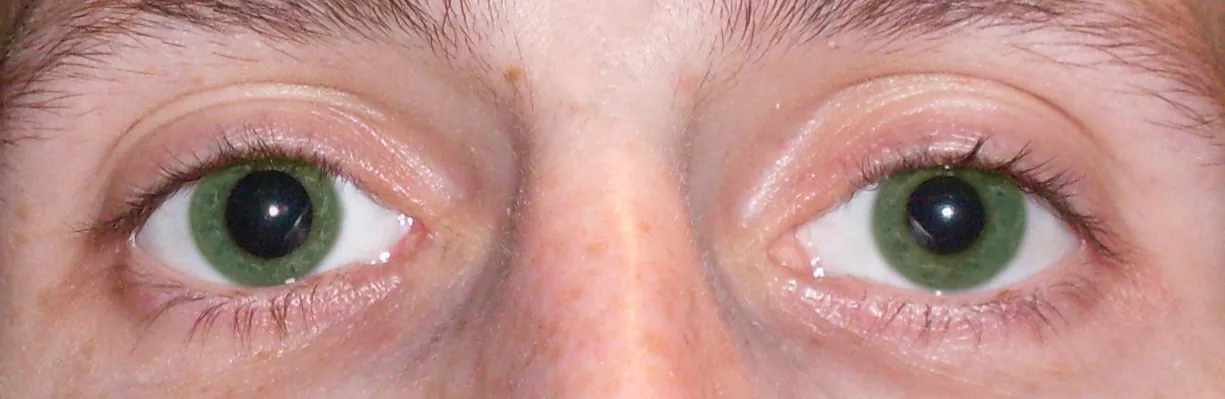
通过比较暗室和明室中的瞳孔差异,可以鉴别交感神经和副交感神经障碍。
- 暗室中不等更大(患侧较小):提示交感神经障碍(霍纳综合征)。暗室中仅健眼散大,因此差异增大。
- 明室中不等更大(患侧较大):提示副交感神经障碍(如动眼神经麻痹)。明室中仅健眼缩小,因此差异增大。
- 生理性瞳孔不等:在1 mm以内。暗室和明室中的差异恒定,对光反射正常。
近反射的确认
Section titled “近反射的确认”- 让患者注视近视力标(手指或视标),观察调节、集合、缩瞳三大近反射。
- 光-近反射分离:对光反射消失但近反射保留的状态。
- 见于Argyll Robertson瞳孔、Adie瞳孔、糖尿病性自主神经病变等。
药理学瞳孔检查
Section titled “药理学瞳孔检查”使用药物滴眼液来确定病变部位或鉴别特定疾病2)4)。
- 0.1%毛果芸香碱滴眼液:在Adie瞳孔(睫状神经节节后纤维病变)中,由于去神经超敏反应,患眼比健眼缩瞳更明显。正常眼不会出现缩瞳。
- 4%可卡因滴眼液:抑制去甲肾上腺素再摄取,交感神经正常的眼会散瞳。在Horner综合征中,患眼不散瞳或散瞳不充分。
- 1%羟苯丙胺滴眼液:促进节后神经元释放去甲肾上腺素。在节后病变(第三级神经元病变)中,患眼散瞳不充分,与节前病变表现不同。
5. 检查结果的解释与临床应用
Section titled “5. 检查结果的解释与临床应用”RAPD阳性时的鉴别方法
Section titled “RAPD阳性时的鉴别方法”- 如果眼底(尤其是黄斑部)无异常:积极怀疑视神经病变。进一步评估视神经炎、缺血性视神经病变、压迫性视神经病变等。
- 如果存在广泛的视网膜疾病:怀疑视网膜中央动脉阻塞(CRAO)、广泛视网膜脱离等。
- 如果眼底所见稀少且RAPD是唯一客观体征:鉴别诊断中考虑急性带状隐匿性外层视网膜病变(AZOOR)。
在视神经的随访(视神经炎的恢复、外伤后评估)和术前评估中,RAPD的有无是重要信息。使用ND滤光片进行定量分析有助于客观评估治疗效果1)。
瞳孔不等的系统鉴别
Section titled “瞳孔不等的系统鉴别”以下列出主要瞳孔异常的鉴别要点2)3)。
| 疾病/状态 | 较大瞳孔 | 光反射 | 近反射 | 其他发现 |
|---|---|---|---|---|
| 生理性瞳孔不等 | 可变 | 正常 | 正常 | 差异≤1 mm |
| 霍纳综合征 | 健眼(暗处差异增大) | 正常 | 正常 | 上睑下垂、逆睫毛、无汗症 |
| 动眼神经麻痹 | 患眼(明亮环境下瞳孔不等大更明显) | 直接光反射消失 | 减弱 | 眼球运动障碍 |
| Adie瞳孔 | 患眼(多见于年轻女性) | 迟钝/扇形麻痹 | 保留(延迟) | 光-近反射分离,0.1%毛果芸香碱超敏 |
| Argyll Robertson瞳孔 | 无(双侧小瞳孔) | 消失 | 保留 | 双侧性、不规则、神经梅毒 |
鉴别诊断的注意事项
Section titled “鉴别诊断的注意事项”- Argyll Robertson瞳孔:特征为光反射消失、近反射保存、双侧性、瞳孔小且不规则。是神经梅毒的特征性表现2)
- Adie瞳孔(Holmes-Adie综合征):由睫状神经节节后纤维损伤引起。扇形瞳孔括约肌麻痹、光-近分离、对0.1%毛果芸香碱滴眼液过敏缩瞳具有诊断价值4)
- 动眼神经麻痹:患眼直接反射消失,健眼照射时间接反射消失。伴有眼球运动障碍或上睑下垂时需迅速排除后交通动脉瘤3)
6. 对光反射路径的病理生理
Section titled “6. 对光反射路径的病理生理”传入路由视网膜神经节细胞轴突(视神经)→视交叉→视束→中脑(Edinger-Westphal核前部)构成。不同障碍模式引起的反应差异如下。
- 脱髓鞘(视神经炎):轴突相对保留但出现传导延迟,可见RAPD。随恢复RAPD常减弱。
- 轴突损伤(缺血性或外伤性视神经病变):信号本身减弱,产生RAPD。轴突丧失不可逆,RAPD易持续存在。
- 广泛视网膜疾病:光感受器和神经节细胞受损,RAPD阳性。
传出路为Edinger-Westphal核→动眼神经→睫状神经节→瞳孔括约肌。传出路障碍时,刺激眼(患眼)的直接反射消失,但刺激对侧眼时患眼的间接反射也消失。这与RAPD(传入路障碍)模式不同。
交感神经通路障碍(Horner综合征)
Section titled “交感神经通路障碍(Horner综合征)”
交感神经通路为:下丘脑→脊髓C8~T2中间外侧柱→颈上神经节→长睫状神经→瞳孔开大肌。损伤部位分为一级、二级、三级神经元,通过羟基苯丙胺滴眼试验进行鉴别。一级(中枢性)和二级(节前)神经元损伤引起瞳孔散大,但三级(节后)神经元损伤不引起瞳孔散大2)。
ipRGC与黑视素的作用
Section titled “ipRGC与黑视素的作用”ipRGC(固有光敏性视网膜神经节细胞)表达黑视素,直接对光作出反应。它们负责瞳孔对光反射的持续成分(内在光反射),参与强光刺激后的持续性缩瞳。ipRGC在各种视网膜疾病中有时相对保留,这是即使在视锥细胞和视杆细胞严重变性的病例中瞳孔对光反射仍可存在的原因之一2)。
视路病变与瞳孔反射
Section titled “视路病变与瞳孔反射”视交叉后(视放射、视觉皮层)的病变位于瞳孔对光反射通路之外,因此不会出现RAPD。这一特征对于鉴别视力下降的原因是前视路(视网膜、视神经)还是后视路病变提供了重要信息。
检查的主要注意事项如下。
- 在暗室中进行:需要足够的暗度以提高RAPD检测精度。
- 双眼睁开:不要遮挡任何一只眼睛。
- 笔灯使用相同光量:保持手电筒强度恒定。
- 等时刺激:每只眼睛的照射时间相等(交替约1~2秒)。
- 在散瞳前进行:散瞳滴眼后无法评估。
7. 最新研究与未来展望
Section titled “7. 最新研究与未来展望”自动瞳孔计(瞳孔测量法)的临床应用
Section titled “自动瞳孔计(瞳孔测量法)的临床应用”便携式和台式自动瞳孔计能够实现客观、定量的RAPD评估。已开发出可消除检查者间变异、以0.01 log单位进行精确量化的设备5)。由于可以记录瞳孔直径的时间变化(潜伏期、收缩幅度、再扩张速度),该技术作为补充摆动闪光灯测试主观判断的手段而受到关注。
色光瞳孔测量法
Section titled “色光瞳孔测量法”通过区分使用色光刺激(红光和蓝光),可以选择性评估视锥细胞、视杆细胞和ipRGC(黑视蛋白细胞)的功能。目前正在研究分别评估年龄相关性黄斑变性、青光眼和糖尿病视网膜病变中各细胞类型损伤程度的方法2)。这可能提供标准白光瞳孔光反射测试无法获得的信息。
基于智能手机的瞳孔计
Section titled “基于智能手机的瞳孔计”利用智能手机摄像头和LED照明的便携式瞳孔计的开发正在推进。预计可应用于低成本和远程医疗,在急诊、产科、ICU等缺乏眼科专业设备的环境中,作为RAPD评估工具具有前景5)。然而,准确性和可重复性的验证仍在进行中。
在青光眼结构-功能相关性中的应用
Section titled “在青光眼结构-功能相关性中的应用”关于青光眼性视神经病变中结构损伤(OCT-RNFL变薄)与瞳孔功能(RAPD、色光瞳孔测量法)相关性的研究正在积累。关于ipRGC在青光眼中受损程度的知识可能为青光眼的功能监测提供新的指标2)。
8. 参考文献
Section titled “8. 参考文献”- Broadway DC. How to test for a relative afferent pupillary defect (RAPD). Community Eye Health. 2012;25(79-80):58-59.
- Wilhelm H. Disorders of the pupil. Handb Clin Neurol. 2011;102:427-466.
- Kawasaki A. Diagnostic approach to pupillary abnormalities. Continuum (Minneap Minn). 2014;20(4):1008-1022.
- Bremner FD. Pupil evaluation as a test for autonomic disorders. Clin Auton Res. 2009;19(2):88-101.
- Miki A, Iijima A, Takagi M, et al. Pupillography of relative afferent pupillary defects. Jpn J Ophthalmol. 2006;50(3):249-253.
- Thompson HS, Corbett JJ, Cox TA. How to measure the relative afferent pupillary defect. Surv Ophthalmol. 1981;26(1):39-42.
