1期(即将发生/隐匿性)
1A期(即将发生裂孔):由于玻璃体后脱离导致中心凹变形。中心凹凹陷消失,出现黄点(100-200 μm)3)。形成中心凹囊样腔或中心凹视网膜脱离。
1B期(隐匿性裂孔):出现黄环(200-350 μm)3)。光感受器层分离,但尚未形成全层裂孔(隐匿性裂孔)。
自然病程:约50%的1期裂孔自然改善。

黄斑裂孔(macular hole; MH)是黄斑部视网膜全层缺损的疾病。裂孔并非视网膜组织缺失,而是由于后玻璃体皮质的牵拉形成小裂隙,进而扩大为裂孔。自然闭合罕见,随着病程进展,裂孔扩大并出现视网膜色素上皮细胞变性。
1988年,Gass首次描述了特发性黄斑裂孔的四期进展过程。1991年,Kelly和Wendel报告了玻璃体手术的有效性;1995年,Brooks报告了联合内界膜剥离可提高闭合率。目前,玻璃体切除+内界膜剥离+气体填充已成为标准术式。
黄斑裂孔根据病因分为以下四种类型。
| 类型 | 好发层 | 主要原因 |
|---|---|---|
| 特发性 | 60~70岁女性 | 年龄相关性玻璃体黄斑牵拉 |
| 近视性 | 高度近视女性 | 后巩膜葡萄肿、黄斑劈裂 |
| 外伤性 | 年轻男性(20~30岁) | 钝性眼外伤 |
| 继发性 | 多样 | 视网膜脱离、炎症、药物(他莫昔芬等)4) |
板层黄斑裂孔(lamellar macular hole; LMH)不是全层缺损,而是内层视网膜部分缺损的疾病,外层视网膜得以保留。患病率为1.1~3.6%,好发于50~70岁人群12)。作为需要鉴别的相关病变很重要。
假性黄斑裂孔是指由于周围黄斑前膜导致中心部分相对凹陷的状态,与特发性黄斑裂孔不同,它不是全层裂孔。
特发性黄斑裂孔的发生率据报道为每年每10万人口3.14~7.8例2)。美国基于人群的研究显示,发生率为每年每10万人口7.8例(8.7眼),女性与男性之比为3.3:13)。好发年龄为60~70岁,尤其在60岁达到高峰。72%的患者为女性,50%以上在65~74岁发病,55岁以下仅占3%3)。
通常为单眼发病,但对侧眼发病的频率为10~20%。对侧眼5年发病风险为10~15%,在没有完全性玻璃体后脱离的情况下可达28%2)。据报道,亚洲人发生iFTMH的风险比白人高177%2)。外伤性黄斑裂孔多见于年轻男性,与特发性形成对比。
黄斑裂孔性视网膜脱离多见于高度近视的女性,在日本约占视网膜脱离病例的5%,高于欧美的0.5~2.0%。
单眼发病后对侧眼发病的风险为中等。对侧眼没有玻璃体后脱离的患者,5年内风险最高可达28%2)。如果对侧眼有完全性玻璃体后脱离,风险较低。发病时间不一定一致,但约有10~20%的病例会双眼发病。
特发性黄斑裂孔的主要自觉症状如下:
症状在数周至数月内缓慢进展,但通常相对突然地被察觉3)。
未经治疗的全层黄斑裂孔预后通常较差。约40-50%的1期裂孔进展为全层裂孔,约50%随玻璃体后脱离而自然消退3)。约75%的2期裂孔进展为3期或4期3)。在未经治疗的全层黄斑裂孔中,仅5%维持20/50或以上视力,55%为20/100或以下,40%为20/200或以下3)。仅观察的自然闭合率为2.5-27%(取决于大小和病程),大裂孔(>400 μm)无自然闭合病例2)。
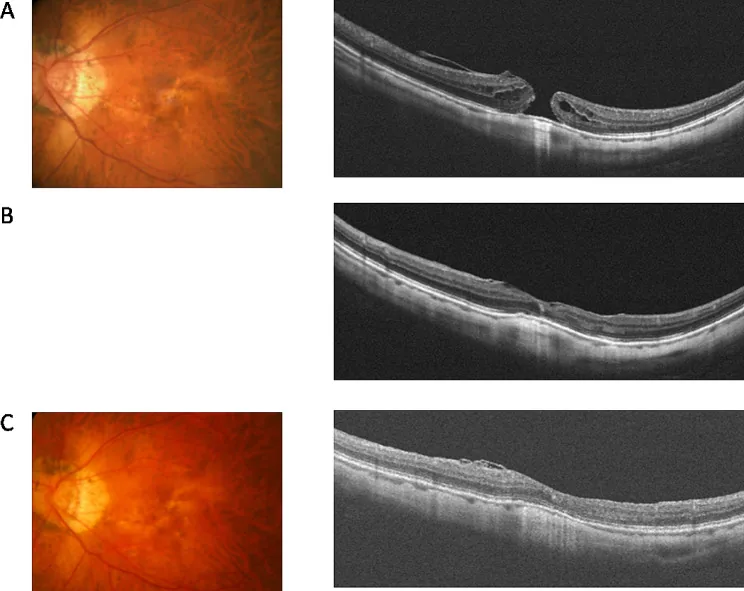
Gass于1995年描述的分期系统至今仍被广泛用作标准。OCT的进步使人们对各期的病理有了更详细的了解。
1期(即将发生/隐匿性)
1A期(即将发生裂孔):由于玻璃体后脱离导致中心凹变形。中心凹凹陷消失,出现黄点(100-200 μm)3)。形成中心凹囊样腔或中心凹视网膜脱离。
1B期(隐匿性裂孔):出现黄环(200-350 μm)3)。光感受器层分离,但尚未形成全层裂孔(隐匿性裂孔)。
自然病程:约50%的1期裂孔自然改善。
2-4期(全层裂孔)
2期:全层裂孔<400 μm。可能偏心并伴有瓣状隆起3)。玻璃体后皮质通过瓣与中心凹相连。
3期:全层裂孔≥400 μm。伴有游离的假性盖膜。玻璃体后脱离不完全。
4期:玻璃体后脱离完成。检眼镜下可见胶质环。存在Weiss环。
2013年,国际玻璃体黄斑牵引研究组(IVTS)制定了基于OCT表现的分类。全层黄斑孔根据最小直径进行分类2)。
| 分类 | 最小直径 |
|---|---|
| 小型(S) | < 250 μm |
| 中型(M) | 250–400 μm |
| 大型(L) | > 400 μm |
通常,2期及以上、中型及以上的黄斑孔是积极手术的适应症。CLOSE研究组建议将大型孔进一步细分为L(>400–≤550 μm)、XL(>550–≤800 μm)、XXL(>800–≤1000 μm)和巨大孔(>1000 μm)。有报告称,超过500 μm的孔闭合率降至90%以下2)。
外伤性黄斑孔根据OCT表现分为以下类型14)。
| 类型 | OCT表现 | 特征 |
|---|---|---|
| I型 | 黄斑水肿/囊样改变 | 未形成裂孔 |
| II型 | 板层裂孔 | 部分层缺损 |
| III型 | 全层裂孔(小至中型) | IVTS分类 S/M |
| IV型 | 全层裂孔(大型) | IVTS分类 L |
| V型 | 伴视网膜脱离的裂孔 | 急诊手术指征 |
根据Govetto等人的分类,板层裂孔大致分为“变性型”和“牵拉型”两种13)。Hubschman等人进一步将变性型重新定义为“LMH”,将牵拉型重新定义为“ERM中心凹劈裂症(ERMF)”12)。
变性型的特点是内层视网膜的非线性空腔化、中心凹组织消失以及板层裂孔相关视网膜前增生(LHEP)。牵拉型的特点是存在收缩性视网膜前膜以及Henle纤维层水平的视网膜分离13)。变性型更容易伴有椭圆体带(EZ)破坏,视力预后往往较差。
1期是尚未形成全层裂孔的即将发生的裂孔,约50%会自然改善3)。通常建议观察。但由于存在进展风险,定期进行OCT检查随访很重要。
特发性黄斑裂孔的主要原因是年龄相关性玻璃体后脱离(PVD)早期阶段的玻璃体黄斑牵拉2)。
人眼的玻璃体中,黄斑前方存在一个生理性液化腔(后玻璃体皮质前袋:Kishi袋)。构成袋后壁的皮质随着年龄增长牵拉黄斑,参与黄斑裂孔的发生。
发病过程如下:
外层视网膜缺损的程度与玻璃体黄斑牵引的范围和强度相关;粘连越广,感光细胞缺损越广泛2)。当胶质细胞修复尝试失败时,胶质细胞迁移并收缩到裂孔边缘的ILM上,通过切线方向牵引使裂孔扩大2)。
当钝性外伤作用于眼球时,前后方向的眼球压缩和赤道方向的眼球扩张同时发生。这种变形使切线方向的牵引力集中在黄斑部,导致中心凹组织撕裂形成裂孔。在年轻人中,玻璃体与视网膜牢固粘连(无PVD),外力通过玻璃体直接传递到黄斑部14)。约85%的TMH病例无后玻璃体脱离。
高功率激光,如激光笔的误照射,也可能成为原因。
OCT是黄斑裂孔诊断和管理的金标准3)。可以详细评估黄斑裂孔处的视网膜结构。可获得以下信息:
排除假性黄斑裂孔时,需通过OCT确认凹陷部分没有全层视网膜缺损。进行容积扫描并连续检查很重要。
初次就诊时的基本检查,除OCT外,还应检查最佳矫正视力(BCVA)、眼压(IOP)以及周边视网膜检查(筛查裂孔)3)。
散瞳下进行详细的眼底检查是基础。全层黄斑裂孔可见灰色黄斑边缘(反映视网膜下液积聚)、裂孔底部黄色沉积物和RPE改变。
| 检查方法 | 主要作用 | 特点 |
|---|---|---|
| OCT | 确诊、分期、鉴别诊断 | 金标准 |
| 裂隙灯显微镜 | 临床诊断 | 散瞳下直接观察裂孔 |
| Watzke-Allen试验 | 确认全层裂孔 | 有助于与假性裂孔鉴别 |
| Amsler方格表 | 视物变形的检测 | 主观症状的定性评估 |
需要与以下疾病进行鉴别。所有这些疾病均通过OCT检查未见全层视网膜缺损而与黄斑裂孔区分。
黄斑裂孔的治疗是玻璃体手术。没有药物治疗。对于50岁以上的患者,通常同时进行白内障手术。
一项包含5,480例的荟萃分析(Rahimy 2016)显示,ILM剥离组闭合率为98.82%,非剥离组为92.88%(P<0.0001),再开放率也显著降低(25%→0%)3)。4项RCT(317例,2-4期)的荟萃分析也显示ILM剥离组需要再次手术的比例降低,且ILM剥离范围越大,视物变形越轻3)。ILM剥离具有成本效益,基于RCT的成本效益分析显示,在6个月内ILM剥离优于非剥离3)。
标准术式的闭合率为91-98% 3)。RCOphth荟萃分析显示,手术组视力优于观察组0.16 logMAR(95%CI -0.23至-0.09),裂孔闭合的比值比为31.4(95%CI 14.9-66.3),明确显示了手术的有效性2)。英国真实世界数据(1,483眼)显示闭合率为95.7%,视力从0.78 logMAR改善至0.42 logMAR(约改善4行),64.2%的患者改善≥0.3 logMAR2)。
术后视力中位数约为20/40(0.5),视力改善可持续至术后3年,并维持5~10年3)。症状持续时间每增加1个月,BCVA恶化0.008 logMAR(约每2个月下降1个ETDRS字母),因此早期手术干预至关重要3)(12项RCT,940只眼的IPD荟萃分析)。病程超过2~3年时,闭合率降至63%,视力预后不良3)。病程越短、裂孔越小,闭合率越高,视力预后也越好。
一项纳入8项RCT(709只眼)的Cochrane综述显示,俯卧位组与非俯卧位组的裂孔闭合率无显著差异。即使对于大型裂孔(≥400 μm),俯卧位组闭合率为94%,非俯卧位组为84%;小型裂孔则分别为100%和96%。一项荟萃分析(251例,5项RCT)表明,<400 μm的裂孔无需俯卧位,而≥400 μm的裂孔俯卧位有益3)。2018年英国调查显示,82%的医生仍建议体位限制,持续时间各异:1天(19%)、2~4天(30%)、5~6天(23%)、≥1周(9%)2)。
大型黄斑裂孔(>400 μm)、长期病程的病例,以及伴有高度近视、外伤或炎症的继发性裂孔被认为是难治性的。
内界膜翻转术(inverted ILM flap technique): 适用于≥1/3视盘直径的大型裂孔或初次手术未闭合的病例。将剥离至裂孔边缘的ILM翻转覆盖于裂孔上,或填入裂孔内。再次手术时,可将从黄斑外剥离获得的游离ILM填入裂孔以促进闭合。一项对4项小型RCT的系统评价表明,该技术可能比标准ILM剥离带来更好的BCVA改善(低证据),闭合率更优(中等证据)3)。
ILM瓣联合无气体手术(Szeto 2025): 该无气体术式使用颞侧ILM瓣(92.9%的病例),并用全氟碳液(PFCL)展开和稳定瓣膜16)。
Szeto等人(2025)报告了针对大型裂孔(包括>30%伴有高度近视,MLD≥500 μm)的无气体手术16)。无气体组闭合率为94.1%,传统组为95.2%(P=0.812),两者相当。术后早期视力(术后1周和1个月)无气体组显著更优。中心凹胶质增生率无气体组较低(4.9% vs. 20.0%,P=0.043)。术后次日即可进行OCT评估,且患者无需承受体位限制的负担16)。
使用其他生物材料的手术方法(Romano 2025)1):
Song等人(2024)报告了8眼视网膜色素变性合并黄斑裂孔的手术结果6)。所有行ILM剥离的眼均获得裂孔闭合,大型裂孔采用了ILM游离瓣移植。术后1眼视力改善,7眼视力稳定。
自然病程中,许多病例视力下降至0.1以下。手术可使90%以上的裂孔闭合,视力改善。但视物变形常持续存在。若初次手术未闭合,可考虑扩大ILM剥离范围或自体ILM移植的再次手术。
由于存在自发闭合的可能性(10–67%),受伤后初期策略是观察一段时间。自发闭合被认为是通过胶质细胞桥接缺损所致。年轻人胶质细胞增殖能力更强,因此自发闭合率相对较高。
若未能自发闭合,玻璃体切除术(PPV)联合内界膜(ILM)剥离是金标准14)。报道的闭合率为82–96%14)。ILM剥离的有效性尚不完全明确,但采用与特发性裂孔相同的手术方法。术后进行气体填充(SF₆或C₃F₈),需要俯卧位。对于大型或难治性裂孔,可选择ILM瓣技术或羊膜移植14)。
Zhou等人(2021)的荟萃分析显示,比较PPV与自然闭合的闭合率,手术组的闭合率显著更高15)。长期等待可能会降低闭合率,即使闭合,视力恢复也可能不充分。
| 情况 | 处理 |
|---|---|
| 受伤后立即/小型 | 先观察 |
| 未自然闭合 | PPV + ILM剥离 |
| 大型/难闭合 | ILM瓣/羊膜移植 |
钝性外伤引起的黄斑裂孔经玻璃体手术闭合率超过90%。视力改善取决于裂孔是否闭合以及黄斑裂孔以外的损伤及其部位。
在高度近视中,黄斑裂孔可能进展为视网膜脱离。标准术式是玻璃体手术联合内界膜剥离及气体(或硅油)填充。即使看起来发生了玻璃体后脱离,视网膜上仍广泛附着有玻璃体皮质。在曲安奈德辅助下清除残留玻璃体皮质,并用活性染料剥离2-3个视盘直径的内界膜。复位率约为70%,低于典型的孔源性视网膜脱离(超过90%)。
观察: 许多LMH随时间保持稳定,无症状的特发性病例无需治疗。定期OCT随访监测结构变化。
LHEP保留手术: 当出现有症状的视力下降、进行性视物变形或中心凹轮廓恶化时,考虑手术。近年来,保留或嵌入LHEP而不剥离的技术受到关注。
Yu等人(2025)的荟萃分析(8项研究)显示,LHEP保留手术组的术后BCVA改善量为−0.25 logMAR(95% CI −0.30至−0.21,P<0.00001),具有显著性11)。与传统剥离术相比,BCVA改善量的差异为−0.19 logMAR(P<0.0001),保留组更优。术后EZ修复的患者比例在保留组也显著更高(OR 2.55;95% CI 1.48至4.38)11)。LHEP保留组未报告术后FTMH形成11)。
如果视力良好且无自觉症状,通常不进行手术,多选择观察。如果出现视力下降或严重视物变形等自觉症状,则考虑玻璃体手术,与黄斑前膜的治疗类似。玻璃体手术中剥离黄斑前膜和内界膜。
可能发生玻璃体手术常见的并发症。
术前视力、裂孔大小和病程影响视力预后。术后视力中位数约为20/40(0.5),视力改善可持续至术后3年,并维持5-10年3)。视物变形常持续存在。病程越长,预后越差;超过2-3年,闭合率降至63%3)。外伤性病例中,除黄斑裂孔外的其他合并损伤也会影响视力预后。
特发性黄斑裂孔的发生与玻璃体后脱离(PVD)的早期阶段密切相关2)。在正常老化过程中,PVD从中心凹周围开始,分4个阶段进展。第1阶段,玻璃体在中心凹周围脱离,但在中心凹处仍附着;最终在第4阶段,从视盘完全脱离2)。
黄斑裂孔作为PVD第1阶段的病理状态发生。中心凹处残留异常的玻璃体附着,眼球运动产生的动态牵引力导致Müller细胞锥与感光细胞之间分离2)。OCT上,此过程表现为视网膜内囊肿。
如果前后方向的牵引持续存在,ILM和ELM破裂,导致视网膜裂开,形成全层裂孔2)。
玻璃体手术中ILM剥离和气体填塞使裂孔闭合的确切机制尚未完全阐明。ILM剥离术后早期,黄斑部沿神经纤维束向鼻侧和中心凹方向轻微移位。这种视网膜移动被认为有助于裂孔边缘的接近。
近年来的OCT研究一致显示牵引在LMH形成中的作用。Hsia等人(2023)对50只高度近视眼的研究中,在所有LMH形成过程中均发现了牵引9)。确定了四种与牵引相关的形成过程。
部分板层黄斑裂孔可自然闭合。Catania等人(2024)报告了187例变性型中11例(5.9%)和200例混合型中10例(5.0%)的自然闭合10)。闭合过程的中位时间为4年10)。
在闭合组中,空洞边缘的高反射内缘(HIB)和外丛状层的线状高反射(LHOP)的出现频率显著高于稳定组10)。这些发现可能反映小胶质细胞和Müller细胞的协同激活10)。
奥克纤溶酶(ocriplasmin)是一种27 kDa的丝氨酸蛋白酶,可酶解玻璃体与视网膜的粘连1)。剂量为单次玻璃体内注射0.125 mcg/0.1 mL2)。适应症仅限于“持续性VMT + iFTMH <400 μm + 无ERM”的病例2)。
在MIVI-TRUST试验中,注射后28天,奥克纤溶酶组26.5%(安慰剂组10.1%)的玻璃体黄斑粘连得到解除,孔闭合率为奥克纤溶酶组40.6%(安慰剂组10.6%)。RCOphth IPD荟萃分析(1067例)显示,iFTMH闭合率36.8%(对照组9.3%,OR 6.1),视力改善+5.97个字母(对照组+3.33个字母,差异+2.32个字母)2)。
报告的副作用包括ERG变化(振幅降低40%,81.3%在过程中恢复)、色觉异常(dyschromatopsia: 4.5% vs 对照组0.6%)和晶状体半脱位2)。在实际临床中,疗效往往低于RCT,采用率正在下降2)。
在DRCR Retina Network Protocol AH试验中,对小型MH(中位直径79 μm)注射0.3 mL 100% C₃F₈。闭合率为29%(95%CI 16–45%),但视网膜裂孔/脱离发生率为12%(7/59眼,95%CI 6–23%),试验因此中止2)。周边视网膜脆弱的患者禁忌使用2)。
对于难治性或复发性黄斑孔,正在尝试应用新型生物材料1)。
LHEP保留手术近年来发展迅速。也有报道将剥离的ILM和LHEP双瓣嵌入黄斑孔内的技术11)。未来需要前瞻性随机对照试验11)。
通过图像处理检测到的HIB和LHOP可能成为LMH自然闭合的预测标志物10)。未来期待通过前瞻性研究验证这些标志物。
利用干细胞的视网膜再生疗法处于实验阶段1)。有望应用于黄斑孔闭合后的光感受器再生和功能恢复。