第1期(即將發生/潛伏性)
第1A期(即將發生裂孔):由於玻璃體後剝離導致中心凹變形。中心凹凹陷消失,出現黃點(100-200 μm)3)。形成中心凹囊樣腔或中心凹視網膜剝離。
第1B期(潛伏性裂孔):出現黃環(200-350 μm)3)。光感受器層分離,但尚未形成全層裂孔(潛伏性裂孔)。
自然病程:約50%的第1期裂孔自然改善。

黃斑裂孔(macular hole; MH)是黃斑部視網膜全層缺損的疾病。裂孔並非視網膜組織缺失,而是由於後玻璃體皮質的牽拉形成小裂隙,進而擴大為裂孔。自然閉合罕見,隨著病程進展,裂孔擴大並出現視網膜色素上皮細胞變性。
1988年,Gass首次描述了特發性黃斑裂孔的四期進展過程。1991年,Kelly和Wendel報告了玻璃體手術的有效性;1995年,Brooks報告了聯合內界膜剝離可提高閉合率。目前,玻璃體切除+內界膜剝離+氣體填充已成為標準術式。
黃斑裂孔根據病因分為以下四種類型。
| 類型 | 好發層 | 主要原因 |
|---|---|---|
| 特發性 | 60~70歲女性 | 年齡相關性玻璃體黃斑牽引 |
| 近視性 | 高度近視女性 | 後鞏膜葡萄腫、黃斑劈裂 |
| 外傷性 | 年輕男性(20~30歲) | 鈍性眼外傷 |
| 續發性 | 多樣 | 視網膜剝離、發炎、藥物(泰莫西芬等)4) |
板層黃斑裂孔(lamellar macular hole; LMH)不是全層缺損,而是內層視網膜部分缺損的疾病,外層視網膜得以保留。盛行率為1.1~3.6%,好發於50~70歲族群12)。作為需要鑑別的相關病變很重要。
假性黃斑裂孔是指由於周圍黃斑前膜導致中心部分相對凹陷的狀態,與特發性黃斑裂孔不同,它不是全層裂孔。
特發性黃斑裂孔的發生率據報導為每年每10萬人口3.14~7.8例2)。美國基於人口的研究顯示,發生率為每年每10萬人口7.8例(8.7眼),女性與男性比為3.3:13)。好發年齡為60~70歲,尤其在60歲達到高峰。72%的患者為女性,50%以上在65~74歲發病,55歲以下僅佔3%3)。
通常為單眼發病,但對側眼發病的頻率為10~20%。對側眼5年發病風險為10~15%,在沒有完全性玻璃體後剝離的情況下可達28%2)。據報導,亞洲人發生iFTMH的風險比白人高177%2)。外傷性黃斑裂孔多見於年輕男性,與特發性形成對比。
黃斑裂孔性視網膜剝離多見於高度近視的女性,在日本約佔視網膜剝離病例的5%,高於歐美的0.5~2.0%。
單眼發病後對側眼發病的風險為中等。對側眼沒有玻璃體後剝離的患者,5年內風險最高可達28%2)。如果對側眼有完全性玻璃體後剝離,風險較低。發病時間不一定一致,但約有10~20%的病例會雙眼發病。
特發性黃斑裂孔的主要自覺症狀如下:
症狀在數週至數月內緩慢進展,但通常相對突然地被察覺3)。
未經治療的全層黃斑裂孔預後通常較差。約40-50%的第1期裂孔進展為全層裂孔,約50%隨玻璃體後剝離而自然消退3)。約75%的第2期裂孔進展為第3期或第4期3)。在未經治療的全層黃斑裂孔中,僅5%維持20/50或以上視力,55%為20/100或以下,40%為20/200或以下3)。僅觀察的自然閉合率為2.5-27%(取決於大小和病程),大裂孔(>400 μm)無自然閉合病例2)。
Gass於1995年描述的分期系統至今仍被廣泛用作標準。OCT的進步使人們對各期的病理有了更詳細的了解。
第1期(即將發生/潛伏性)
第1A期(即將發生裂孔):由於玻璃體後剝離導致中心凹變形。中心凹凹陷消失,出現黃點(100-200 μm)3)。形成中心凹囊樣腔或中心凹視網膜剝離。
第1B期(潛伏性裂孔):出現黃環(200-350 μm)3)。光感受器層分離,但尚未形成全層裂孔(潛伏性裂孔)。
自然病程:約50%的第1期裂孔自然改善。
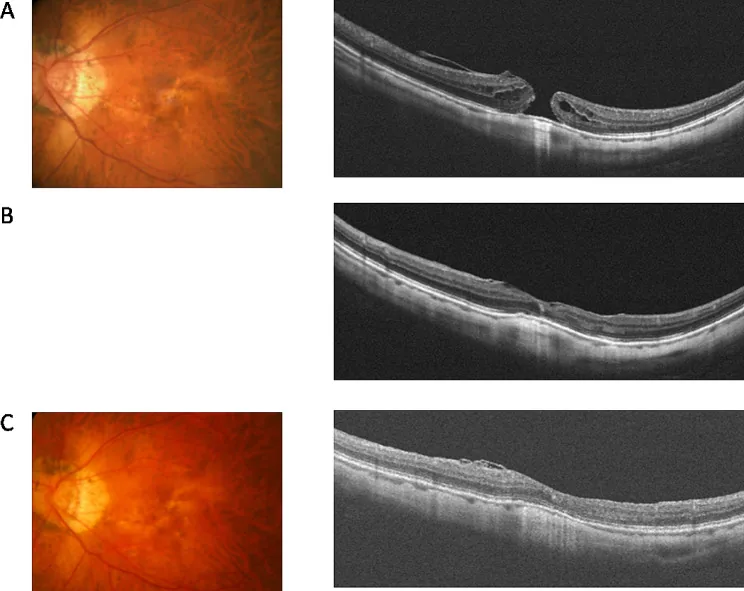
第2-4期(全層裂孔)
第2期:全層裂孔<400 μm。可能偏心並伴有瓣狀隆起3)。玻璃體後皮質通過瓣與中心凹相連。
第3期:全層裂孔≥400 μm。伴有游離的假性蓋膜。玻璃體後剝離不完全。
第4期:玻璃體後剝離完成。檢眼鏡下可見膠質環。存在Weiss環。
2013年,國際玻璃體黃斑牽引研究組(IVTS)制定了基於OCT所見的分類。全層黃斑孔根據最小直徑進行分類2)。
| 分類 | 最小直徑 |
|---|---|
| 小型(S) | < 250 μm |
| 中型(M) | 250–400 μm |
| 大型(L) | > 400 μm |
通常,第2期及以上、中型及以上的黃斑孔是積極手術的適應症。CLOSE研究組建議將大型孔進一步細分為L(>400–≤550 μm)、XL(>550–≤800 μm)、XXL(>800–≤1000 μm)和巨大孔(>1000 μm)。有報告指出,超過500 μm的孔閉合率降至90%以下2)。
外傷性黃斑孔根據OCT所見分為以下類型14)。
| 類型 | OCT所見 | 特徵 |
|---|---|---|
| I型 | 黃斑水腫/囊狀變化 | 未形成裂孔 |
| II型 | 板層裂孔 | 部分層缺損 |
| III型 | 全層裂孔(小至中型) | IVTS分類 S/M |
| IV型 | 全層裂孔(大型) | IVTS分類 L |
| V型 | 伴視網膜剝離的裂孔 | 緊急手術適應症 |
根據Govetto等人的分類,分層裂孔大致分為「變性型」和「牽引型」兩種13)。Hubschman等人進一步將變性型重新定義為「LMH」,將牽引型重新定義為「ERM中心凹分離症(ERMF)」12)。
變性型的特點是內層視網膜的非線性空洞化、中心凹組織消失以及分層裂孔相關視網膜前增生(LHEP)。牽引型的特點是存在收縮性視網膜前膜以及Henle纖維層水平的視網膜分離13)。變性型較容易伴有橢圓體帶(EZ)破壞,視力預後往往較差。
第1期是尚未形成全層裂孔的即將發生裂孔,約50%會自然改善3)。通常建議觀察。但由於存在進展風險,定期進行OCT檢查追蹤很重要。
特發性黃斑裂孔的主要原因是年齡相關性玻璃體後剝離(PVD)早期階段的玻璃體黃斑牽引2)。
人眼的玻璃體中,黃斑前方存在一個生理性液化腔(後玻璃體皮質前袋:Kishi袋)。構成袋後壁的皮質隨著年齡增長牽引黃斑,參與黃斑裂孔的發生。
發病過程如下:
外層視網膜缺損的程度與玻璃體黃斑牽引的範圍和強度相關;粘連越廣,感光細胞缺損越廣泛2)。當膠質細胞修復嘗試失敗時,膠質細胞遷移並收縮到裂孔邊緣的ILM上,通過切線方向牽引使裂孔擴大2)。
當鈍性外傷作用於眼球時,前後方向的眼球壓縮和赤道方向的眼球擴張同時發生。這種變形使切線方向的牽引力集中在黃斑部,導致中心凹組織撕裂形成裂孔。在年輕人中,玻璃體與視網膜牢固粘連(無PVD),外力通過玻璃體直接傳遞到黃斑部14)。約85%的TMH病例無後玻璃體剝離。
高功率雷射,如雷射筆的誤照射,也可能成為原因。
OCT是黃斑裂孔診斷和管理的黃金標準3)。可以詳細評估黃斑裂孔處的視網膜結構。可獲得以下資訊:
排除假性黃斑裂孔時,需透過OCT確認凹陷部分沒有全層視網膜缺損。進行容積掃描並連續檢查很重要。
初次就診時的基本檢查,除OCT外,還應檢查最佳矯正視力(BCVA)、眼壓(IOP)以及周邊視網膜檢查(篩查裂孔)3)。
散瞳下進行詳細的眼底檢查是基礎。全層黃斑裂孔可見灰色黃斑邊緣(反映視網膜下液積聚)、裂孔底部黃色沉積物和RPE改變。
| 檢查方法 | 主要作用 | 特點 |
|---|---|---|
| OCT | 確診、分期、鑑別診斷 | 黃金標準 |
| 裂隙燈顯微鏡 | 臨床診斷 | 散瞳下直接觀察裂孔 |
| Watzke-Allen測試 | 確認全層裂孔 | 有助於與假性裂孔鑑別 |
| Amsler方格表 | 視物變形的檢測 | 主觀症狀的定性評估 |
需要與以下疾病進行鑑別。所有這些疾病均通過OCT檢查未見全層視網膜缺損而與黃斑裂孔區分。
黃斑裂孔的治療是玻璃體手術。沒有藥物治療。對於50歲以上的患者,通常同時進行白內障手術。
一項包含5,480例的統合分析(Rahimy 2016)顯示,ILM剝離組閉合率為98.82%,非剝離組為92.88%(P<0.0001),再開放率也顯著降低(25%→0%)3)。4項RCT(317例,第2-4期)的統合分析也顯示ILM剝離組需要再次手術的比例降低,且ILM剝離範圍越大,視物變形越輕3)。ILM剝離具有成本效益,基於RCT的成本效益分析顯示,在6個月內ILM剝離優於非剝離3)。
標準術式的閉合率為91-98% 3)。RCOphth統合分析顯示,手術組視力優於觀察組0.16 logMAR(95%CI -0.23至-0.09),裂孔閉合的勝算比為31.4(95%CI 14.9-66.3),明確顯示了手術的有效性2)。英國真實世界數據(1,483眼)顯示閉合率為95.7%,視力從0.78 logMAR改善至0.42 logMAR(約改善4行),64.2%的患者改善≥0.3 logMAR2)。
術後視力中位數約為20/40(0.5),視力改善可持續至術後3年,並維持5~10年3)。症狀持續時間每增加1個月,BCVA惡化0.008 logMAR(約每2個月下降1個ETDRS字母),因此早期手術介入至關重要3)(12項RCT,940隻眼的IPD統合分析)。病程超過2~3年時,閉合率降至63%,視力預後不良3)。病程越短、裂孔越小,閉合率越高,視力預後也越好。
一項納入8項RCT(709隻眼)的Cochrane回顧顯示,俯臥位組與非俯臥位組的裂孔閉合率無顯著差異。即使對於大型裂孔(≥400 μm),俯臥位組閉合率為94%,非俯臥位組為84%;小型裂孔則分別為100%和96%。一項統合分析(251例,5項RCT)表明,<400 μm的裂孔無需俯臥位,而≥400 μm的裂孔俯臥位有益3)。2018年英國調查顯示,82%的醫師仍建議體位限制,持續時間各異:1天(19%)、2~4天(30%)、5~6天(23%)、≥1週(9%)2)。
大型黃斑裂孔(>400 μm)、長期病程的病例,以及伴有高度近視、外傷或炎症的續發性裂孔被認為是難治性的。
內界膜翻轉術(inverted ILM flap technique): 適用於≥1/3視盤直徑的大型裂孔或初次手術未閉合的病例。將剝離至裂孔邊緣的ILM翻轉覆蓋於裂孔上,或填入裂孔內。再次手術時,可將從黃斑外剝離獲得的游離ILM填入裂孔以促進閉合。一項對4項小型RCT的系統性回顧表明,該技術可能比標準ILM剝離帶來更好的BCVA改善(低證據),閉合率更優(中等證據)3)。
ILM瓣聯合無氣體手術(Szeto 2025): 該無氣體術式使用顳側ILM瓣(92.9%的病例),並用全氟碳液(PFCL)展開和穩定瓣膜16)。
Szeto等人(2025)報告了針對大型裂孔(包括>30%伴有高度近視,MLD≥500 μm)的無氣體手術16)。無氣體組閉合率為94.1%,傳統組為95.2%(P=0.812),兩者相當。術後早期視力(術後1週和1個月)無氣體組顯著更優。中心凹膠質增生率無氣體組較低(4.9% vs. 20.0%,P=0.043)。術後次日即可進行OCT評估,且患者無需承受體位限制的負擔16)。
使用其他生物材料的手術方式(Romano 2025)1):
Song等人(2024)報告了8眼視網膜色素變性合併黃斑裂孔的手術結果6)。所有接受ILM剝離的眼均獲得裂孔閉合,大型裂孔採用了ILM游離瓣移植。術後1眼視力改善,7眼視力穩定。
自然病程中,許多病例視力下降至0.1以下。手術可使90%以上的裂孔閉合,視力改善。但視物變形常持續存在。若初次手術未閉合,可考慮擴大ILM剝離範圍或自體ILM移植的再次手術。
由於存在自發閉合的可能性(10–67%),受傷後初期策略是觀察一段時間。自發閉合被認為是通過膠質細胞橋接缺損所致。年輕人膠質細胞增殖能力較強,因此自發閉合率相對較高。
若未能自發閉合,玻璃體切除術(PPV)聯合內界膜(ILM)剝離是黃金標準14)。報導的閉合率為82–96%14)。ILM剝離的有效性尚不完全明確,但採用與特發性裂孔相同的手術方法。術後進行氣體填充(SF₆或C₃F₈),需要俯臥位。對於大型或難治性裂孔,可選擇ILM瓣技術或羊膜移植14)。
Zhou等人(2021)的統合分析顯示,比較PPV與自然閉合率,手術組的閉合率顯著較高15)。長期等待可能降低閉合率,即使閉合,視力恢復也可能不足。
| 情況 | 處理 |
|---|---|
| 受傷後立即/小型 | 先觀察 |
| 未自然閉合 | PPV + ILM剝離 |
| 大型/難閉合 | ILM瓣/羊膜移植 |
鈍性外傷引起的黃斑裂孔經玻璃體手術閉合率超過90%。視力改善取決於裂孔是否閉合以及黃斑裂孔以外的損傷及其部位。
在高度近視中,黃斑裂孔可能進展為視網膜剝離。標準術式是玻璃體手術聯合內界膜剝離及氣體(或矽油)填充。即使看起來發生了玻璃體後剝離,視網膜上仍廣泛附著有玻璃體皮質。在曲安奈德輔助下清除殘留玻璃體皮質,並用活性染料剝離2-3個視盤直徑的內界膜。復位率約為70%,低於典型的裂孔源性視網膜剝離(超過90%)。
觀察: 許多LMH隨時間保持穩定,無症狀的特發性病例無需治療。定期OCT追蹤監測結構變化。
LHEP保留手術: 當出現有症狀的視力下降、進行性視物變形或中心凹輪廓惡化時,考慮手術。近年來,保留或嵌入LHEP而不剝離的技術受到關注。
Yu等人(2025)的統合分析(8項研究)顯示,LHEP保留手術組的術後BCVA改善量為−0.25 logMAR(95% CI −0.30至−0.21,P<0.00001),具有顯著性11)。與傳統剝離術相比,BCVA改善量的差異為−0.19 logMAR(P<0.0001),保留組較優。術後EZ修復的患者比例在保留組也顯著較高(OR 2.55;95% CI 1.48至4.38)11)。LHEP保留組未報告術後FTMH形成11)。
如果視力良好且無自覺症狀,通常不進行手術,多選擇觀察。如果出現視力下降或嚴重視物變形等自覺症狀,則考慮玻璃體手術,與黃斑前膜的治療類似。玻璃體手術中剝離黃斑前膜和內界膜。
可能發生玻璃體手術常見的併發症。
術前視力、裂孔大小和病程影響視力預後。術後視力中位數約為20/40(0.5),視力改善可持續至術後3年,並維持5-10年3)。變視症常持續存在。病程越長,預後越差;超過2-3年,閉合率降至63%3)。外傷性病例中,除黃斑部裂孔外的其他合併損傷也會影響視力預後。
特發性黃斑部裂孔的發生與玻璃體後剝離(PVD)的早期階段密切相關2)。在正常老化過程中,PVD從中心凹周圍開始,分4個階段進展。第1階段,玻璃體在中心凹周圍剝離,但在中心凹處仍附著;最終在第4階段,從視盤完全剝離2)。
黃斑部裂孔作為PVD第1階段的病理狀態發生。中心凹處殘留異常的玻璃體附著,眼球運動產生的動態牽引力導致Müller細胞錐與感光細胞之間分離2)。OCT上,此過程表現為視網膜內囊腫。
如果前後方向的牽引持續存在,ILM和ELM破裂,導致視網膜裂開,形成全層裂孔2)。
玻璃體手術中ILM剝離和氣體填塞使裂孔閉合的確切機制尚未完全闡明。ILM剝離術後早期,黃斑部沿神經纖維束向鼻側和中心凹方向輕微移位。這種視網膜移動被認為有助於裂孔邊緣的接近。
近年來的OCT研究一致顯示牽引在LMH形成中的作用。Hsia等人(2023)對50隻高度近視眼的研究中,在所有LMH形成過程中均發現了牽引9)。確定了四種與牽引相關的形成過程。
部分板層黃斑裂孔可自然閉合。Catania等人(2024)報告了187例變性型中11例(5.9%)和200例混合型中10例(5.0%)的自然閉合10)。閉合過程的中位時間為4年10)。
在閉合組中,空洞邊緣的高反射內緣(HIB)和外叢狀層的線狀高反射(LHOP)的出現頻率顯著高於穩定組10)。這些發現可能反映微膠質細胞和Müller細胞的協同活化10)。
奧克纖溶酶(ocriplasmin)是一種27 kDa的絲胺酸蛋白酶,可酶解玻璃體與視網膜的黏附1)。劑量為單次玻璃體內注射0.125 mcg/0.1 mL2)。適應症僅限於「持續性VMT + iFTMH <400 μm + 無ERM」的病例2)。
在MIVI-TRUST試驗中,注射後28天,奧克纖溶酶組26.5%(安慰劑組10.1%)的玻璃體黃斑黏附得到解除,孔閉合率為奧克纖溶酶組40.6%(安慰劑組10.6%)。RCOphth IPD統合分析(1067例)顯示,iFTMH閉合率36.8%(對照組9.3%,OR 6.1),視力改善+5.97個字母(對照組+3.33個字母,差異+2.32個字母)2)。
報告的副作用包括ERG變化(振幅降低40%,81.3%在過程中恢復)、色覺異常(dyschromatopsia: 4.5% vs 對照組0.6%)和晶狀體半脫位2)。在實際臨床中,療效往往低於RCT,採用率正在下降2)。
在DRCR Retina Network Protocol AH試驗中,對小型MH(中位直徑79 μm)注射0.3 mL 100% C₃F₈。閉合率為29%(95%CI 16–45%),但視網膜裂孔/剝離發生率為12%(7/59眼,95%CI 6–23%),試驗因此中止2)。周邊視網膜脆弱的患者禁忌使用2)。
對於難治性或復發性黃斑孔,正在嘗試應用新型生物材料1)。
LHEP保留手術近年來迅速發展。也有報告將剝離的ILM和LHEP雙瓣嵌入黃斑孔內的技術11)。未來需要前瞻性隨機對照試驗11)。
通過圖像處理檢測到的HIB和LHOP可能成為LMH自然閉合的預測標誌物10)。未來期待通過前瞻性研究驗證這些標誌物。
利用幹細胞的視網膜再生療法處於實驗階段1)。有望應用於黃斑孔閉合後的光感受器再生和功能恢復。