건성 각결막염

전신성 홍반성 루푸스(SLE)의 안구 증상
한눈에 보는 포인트
섹션 제목: “한눈에 보는 포인트”1. 전신성 홍반성 루푸스(SLE)란?
섹션 제목: “1. 전신성 홍반성 루푸스(SLE)란?”전신성 홍반성 루푸스(SLE)는 면역계의 만성적인 과잉 활성화로 인해 전신 여러 장기에 염증을 일으키는 자가면역 질환입니다. 고전적인 5대 교원병 중 하나로 꼽힙니다.
2030대 여성에 호발합니다. 남녀 비는 약 1:81:9로 여성에 압도적으로 많습니다. 아시아인에 많고 백인에 적습니다. 유병률은 인구 10만 명당 50~100명으로 알려져 있습니다.
진단 기준
섹션 제목: “진단 기준”SLE의 진단 기준은 다음과 같이 변천해 왔습니다.
- 미국 류마티스 학회(ACR) 기준(1997년 최종 개정): 11개의 임상적·면역학적 항목 중 4개 이상으로 진단
- SLICC 기준(2012년): 17개 항목으로 확대, 4개 이상으로 진단
- 유럽 류마티스 학회/미국 류마티스 학회 기준(2019년): 항핵항체(ANA) 양성을 필수 조건으로 하고, 가중치 점수 합계 10점 이상으로 진단
미국 류마티스 학회의 개정 진단 기준에 따르면, 나비형 홍반, 원반형 발진, 광선 과민증, 구강 궤양, 관절염, 장막염, 신장 장애, 신경 장애, 혈액 이상, 면역 이상, 항핵항체의 11개 항목 중 4개 이상이 경과 중 양성이 되면 진단 가능합니다.
또한 포도막염 진료 가이드라인에서는 SLE를 교원병에 동반된 포도막염의 감별 질환으로 취급합니다1). 안소견과 전신 증상을 조합하여 류마티스 내과와 협력하여 평가합니다.
포함되지 않습니다. 약 30%의 환자에서 안증상이 나타나지만, 안증상 자체는 SLE의 진단 기준 항목에 들어 있지 않습니다.
2. 주요 증상과 임상 소견
섹션 제목: “2. 주요 증상과 임상 소견”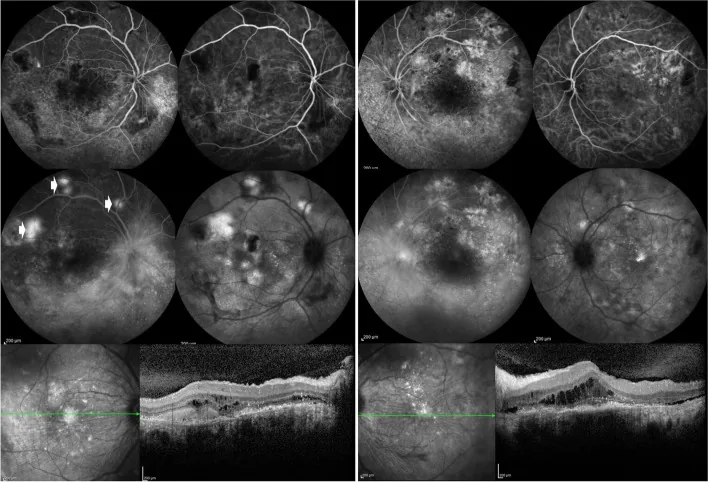
자각 증상
섹션 제목: “자각 증상”안구 증상은 환자의 약 33~50%에서 나타납니다. 증상은 경미한 자극감부터 심각한 시력 저하까지 다양합니다.
- 건조감·이물감: 가장 흔한 호소입니다. 이차성 쇼그렌 증후군에 의한 안구건조증에 기인합니다. 작열감, 흐릿한 시야, 저녁에 증상 악화를 동반합니다.
- 시력 저하: 루푸스 망막병증 및 시신경염에서 발생합니다. 무증상 안저 변화부터 급격한 시력 저하까지 다양합니다.
- 안통: 시신경염에서는 안구 운동 시 악화되는 안와 주위 통증이 특징적입니다.
- 눈부심 (광선 과민): 안구건조증이나 전안부 염증에 동반되어 나타납니다.
- 색각 이상: 시신경염에서는 거의 모든 증례에서 적록 색각 장애가 인정됩니다.
임상 소견
섹션 제목: “임상 소견”SLE의 안구 병변은 다양하며, 안구의 거의 전층에 걸쳐 나타납니다.
| 부위 | 주요 소견 |
|---|---|
| 전안부 | 건성 각결막염, 공막염, 상공막염 |
| 후안부 | 연성 백반, 망막 출혈, 혈관 폐쇄 |
| 신경안과 | 시신경염, 안구 운동 장애 |
망막 소견
섹션 제목: “망막 소견”루푸스 망막병증은 가장 중요한 후안부 병변입니다. 일반적으로 양안성이며, 질환 활동성이 높은 시기에 많이 나타납니다.
- 연성 백반(cotton wool spots): 가장 흔한 망막 소견
- 망막 출혈 및 Roth 반점: 국소 순환 장애로 인함
- 미세동맥류 및 경성 백반: 미세혈관병증에 기반
- 혈관 구불거림 및 초형성(sheathing): 혈관염의 징후
- 동정맥 폐쇄: 망막중심동맥폐쇄(CRAO) 및 망막중심정맥폐쇄(CRVO)도 발생할 수 있음
- 장액성 망막박리 및 망막색소상피박리: 맥락막 순환 장애 또는 스테로이드 경구 복용의 관련이 추측됨
항카디오리핀 항체 양성은 루푸스 망막병증, 특히 폐쇄성 병변과 관련이 있습니다2).
전안부 소견
섹션 제목: “전안부 소견”- 건성 각결막염: 환자의 약 30%에서 나타납니다. 눈물 감소형 안구건조증입니다.
- 공막염: 전방 미만성 또는 결절성 공막염이 수%에서 나타납니다. 스테로이드에 대한 반응은 양호합니다. 괴사성 공막염의 경우 중증화될 수 있습니다.
- 원반형 병변: 눈꺼풀에 미치면 반흔성 안검내반 또는 외반을 유발합니다.
신경안과적 소견
섹션 제목: “신경안과적 소견”- 시신경염: 약 1%에서 발생합니다. 시신경유두의 창백 또는 부종, 상대적 구심성 동공장애(RAPD)를 보입니다.
- 안구운동 장애: 중추신경계 병변으로 인해 동안신경 및 외전신경이 손상됩니다. 약 30%에서 나타납니다.
포도막염의 합병은 의외로 드뭅니다. SLE에서는 홍채모양체염이 합병될 수 있지만 대개 경증입니다. 포도막염이 확인된 경우 다른 원인을 고려해야 합니다.
3. 원인 및 위험 요인
섹션 제목: “3. 원인 및 위험 요인”유전적 요인
섹션 제목: “유전적 요인”SLE와 관련된 80개 이상의 유전자 좌위 변이가 확인되었습니다. 감수성 유전자와 보호 유전자의 복잡한 균형이 발병에 관여합니다.
환경 요인
섹션 제목: “환경 요인”- 자외선(UV) 노출: 광과민증으로 SLE 발병을 유발합니다
- 바이러스 항원 노출: 감염이 계기가 될 수 있습니다
- 약물: 프로카인아미드, 히드랄라진, 클로르프로마진 등의 사용
- 기타: 수술, 외상, 정신적 스트레스
호르몬 요인
섹션 제목: “호르몬 요인”여성에서 압도적으로 많기 때문에 에스트로겐 및 기타 호르몬의 관여가 추정됩니다. 가임 연령에 많은 것은 이 가설을 지지합니다.
망막병증의 위험 요인
섹션 제목: “망막병증의 위험 요인”루푸스 망막병증은 질병 조절 불량과 관련됩니다. 항카디오리핀 항체 양성은 폐쇄성 병변 발생에 중요한 역할을 합니다2).
4. 진단 및 검사 방법
섹션 제목: “4. 진단 및 검사 방법”전신 검사
섹션 제목: “전신 검사”SLE 진단을 위해 다음 검사가 권장됩니다.
- 혈액 검사: 전혈구계산(CBC), 기본 대사 패널(BMP)
- 면역학적 검사: 항핵항체(ANA), 항dsDNA 항체, 항인지질 항체
- 염증 표지자: 적혈구 침강 속도(ESR), CRP, C3/C4 수치
- 기타: 항SS-A 항체, 항SS-B 항체(이차성 쇼그렌 증후군 평가)
특히 항핵항체는 활동기에는 대부분의 증례에서 양성이 되어 병세 파악에 유용합니다. 포도막염 선별검사로서 포도막염 진료 가이드라인 권장 기본 항목(HLA-B27, 흉부 X선, 매독 혈청 반응, QFT-3G, ACE, ANA)도 확인합니다 1).
안과 검사
섹션 제목: “안과 검사”건성 각결막염 평가
섹션 제목: “건성 각결막염 평가”- 눈물 메니스커스 측정: 1mm 미만이면 이상
- 눈물막 파괴 시간(TBUT): 10초 미만이면 이상
- 각결막 염색: 플루오레세인, 로즈벵갈, 리사민 그린 사용
- 쉬르머 검사: 마취 없이 15mm 이상이 정상, 점안 마취 하에서는 5mm 이상이 정상
망막병증 평가
섹션 제목: “망막병증 평가”- 안저 검사: 산동 하에 면화반, 출혈, 혈관 이상 평가
- 형광 안저 조영술(FFA): 망막 혈관염 및 혈관 폐쇄 평가에 중요. 누출, 모세혈관 확장, 폐쇄, 미세동맥류 검출 가능
- 인도시아닌 그린(ICG) 조영술: FFA로 시각화되지 않는 맥락막병증을 맥락막 과형광으로 검출
- OCT-A(광간섭단층혈관조영술): 불현성 망막병증에서 망막 구조 변화 모니터링에 유용할 수 있음(연구 단계)
시신경염 평가
섹션 제목: “시신경염 평가”- 형광 안저 조영술: 유두 주위 모세혈관의 확장, 충전 결손, 과형광 누출 확인
- 가돌리늄 조영 MRI: 시신경 또는 시교차의 확대 및 조영 증강 검출
감별 진단
섹션 제목: “감별 진단”SLE의 다양한 증상은 다른 질환과의 감별이 필요하다.
- 기타 자가면역 질환: 류마티스 관절염, 혼합 결합 조직병, 쇼그렌 증후군
- 혈관염: 결절성 다발동맥염, 베체트병
- 망막증의 감별:당뇨망막증(HbA1c 상승), 고혈압망막증(동정맥 교차 현상), 유육종증(포도막염이 흔함)
SLE 망막증은 당뇨망막증에 비해 폐쇄성 성질이 강하고 심각한 허혈을 유발하기 쉽습니다. 당뇨병 병력이나 HbA1c 상승 여부가 감별에 중요합니다. 형광안저조영술에서 SLE는 급성기에 망막혈관에서 활발한 형광 누출과 미세혈관 이상이 관찰됩니다.
5. 표준 치료법
섹션 제목: “5. 표준 치료법”SLE의 안구 증상 치료는 원발 질환의 조절이 가장 중요합니다. 류마티스내과 의사와의 협력이 필수적입니다.
전신 치료
섹션 제목: “전신 치료”스테로이드 요법
섹션 제목: “스테로이드 요법”원발 질환 치료의 기본은 부신피질 스테로이드의 전신 투여입니다.
- 안구 또는 중추신경계 증상이 없는 경우:프레드니솔론(PSL) 30~40mg/일
- 안구 또는 중추신경계 증상이 있는 경우:PSL 1mg/kg/일을 3~4주간 투여 후 증상 및 염증 표지자에 따라 감량
- 활동성 루푸스 망막증:솔루메드롤 주사 1g/일×3일 정맥주사(펄스 요법) 후 프레드니손 정 40~60mg/일부터 감량
항응고 요법
섹션 제목: “항응고 요법”망막혈관염으로 인한 진행성 혈관 폐쇄가 있는 경우 항응고 요법이 필요합니다. 와파린 정 25mg/일을 PT-INR 1.52가 되도록 조절합니다.
면역억제제
섹션 제목: “면역억제제”스테로이드 효과가 불충분하거나 스테로이드 저항성인 경우 다음을 사용합니다.
- 아자티오프린
- 시클로포스파미드
- 타크로리무스
- 시클로스포린 A
- 마이코페놀산 모페틸
- 메토트렉세이트 (보험 적용 외)
생물학적 제제 (최신)
섹션 제목: “생물학적 제제 (최신)”- 벨리무맙 (Benlysta®): BLyS/BAFF 억제제. SLE 보험 적용. BLISS-52 시험에서 질병 활성도 유의한 감소 확인3)
- 아니프롤루맙 (Saphnelo®): 항-IFNAR1 항체 (I형 IFN 수용체 억제제). 2022년 일본 승인. 중등증~중증 SLE의 질병 활성도 유의하게 개선4)
- 보클로스포린 (칼시뉴린 억제제): 루푸스 신염에 적응증
하이드록시클로로퀸
섹션 제목: “하이드록시클로로퀸”SLE의 재발(플레어)을 줄이기 위해 널리 사용됨. 안과적으로는 망막 독성에 주의해야 함 (「하이드록시클로로퀸의 안독성」 항목 참조).
안구 국소 치료
섹션 제목: “안구 국소 치료”공막염
망막증의 치료
섹션 제목: “망막증의 치료”- 망막 광응고술 : 형광 안저 조영술에서 망막 신생혈관이 확인된 경우, 유리체 출혈 예방 목적으로 즉시 시행. 광범위한 망막 혈관 폐쇄에 대해서도 예방적으로 시행.
- 유리체 절제술 : 증식성 유리체 망막병증에 대해 필요.
- 혈장 분리 교환법 : 중증 예에서 사용.
- 장액성 망막 박리 : 형광 안저 조영술로 망막 색소 상피층에서의 형광 누출점을 확인하고, 그 누출점에 대해 망막 광응고술을 시행.
시신경염의 치료
섹션 제목: “시신경염의 치료”- 메틸프레드니솔론 정맥내 펄스 요법 : 1g/일×3일, 이후 경구 프레드니손 1mg/kg/일로 점감.
- 스테로이드 저항성 : 최대 3분의 1의 예에서 나타남. 사이클로포스파미드 정맥내 펄스 요법을 6개월간 시행.
- 재발: 스테로이드 감량 중 재발은 약 37%에서 발생하며, 재치료가 필요합니다.
하이드록시클로로퀸의 안구 독성
섹션 제목: “하이드록시클로로퀸의 안구 독성”하이드록시클로로퀸은 망막색소상피(RPE)의 멜라닌에 결합하여 황반병증을 유발할 수 있습니다.
황반병증의 위험 인자:
- 평생 총 투여량 1,000g 이상 (클로로퀸은 450g 이상)
- 1일 투여량 5mg/kg 이상 (2016년 AAO 개정 권고) 5)
- 간 기능 또는 신기능 저하
- 비만, 65세 이상, 기존 황반병증
독성 징후:
- 양측성 중심주위 시야 결손
- 내절외절 접합부 소실 (SD-OCT상 ‘비행접시’ 징후)
- 진행성 색소 변화 (고전적인 “황소눈(bull’s eye)” 황반병증)
선별검사 권장사항 (AAO 2016 개정)5):
투여 시작 후 5년간은 기준 검사만 시행합니다. 5년 이후부터는 매년 험프리 10-2 시야 검사, SD-OCT, 안저 자가형광 검사를 권장합니다. 고위험 인자가 있는 경우 5년 이전부터 시작합니다. 황반병증이 확인되면 약물을 중단합니다.
사용 시작 후 5년간은 기준 검사만으로 충분하지만, 5년 이후부터는 매년 안저 검사가 권장됩니다. 험프리 10-2 시야 검사와 SD-OCT가 주요 선별검사 방법입니다. 고위험 인자(신기능 저하, 고용량, 장기 사용)가 있는 경우 더 일찍 검사를 시작해야 합니다5).
6. 병태생리학 및 상세 발병 기전
섹션 제목: “6. 병태생리학 및 상세 발병 기전”전신 면역 이상
섹션 제목: “전신 면역 이상”SLE의 병태는 자기 관용의 상실과 자가항체의 과잉 생성에 기반합니다.
- 자기 관용의 붕괴: 유전적·환경적 소인으로 인해 자가 항원에 대한 면역 관용이 상실됨
- T 세포 이상: 도움 T 세포가 과도하게 활성화되고 조절 면역 세포가 감소함
- B 세포 성숙 이상: B 세포가 더 빨리 성숙하고 세포자멸사가 억제됨. 형질 세포가 장수명화되어 과도한 자가항체를 생성함
- I형 인터페론 경로 항진: BLyS/BAFF를 매개로 한 B 세포 과잉 활성화
- 면역 복합체 형성: 자가항체가 핵, 핵내, 세포질 자가 항원에 결합하여 염증성 사이토카인 방출을 유도함
- 조직 손상: 만성 염증, 면역 복합체 침착, 세포자멸사 세포 제거 결함이 조직·장기 손상을 초래함
혈관 병변의 병리
섹션 제목: “혈관 병변의 병리”SLE의 병리학적 소견은 소혈관 및 모세혈관의 섬유소양 괴사를 동반한 혈관염입니다. 섬유소양 물질은 피브린, 면역 복합체, 보체로 구성됩니다.
망막병증의 발병 기전
섹션 제목: “망막병증의 발병 기전”루푸스 망막병증의 병태생리에는 이중 기전이 관여합니다.
- 면역 복합체형 혈관염: 혈관 내피에 면역 복합체가 침착되어 보체를 활성화하고 염증 매개체를 방출합니다. 이로 인해 비관류와 허혈이 발생합니다.
- 혈전성 기전: 항인지질 항체 증후군의 발병으로 망막 혈관 혈전증이 유발됩니다. 항카디오리핀 항체 양성은 폐쇄성 루푸스 망막병증과 관련됩니다2).
비관류 영역이 확장되면 신생혈관이 나타나 증식성 유리체망막병증, 나아가 신생혈관 녹내장으로 진행될 수 있습니다.
건성 각결막염의 기전
섹션 제목: “건성 각결막염의 기전”만성 염증과 면역 복합체 침착 외에도 이차성 쇼그렌 증후군의 발병이 주된 원인입니다. 눈물샘에 대한 자가면역 공격으로 눈물 분비가 감소합니다.
SLE 망막병증은 면역 복합체에 의한 혈관염과 항인지질 항체에 의한 혈전 형성의 이중 기전이 작용하므로 더 폐쇄성이 강한 병태를 보입니다. 당뇨 망막병증에 비해 심각한 허혈을 유발하기 쉬우며, 혈관 폐쇄성 병변은 더 나쁜 시력 예후와 관련됩니다.
7. 최신 연구와 향후 전망 (연구 단계 보고)
섹션 제목: “7. 최신 연구와 향후 전망 (연구 단계 보고)”OCT-A를 이용한 불현성 망막병증 모니터링
섹션 제목: “OCT-A를 이용한 불현성 망막병증 모니터링”광간섭단층혈관조영술(OCT-A)은 기존 형광안저조영술로는 검출이 어려운 불현성 망막 미세혈관 변화를 비침습적으로 평가할 수 있는 새로운 영상 진단법입니다. SLE 망막병증의 조기 발견 및 모니터링에 응용이 기대되지만, 그 유용성은 아직 충분히 연구되지 않은 단계에 있습니다.
CAR-T 요법
섹션 제목: “CAR-T 요법”불응성 SLE에 대한 CD19 표적 CAR-T 요법에서는 소수의 치료 저항성 환자에서 약물 없는 관해가 보고되었습니다6). 안구 합병증에 대한 장기적 영향은 향후 과제입니다.
생물학적 제제의 응용
섹션 제목: “생물학적 제제의 응용”아니프롤루맙(I형 IFN 수용체 억제제)은 활동성 SLE의 질환 조절을 개선하고 안구 합병증에 대한 간접적 효과가 기대됩니다4). 안과 영역에서의 개별 유효성 데이터는 계속 축적 중입니다.
8. 참고문헌
섹션 제목: “8. 참고문헌”-
日本眼炎症学会. ぶどう膜炎診療ガイドライン. 日眼会誌. 2019;123(6):635-696.
-
Stafford-Brady FJ, Urowitz MB, Gladman DD, Easterbrook M. Lupus retinopathy. Patterns, associations, and prognosis. Arthritis Rheum. 1988;31:1105-1110.
-
Navarra SV, Guzmán RM, Gallacher AE, et al. Efficacy and safety of belimumab in patients with active systemic lupus erythematosus: a randomised, placebo-controlled, phase 3 trial (BLISS-52). Lancet. 2011;377:721-731.
-
Morand EF, Furie R, Tanaka Y, et al. Trial of anifrolumab in active systemic lupus erythematosus. N Engl J Med. 2020;382:211-221.
-
Marmor MF, Kellner U, Lai TYY, et al. Recommendations on screening for chloroquine and hydroxychloroquine retinopathy (2016 Revision). Ophthalmology. 2016;123:1386-1394.
-
Mackensen A, Müller F, Mougiakakos D, et al. Anti-CD19 CAR T cell therapy for refractory systemic lupus erythematosus. Nat Med. 2022;28:2124-2132. doi:10.1038/s41591-022-02017-5.
