เป็นโรคที่ทำให้เกิดการอักเสบแบบก้อนที่กระจกตา หรือเยื่อบุตา เนื่องจากปฏิกิริยาภูมิไวเกินชนิดที่ 4 (แบบช้า) ต่อแอนติเจนจากภายนอก
แอนติเจนก่อโรคหลักในปัจจุบันของญี่ปุ่นคือ Cutibacterium acnes (เดิมชื่อ Propionibacterium acnes ) และ Staphylococcus aureus และในพื้นที่ที่มีวัณโรคระบาด เชื้อวัณโรคก็ยังคงมีความสำคัญ
พบบ่อยในเด็กผู้หญิงวัยเด็กถึงวัยรุ่น และมักเกิดร่วมกับกุ้งยิง ในและต่อมไมโบเมียน อักเสบ
เข้าใจว่าเป็นรูปแบบหนึ่ง (ชนิดฟลิคเทน) ของโรคกระจกตา และเยื่อบุตา ที่เกี่ยวข้องกับต่อมไมโบเมียน อักเสบ (MRKC)
แกนหลักของการรักษาคือการควบคุมต่อมไมโบเมียน อักเสบ โดยใช้ยาหยอดตาต้านแบคทีเรียร่วมกับยาหยอดตาสเตียรอยด์ ความเข้มข้นต่ำ และยาปฏิชีวนะชนิดรับประทานกลุ่มเซฟาโลสปอริน/แมคโครไลด์
โรคเยื่อบุตาอักเสบ และกระจกตา อักเสบแบบฟลิคเทน (phlyctenular keratoconjunctivitis: PKC) เป็นโรคที่ทำให้เกิดการอักเสบแบบก้อนที่กระจกตา หรือเยื่อบุตา เนื่องจากปฏิกิริยาภูมิไวเกินชนิดที่ 4 (แบบช้า) ที่ขึ้นกับทีเซลล์ต่อแอนติเจนจากภายนอก จำแนกตามตำแหน่งรอยโรคเป็นฟลิคเทนเยื่อบุตา ฟลิคเทนลิมบัส และฟลิคเทนกระจกตา และเรียกรวมกันว่าโรคเยื่อบุตาอักเสบ และกระจกตา อักเสบแบบฟลิคเทน
ในอดีต โรคนี้ถูกกล่าวถึงในบริบทของวัณโรค แต่ปัจจุบันเข้าใจว่าเป็นปฏิกิริยาภูมิไวเกินแบบช้าต่อแอนติเจนของแบคทีเรียที่เกี่ยวข้องกับเปลือกตาอักเสบ และต่อมไมโบเมียน อักเสบ ไม่จำกัดเฉพาะเชื้อวัณโรค ในพื้นที่ที่มีวัณโรคระบาดหรือในเด็กที่มีประวัติสัมผัสวัณโรค ยังคงต้องพิจารณา PKC ที่เกี่ยวข้องกับวัณโรคในการวินิจฉัยแยกโรค2)
การศึกษาทางคลินิกจากญี่ปุ่นรายงานรายละเอียดความสัมพันธ์ระหว่างโรคกระจกตา อักเสบแบบฟลิกเทนในผู้ป่วยอายุน้อยและการอักเสบของต่อมไมโบม และแสดงให้เห็นว่า C. acnes ประวัติการเป็นกุ้งยิง ในเปลือกตา และลักษณะทางคลินิกที่พบบ่อยในหญิงสาวเป็นลักษณะเด่น1) ตั้งแต่นั้นมา ในญี่ปุ่น แนวคิดในการรักษาโรคเยื่อบุตา และกระจกตา อักเสบแบบฟลิกเทนในฐานะชนิดฟลิกเทนของ MRKC (โรคเยื่อบุตา และกระจกตา อักเสบที่เกี่ยวข้องกับต่อมไมโบม) ได้ถูกนำมาใช้อย่างแพร่หลาย1,3)
PKC พบได้บ่อยในเด็กถึงผู้ใหญ่ตอนต้น ในกลุ่มผู้ป่วยอายุน้อยชาวญี่ปุ่น เพศหญิง ประวัติกุ้งยิง ในเปลือกตา และภาวะแทรกซ้อนของการอักเสบของต่อมไมโบมเป็นสิ่งที่เด่นชัด1) ในพื้นที่ที่มีความชุกของวัณโรคสูง เชื้อวัณโรคยังคงเป็นสาเหตุสำคัญของ PKC ในเด็ก และมีรายงานกรณีที่เกี่ยวข้องระหว่าง PKC และวัณโรคในเด็กตั้งแต่ปี 20002)
Q
โรคเยื่อบุตาและกระจกตาอักเสบแบบฟลิกเทนเป็นโรคที่พบบ่อยในเด็กหรือไม่?
A
เป็นโรคที่พบบ่อยในเด็กถึงวัยรุ่น โดยเฉพาะในเด็กผู้หญิง เด็กที่มีประวัติกุ้งยิง ในเปลือกตาหรือการอักเสบของต่อมไมโบมมีแนวโน้มที่จะกลับเป็นซ้ำ การเกิดในผู้ใหญ่ค่อนข้างน้อย แต่กรณีที่มีพื้นหลังเป็นเปลือกตาอักเสบ สามารถพบได้ในทุกอายุ ในผู้ใหญ่และผู้สูงอายุ อาจแสดงออกเป็นการอักเสบของผิวตาที่คล้ายกันโดยมีพื้นหลังเป็นเปลือกตาอักเสบ หรือโรคกระจกตา ผิวตื้นแบบตาแห้ง
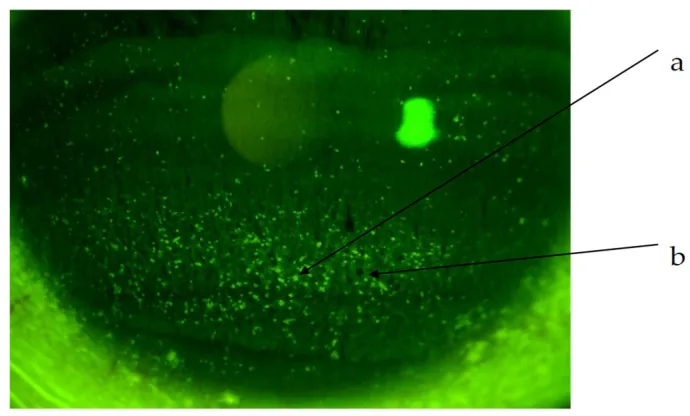
ภาพโรคเยื่อบุตาและกระจกตาอักเสบแบบฟลิกเทน Diagnostics (Basel). 2024 Feb 23; 14(5):487. Figure 2. PM
CI D: PMC10930652. License: CC BY.
ภายใต้การย้อมด้วยฟลูออเรสซีน แสดงรอยโรคแบบเม็ดของเยื่อบุกระจกตา และการย้อมสีผิดปกติ เห็นรอยโรคขยายไปถึงบริเวณรูม่านตา ซึ่งง่ายต่อการใช้อธิบายอาการแสดงทางคลินิก
ตาแดง และรู้สึกมีสิ่งแปลกปลอมเยื่อบุตา อย่างเดียว มักมีอาการระคายเคืองตาเล็กน้อยถึงปานกลางเท่านั้นปวดตา และกลัวแสงกระจกตา กลัวแสงรุนแรงในกรณีรุนแรง และ PKC ที่เกี่ยวข้องกับวัณโรคมีแนวโน้มที่จะแสดงอาการกลัวแสง ที่รุนแรงกว่า2) น้ำตาไหล : เกิดจากการอักเสบของผิวตาและการกระตุ้นเส้นประสาทการมองเห็น ลดลงกระจกตา หรือในกรณีรุนแรงที่ทำให้กระจกตา บางและขุ่น
การจำแนก ลักษณะ ฟลิคเทนเยื่อบุตา ก้อนสีขาวถึงเหลืองใกล้ลิมบัส ร่วมกับการสะสมของหลอดเลือดผิวเผินและข้อบกพร่องของเยื่อบุผิว ฟลิคเทนลิมบัส ปุ่มนูนที่ลิมบัส กระจกตา อาจมีหลอดเลือดบุกรุก ฟลิคเทนกระจกตา การแทรกซึมแบบก้อน + หลอดเลือดผิวเผินบุกรุกเข้าหาก้อน (keratitis แบบ fascicular) ฟลิคเทนเคลื่อนที่ รูปแบบที่เคลื่อนผ่านผิวกระจกตา มีปุ่มนูนที่ปลายด้านหน้าและมัดหลอดเลือดด้านหลัง
ฟลิคเทนเยื่อบุตา เป็นรอยโรคแบบก้อนสีขาวถึงเหลืองที่เกิดขึ้นบนเยื่อบุตา ลูกตาบริเวณใกล้ลิมบัส กระจกตา ร่วมกับการสะสมของหลอดเลือดผิวเผินและข้อบกพร่องของเยื่อบุผิว มักเกิดบริเวณรอยแยกเปลือกตา
ฟลิคเทนกระจกตา มักเกิดบริเวณส่วนปลายล่างของกระจกตา แต่ก็เกิดบริเวณรอยแยกเปลือกตาได้เช่นกัน มีลักษณะเฉพาะคือการแทรกซึมของเซลล์แบบก้อนสีขาวรูปไข่ในกระจกตา ร่วมกับหลอดเลือดผิวเผินบุกรุกเข้าหาก้อน และเยื่อบุตา ลูกตาส่วนตรงกันข้ามมีเลือดคั่ง ในรายรุนแรง จะเกิดความขุ่นและบางของกระจกตา ทำให้การมองเห็น ลดลงอย่างรุนแรง เรียกอีกอย่างว่า fascicular keratitis เนื่องจากหลอดเลือดใหม่ก่อตัวเป็นมัดเข้าหาก้อน
ฟลิคเทนเคลื่อนที่ (marching phlyctenules) เคลื่อนที่ผ่านผิวกระจกตา แสดงปุ่มนูนที่ปลายด้านหน้าและมัดหลอดเลือดตามหลัง
ในแนวคิด MRKC ของญี่ปุ่น โดยทั่วไปจำแนกเป็น 2 ชนิดตามลักษณะทางคลินิกดังนี้1,3)
ชนิดฟลิคเทน : การแทรกซึมของเซลล์แบบก้อนในกระจกตา ร่วมกับหลอดเลือดผิวเผินบุกรุก พบมากในหญิงสาว และสงสัยว่าเกี่ยวข้องกับ C. acnes 1) ชนิดไม่ใช่ฟลิคเทน : ไม่มีการแทรกซึมของเซลล์ ส่วนใหญ่เป็น keratitis punctata ผิวเผิน (SPK ) สันนิษฐานว่ามี C. acnes และเชื้อสแตฟิโลค็อกคัส เป็นต้น ร่วมกับประวัติเปลือกตาอักเสบ และต่อมไมโบเมียน อักเสบ
ความรุนแรงของการอักเสบของต่อมไมโบเมียน และโรคกระจกตา อักเสบมีความสัมพันธ์กัน และการศึกษาแบบหลายศูนย์รายงานว่าผู้ป่วย MRKC ชนิดฟลิคเทนูลาร์ (phlyctenular) มีการเปลี่ยนแปลงทางสัณฐานวิทยา เช่น การสูญเสียหรือหายไปของต่อมไมโบเมียน มากกว่า3)
การอักเสบของต่อมไมโบเมียน : มีลักษณะเฉพาะคือรอยแดง บวม และอุดตันของช่องเปิดต่อม ความรุนแรงสัมพันธ์กับความรุนแรงของการอักเสบของกระจกตา และเยื่อบุตา ประวัติกุ้งยิง ใน (chalazion) : ผู้ป่วยหลายรายมีกุ้งยิง ในเกิดขึ้นซ้ำก่อนเริ่มมีอาการ เชื่อว่าสะท้อนถึงการอักเสบเฉพาะที่ของต่อมไมโบเมียน เปลือกตาอักเสบ ส่วนหน้า/ส่วนหลังเปลือกตาอักเสบ ร่วมด้วย
Cutibacterium acnes (แบคทีเรียสิว)
สำคัญใน MRKC ในวัยรุ่น : ชื่อเดิม Propionibacterium acnes มีรายงานความถี่ในการตรวจพบสูงใน MRKC ชนิดฟลิคเทนูลาร์ในหญิงสาว1) แบคทีเรียนี้ตั้งรกรากภายในต่อมไมโบเมียน และแอนติเจนของแบคทีเรียกระตุ้นปฏิกิริยาภูมิไวเกินชนิดที่ 4
Staphylococcus aureus (เชื้อสแตฟฟิโลค็อกคัส ออเรียส)
สำคัญที่เกี่ยวข้องกับเปลือกตาอักเสบ : โปรตีนจากเชื้อสแตฟฟิโลค็อกคัสที่มาพร้อมกับเปลือกตาอักเสบ เรื้อรังถือเป็นแอนติเจนทั่วไปที่กระตุ้นปฏิกิริยาภูมิไวเกินชนิด delayed บนผิวตา ใน MRKC ชนิดไม่ใช่ฟลิคเทนูลาร์ เชื่อว่ามีส่วนร่วมร่วมกับ C. acnes
เชื้อวัณโรค
สำคัญในพื้นที่ที่มีวัณโรคระบาด : เกิดจากปฏิกิริยาภูมิไวเกินต่อโปรตีน tuberculin ของ Mycobacterium tuberculosis ยังคงมีรายงานผู้ป่วย PKC จากวัณโรคในเด็กหลังปี 2000 นอกเหนือจากวัณโรคปอดและต่อมน้ำเหลือง ยังมีรายงานวัณโรคโพรงไซนัสด้วย2) ในพื้นที่ที่มีวัณโรคระบาด ควรตรวจคัดกรองวัณโรคในเด็กที่เป็น PKC2)
ไวรัสและอื่นๆ
สาเหตุของกรณีผิดปกติ : มีรายงาน PKC ที่เกี่ยวข้องกับไวรัสเริม (HS V) โดยเฉพาะ HS V-24) นอกจากนี้ หนองในเทียม (Chlamydia), Dolosigranulum pigrum และพยาธิในลำไส้ (Hymenolepis nana ) ก็อาจเป็นสาเหตุได้
ประวัติเป็นกุ้งยิง ใน/ต่อมไมโบเมียน อักเสบ : เป็นความเสี่ยงหลักของ MRKC 1) โรซาเซียตา/เยื่อบุตาอักเสบ ที่เปลือกตาในเด็ก : โรซาเซียและเยื่อบุตาอักเสบ เรื้อรังในเด็กอาจทำให้เกิดกระจกตา อักเสบร่วมกับเยื่อบุตาอักเสบ คล้ายกันโดยมีพื้นหลังเป็นต่อมไมโบเมียน อักเสบประวัติสัมผัสวัณโรค/อาศัยในพื้นที่ระบาดวัณโรค : ความเสี่ยงของ PKC ที่เกี่ยวข้องกับวัณโรคเพิ่มขึ้น 2) ภาวะภูมิแพ้ : อาจเกิดร่วมกับการอักเสบเรื้อรังของเปลือกตาการใส่คอนแทคเลนส์ : ปัจจัยเสี่ยงต่อการระคายเคืองเรื้อรังของผิวตาและการเปลี่ยนแปลงของแบคทีเรีย
หากคุณมีเปลือกตาอักเสบ หรือต่อมไมโบเมียน อักเสบ ให้ประคบอุ่นและทำความสะอาดเปลือกตาทุกวัน การลดปริมาณแอนติเจนของสแตฟิโลค็อกคัสและ Propionibacterium acnes มีความสำคัญในการป้องกันการกลับเป็นซ้ำ หากกุ้งยิง ในเกิดขึ้นซ้ำ อาจมี MRKC แฝงอยู่ หากคุณมีประวัติเดินทางไปพื้นที่ระบาดวัณโรคหรือมีอาการที่เกี่ยวข้องกับวัณโรค ให้แจ้งแพทย์
Q
มีความเกี่ยวข้องกับวัณโรคหรือไม่?
A
โปรตีนทูเบอร์คูลินจาก Mycobacterium tuberculosis เป็นหนึ่งในแอนติเจนก่อโรคหลักของ PKC ในประเทศพัฒนาแล้ว C. acnes และ Staphylococcus aureus เป็นสาเหตุหลัก แต่ในพื้นที่ระบาดวัณโรคยังคงเป็นสาเหตุสำคัญ 2) ในเด็กที่เป็น PKC โดยเฉพาะจากพื้นที่ระบาดวัณโรค ควรตรวจคัดกรองด้วยเอกซเรย์ปอด การทดสอบทูเบอร์คูลิน (Mantoux) และการทดสอบ QuantiFERON-TB Gold PKC ที่เกี่ยวข้องกับวัณโรคต้องได้รับการรักษาทางระบบด้วยยาต้านวัณโรค 2)
การวินิจฉัย PKC ขึ้นอยู่กับประวัติและลักษณะทางคลินิกที่จำเพาะ การพบรอยโรคแบบก้อนใกล้ลิมบัส ของกระจกตา และการสะสมของหลอดเลือดผิวเผิน ร่วมกับต่อมไมโบเมียน อักเสบ ทำให้การวินิจฉัยเกือบแน่นอน ในหญิงสาวที่มีประวัติกุ้งยิง ใน การแทรกซึมของเซลล์แบบก้อนและการบุกรุกของหลอดเลือดผิวเผินทำให้วินิจฉัยได้ง่าย
การตรวจด้วยกล้องจุลทรรศน์ชนิดกรีด ต่อมไมโบเมียน อักเสบ สิ่งสำคัญคือการประเมินรอยแดง บวม และการอุดตันของปากต่อมไมโบเมียน การย้อมฟลูออเรสซีน SPK การสังเกตต่อมไมโบม : การประเมินการสูญเสียหรือการเปลี่ยนแปลงรูปร่างของต่อมไมโบมด้วยไมโบกราฟีหรือกล้องจุลทรรศน์คอนโฟคอล ในร่างกาย (IVCM) มีประโยชน์ 3)
หากสงสัยวัณโรค ให้ทำการเอกซเรย์ทรวงอก การทดสอบปฏิกิริยาทูเบอร์คูลิน (PPD/Mantoux) และการทดสอบ QuantiFERON-TB Gold ในรายงานผู้ป่วยของ Wiriyachai และคณะ ตรวจพบเชื้อ Mycobacterium tuberculosis โดย PCR จากเนื้อเยื่อที่ตรึงด้วยฟอร์มาลินและฝังในพาราฟิน (FFPE) แม้ว่าการเพาะเชื้อ การย้อม และ PCR ทั่วไปจะให้ผลลบ 2) ในการทบทวนวรรณกรรมของบทความเดียวกัน มีรายงาน PKC ในเด็กที่มีพื้นฐานจากวัณโรคปอด วัณโรคต่อมน้ำเหลือง วัณโรคผิวหนัง และวัณโรคโพรงไซนัส 2)
หากสงสัยคลามัยเดีย ให้ทำการตรวจอิมมูโนฟลูออเรสเซนซ์หรือ PCR จากไม้พันเยื่อบุตา หากสงสัยไวรัสเฮอร์ปีส์ซิมเพล็กซ์ ให้ทำการตรวจซีรั่ม IgG และ IgM สำหรับ HS V-1/HS V-2 และ PCR จากไม้พันเยื่อบุตา 4)
โรค จุดที่ใช้แยก แผลที่กระจกตา แบบคาทาร์รัลภูมิแพ้ชนิดที่ 3 มีบริเวณใสกว้าง 1-2 มม. ระหว่างลิมบัส และรอยโรค เยื่อบุตาอักเสบ จากฤดูใบไม้ผลิปุ่มขนาดใหญ่ จุดทรานทัสที่ลิมบัส อาการคันรุนแรง เอพิสเกลอไรติส แบบปุ่มปุ่มบนตาขาว มีเลือดคั่งเฉพาะที่ รอยโรคอยู่ลึกเมื่อส่องด้วยแสงกรีด กระจกตา อักเสบแบบเนื้อตายเป็นข้างเดียว มีความขุ่นของสโตรมาอย่างรุนแรง การอักเสบของต่อมไมโบมเล็กน้อย MRKC ชนิดไม่เป็นฟลิกเทน เด่นด้วย SPK โดยไม่มีการแทรกซึมแบบก้อน ต้องระวังการแยกจากเยื่อบุตาอักเสบ และตาแห้ง แผลที่กระจกตา ส่วนปลายแบบเป็นแผลสัมพันธ์กับโรคคอลลาเจน มีแผลและการแทรกซึมที่ลิมบัส ร่วมกับเยื่อบุตาอักเสบ กระจกตา อักเสบจากเฮอร์ปีส์รอยโรคแบบ dendritic หรือแผลแบบ geographi มีรายงาน PKC ที่สัมพันธ์กับ HS V-2 ต้องแยกให้ได้ 4)
การวินิจฉัยแยกโรคอื่นๆ ได้แก่ กระจกตา อักเสบจากโรซาเซีย, โรคริดสีดวงตา , แผลที่กระจกตา จากการติดเชื้อ, และกระจกตา อักเสบจากอะแคนทามีบา ในกรณีรุนแรงที่เกิดซ้ำ การแทรกซึมของเซลล์และการบุกรุกของหลอดเลือดอาจรุนแรงและสับสนกับกระจกตา อักเสบชนิดเนื้อตาย แต่สามารถแยกได้โดยการมีหรือไม่มีเยื่อบุตาอักเสบ จากต่อมไมโบเมียน อย่างรุนแรง
แกนหลักของการรักษาคือสามเสาหลัก: การลดปริมาณแอนติเจนโดยการควบคุมการอักเสบของต่อมไมโบเมียน , การระงับการอักเสบบนผิวตา , และ การรักษาการติดเชื้อพื้นฐาน 1,3) พื้นฐานคือการใช้ยาหยอดตาปฏิชีวนะร่วมกับยาหยอดตาสเตียรอยด์ ความเข้มข้นต่ำ และในกรณีที่มีการอักเสบของต่อมไมโบเมียน ร่วมด้วย ให้ใช้ยาปฏิชีวนะชนิดรับประทานอย่างจริงจัง
ด้านล่างนี้คือตัวอย่างใบสั่งยาที่เป็นตัวแทน
ประเภท ยา ขนาดและวิธีใช้ ยาหยอดตาต้านเชื้อแบคทีเรีย ยาหยอดตา Bestron® (เซฟเมน็อกซิม 0.5%) 4 ครั้งต่อวัน ยาหยอดตาสเตียรอยด์ ยาหยอดตา Flumetholon® (ฟลูออโรเมโธโลน 0.1%) 4 ครั้งต่อวัน ยาปฏิชีวนะชนิดรับประทาน (เซเฟม) ยาเม็ด Flomox® (เซฟคาเพน 100 มก.) 3 เม็ด แบ่ง 3 ครั้ง หลังอาหาร ยาปฏิชีวนะชนิดรับประทาน (แมคโครไลด์) ยาเม็ด Clarith® (คลาริโทรมัยซิน 200 มก.) 2 เม็ด แบ่ง 2 ครั้ง หลังอาหาร ยาทาตา ยาทาตา Ecoricin® (อีริโทรมัยซิน + โคลิสติน) 1 ครั้งต่อวัน ก่อนนอน ที่ปากต่อมไมโบเมียน ยาหยอดตาสำหรับกรณีดื้อยา ยาหยอดตาไซโคลสปอริน (0.1% Papilock Mini® นอกเหนือข้อบ่งใช้) ขึ้นอยู่กับแต่ละกรณี
เยื่อบุตาอักเสบ แบบฟลิคเทนสเตียรอยด์ ความเข้มข้นต่ำ และในกรณีที่มีต่อมไมโบมร่วมด้วย ให้เพิ่มยาเซฟคาเพนชนิดรับประทานหรือคลาริโทรมัยซินชนิดรับประทาน
กระจกตา อักเสบแบบฟลิคเทนสเตียรอยด์ ร่วมกัน ขณะที่รักษาด้วยยาปฏิชีวนะเป็นหลักจนกว่าแบคทีเรียจะถูกกำจัดอย่างเพียงพอ
ในการรักษาตามแนวคิด MRKC การควบคุมการอักเสบของผิวตาและการรักษาต่อมไมโบมอักเสบจะดำเนินการควบคู่กันไป 1,3) .
ระยะเริ่มต้น : รับประทานยาปฏิชีวนะกลุ่มเซเฟม (เช่น เซฟคาเพน) เพื่อลดปริมาณแบคทีเรียในต่อมไมโบมอย่างรวดเร็วระยะคงสภาพ : เปลี่ยนเป็นยาปฏิชีวนะกลุ่มแมคโครไลด์ (คลาริโทรมัยซิน, อะซิโทรมัยซิน) ที่มีฤทธิ์ยับยั้งแบคทีเรีย ดำเนินต่อไปหลายสัปดาห์ถึงหลายเดือนตามกิจกรรมของต่อมไมโบมอักเสบ เพื่อทำให้แบคทีเรียในต่อมไมโบมกลับสู่ปกติสุขอนามัยเปลือกตา : ประคบอุ่นและล้างเปลือกตาอย่างต่อเนื่องเพื่อลดปริมาณแบคทีเรียที่เป็นแอนติเจน
ในกรณีดื้อยาหรือพึ่งพาสเตียรอยด์ ยาหยอดตาไซโคลสปอริน เอเป็นทางเลือกที่มีประสิทธิภาพ มีข้อดีในการหลีกเลี่ยงความเสี่ยงของต้อกระจก และต้อหินทุติยภูมิ ที่เกี่ยวข้องกับการใช้สเตียรอยด์ ระยะยาว
เมื่อพิจารณาใช้ด็อกซีไซคลิน ชนิดรับประทานในเด็ก สำหรับเด็กอายุต่ำกว่า 8 ปี แนะนำให้ใช้อิริโทรมัยซินหรือคลาริโทรมัยซินเนื่องจากความเสี่ยงของการเปลี่ยนสีฟัน
ใน PKC ที่เกี่ยวข้องกับวัณโรค จำเป็นต้องให้ยาต้านวัณโรคทั้งระบบ 2) ในกรณี PKC ที่มีวัณโรคไซนัสในเด็กชายอายุ 7 ปีที่รายงานโดย Wiriyachai และคณะ รอยโรคตาดีขึ้นด้วยการรักษาด้วยยาต้านวัณโรคหลายชนิดมาตรฐาน 2) .
ใน PKC ที่เกี่ยวข้องกับ HS V ควรพิจารณาให้ยาต้านไวรัสแบบทั่วร่างกาย 4) ในรายงานผู้ป่วยของ Khan และคณะ มีรายงานการปรับปรุงในผู้ป่วยเยื่อบุตาอักเสบ แบบฟลิคเทนและตาขาว อักเสบแบบเป็นก้อนที่สงสัยว่าได้รับเชื้อ HS V-2 หลังจากเพิ่มยาต้านไวรัส 4) เนื่องจากการให้สเตียรอยด์ เพียงอย่างเดียวอาจทำให้รอยโรคที่เกี่ยวข้องกับ HS V แย่ลง การค้นหาการติดเชื้อจึงมีความสำคัญในกรณีที่ไม่ปกติ
Q
การรักษาใช้เวลานานเท่าใด?
A
ฟลิคเทนที่เยื่อบุตา อาจหายได้เองใน 1–2 สัปดาห์ แต่จะดีขึ้นภายในไม่กี่วันถึง 1 สัปดาห์ด้วยยาหยอดตาสเตียรอยด์ ฟลิคเทนที่กระจกตา มักต้องใช้เวลารักษานานกว่า ในกรณีที่กลับเป็นซ้ำโดยมีโรคต่อมไขมันที่เปลือกตาเป็นพื้นหลัง ต้องดูแลสุขอนามัยของเปลือกตาและรับประทานยาปฏิชีวนะต่อเนื่องเป็นเวลาหลายสัปดาห์ถึงหลายเดือน ใน PKC ที่เกี่ยวข้องกับวัณโรค ต้องใช้ยาต้านวัณโรคเป็นระยะเวลาเท่ากับการรักษาวัณโรคทั่วร่างกาย 2) ในกรณีดื้อยาที่เกี่ยวข้องกับ HS V ควรพิจารณาให้ยาต้านไวรัสต่อเนื่อง 4)
Q
เหตุใดการรักษาโรคต่อมไขมันที่เปลือกตาจึงสำคัญ?
A
แอนติเจนส่วนใหญ่ที่ทำให้เกิดเยื่อบุตาอักเสบ และกระจกตา อักเสบแบบฟลิคเทนมาจากแบคทีเรีย เช่น C. acnes และ Staphylococcus aureus ที่อาศัยอยู่ในต่อมไขมันที่เปลือกตา การศึกษาทั้งในและต่างประเทศเกี่ยวกับ MRKC แสดงให้เห็นความสัมพันธ์ระหว่างความรุนแรงของโรคต่อมไขมันที่เปลือกตากับความรุนแรงของการอักเสบของผิวตา 1,3) แม้ว่าการอักเสบจะถูกระงับด้วยยาหยอดตาสเตียรอยด์ เพียงอย่างเดียวโดยไม่ควบคุมโรคต่อมไขมันที่เปลือกตา การได้รับแอนติเจนอย่างต่อเนื่องจะทำให้เกิดการกลับเป็นซ้ำซ้ำแล้วซ้ำเล่า การลดปริมาณแบคทีเรียทางกายภาพด้วยการประคบอุ่นและการล้างเปลือกตา และการทำให้จุลินทรีย์ในต่อมไขมันที่เปลือกตากลับสู่ปกติด้วยยาปฏิชีวนะชนิดรับประทานกลุ่มเซฟาโลสปอรินและแมคโครไลด์ เป็นกลยุทธ์การรักษาที่สำคัญเพื่อให้หายขาด 1,3)
แก่นแท้ของ PKC คือการแทรกซึมของเซลล์อักเสบอันเป็นผลจากปฏิกิริยาการแพ้แบบล่าช้า (ชนิดที่ 4) ต่อโปรตีนของแบคทีเรียเฉพาะที่ เซลล์นำเสนอแอนติเจน (เซลล์ Langerhans) จับแอนติเจนของจุลินทรีย์และนำเสนอผ่านโมเลกุล MHC คลาส II (HLA-DR) แก่ทีเซลล์ช่วยที่ไวต่อสิ่งกระตุ้น ทีเซลล์ที่ถูกกระตุ้นจะปล่อยไซโตไคน์ เช่น อินเตอร์เฟอรอน-แกมมา และ IL-2 ซึ่งดึงดูดโมโนไซต์และแมคโครฟาจมายังรอยโรคเพื่อสร้างรอยโรคแบบก้อนคล้ายแกรนูโลมา
ทางจุลกายวิภาคศาสตร์ การขูดจากบริเวณที่มีการแทรกซึมพบทีเซลล์ช่วย, ทีลิมโฟไซต์ชนิดยับยั้ง/พิษต่อเซลล์, โมโนไซต์ และเซลล์ Langerhans และเซลล์ส่วนใหญ่เป็น HLA-DR บวก ซึ่งยืนยันการมีส่วนร่วมของภูมิคุ้มกันแบบเซลล์
นับตั้งแต่มีการเสนอแนวคิด MRKC การได้รับสัมผัสไลเปสและโปรตีนจากแบคทีเรียที่ผลิตโดยแบคทีเรียที่ตั้งรกรากในต่อมไมโบเมียน (โดยเฉพาะ C. acnes และสแตฟิโลค็อกคัส) อย่างต่อเนื่องบนผิวตาถือเป็นตัวกระตุ้นให้เกิดการสร้างฟลิคเทน 1,3) ซูซูกิและคณะในการศึกษาแบบหลายศูนย์ในผู้ป่วย MRKC ชนิดฟลิคเทนรายงานว่ามักพบการเปลี่ยนแปลงทางสัณฐานวิทยา เช่น การสูญเสียและการหายไปของต่อมไมโบเมียน แสดงให้เห็นว่ารอยโรคของต่อมไมโบเมียน เองมีความสัมพันธ์กับการเกิดฟลิคเทน 3)
กุ้งยิง ในเปลือกตา (chalazion) เป็นฟีโนไทป์ของการอุดตันเฉพาะที่ของต่อมไมโบเมียน ร่วมกับการอักเสบ (MGD ชนิดอุดกั้นเฉพาะจุด) และถือเป็นอาการร่วมที่สำคัญของ MRKC 1,3)
ลิมบัส ของกระจกตา เป็นบริเวณพิเศษที่มีระบบหลอดเลือด ระบบภูมิคุ้มกัน และระบบประสาทรวมตัวกันหนาแน่น อุดมไปด้วยเซลล์แลงเกอร์ฮานส์และเนื้อเยื่อน้ำเหลือง การรวมตัวของภูมิคุ้มกันนี้เชื่อว่าเป็นสาเหตุที่ฟลิคเทนมักเกิดที่ลิมบัส ในฟลิคเทนของกระจกตา หลอดเลือดผิวเผินจะบุกรุกเป็นพุ่มเข้าหาสิ่งแทรกซึมแบบก้อน ทำให้เกิดลักษณะทั่วไปของเยื่อบุตาอักเสบ แบบพุ่ม
ในผู้ป่วยที่ไวต่อโปรตีนทูเบอร์คูลินจากเชื้อ Mycobacterium tuberculosis การได้รับแอนติเจนปริมาณเล็กน้อยบนผิวตาจะกระตุ้นให้เกิดปฏิกิริยาชนิดที่ 4 เฉพาะที่ PKC ไม่จำเป็นต้องสอดคล้องกับกิจกรรมของวัณโรค การมีภาวะไวเกินต่อโปรตีนทูเบอร์คูลินเป็นเงื่อนไขของการเกิดโรค ในพื้นที่ที่มีวัณโรคระบาดหรือในเด็กที่มีประวัติสัมผัสวัณโรค ควรถือว่า PKC เป็นสัญญาณเตือนทางคลินิกของวัณโรค 2)
ยาอะซิโธรมัยซินชนิดหยดและรับประทาน : มีรายงานประสิทธิภาพของอะซิโธรมัยซินชนิดรับประทาน (การรักษาแบบพัลส์) ใน MRKC และ PKC ที่เกี่ยวข้องกับโรซาเซียตาการถ่ายภาพต่อมไมโบเมียน ในร่างกาย : การประเมินสัณฐานวิทยาของต่อมไมโบเมียน โดยใช้ IVCM (กล้องจุลทรรศน์คอนโฟคอล ในร่างกาย) และไมโบกราฟีกำลังพัฒนาเป็นเครื่องมือในการวินิจฉัย MRKC และประเมินประสิทธิภาพการรักษา 3) การวิจัยไมโครไบโอมของต่อมไมโบเมียน : การวิเคราะห์แบคทีเรียในต่อมไมโบเมียน โดยใช้การหาลำดับรุ่นต่อไปกำลังศึกษาความสัมพันธ์ระหว่างสมดุลปริมาณของ C. acnes และ S. aureus กับชนิดของ MRKC
บทความนี้มีวัตถุประสงค์เพื่อให้ข้อมูลแก่บุคลากรทางการแพทย์และประชาชนทั่วไป และไม่ได้แนะนำการวินิจฉัยหรือการรักษาเฉพาะ เนื่องจากเยื่อบุตาอักเสบ และกระจกตา อักเสบชนิดฟลิคเทนอาจเกิดจากหลายสาเหตุ การวินิจฉัยและการรักษาที่เหมาะสมจำเป็นต้องได้รับการตรวจจากจักษุแพทย์ผู้เชี่ยวชาญ เว็บไซต์นี้ไม่รับผิดชอบต่อการกระทำใดๆ ที่ดำเนินการตามข้อมูลในบทความนี้
Suzuki T, Mitsuishi Y, Sano Y, Yokoi N, Kinoshita S. Phlyctenular keratitis associated with meibomitis in young patients. Am J Ophthalmol. 2005;140(1):77-82. doi:10.1016/j.ajo.2005.02.039. PMID:15953578.
Wiriyachai T, Boonsathorn S, Apiwattanakul N, Assawawiroonhakarn S. A rare case of primary sinonasal tuberculosis presented with phlyctenular keratoconjunctivitis in a pediatric patient: a case report and literature review. Medicine (Baltimore). 2021;100(7):e24787. PMID:33607832.
Suzuki T, Morishige N, Arita R, Koh S, Sakimoto T, Shirakawa R, et al. Morphological changes in the meibomian glands of patients with phlyctenular keratitis: a multicenter cross-sectional study. BMC Ophthalmol. 2016;16:178. doi:10.1186/s12886-016-0351-9. PMID:27724848.
Khan S, Saigal K, Maleki A. Conjunctival phlyctenule and nodular scleritis in a patient with previous herpes simplex virus-2 exposure: causative agent or innocent bystander? Case Rep Ophthalmol. 2024;15:777-783.