Thygeson superficial punctate keratitis (TSPK ) คือโรคเยื่อบุกระจกตา อักเสบชนิดเป็นซ้ำทั้งสองข้างโดยไม่ทราบสาเหตุ
มีจุดขุ่นสีเทาขาวนูนกระจายอยู่บริเวณกลางกระจกตา โดยไม่มีเยื่อบุตาอักเสบ
มีการกำเริบและทุเลาสลับกัน ดำเนินต่อเนื่องเป็นปีถึงหลายสิบปี แต่พยากรณ์โรคทางสายตาดี
มีรายงานความสัมพันธ์กับ HLA-DR3 ซึ่งบ่งชี้ถึงกลไกทางภูมิคุ้มกัน
ยาหยอดตาสเตียรอยด์ ความเข้มข้นต่ำได้ผลดี และยาหยอดตาไซโคลสปอรีนใช้เป็นทางเลือก
มีรายงานความสัมพันธ์กับโรคซีลิแอคผ่านการมี HLA-DR3 ร่วมกัน 1)
Thygeson superficial punctate keratitis (TSPK ) คือโรคกระจกตา อักเสบผิวตาชนิดพิเศษที่ Phillips Thygeson รายงานในปี 1950 ไม่มีเยื่อบุตา หรือเนื้อกระจกตา อักเสบร่วม และแสดงรอยโรคจุดนูนหลายจุดแบบเป็นซ้ำซึ่งจำกัดอยู่ที่เยื่อบุกระจกตา และชั้นผิวมากของเนื้อกระจกตา
ไม่มีความแตกต่างทางเพศและพบได้ทุกช่วงอายุ แต่บางรายงานพบในผู้หญิงมากกว่า อายุมัธยฐานเมื่อเริ่มป่วยคือ 29 ปี โดยมีรายงานตั้งแต่ 2.5 ถึง 70 ปี ความชุกและการกระจายอาจถูกประเมินต่ำเกินไป
ลักษณะเด่นคือมีอาการกำเริบและทุเลาสลับกันไป แต่ละครั้งกินเวลา 1-2 เดือน และต้องใช้เวลา 6 สัปดาห์จึงจะทุเลา มีรายงานว่าผู้ป่วยส่วนใหญ่ไม่กลับเป็นซ้ำอีกหลังจาก 4 ปี แต่บางรายเป็นนานกว่า 20 ปี โดยมีบันทึกนานที่สุด 41 ปี ในที่สุดมักจะหายไปโดยไม่ทิ้งผลกระทบทางคลินิก
Q
TSPK แตกต่างจากรอยแทรกซึมใต้เยื่อบุผิวหลายจุดหลังเยื่อบุตาอักเสบจากอะดีโนไวรัสอย่างไร?
A
ทั้งสองภาวะมีลักษณะขุ่นแบบจุดถึงปื้นหลายจุดในชั้นเยื่อบุผิวถึงใต้เยื่อบุผิวกระจกตา แต่แตกต่างกันทางคลินิก รอยแทรกซึมใต้เยื่อบุผิวหลายจุดหลังเยื่อบุตาอักเสบ จากอะดีโนไวรัสมีประวัติเยื่อบุตาอักเสบ จากไวรัสมาก่อน และมักมีเยื่อบุตาอักเสบ ร่วมด้วย ในขณะที่ TSPK ไม่มีประวัติติดเชื้อไวรัสมาก่อน และเยื่อบุตา สงบ นอกจากนี้ รอยโรคแต่ละรอยใน TSPK เป็นกลุ่มของรอยโรคจุดเล็กๆ ในขณะที่รอยแทรกซึมใต้เยื่อบุผิวมีลักษณะขุ่นค่อนข้างสม่ำเสมอ ถ้ารอยโรคแต่ละรอยใหญ่และเป็นปื้น ให้พิจารณาโรคกระจกตา อักเสบแบบเหรียญ (dimmer nummular keratitis)
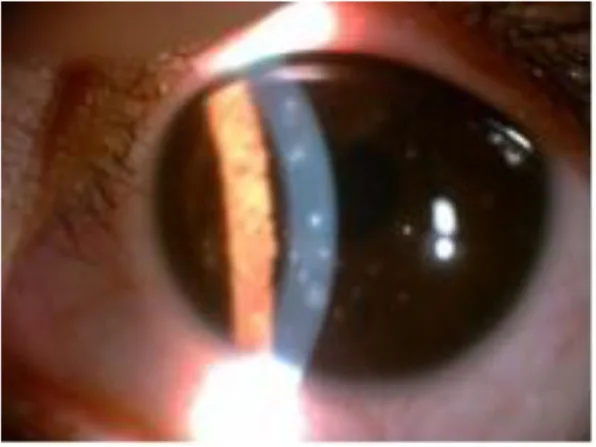
ภาพจากกล้องจุลทรรศน์ชนิดกรีดของโรคกระจกตาอักเสบแบบจุดตื้นชนิด Thygeson Tang XJ, et al. Thygeson’s superficial punctate keratitis (T
SPK ): a paediatric case report and review of the literature. BMC Ophthalmol. 2021. Figure 1. PM
CI D: PMC7845125. License: CC BY.
ภาพถ่ายจากกล้องจุลทรรศน์ชนิดกรีดของตาซ้ายแสดงรอยโรคเยื่อบุผิวหลายจุดกระจาย สอดคล้องกับรอยแทรกซึมของกระจกตา ที่กล่าวถึงในหัวข้อ “2. อาการหลักและอาการแสดงทางคลินิก”
ความรู้สึกมีสิ่งแปลกปลอม : อาการที่พบบ่อยที่สุด พบใน 48.8% ของผู้ป่วยกลัวแสง : พบใน 41.9% ของผู้ป่วย จะเด่นชัดในช่วงที่อาการกำเริบตามัว : พบใน 36.0% ของผู้ป่วยน้ำตาไหล : พบใน 15.1% ของผู้ป่วยปวดตา
ความขุ่นในเยื่อบุผิวแบบจุด : ความขุ่นเล็กนูน สีขาวเทา รูปร่างกลมถึงรูปดาว กระจายในเยื่อบุผิวกระจกตา ส่วนกลาง แต่ละรอยโรคเป็นกลุ่มของรอยโรคแบบเม็ดเล็ก โดยปกติมีประมาณ 20 รอยต่อตา สูงสุด 50 รอย กระจกตา ส่วนรอบไม่ได้รับผลกระทบการย้อมฟลูออเรสซีน ฟลูออเรสซีน แบบจุด อาจมีลักษณะ “ผลัก” ฟลูออเรสซีน ได้ความสงบของเยื่อบุตา : ไม่มีภาวะเลือดคั่งของเยื่อบุตา หรือปฏิกิริยาการอักเสบ ในบางรายอาจพบภาวะเลือดคั่งเล็กน้อยหรือการสร้างเส้นใยความรู้สึกของกระจกตา รอยโรคเท่าดินสอพอง : พบไม่บ่อยนักที่มีลักษณะเป็นกิ่งก้าน จำเป็นต้องแยกจากโรคกระจกตา อักเสบจากเริมระยะแรก1)
ไม่ทราบสาเหตุที่แน่ชัด แต่มีสองสมมติฐานคือ ไวรัสและภูมิคุ้มกัน
สมมติฐานไวรัส: ในปี 1974 Lemp และคณะรายงานผู้ป่วย 1 รายที่แยกเชื้อไวรัส varicella-zoster (VZV) จากผิวกระจกตา ของผู้ป่วย TSPK อย่างไรก็ตาม การศึกษาโดยใช้ PCR ไม่พบ VZV ทำให้สมมติฐานไวรัสไม่น่าเป็นไปได้
ในฐานะกลไกทางภูมิคุ้มกัน มีรายงานความสัมพันธ์ที่มีนัยสำคัญกับ HLA-DR31) HLA-DR3 เป็นโมเลกุล MHC คลาส II ที่เกี่ยวข้องกับโรคภูมิต้านตนเองหลายชนิด (โรค celiac, โรค Addison, กลุ่มอาการ Sjögren, โรคลูปัส erythematosus ทั่วร่างกาย) ประสิทธิภาพของยากดภูมิคุ้มกัน เช่น cyclosporin A และ tacrolimus บ่งชี้ถึงกลไกภูมิคุ้มกันที่อาศัยเซลล์ T
โรค celiac เป็นโรคภูมิต้านตนเองที่สัมพันธ์อย่างมากกับ HLA-DQ2 และ HLA-DQ8 และผู้ป่วยมากกว่า 90% มียีน HLA-DR3 Tagmouti และคณะรายงานกรณีหญิงอายุ 20 ปีที่มีประวัติโรค celiac 4 ปีเกิด TSPK ซึ่งชี้ให้เห็นว่าการมี HLA-DR3 ร่วมกันบ่งชี้ถึงความเชื่อมโยงทางภูมิคุ้มกันพันธุศาสตร์ระหว่าง TSPK และโรค celiac1)
Q
HLA-DR3 เกี่ยวข้องกับ TSPK อย่างไร?
A
HLA-DR3 เป็นโมเลกุลของ major histocompatibility complex (MHC) คลาส II ที่เกี่ยวข้องกับการควบคุมการตอบสนองทางภูมิคุ้มกัน Darrell และคณะรายงานว่าความถี่ของ HLA-DR3 สูงขึ้นอย่างมีนัยสำคัญในผู้ป่วย TSPK HLA-DR3 ยังเกี่ยวข้องกับโรคภูมิต้านตนเองหลายชนิด เช่น โรค celiac, โรค Addison และกลุ่มอาการ Sjögren ใน TSPK สันนิษฐานว่ามีปฏิกิริยาภูมิไวเกินที่อาศัยเซลล์ T ต่อแอนติเจน (อาจเป็นไวรัส) ภายในเยื่อบุผิว และเชื่อว่า HLA-DR3 เพิ่มความไวต่อการตอบสนองทางภูมิคุ้มกันนี้1)
การตรวจด้วยกล้องจุลทรรศน์ชนิดกรีด (Slit Lamp Examination)
ลักษณะที่กระจกตา : พบจุดขุ่นสีเทาขาวนูนเล็กน้อย รูปร่างเกือบกลม กระจายอยู่บริเวณกลางกระจกตา แต่ละรอยโรคเป็นกลุ่มของการเปลี่ยนแปลงแบบเม็ด นูนเล็กน้อยจากผิวกระจกตา
การย้อมด้วยฟลูออเรสซีน : ส่วนกลางของจุดขุ่นติดสีแบบจุด รอยโรคระยะเฉียบพลันติดสีฟลูออเรสซีน เล็กน้อย แต่การย้อมสีมีชีวิต (โรสบengal, ลิสซามีนกรีน) อาจติดสีหรือไม่ก็ได้
ลักษณะที่เยื่อบุตา : เยื่อบุตา สงบ ไม่มีภาวะเลือดคั่งหรือปฏิกิริยาอักเสบ ซึ่งเป็นลักษณะเฉพาะ
การตรวจด้วยกล้องจุลทรรศน์คอนโฟคัล (Confocal Microscopy)
สิ่งสะสมสะท้อนแสงสูงรูปดาว : พบกลุ่มของสิ่งสะสมสะท้อนแสงสูงรูปดาว (starburst-like) ในชั้นเซลล์เยื่อบุผิวชั้นตื้นและชั้นฐาน
การบุกรุกของเซลล์แลงเกอร์ฮานส์ : พบการบุกรุกของเซลล์แลงเกอร์ฮานส์เข้าสู่ชั้นเยื่อบุผิวฐาน บ่งชี้ถึงการเกี่ยวข้องของกลไกทางภูมิคุ้มกัน
ความขุ่นของสโตรมาชั้นหน้า : การเปลี่ยนแปลงจะรุนแรงกว่าในตาที่มีระยะเวลาโรคยาวนานกว่า
โรคที่ต้องแยก จุดที่แตกต่างจาก TSPK เริมที่กระจกตา ชนิดเยื่อบุผิวเป็นข้างเดียว, ประสาทรับความรู้สึกกระจกตา ลดลง, แผลรูปกิ่งไม้ กระจกตา อักเสบจากอะดีโนไวรัสมีเยื่อบุตาอักเสบ มาก่อน, มีภาวะเลือดคั่งของเยื่อบุตา โรคกระจกตา อักเสบชนิดเยื่อบุผิวจากเชื้อสแตฟิโลค็อกคัส ร่วมกับเปลือกตาอักเสบ พบบ่อยบริเวณรอบนอก
นอกจากนี้ ต้องแยกจากโรคตาแห้ง กระจกตา อักเสบจากเส้นประสาทพิการ กระจกตา ถลอกซ้ำ เยื่อบุตาอักเสบจากภูมิแพ้ ตามฤดูกาล และโรคกระจกตา จากพิษของยา หากพบกระจกตา อักเสบแบบจุดตื้นบริเวณกลางกระจกตา ต้องแยกระหว่าง TSPK และโรคกระจกตา จากเส้นประสาทพิการ
การรักษาด้วยยา
ยาหยอดตาสเตียรอยด์ : เป็นการรักษาหลักของ TSPK ยาหยอดฟลูออโรเมโธโลน 0.1% วันละ 4 ครั้งทำให้รอยโรคหายอย่างรวดเร็ว เนื่องจากมักเกิดซ้ำ จึงต้องลดยาหยอดสเตียรอยด์ ทีละน้อยเป็นเวลาหลายเดือนหลังจากอาการหายไป รักษาด้วยขนาดและความเข้มข้นต่ำที่สุดเท่าที่เป็นไปได้
ยาหยอดตาไซโคลสปอรีน : มีประสิทธิภาพเป็นทางเลือกแทนสเตียรอยด์ Tagmouti และคณะรายงานการหายขาดด้วยยาหยอดไซโคลสปอรีน A 2% วันละ 3 ครั้งเป็นเวลา 6 เดือนแบบลดทีละน้อย ไม่พบการกลับเป็นซ้ำระหว่างการติดตาม 3 ปี1)
ทาโครลิมัส : ใช้เป็นยาหยอดตาและยาทา มีรายงานผลในระดับหนึ่ง
การรักษาอื่นๆ
น้ำตาเทียม : ใช้บรรเทาอาการทางคลินิกบางส่วน หากอาการน้อย อาจสังเกตอาการอย่างเดียว
คอนแทคเลนส์ชนิดนิ่มเพื่อการรักษา : ใช้ในกรณีรุนแรง ปกคลุมรอยโรคกระจกตา ที่ยกตัวและลดการเสียดสีกับเยื่อบุตา ที่เปลือกตาขณะกระพริบตา ต้องระวังความเสี่ยงต่อกระจกตา อักเสบจากเชื้อ
การรักษาที่ไม่ได้ผล : ยาปฏิชีวนะไม่ได้ผล ไอดอกซูริดีนห้ามใช้เพราะทำให้เกิดความขุ่นแบบผีหรือแผลเป็นในชั้นสโตรมาส่วนหน้า PTK ไม่แนะนำเพราะได้ผลเพียงบางส่วนและอัตราการกลับเป็นซ้ำสูง
Q
ข้อควรระวังในการใช้สเตียรอยด์ระยะยาวสำหรับ TSPK คืออะไร?
A
ใน TSPK เนื่องจากการกำเริบซ้ำบ่อย อาจใช้ยาหยอดตาสเตียรอยด์ เป็นเวลานาน ในกรณีนี้ ต้องระวังความดันลูกตา สูง (ต้อหินจากสเตียรอยด์ ) และการเกิดต้อกระจก เป้าหมายการรักษาคือการใช้ขนาดและความเข้มข้นต่ำที่สุดเพื่อควบคุมอาการ เริ่มต้นด้วยฟลูออโรเมโธโลน 0.1% หลังจากอาการทุเลา ให้ลดขนาดยาลงทีละน้อยเป็นเวลาหลายเดือน หากกังวลเกี่ยวกับผลข้างเคียงของสเตียรอยด์ หรือความทนทานต่ำ ให้พิจารณาเปลี่ยนไปใช้ยาหยอดตาซิโคลสปอรินหรือทาโครลิมัส
รอยขุ่นแบบจุดใน TSPK เกิดจากการแทรกซึมของเซลล์โมโนนิวเคลียร์ โดยเฉพาะลิมโฟไซต์ เข้าไปในเยื่อบุผิว เชื่อว่าเป็นปฏิกิริยาภูมิไวเกินต่อแอนติเจนภายในเยื่อบุผิว (น่าจะเป็นแอนติเจนของไวรัส) และตอบสนองได้ดีต่อยาหยอดตาสเตียรอยด์ ความเข้มข้นต่ำ
พบอาการบวมน้ำภายในเซลล์และระหว่างเซลล์ในระดับเยื่อบุผิวกระจกตา การเปลี่ยนแปลงยังขยายไปถึงข่ายประสาทใต้เยื่อบุผิว เยื่อหุ้มโบว์แมน และสโตรมาชั้นหน้า การเปลี่ยนแปลงเหล่านี้รุนแรงกว่าในตาที่มีระยะเวลา TSPK นานกว่า
Kobayashi และคณะรายงานผลการตรวจสามประการที่พบอย่างสม่ำเสมอในผู้ป่วย TSPK โดยใช้กล้องจุลทรรศน์คอนโฟคอล ประการแรก การรวมตัวของตะกอนสะท้อนแสงสูงรูปดาวในชั้นเซลล์เยื่อบุผิวชั้นผิวและชั้นฐาน ประการที่สอง การบุกรุกของเซลล์แลงเกอร์ฮานส์เข้าไปในชั้นเซลล์ฐาน บ่งชี้ถึงการมีส่วนร่วมของเซลล์นำเสนอแอนติเจน ประการที่สาม ความขุ่นของสโตรมาชั้นหน้า การเปลี่ยนแปลงเหล่านี้สามารถพบได้ไม่เพียงแต่ใต้รอยโรคภายในเยื่อบุผิวโดยตรง แต่ยังพบในบริเวณที่ไม่มีรอยโรคด้วย แสดงให้เห็นถึงผลกระทบทางภูมิคุ้มกันในวงกว้างของโรค
ในระยะสุดท้าย อาจพบพังผืดใต้เยื่อบุผิวหรือแผลเป็นที่สโตรมาชั้นหน้า อย่างไรก็ตาม โดยทั่วไปแล้วจะไม่เกิดแผลเป็นหลังจากรอยโรคหายไป และเนื่องจากรอยโรคจำกัดอยู่ที่เยื่อบุผิวกระจกตา การพยากรณ์โรคทางสายตาจึงดี
Q
TSPK ทิ้งแผลเป็นที่กระจกตาหรือไม่?
A
โดยปกติแล้ว รอยโรคแต่ละรอยของ TSPK จะหายไปโดยไม่ทิ้งร่องรอยภายใน 4-6 สัปดาห์ เนื่องจากรอยโรคจำกัดอยู่ที่เยื่อบุผิวกระจกตา จึงไม่เกิดแผลเป็นหลังจากรอยโรคหายไป อย่างไรก็ตาม ในกรณีที่ดำเนินไปเป็นเวลานาน อาจเกิดความขุ่นใต้เยื่อบุผิวเล็กน้อยหรือแผลเป็นที่สโตรมาชั้นหน้า กล้องจุลทรรศน์คอนโฟคอล แสดงให้เห็นว่าการเปลี่ยนแปลงของสโตรมาชั้นหน้าชัดเจนกว่าในตาที่มีระยะเวลาโรคนานกว่า โดยรวมแล้ว การพยากรณ์โรคทางสายตาดี
Tagmouti และคณะรายงานกรณีผู้หญิงอายุ 20 ปีที่มีประวัติโรคซีลิแอค 4 ปี ซึ่งเกิด TSPK 1) โรคซีลิแอคมีความสัมพันธ์อย่างมากกับ HLA-DQ2 และ HLA-DQ8 และผู้ป่วยมากกว่า 90% มียีน HLA-DR3 นอกจากนี้ยังมีรายงานว่า TSPK เกี่ยวข้องกับ HLA-DR3 ซึ่งบ่งชี้ถึงความเชื่อมโยงทางภูมิคุ้มกันพันธุศาสตร์ระหว่างโรคทั้งสอง 1)
Tagmouti และคณะกล่าวว่า “ในกรณีของ TSPK ควรพิจารณาคัดกรองโรคซีลิแอคเนื่องจากความโน้มเอียงทางพันธุกรรมร่วมกัน” 1)
ในกรณีนี้ การบรรเทาอาการอย่างสมบูรณ์เกิดขึ้นได้ด้วยการใช้ยาหยอดตา cyclosporin A 2% วันละ 3 ครั้งเป็นเวลา 6 เดือน โดยค่อยๆ ลดขนาดยา และไม่พบการกลับเป็นซ้ำในระหว่างการติดตามผล 3 ปี1) ประสิทธิภาพของ cyclosporin ในฐานะการรักษาด้วยการปรับภูมิคุ้มกันได้รับการยืนยันอีกครั้ง และแสดงให้เห็นถึงความสำคัญของการวิจัยในอนาคตเพื่อสำรวจความสัมพันธ์ระหว่าง TSPK และโรคภูมิต้านตนเอง1)
เนื้อหาของบทความนี้มีวัตถุประสงค์เพื่อให้ข้อมูลแก่ผู้เชี่ยวชาญทางการแพทย์ และไม่ใช่พื้นฐานสำหรับการวินิจฉัยหรือการรักษาเฉพาะบุคคล การตัดสินใจทางคลินิกควรกระทำโดยแพทย์ผู้รักษาตามสภาพของผู้ป่วย
Tagmouti A, Lazaar H, Benchekroun M, et al. Association Between Thygeson Superficial Punctate Keratitis and Celiac Disease. Cureus. 2025;17(3):e80252.
Moshirfar M, Peterson T, Ungricht E, McCabe S, Ronquillo YC, Brooks B, et al. Thygeson Superficial Punctate Keratitis: A Clinical and Immunologic Review. Eye Contact Lens. 2022;48(6):232-238. PMID: 35301272.
Shoughy SS, Tabbara KF. Topical Tacrolimus in Thygeson Superficial Punctate Keratitis. Cornea. 2020;39(6):742-744. PMID: 31842035.
ถาม AI เกี่ยวกับบทความนี้
คัดลอกข้อความบทความแล้ววางในผู้ช่วย AI ที่คุณต้องการใช้
เปิดผู้ช่วย AI ด้านล่าง แล้ววางข้อความที่คัดลอกลงในช่องแชต