คำจำกัดความ : งูสวัดที่ตา (HZO ) เป็นโรคที่เกิดจากการกลับมาทำงานของไวรัส varicella-zoster (VZV) ในแขนงแรกของเส้นประสาทไทรเจมินัล
ความถี่ : ผู้ป่วยงูสวัด 4-20% เกิด HZO และประมาณ 50% ในจำนวนนี้มีภาวะแทรกซ้อนทางตา 1) .
สัญญาณฮัทชินสัน : ผื่นที่สันจมูกถึงปลายจมูกบ่งชี้ถึงการเกี่ยวข้องของเส้นประสาทนาโซซิเลียรี และมีความเสี่ยงต่อภาวะแทรกซ้อนทางตาสูงขึ้นอย่างมีนัยสำคัญ 5) .
กุญแจสำคัญในการรักษา : การให้ยาต้านไวรัสทางระบบภายใน 72 ชั่วโมงแรกมีความสำคัญในการป้องกันภาวะแทรกซ้อนทางตา 1) ในญี่ปุ่น ทางเลือกได้แก่ valacyclovir 3,000 มก./วัน แบ่ง 3 ครั้ง, famciclovir และ amenamavir 400 มก. 5) .
ข้อควรระวังเกี่ยวกับสเตียรอยด์ : ในโรคกระจกตา อักเสบชนิดสโตรมา ใช้ยาหยอดตาสเตียรอยด์ ความเข้มข้นสูงกว่าใน HS V โดยลดขนาดลงทีละน้อยและใช้ระยะยาว 5) การหยุดกะทันหันทำให้เกิดการกลับเป็นซ้ำ.
การป้องกัน : วัคซีนซับยูนิตชนิดรีคอมบิแนนท์ (Shingrix) สามารถป้องกัน HZO ได้ 88% 1) .
งูสวัดที่ตา (Herpes Zoster Ophthalmicus: HZO ) เป็นโรคไวรัสที่เกิดจากการกลับมาทำงานของไวรัส varicella-zoster (VZV) ในบริเวณที่เส้นประสาทแขนงแรกของเส้นประสาทไทรเจมินัล (เส้นประสาทตา ) ไปเลี้ยง มีลักษณะเป็นผื่นตุ่มน้ำที่เจ็บปวดข้างเดียว และทำให้เกิดภาวะแทรกซ้อนต่างๆ ที่ตาและอวัยวะประกอบตา
VZV เช่นเดียวกับไวรัส herpes simplex (HS V) อยู่ในวงศ์ย่อย Alphaherpesvirinae การติดเชื้อปฐมภูมิเกิดขึ้นเป็นโรคอีสุกอีใส หลังจากนั้นไวรัสจะแฝงตัวอยู่ในปมประสาทรากหลังและปมประสาทไทรเจมินัล หลังจากหลายปี เมื่อการทำงานของภูมิคุ้มกันลดลง ไวรัสจะกลับมาทำงานและไปถึงผิวหนังและเนื้อเยื่อตาผ่านแอกซอนของเส้นประสาท เนื่องจาก VZV ถูกทำให้ไม่ทำงานอย่างรวดเร็วนอกเซลล์ ผื่นจึงจำกัดอยู่เฉพาะบริเวณที่เส้นประสาทไปเลี้ยงและมีการกระจายเป็นแนวเส้น คล้ายกับ HS V การกลับมาทำงานของ VZV มักเกิดขึ้นเพียงครั้งเดียวในชีวิต แต่ภาวะแทรกซ้อนมีความหลากหลายและมีแนวโน้มรุนแรง
งูสวัดที่กลับมาทำงานในบริเวณแขนงแรกของเส้นประสาทไทรเจมินัล เรียกว่า “งูสวัดที่ตา” และอาจทำให้เกิดภาวะแทรกซ้อนทางตาต่างๆ เช่น กระจกตา อักเสบ เยื่อบุตาอักเสบ ตาขาว อักเสบ ม่านตาอักเสบ ต้อหินทุติยภูมิ กล้ามเนื้อตาอัมพาต และจอประสาทตา อักเสบ
อุบัติการณ์ทั่วโลกของงูสวัดคือ 5.15/1,000 คนในช่วงอายุ 50-54 ปี และ 11.27/1,000 คนในช่วงอายุ 85 ปีขึ้นไป เพิ่มขึ้นตามอายุ 1) พบ HZO ใน 4-20% ของผู้ป่วยงูสวัด 1) ข้อมูลสหรัฐอเมริกาแสดงอุบัติการณ์ HZO ในผู้ใหญ่อายุมากกว่า 50 ปีเท่ากับ 54.6-131.6/100,000 คน-ปี โดยเพิ่มขึ้นปีละ 3.6% 1) ผู้หญิงมีอุบัติการณ์ HZO สูงกว่าผู้ชาย (44.5 เทียบกับ 33.1/100,000 คน-ปี) 1) .
เชื่อกันว่างูสวัดเกิดขึ้นในผู้ที่มีอายุมากกว่า 50 ปี โดยเฉพาะผู้สูงอายุ ผู้ป่วยเบาหวาน ผู้ป่วยมะเร็ง และผู้ที่มีภูมิคุ้มกันบกพร่องจากการใช้สเตียรอยด์ หรือยากดภูมิคุ้มกันเป็นเวลานาน นอกจากนี้ยังมักเกิดขึ้นเป็นการติดเชื้อฉวยโอกาสในการติดเชื้อเอชไอวี แต่ก็สามารถเกิดขึ้นได้ในผู้ที่มีสุขภาพแข็งแรงสมบูรณ์ แนวทางปฏิบัติทางคลินิกสำหรับการรักษาโรคกระจกตา อักเสบติดเชื้อของญี่ปุ่น (ฉบับที่ 3) ยังระบุด้วยว่าแม้จะเกิดในคนหนุ่มสาว แต่ความถี่ของการเกิดจะเพิ่มขึ้นตามอายุและมีแนวโน้มที่จะรุนแรงขึ้น 5)
อุบัติการณ์ของ HZO ในเด็กคือ 4.8 ต่อ 100,000 คนในช่วงอายุ 0–10 ปี และ 7.8 ต่อ 100,000 คนในช่วงอายุ 11–20 ปี ซึ่งต่ำ 2) ปัจจัยเสี่ยงหลักคือการสัมผัสเชื้อไวรัส varicella-zoster ในครรภ์และการติดเชื้อ varicella ในวัยทารก และรายงานส่วนใหญ่เกิดขึ้นในเด็กที่มีภูมิคุ้มกันปกติ 2)
ภาพ Herpes Zoster Ophthalmicus Tsai-Wei Lin, Wen-Chien Huang Initial diagnosis of herpes zoster ophthalmicus complicated by central retinal artery occlusion and subsequent varicella-zoster virus encephalitis: a case report 2026 Jan 14 Front Neurol.; 16:1751103 Figure 1. PM
CI D: PMC12847045. License: CC BY.
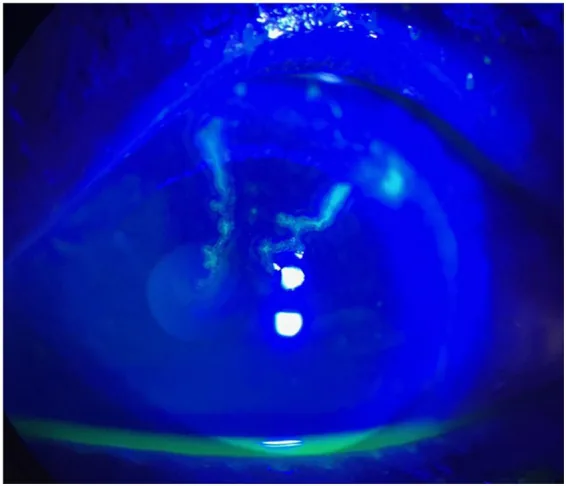
ในการย้อมฟลูออเรสซีน ของกระจกตา ซ้าย พบรอยโรคที่กระจกตา แบบ pseudodendritic ซึ่งบ่งชี้ถึงโรคกระจกตา อักเสบจากเชื้อไวรัส varicella-zoster ภาพนี้เสริมลักษณะทางคลินิกของกระจกตา ที่อธิบายไว้ในหัวข้อ «อาการหลักและอาการแสดงทางคลินิก»
ก่อนเกิดผื่นขึ้นหลายวันถึงหนึ่งสัปดาห์ จะมีอาการนำ เช่น ความรู้สึกผิดปกติและปวดแบบปวดเส้นประสาทบริเวณสาขาที่หนึ่งของเส้นประสาทไทรเจมินัล มักมีไข้ ปวดศีรษะ และอ่อนเพลียร่วมด้วย ต่อมาจะมีผื่นแดงบวมน้ำและตุ่มน้ำเล็กๆ รวมกลุ่มเป็นแนว ข้างเดียว ที่เปลือกตา หน้าผาก ศีรษะ และจมูก โดยมีขอบเขตที่เส้นกึ่งกลาง ตุ่มน้ำจะค่อยๆ กลายเป็นตุ่มหนอง แผลถลอก และสะเก็ด และหายเป็นปกติโดยทิ้งรอยแผลเป็นเล็กน้อย อาการทางตาที่พบ ได้แก่ ปวดตา ตาแดง น้ำตาไหล กลัวแสง และตามัว
ประมาณ 50% ของผู้ป่วย HZO มีภาวะแทรกซ้อนทางตา และมากถึง 25% ของภาวะแทรกซ้อนเหล่านี้กลายเป็นเรื้อรังหรือกลับเป็นซ้ำ 1) ภาวะแทรกซ้อนทางตามักเกิดขึ้นช้ากว่าช่วงผื่นขึ้นสูงสุด และแม้ว่าจะไม่พบอาการทางตาในการตรวจครั้งแรก ก็จำเป็นต้องติดตามผลอย่างต่อเนื่อง แม้ว่าจะได้รับการส่งต่อจากแผนกผิวหนังก็ตาม
สัญญาณฮัทชินสัน : ผื่นที่สันจมูก ปลายจมูก และปีกจมูก บ่งชี้ถึงการเกี่ยวข้องของเส้นประสาทนาโซซิเลียรี ซึ่งเป็นแขนงของสาขาที่หนึ่งของเส้นประสาทไทรเจมินัล (เส้นประสาทตา ) เนื่องจากเส้นประสาทนาโซซิเลียรีไปเลี้ยงกระจกตา และม่านตา ด้วย ความถี่ของภาวะแทรกซ้อนทางตาจึงสูงขึ้นอย่างมีนัยสำคัญในกรณีที่สัญญาณนี้เป็นบวก 5) แนวทางปฏิบัติทางคลินิกสำหรับการรักษาโรคกระจกตา อักเสบติดเชื้อยังระบุด้วยว่า «เมื่อพบผื่นที่สันจมูกและปลายจมูก ภาวะแทรกซ้อนทางตาจะสูงขึ้นอย่างมีนัยสำคัญ» 5) อย่างไรก็ตาม ความรุนแรงของผื่นไม่จำเป็นต้องสัมพันธ์กับอุบัติการณ์ของภาวะแทรกซ้อนทางตา และหากงูสวัดเกิดขึ้นบริเวณสาขาที่หนึ่งของเส้นประสาทไทรเจมินัล จำเป็นต้องตรวจตาแม้ว่าผื่นจะเล็กน้อยก็ตาม
ภาวะแทรกซ้อนของกระจกตา
โรคกระจกตา อักเสบแบบ pseudodendritic : บางและเล็ก มีรูปร่างคล้าย caput Medusae โดยมีแขนงแผ่ออกทุกทิศทางจากจุดศูนย์กลางเดียว ไม่มี terminal bulb และการย้อมฟลูออเรสซีน จาง หายไปภายใน 4-6 วันหลังติดเชื้อ แต่อาจลุกลามเป็นโรคกระจกตา อักเสบชั้นสโตรมา 5)
การแทรกซึมของกระจกตา หลายจุดและโรคกระจกตา อักเสบแบบเหรียญ : รอยโรคคล้าย SEI ในเยื่อบุตาอักเสบ จากอะดีโนไวรัสปรากฏที่กระจกตา ส่วนปลาย มีความขุ่นเป็นวงกลมเล็กๆ กระจายอยู่
โรคกระจกตา อักเสบชั้นลึกและโรคกระจกตา อักเสบแบบดิสคอยด์ : หลังติดเชื้อ 1-3 เดือน จะมีการแทรกซึมของชั้นสโตรมาแบบดิสคอยด์คล้าย HS V ในระยะเรื้อรัง อาจเกิดความขุ่นของกระจกตา การสะสมของไขมัน หลอดเลือดงอกใหม่ และวงแหวนภูมิคุ้มกัน และอาจต้องปลูกถ่ายกระจกตา 5)
โรคกระจกตา เสื่อมจากประสาท : แผลที่กระจกตา คงอยู่เนื่องจากการรับความรู้สึกลดลง
ยูเวียและความดันลูกตา
ยูเวียอักเสบส่วนหน้า : ม่านตาอักเสบชนิดแกรนูโลมา โตซัสที่มีการสะสมของไขมันที่เยื่อบุผนังกระจกตา
ฝ่อของม่านตา แบบพัด : ในขณะที่ HS V เป็นแบบเฉพาะจุดและกลม VZV ทำให้เกิดการฝ่อของม่านตา ที่กว้างกว่าและเป็นรูปพัด (แบบแบ่งส่วน)
ม่านตา ขยายแบบอัมพาตม่านตาอักเสบ ร่วมกับซิลิอารีบอดี ย์อักเสบจาก VZV รูม่านตา อาจไม่กลับสู่ปกติหลังจากยูเวียอักเสบดีขึ้น และคงเหลือม่านตา ขยายแบบอัมพาต
ต้อหินทุติยภูมิ ความดันลูกตา สูงจาก trabeculitis และการอุดตันของรูม่านตา จาก synechia หลังก็อาจเกิดขึ้นได้
ระบบประสาทและอื่นๆ
อาการปวดเส้นประสาทหลังงูสวัด (PHN) : อาการปวดเรื้อรังเกิดขึ้นใน 36.6% ของผู้ป่วยอายุมากกว่า 60 ปี 1)
อัมพาตของเส้นประสาทสมอง : อัมพาตของเส้นประสาทกล้ามเนื้อตาเป็นพบบ่อยที่สุด และอาจพบอัมพาตของเส้นประสาทโทรเคลียร์และแอบดูเซนส์
ประสาทตาอักเสบและประสาทตาอักเสบหลังลูกตา : พบได้น้อย แต่เกิดขึ้นในผู้ป่วยภูมิคุ้มกันบกพร่องโดยเฉลี่ย 14.1 วันหลังผื่นขึ้น และพยากรณ์การมองเห็น ไม่ดี 4)
จอประสาทตาตายเฉียบพลัน (ARN )
ภาวะแทรกซ้อน ความถี่ เยื่อบุตาอักเสบ 8-76% โรคกระจกตา อักเสบ 5–76% โรคม่านตาอักเสบ 11–48%
ข้อมูลความถี่ข้างต้นรวบรวมจากการศึกษาหลายชิ้น1) เยื่อบุตาอักเสบ จากงูสวัดอาจมีลักษณะเป็นเยื่อบุตาอักเสบ ชนิดคาทาร์รัล ร่วมกับมีขี้ตาเป็นหนองเมือก การสร้างฟอลลิเคิล และต่อมน้ำเหลืองบริเวณหน้าใบหูโต อาจมีตุ่มหนองเล็กๆ คล้ายผื่นที่เยื่อบุตา และอาจมีเยื่อบุตา ขาวชั้นนอกอักเสบหรือรอยโรคที่กระจกตา แบบเทียมเดนไดรต์ร่วมด้วย
การแยกความแตกต่างระหว่างโรคกระจกตา อักเสบแบบเดนไดรต์จาก HS V และโรคกระจกตา อักเสบแบบเทียมเดนไดรต์จาก VZV เป็นสิ่งสำคัญ รอยโรคแบบเทียมเดนไดรต์เป็นรอยโรคที่นูนขึ้นบนผิวเยื่อบุกระจกตา ไม่มีร่องบุ๋มตรงกลาง การย้อมฟลูออเรสซีน จาง และไม่มี terminal bulb5) โรคกระจกตา อักเสบแบบเดนไดรต์จาก HS V มี terminal bulb มีความกว้างพอสมควร และมีการแทรกซึมที่ขอบ
หลายเดือนหลังจากผื่นหายไป อาจเกิดรอยโรคแบบเทียมเดนไดรต์เป็นเส้น รูปดาว หรือแบบเทียมเดนไดรต์ สีซีด นูนเล็กน้อยบนเยื่อบุกระจกตา เรียกว่า โรคกระจกตา อักเสบแบบเทียมเดนไดรต์ที่เกิดช้า (delayed herpes zoster pseudodendrite / mucous plaque keratitis) เดิมทีคิดว่าเป็นปฏิกิริยาภูมิคุ้มกัน แต่ปัจจุบันคิดว่าเกิดจากการเพิ่มจำนวนของไวรัส
โรคหลอดเลือดจากไวรัส varicella-zoster อาจทำให้เกิดสมองขาดเลือดเนื่องจากการอักเสบของหลอดเลือดแดงในสมอง ในผู้ป่วย HZO อัตราส่วนอันตรายของโรคหลอดเลือดสมองเพิ่มขึ้นเป็น 1.313) ใน 97% ของผู้ป่วยโรคหลอดเลือดจาก VZV พบความผิดปกติใน CT/MRI และการตรวจหาแอนติบอดี IgG ต่อต้าน VZV ในน้ำไขสันหลังมีความไวในการวินิจฉัยสูงสุดที่ 93%3)
Q
เครื่องหมายฮัทชินสันคืออะไร?
A
เครื่องหมายฮัทชินสันคือการพบผื่นงูสวัดที่ปลายจมูก ด้านข้าง หรือโคนจมูก เนื่องจากเส้นประสาทนาโซซิเลียรีไปเลี้ยงกระจกตา และม่านตา ด้วย เครื่องหมายนี้จึงเป็นตัวทำนายที่แข็งแกร่งของภาวะแทรกซ้อนทางตา แนวทางการรักษาโรคกระจกตา อักเสบติดเชื้อของญี่ปุ่นยังระบุว่าผื่นที่สันจมูกหรือปลายจมูกสัมพันธ์กับอัตราภาวะแทรกซ้อนทางตาที่สูงขึ้นอย่างมีนัยสำคัญ อย่างไรก็ตาม ภาวะแทรกซ้อนทางตาอาจเกิดขึ้นได้แม้เครื่องหมายฮัทชินสันเป็นลบ ดังนั้นหากงูสวัดปรากฏในบริเวณสาขาที่หนึ่งของเส้นประสาทไทรเจมินัล จำเป็นต้องพบจักษุแพทย์ทันที
ไวรัส varicella-zoster (ไวรัสดีเอ็นเอสายคู่ วงศ์ย่อย Alphaherpesvirinae) แฝงตัวอยู่ในปมประสาทไทรเจมินัล และกลับมาทำงานอีกครั้งเมื่ออายุมากขึ้นหรือมีภูมิคุ้มกันบกพร่อง แตกต่างจาก HS V ตรงที่ VZV แฝงตัวอยู่ในเซลล์ดาวเทียมของปมประสาท ดังนั้นเมื่อกลับมาทำงานอีกครั้ง การติดเชื้อจะแพร่กระจายไปยังเซลล์ประสาทข้างเคียง ทำให้เกิดรอยโรคที่กว้างกว่า HS V VZV จะถูกทำให้ไม่ทำงานอย่างรวดเร็วนอกเซลล์ ดังนั้นผื่นจึงจำกัดอยู่เฉพาะบริเวณที่เส้นประสาทไปเลี้ยงและเป็นข้างเดียว
ประมาณ 90% ของผู้ป่วยงูสวัดเกิดขึ้นในผู้ที่มีภูมิคุ้มกันปกติ 1) โดยเฉพาะอย่างยิ่งใน ผู้สูงอายุที่มีอายุมากกว่า 50 ปี ผู้ป่วยเบาหวาน ผู้ป่วยมะเร็ง และผู้ป่วยที่มีภูมิคุ้มกันบกพร่องจากการใช้สเตียรอยด์ หรือยากดภูมิคุ้มกันเป็นเวลานาน และมักเกิดขึ้นเป็นโรคติดเชื้อฉวยโอกาสในผู้ติดเชื้อเอชไอวี แต่ก็สามารถเกิดขึ้นได้ในคนที่มีสุขภาพดีอย่างสมบูรณ์
การวิเคราะห์อภิมานแสดงให้เห็นความสัมพันธ์ที่แข็งแกร่งที่สุดกับภาวะกดภูมิคุ้มกัน (เอชไอวี/เอดส์ มะเร็งทางโลหิตวิทยา การปลูกถ่ายอวัยวะ) ประวัติครอบครัว การบาดเจ็บ และอายุที่มากขึ้น 1) การใช้ยาปรับเปลี่ยนโรค เช่น ยายับยั้ง JAK ก็เพิ่มความเสี่ยงเช่นกัน 1) ในผู้ติดเชื้อเอชไอวี ความเสี่ยงของงูสวัดเพิ่มขึ้น 15 เท่า และความถี่ของ HZO สูงถึง 22.1% 1)
มีรายงานว่าความเสี่ยงของงูสวัดเพิ่มขึ้น 14-15% หลังจากติดเชื้อโควิด-19 1) ในทางกลับกัน การศึกษาฐานข้อมูลขนาดใหญ่ไม่พบความเสี่ยงของ HZO เพิ่มขึ้นอย่างมีนัยสำคัญหลังการฉีดวัคซีนโควิด-19 1)
การฉีดวัคซีน : วัคซีนงูสวัดชนิดรีคอมบิแนนท์ (Shingrix) ได้รับการแนะนำอย่างยิ่งสำหรับผู้ใหญ่อายุ 50 ปีขึ้นไป และผู้ใหญ่อายุ 18 ปีขึ้นไปที่มีภาวะภูมิคุ้มกันบกพร่อง
การจัดการภูมิคุ้มกัน : ผู้ที่ใช้ยากดภูมิคุ้มกันหรือมีโรคเบาหวาน มะเร็ง หรือการติดเชื้อเอชไอวี จำเป็นต้องระมัดระวังเป็นพิเศษ
การพบแพทย์ตั้งแต่เนิ่นๆ : หากมีผื่นข้างเดียวและปวดเส้นประสาทบริเวณเส้นประสาทไทรเจมินัล ให้พบแพทย์ผิวหนังและจักษุแพทย์ทันที แม้ว่าผื่นจะเล็กน้อยก็ตาม
HZO วินิจฉัยโดยอาศัยการตรวจทางคลินิกเป็นหลัก และในกรณีทั่วไปไม่จำเป็นต้องตรวจยืนยัน ผื่นตุ่มน้ำข้างเดียวและปวดเส้นประสาทตา มแนวผิวหนังของเส้นประสาทไทรเจมินัล แขนงที่หนึ่ง ร่วมกับอาการทางตาที่เกี่ยวข้อง บ่งชี้ถึง HZO อย่างมาก ประวัติผื่นร่วมกับปวดเส้นประสาทตา ก่อนหน้ามีประโยชน์อย่างมากในการวินิจฉัย และการซักประวัติอาจพบว่ามีงูสวัดหลายเดือนก่อนหน้านี้ แม้ว่าจะไม่มีผื่นในการตรวจครั้งแรกก็ตาม
แนวทางปฏิบัติทางคลินิกสำหรับโรคกระจกตา อักเสบติดเชื้อของญี่ปุ่นฉบับที่ 3 แนะนำให้ประเมินผลการตรวจต่อไปนี้อย่างครอบคลุมเป็นเกณฑ์การวินิจฉัยโรคกระจกตา อักเสบจากงูสวัด 5) :
ผื่นและปวดเส้นประสาทในบริเวณที่เส้นประสาทไทรเจมินัล เลี้ยง
ระดับแอนติบอดีในซีรั่ม (ปฏิกิริยาการตรึงคอมพลีเมนต์ ) เพิ่มขึ้น 4 เท่าขึ้นไป
การตรวจพบเซลล์ยักษ์หลายนิวเคลียสหรือแอนติเจนของไวรัสจากผื่น
หลักฐานดีเอ็นเอของ VZV โดย PCR จากอารมณ์ขันในช่องหน้าหรือรอยโรคที่กระจกตา
การวินิจฉัยได้รับการสนับสนุนจากข้อบกพร่องของเยื่อบุกระจกตา การรับความรู้สึกของกระจกตา ลดลง หรือการอักเสบในโครงสร้างภายในตาใดๆ ควรสังเกตว่าม่านตาอักเสบ ที่เกี่ยวข้องกับ HZO มักมีภาวะความดันลูกตาสูง ร่วมด้วย
การตรวจความรู้สึกของกระจกตา : ใน HZO มักพบการรับความรู้สึกของกระจกตา ลดลง วัดด้วยเครื่องวัดความรู้สึกกระจกตา Cochet-Bonnet ก่อนหยอดยาชา
การตรวจ PCR : ในกรณีที่การวินิจฉัยไม่แน่นอน (เช่น งูสวัดไม่มีผื่น, ม่านตาอักเสบ ส่วนหน้าที่เป็นซ้ำ) จะตรวจพบ DNA ของ VZV จากเศษขูดผิวหนังหรือรอยโรคที่ตาหรืออารมณ์ขันในช่องหน้าตา5) แตกต่างจาก HS V เชื่อว่า VZV ไม่มีการหลุดร่วงเอง ดังนั้นแม้ตรวจพบเพียง DNA ก็มีโอกาสสูงมากที่จะเป็นสาเหตุ อย่างไรก็ตาม ในผู้ป่วยที่เป็นงูสวัดที่ตา อาจตรวจพบ DNA ของ VZV ในน้ำตาได้นานหลายเดือน
ระดับแอนติบอดีในซีรั่ม : การเพิ่มขึ้นของระดับแอนติบอดีคอมพลีเมนต์ ฟิกเซชัน (CF ) อย่างน้อย 4 เท่าบ่งชี้ถึงการติดเชื้อล่าสุด5) แตกต่างจาก HS V การเพิ่มขึ้นของระดับแอนติบอดีในซีรั่มมีประโยชน์ในการวินิจฉัย VZV
การตรวจหาแอนติเจนของไวรัส : การย้อมสี Giemsa จากเศษขูดผื่นเพื่อหาเซลล์ยักษ์หลายนิวเคลียส และการพิสูจน์แอนติเจนของไวรัสด้วยวิธีอิมมูโนฟลูออเรสเซนซ์หรืออิมมูโนเอนไซม์ก็ทำเช่นกัน
Zoster sine herpete : งูสวัดที่ไม่มีผื่น มีเพียงอาการปวดเส้นประสาท การตรวจ PCR ของอารมณ์ขันในช่องหน้าตามีประโยชน์ในการวินิจฉัย
เริมงูสวัดเทียม (Zosteriform herpes simplex) : ภาวะที่ HS V ทำให้เกิดผื่นกว้างคล้ายงูสวัด โดยเฉพาะในผู้ป่วยโรคผิวหนังอักเสบภูมิแพ้ แตกต่างจากงูสวัดตรงที่ไม่มีอาการปวดเส้นประสาท และผื่นหายโดยไม่ทิ้งรอยแผลเป็น
กระจกตา อักเสบแบบเดนไดรต์จาก HS Vฟลูออเรสซีน เข้มข้น ซึ่งแตกต่างจากกระจกตา อักเสบแบบเดนไดรต์เทียม
นอกจากนี้ จำเป็นต้องแยกโรคจากกระจกตา ถลอกซ้ำ, กระจกตา อักเสบจากอะแคนทามีบา, รอยแตกของเยื่อบุผิวจากพิษของยา, แผลที่กระจกตา ชนิดคาทาร์รัล และอื่นๆ
การให้ยาต้านไวรัสทั้งร่างกายภายใน 72 ชั่วโมงแรก มีความสำคัญในการป้องกันภาวะแทรกซ้อนทางตา1) ในกลุ่มที่ได้รับยาต้านไวรัส ภาวะแทรกซ้อนทางตาเรื้อรังอยู่ที่ 30% ซึ่งต่ำกว่าอย่างมีนัยสำคัญเมื่อเทียบกับ 50% ในกลุ่มที่ไม่ได้รับการรักษา1) นอกจากนี้ การให้ยาต้านไวรัสยังช่วยลดอุบัติการณ์ของโรคกระจกตา เสื่อมจากประสาทโภชนาการภายใน 6 เดือนได้อย่างมีนัยสำคัญ1)
ในแนวทางปฏิบัติทางคลินิกสำหรับกระจกตา อักเสบติดเชื้อฉบับที่ 3 ของญี่ปุ่น สำหรับงูสวัด แนะนำให้เริ่มการรักษาด้วยยาต้านไวรัสทั้งร่างกาย (อะไซโคลเวียร์, วาลาไซโคลเวียร์ ไฮโดรคลอไรด์, แฟมซิโคลเวียร์, อะเมนาเมเวียร์) โดยเร็วที่สุด โดยส่วนใหญ่อยู่ภายใต้การดูแลของแพทย์ผิวหนัง ในกรณีรุนแรง ให้เลือกอะไซโคลเวียร์ทางหลอดเลือดดำ ในกรณีปานกลาง ให้เลือกวาลาไซโคลเวียร์ ไฮโดรคลอไรด์, แฟมซิโคลเวียร์ หรืออะเมนาเมเวียร์ชนิดรับประทาน5)
ยา ขนาดยา วิธีให้ยา อะไซโคลเวียร์ 800 มก. วันละ 5 ครั้ง รับประทาน วาลาไซโคลเวียร์ ไฮโดรคลอไรด์ (Valtrex®) 1,000 มก. วันละ 3 ครั้ง (รวม 3,000 มก./วัน) รับประทาน แฟมซิโคลเวียร์ (Famvir®) 500 มก. วันละ 3 ครั้ง รับประทาน อะเมนาเมเวียร์ (Amenalief®) 400 มก. วันละ 1 ครั้ง รับประทาน อะไซโคลเวียร์ 5-10 มก./กก. ทุก 8 ชั่วโมง ฉีดเข้าหลอดเลือดดำ
ระยะเวลาการรักษาคือ 7-10 วัน1) วาลาไซโคลเวียร์และแฟมซิโคลเวียร์มีความถี่ในการรับประทานน้อยกว่า ทำให้การปฏิบัติตามการรักษา ดีขึ้น และทั้งสองมีประสิทธิภาพเทียบเท่ากับอะไซโคลเวียร์1) อะเมนาเมเวียร์ 400 มก. วันละครั้ง (ยับยั้งเอนไซม์เฮลิเคส-ไพรเมส) ก็เป็นทางเลือกที่ใช้ได้เช่นกัน ในกรณีรุนแรงหรือผู้ป่วยภูมิคุ้มกันบกพร่อง ให้ใช้ อะไซโคลเวียร์ 5-10 มก./กก. ทุก 8 ชั่วโมง โดยการฉีดเข้าหลอดเลือดดำ
สำหรับโรคกระจกตา อักเสบแบบ pseudodendritic ให้ใช้ ยาทาขี้ผึ้งตาอะไซโคลเวียร์ (Zovirax® 3%) ในญี่ปุ่น การใช้ยาทาขี้ผึ้งตาสำหรับโรคกระจกตา อักเสบไม่ครอบคลุมโดยประกัน แต่ได้รับการแนะนำให้เป็นการรักษามาตรฐานในแนวทางโรคกระจกตา อักเสบติดเชื้อฉบับที่ 35) หยุดการรักษาเมื่อรอยโรคที่เยื่อบุผิวหายไป แตกต่างจาก HS V การใช้ยาหยอดตาสเตียรอยด์ ร่วมกันถือว่าปลอดภัยในระยะของโรคกระจกตา อักเสบแบบ pseudodendritic
หากเกิดโรคกระจกตา อักเสบชั้นสโตรมา ให้ใช้ยาทาขี้ผึ้งตาอะไซโคลเวียร์ร่วมกับยาหยอดตาสเตียรอยด์ มักจำเป็นต้องใช้ยาหยอดตาสเตียรอยด์ ความเข้มข้นสูงกว่าเมื่อเทียบกับโรคเริมที่ชั้นสโตรมาจาก HS V5) เนื่องจากการหยุดสเตียรอยด์ กะทันหันอาจทำให้เกิดการกลับเป็นซ้ำ จึงต้องใช้เป็นระยะเวลาค่อนข้างนานโดยค่อยๆ ลดขนาดลง ความถี่ของยาทาขี้ผึ้งตาอะไซโคลเวียร์อาจลดลงได้ แต่ต้องใช้ร่วมกันเสมอ มีคำเตือนว่าการรักษาด้วยยาหยอดตาสเตียรอยด์ ที่ไม่เพียงพออาจนำไปสู่ภาวะแทรกซ้อนรุนแรง เช่น แผลเป็นที่กระจกตา ม่านตาติด ด้านหลัง และต้อหินทุติยภูมิ 5)
ตัวอย่างใบสั่งยา (การรักษาแบบผสมผสานสำหรับสโตรมาไทติส):
ยาหยอดตา Sanbetazon (0.1%) 5 ครั้งต่อวัน
ยาทาขี้ผึ้งตา Zovirax (3%) 5 ครั้งต่อวัน
สำหรับม่านตาอักเสบ ส่วนหน้า ให้ใช้ prednisolone acetate 1% ยาหยอดตาและยาขยายม่านตา (atropine หรือ tropicamide) สำหรับความดันลูกตา สูงจาก trabeculitis ให้ใช้ยาที่ยับยั้งการผลิต aqueous humor เช่น beta-blocker, carbonic anhydrase inhibitor และ alpha-2 agonist ยาที่เกี่ยวข้องกับ prostaglandin อาจทำให้การอักเสบแย่ลง จึงไม่ใช่ทางเลือกแรก
PHN เป็นอาการปวดเรื้อรังที่เกิดขึ้นในผู้ป่วย HZO อายุมากกว่า 60 ปี ร้อยละ 36.61) อะมิทริปไทลีน 25 มก. ก่อนนอน ช่วยลดอัตราการเกิด PHN1) พรีกาบาลิน 150 มก./วัน แบ่งให้ ก็มีประสิทธิภาพในการบรรเทาอาการปวดเฉียบพลัน1) กาบาเพนติน ยาต้านเศร้ากลุ่มไตรไซคลิก และแผ่นแปะลิโดเคนก็เป็นทางเลือกเช่นกัน
สำหรับความบกพร่องทางการมองเห็น จากแผลเป็นที่กระจกตา ให้พิจารณาใช้คอนแทคเลนส์ชนิดแข็งหรือการปลูกถ่ายกระจกตา (การปลูกถ่ายกระจกตา ทั้งชั้น หรือการปลูกถ่ายกระจกตา ชั้นลึก) สำหรับแผลที่กระจกตา ชนิด neurotrophic ให้ใช้คอนแทคเลนส์ชนิดอ่อนเพื่อการรักษา ยาหยอดตาซีรัมตนเอง และการปลูกถ่ายเยื่อหุ้มรก ในกรณีที่ควบคุมความดันลูกตา ไม่ได้ ให้พิจารณาการผ่าตัดกรอง (trabeculectomy หรือ tube shunt surgery) จอประสาทตา อักเสบชนิดเฉียบพลัน (ARN ) อาจต้องผ่าตัดวุ้นตา และฉีดยาต้านไวรัสเข้าน้ำวุ้นตา
สเตียรอยด์
ยาหยอดตาสเตียรอยด์ สำหรับกระจกตา อักเสบชั้นสโตรมาและม่านตาอักเสบ จาก HZO ต้องใช้ร่วมกับยาต้านไวรัส การใช้สเตียรอยด์ เพียงอย่างเดียวจะกระตุ้นการเพิ่มจำนวนของไวรัสและเสี่ยงต่อการเกิดจอประสาทตา อักเสบชนิดเฉียบพลัน (ARN ) 1) นอกจากนี้ การหยุดสเตียรอยด์ อย่างกะทันหันในระยะสั้นอาจทำให้กระจกตา อักเสบกำเริบ ดังนั้น การลดขนาดยาอย่างค่อยเป็นค่อยไปในระยะยาวจึงถูกเน้นย้ำในแนวทางปฏิบัติของญี่ปุ่นสำหรับกระจกตา อักเสบติดเชื้อ 5)
Q
เมื่อใดจึงควรใช้ยาหยอดตาสเตียรอยด์?
A
ในกระจกตา อักเสบจากงูสวัด แตกต่างจากกระจกตา อักเสบชนิดเยื่อบุผิวจาก HS V สามารถใช้ยาหยอดตาสเตียรอยด์ ร่วมได้ตั้งแต่ระยะกระจกตา อักเสบแบบ pseudodendritic อย่างไรก็ตาม ต้องใช้ร่วมกับยาต้านไวรัสเสมอ ในกรณีกระจกตา อักเสบชั้นสโตรมาและม่านตาอักเสบ จำเป็นต้องให้สเตียรอยด์ อย่างเข้มข้น แต่การลดขนาดยาอย่างค่อยเป็นค่อยไปในระยะยาวเป็นสิ่งสำคัญ แนวทางปฏิบัติของญี่ปุ่นสำหรับการรักษากระจกตา อักเสบติดเชื้อ (ฉบับที่ 3) ยังเตือนด้วยว่ามักต้องใช้สเตียรอยด์ ความเข้มข้นสูงมากกว่าใน HS V และการรักษาที่ไม่เพียงพออาจนำไปสู่ภาวะแทรกซ้อนรุนแรง เช่น แผลเป็นที่กระจกตา ม่านตาติด หลัง และต้อหินทุติยภูมิ
หลังการติดเชื้อปฐมภูมิ (อีสุกอีใส) ไวรัส varicella-zoster จะแฝงตัวอยู่ในเซลล์ satellite ของปมประสาทรากหลังและปมประสาท trigeminal แตกต่างจาก HS V ที่แฝงตัวในเซลล์ประสาทโดยตรง VZV จะแฝงตัวในเซลล์ satellite ดังนั้นเมื่อกลับมากระตุ้น การติดเชื้อจะแพร่กระจายไปยังเซลล์ประสาทข้างเคียง ทำให้เกิดรอยโรคที่กว้างขึ้น
ภูมิคุ้มกันระดับเซลล์ (โดยเฉพาะการตอบสนองของ T-cell ที่จำเพาะต่อ VZV) มีบทบาทสำคัญในการยับยั้งไวรัส เมื่อภูมิคุ้มกันระดับเซลล์ที่จำเพาะต่อ VZV ลดลงเนื่องจากอายุมากขึ้น ยากดภูมิคุ้มกัน การติดเชื้อ HIV เนื้องอกมะเร็ง หรือความเครียดทางจิตใจ ไวรัสจะกลับมากระตุ้น
VZV ที่กลับมากระตุ้นจะเดินทางตามแอกซอนของเส้นประสาท trigeminal สาขาที่หนึ่งไปยังผิวหนัง กระจกตา และเยื่อบุตา ในเนื้อเยื่อที่ได้รับผลกระทบ การตอบสนองทางภูมิคุ้มกันเฉพาะที่จะทำให้เกิดตุ่มน้ำและการอักเสบภายในลูกตา การอักเสบรอบเส้นประสาททำให้เกิดอาการปวดรุนแรงตามบริเวณที่เส้นประสาทไปเลี้ยง เนื่องจาก VZV ถูกทำให้ไม่ทำงานอย่างรวดเร็วนอกเซลล์ การแพร่กระจายในแนวราบบนผิวหนังจึงจำกัด และผื่นจะจำกัดอยู่เฉพาะบริเวณที่เส้นประสาทไปเลี้ยง
VZV แพร่กระจายผ่านแอกซอนของเส้นประสาทไปยังหลอดเลือดโดยรอบและติดเชื้อที่ผนังหลอดเลือดแดง3) ส่งผลให้เกิดการปรับเปลี่ยนโครงสร้างหลอดเลือด การเกิดลิ่มเลือด การฉีกขาดของหลอดเลือดแดง และโป่งพองของหลอดเลือด3) โรคหลอดเลือดจาก VZV แสดงอาการทางคลินิกที่หลากหลาย เช่น สมองขาดเลือด เลือดออกในสมอง และภาพคล้ายหลอดเลือดแดงอักเสบชนิดเซลล์ยักษ์ ในผู้ที่มีภูมิคุ้มกันปกติ มักพบผื่นและการตรวจพบแอนติบอดีต่อ VZV มากกว่า ในขณะที่ผู้ที่มีภูมิคุ้มกันบกพร่อง มักพบ DNA ของ VZV และเม็ดเลือดขาวในน้ำไขสันหลังเพิ่มขึ้นมากกว่า3) รายงานที่ว่าอัตราส่วนอันตรายของโรคหลอดเลือดสมองเพิ่มขึ้นเป็น 1.31 ในผู้ป่วย HZO สะท้อนกลไกโรคหลอดเลือดนี้3)
โรคประสาทอักเสบแก้วนำแสงส่วนหลังเป็นภาวะแทรกซ้อนที่พบได้น้อยของ HZO โดยเฉพาะรายงานในผู้ที่มีภูมิคุ้มกันบกพร่อง4) โดยเฉลี่ยเกิดขึ้น 14.1 วันหลังจากผื่นขึ้น และการพยากรณ์โรคทางสายตามักไม่ดี4)
VZV แตกต่างจาก HS V ตรงที่ถูกทำให้ไม่ทำงานอย่างรวดเร็วนอกเซลล์ ดังนั้นการแพร่กระจายบนผิวหนังจึงจำกัด การกลับเป็นซ้ำมักเกิดขึ้นเพียงครั้งเดียวในชีวิต (HS V กลับเป็นซ้ำบ่อย) แต่ขอบเขตของรอยโรคกว้างกว่าและภาวะแทรกซ้อนหลากหลายและรุนแรงกว่า ในทางกลับกัน การกลับเป็นซ้ำของโรคกระจกตา อักเสบพบได้น้อยเมื่อเทียบกับโรคกระจกตา อักเสบจาก HS V และสามารถใช้สเตียรอยด์ ได้อย่างเข้มข้นกว่า ซึ่งเป็นความแตกต่างที่สำคัญระหว่างทั้งสอง
วัคซีนงูสวัดสองชนิดได้รับการอนุมัติ วัคซีนชนิด subunit recombinant ที่มี adjuvant (RZV: Shingrix) ป้องกันงูสวัดได้ 97.2% ในผู้ที่มีอายุ 50 ปีขึ้นไป และ 91.3% ในผู้ที่มีอายุ 70 ปีขึ้นไป1) ประสิทธิภาพต่อ HZO รายงานที่ 88% ในการวิเคราะห์อภิมาน1) ในการศึกษาในโลกจริง อุบัติการณ์ของ HZO เท่ากับ 11.9/100,000 คน-ปี ในกลุ่มที่ได้รับวัคซีน เทียบกับ 72.1/100,000 คน-ปี ในกลุ่มที่ไม่ได้รับวัคซีน1) Shingrix ได้รับการอนุมัติในญี่ปุ่นตั้งแต่ปี 2020 สำหรับผู้ที่มีอายุ 50 ปีขึ้นไป และผู้ป่วยภูมิคุ้มกันบกพร่องที่มีอายุ 18 ปีขึ้นไป
วัคซีนชนิดเชื้อเป็น (ZVL: Zostavax) มีประสิทธิภาพในการป้องกัน HZO เป็นเวลา 10 ปีเพียง 37% และไม่สามารถใช้ในผู้ที่มีภูมิคุ้มกันบกพร่อง1) ปัจจุบันแนะนำให้ใช้ RZV
มีรายงานว่าการฉีดวัคซีนในผู้ป่วยที่มีประวัติ HZO อาจเพิ่มความเสี่ยงต่อการกลับเป็นซ้ำหรืออาการแย่ลงเล็กน้อยภายใน 56 วันหลังฉีดวัคซีน1) สถาบันจักษุวิทยาอเมริกัน (AAO ) แนะนำให้ผู้ป่วยที่มีประวัติ HZO ตรวจตาไม่กี่สัปดาห์ก่อนและหลังการฉีดวัคซีน1)
กำลังมีการทดลองแบบสุ่มขนาดใหญ่ (NCT 03134196) เพื่อทดสอบว่าการให้วาลาไซโคลเวียร์ 1,000 มก./วัน เป็นเวลา 1 ปี จะลดภาวะแทรกซ้อนทางตา (โรคกระจกตา อักเสบและม่านตาอักเสบ ที่กลับเป็นซ้ำ) ในผู้ป่วย HZO ได้หรือไม่ 1) คาดว่าประสิทธิผลของการให้ยาต้านไวรัสขนาดต่ำในระยะยาวสำหรับ HZO เรื้อรังและกลับเป็นซ้ำจะชัดเจนขึ้น
ข้อมูลทางระบาดวิทยาที่เป็นระบบเกี่ยวกับ HZO ในเด็กยังขาดอยู่ และการกำหนดแนวทางการวินิจฉัยและการรักษาเป็นความท้าทายในอนาคต 2) จำเป็นต้องมีการวิจัยเพิ่มเติมเกี่ยวกับการพยากรณ์โรคในระยะยาวและความสัมพันธ์กับโควิด-19 2)
Q
วัคซีนงูสวัดสามารถป้องกัน HZO ได้หรือไม่?
A
ใช่ วัคซีนชนิดซับยูนิต recombinant (Shingrix) มีรายงานว่าป้องกัน HZO ได้ประมาณ 88% แนะนำให้ฉีดในผู้ใหญ่อายุ 50 ปีขึ้นไป และผู้ใหญ่อายุ 18 ปีขึ้นไปที่มีภูมิคุ้มกันบกพร่อง และได้รับการอนุมัติในญี่ปุ่น แนะนำให้ฉีดวัคซีนแม้ในผู้ที่เคยเป็น HZO มาก่อน แต่หลังจากควบคุมโรคตาได้ดีแล้ว และควรพบจักษุแพทย์ก่อนและหลังฉีดวัคซีนตามคำแนะนำของ American Academy of Ophthalmology
Litt J, Cunningham AL, Arnalich-Montiel F, Parikh R. Herpes Zoster Ophthalmicus: Presentation, Complications, Treatment, and Prevention. Infect Dis Ther. 2024;13:1439-1459.
Hakim FE, Riaz K, Farooq A. Pediatric herpes zoster ophthalmicus: a systematic review. Graefes Arch Clin Exp Ophthalmol. 2023. doi:10.1007/s00417-023-06033-0.
Philip AM, George LJ, Anas N, Nayar J. Varicella Zoster Virus Vasculopathy: An Under-Recognized Entity. Cureus. 2024;16(5):e61419.
Phang DSK, Ettikan JV, Abd Aziz H, Vendargon FM, Teo KSS. A Rare Complication of Herpes Zoster Ophthalmicus (HZO ). Cureus. 2023;15(3):e35693.
日本眼感染症学会感染性角膜炎診療ガイドライン第3版作成委員会. 感染性角膜炎診療ガイドライン(第3版). 日眼会誌. 2023;127(10):867-942.