角膜併發症
假性樹枝狀角膜炎:細小,呈從一個中心向四周伸展的caput Medusae樣形態。無終末球,螢光素染色弱。感染後4-6天消退,但可能進展為實質炎5)。
多發性角膜浸潤/錢幣狀角膜炎:周邊角膜出現類似腺病毒結膜炎SEI的病變。散在小的圓形混濁。
深層實質角膜炎/盤狀角膜炎:感染後1~3個月出現類似HSV的盤狀實質浸潤。慢性病程可導致角膜混濁、脂肪沉積、新生血管和免疫環,有時需要角膜移植5)
神經營養性角膜病變:因角膜感覺減退導致的持續性角膜潰瘍

眼帶狀疱疹(Herpes Zoster Ophthalmicus: HZO)是由水痘-帶狀疱疹病毒(VZV)在三叉神經第一支(眼神經)支配區域再活化引起的病毒性疾病。其特徵為單側疼痛性水皰性皮疹,並引起眼及眼附屬器的多種併發症。
VZV與單純疱疹病毒(HSV)同屬α疱疹病毒亞科。原發感染表現為水痘,之後病毒潛伏於脊神經後根神經節和三叉神經節。多年後,隨著免疫功能下降,病毒再活化,通過神經軸突到達皮膚和眼組織。由於VZV在細胞外迅速失活,皮疹局限於神經支配區域,呈帶狀分布。此外,與HSV不同,VZV再活化通常一生僅一次,但併發症多樣且易重症化。
再活化的帶狀疱疹中,發生於三叉神經第一支區域的稱為「眼部帶狀疱疹」,並可合併多種類型的角膜炎、結膜炎、鞏膜炎、葡萄膜炎、繼發性青光眼、眼肌麻痺、視網膜炎等眼部併發症。
全球帶狀疱疹的發生率隨年齡增長而上升:50–54歲為5.15/1000人年,85歲以上為11.27/1000人年1)。帶狀疱疹患者中HZO佔4%–20%1)。美國數據顯示,50歲以上成人HZO發生率為54.6–131.6/10萬人年,並以每年3.6%的速度增長1)。女性HZO發生率高於男性(44.5 vs 33.1/10萬人年)1)。
帶狀皰疹通常發生在50歲以上的人群,尤其是老年人、糖尿病患者、癌症患者以及因長期使用類固醇或免疫抑制劑而導致免疫功能低下的人群。它也是HIV感染中常見的機會性感染,但也可能發生在完全健康的人身上。日本感染性角膜炎診療指南第3版也指出,雖然年輕人可能發病,但發生率隨年齡增長而增加,且病情趨於嚴重5)。
兒童HZO的發生率較低:0-10歲為4.8/10萬,11-20歲為7.8/10萬2)。主要危險因素是子宮內水痘-帶狀皰疹病毒暴露和嬰兒期水痘感染,大多數報告病例為免疫功能正常的兒童2)。
皮疹出現前數天至1週,前驅症狀包括三叉神經第1支區域的感覺異常和神經痛樣疼痛。常伴有發燒、頭痛和疲倦。隨後,在單側眼瞼、前額、頭皮和鼻部出現水腫性紅斑和小水皰,呈帶狀分佈,以正中線為界。水皰逐漸變為膿皰、糜爛和結痂,癒合後留有輕微疤痕。眼部症狀包括眼痛、充血、流淚、畏光和視力模糊。
約**50%的HZO患者出現眼部併發症,其中高達25%**會慢性化或復發1)。眼部併發症常在皮疹高峰期之後出現,因此即使初診時無眼部表現,也需要持續追蹤,即使是從皮膚科轉診的患者。
Hutchinson徵:鼻背、鼻尖或鼻翼的皮疹提示鼻睫神經受累,該神經是三叉神經第1支(眼神經)的分支。由於鼻睫神經也分佈於角膜和虹膜,因此該徵陽性患者眼部併發症的發生率顯著增高5)。感染性角膜炎診療指南也明確指出「當鼻背或鼻尖出現皮疹時,眼部併發症的發生率顯著增高」5)。但皮疹的嚴重程度與眼部併發症的發生率並不一定相關;如果三叉神經第1支區域出現帶狀皰疹,即使皮疹輕微,也必須進行眼科檢查。
角膜併發症
假性樹枝狀角膜炎:細小,呈從一個中心向四周伸展的caput Medusae樣形態。無終末球,螢光素染色弱。感染後4-6天消退,但可能進展為實質炎5)。
多發性角膜浸潤/錢幣狀角膜炎:周邊角膜出現類似腺病毒結膜炎SEI的病變。散在小的圓形混濁。
深層實質角膜炎/盤狀角膜炎:感染後1~3個月出現類似HSV的盤狀實質浸潤。慢性病程可導致角膜混濁、脂肪沉積、新生血管和免疫環,有時需要角膜移植5)
神經營養性角膜病變:因角膜感覺減退導致的持續性角膜潰瘍
葡萄膜/眼壓
前葡萄膜炎:伴有羊脂狀角膜後沉著物的肉芽腫性虹膜炎
扇形虹膜萎縮:HSV引起局限性圓形萎縮,而VZV的特徵是更廣泛的扇形(區段性)虹膜萎縮
麻痺性瞳孔散大:VZV虹膜睫狀體炎即使葡萄膜炎消退後瞳孔也可能不恢復,殘留麻痺性瞳孔散大
繼發性青光眼:主要由小樑炎引起的眼壓升高所致,也可能合併虹膜後粘連導致的瞳孔阻滯
神經系統/其他
| 併發症 | 頻率 |
|---|---|
| 結膜炎 | 8~76% |
| 角膜炎 | 5~76% |
| 葡萄膜炎 | 11~48% |
上述頻率數據彙整自多項研究1)。帶狀疱疹結膜炎可表現為卡他性結膜炎,伴有黏液膿性分泌物、濾泡形成和耳前淋巴結腫大。結膜上可能出現類似皮疹的小膿皰,也可能合併上鞏膜炎或假樹枝狀角膜病變。
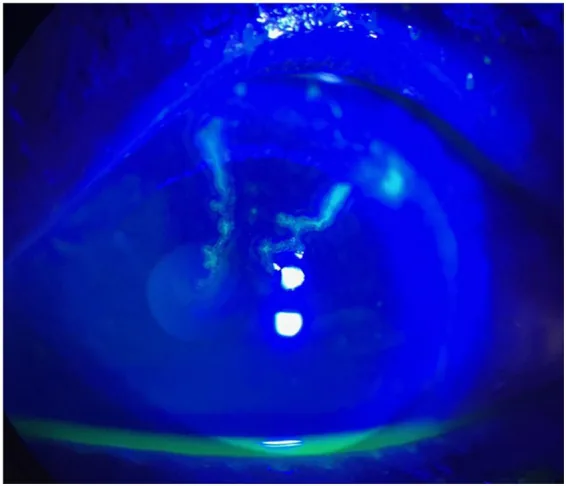
鑑別HSV樹枝狀角膜炎和VZV假樹枝狀角膜炎很重要。假樹枝狀角膜炎是角膜上皮表面的隆起性病變,無中央溝狀凹陷,螢光素染色弱,無終末球5)。HSV樹枝狀角膜炎有終末球,具有一定寬度和邊緣浸潤。
皮疹消退數月後,角膜上皮可能出現淡白色、輕度隆起的線狀、星芒狀或假樹枝狀病變,稱為遲發性帶狀疱疹假樹枝狀角膜炎(delayed herpes zoster pseudodendrite / mucous plaque keratitis)。以前認為是免疫反應,現在認為是由病毒增殖引起的。
水痘-帶狀疱疹病毒血管病變可因腦動脈炎症引起腦梗塞。HZO患者中風的危險比為1.313)。VZV血管病變病例中,97%有CT/MRI異常,腦脊液中檢測抗VZV IgG抗體的診斷敏感性最高,為93%3)。
Hutchinson徵是指鼻尖、鼻側或鼻根部出現帶狀疱疹皮疹。由於鼻睫神經也分布於角膜和虹膜,該徵是眼部併發症的強預測因子。日本感染性角膜炎診療指南也明確指出,鼻背或鼻尖有皮疹時眼部併發症發生率顯著增高。但即使Hutchinson徵陰性也可能發生眼部併發症,因此當帶狀疱疹出現在三叉神經第一支區域時,必須進行眼科檢查。
水痘-帶狀疱疹病毒(雙股DNA病毒,α疱疹病毒亞科)潛伏感染三叉神經節,隨年齡增長或免疫抑制而再活化。與HSV不同,VZV潛伏於神經節的衛星細胞,再活化時感染擴散至鄰近神經元,病變範圍比HSV更廣。VZV在細胞外迅速失活,因此皮疹局限於神經支配區域且呈單側性。
約90%的帶狀疱疹發生在免疫功能正常者中1)。尤其好發於50歲以上的老年人、糖尿病患者、癌症患者以及因長期使用類固醇或免疫抑制劑而導致免疫功能低下的患者,也常作為HIV感染的伺機性感染發生,但完全健康的人也可能發病。
統合分析顯示,最強的關聯因素是免疫抑制(HIV/AIDS、血液惡性腫瘤、器官移植)、家族史、外傷和老化1)。使用JAK抑制劑等疾病修飾藥物也會增加風險1)。HIV陽性者帶狀疱疹風險增加15倍,HZO的發生率高達22.1%1)。
有報告指出,COVID-19患病後帶狀疱疹風險增加14-15%1)。另一方面,大型資料庫研究未發現COVID-19疫苗接種後HZO風險顯著增加1)。
HZO主要基於臨床診斷,典型病例無需確認性檢查。沿三叉神經第一支皮節分布的單側水疱性皮疹和神經痛,以及相關的眼部表現,強烈提示HZO。伴有眼部神經痛的皮疹病史對診斷非常有用,即使初診時無皮疹,通過問診也可能發現數月前曾患帶狀疱疹。
日本感染性角膜炎診療指引第3版推薦綜合判斷以下所見來診斷帶狀疱疹角膜炎5):
角膜上皮缺損、角膜知覺減退以及任何眼內結構的發炎支持診斷。HZO相關的葡萄膜炎常合併高眼壓。
角膜知覺檢查:HZO中角膜知覺減退很常見。在滴用麻醉藥前用Cochet-Bonnet角膜知覺計測量。
PCR檢查:當診斷不確定時(如無皮疹的zoster sine herpete、復發性前葡萄膜炎等),在皮膚或眼部病變刮取物或房水中檢測VZV-DNA 5)。與HSV不同,VZV被認為不會自發脫落,因此即使僅檢測到DNA,病因可能性也極高。但眼部帶狀皰疹患者的淚液中可能數月內仍可檢測到VZV-DNA。
血清抗體效價:補體結合抗體效價升高4倍以上提示近期感染 5)。與HSV不同,血清抗體效價升高對VZV診斷有用。
病毒抗原檢測:皮疹刮取物的吉姆薩染色可見多核巨細胞,螢光抗體法或酶抗體法可證明病毒抗原。
Zoster sine herpete:無皮疹僅表現為神經痛的帶狀皰疹。房水PCR有助於診斷。
帶狀皰疹樣單純皰疹:HSV表現為類似帶狀皰疹的廣泛皮疹,尤其在異位性皮膚炎患者中。與帶狀皰疹不同,無神經痛,皮疹癒合不留疤痕。
HSV樹枝狀角膜炎:有末端球,螢光素染色強,以此與假樹枝狀角膜炎鑑別。
此外需與復發性角膜糜爛、棘阿米巴角膜炎、藥物毒性角膜病變引起的上皮裂紋線、卡他性角膜潰瘍等鑑別。
發病72小時內開始全身抗病毒治療對預防眼部併發症很重要 1)。抗病毒治療組慢性眼部併發症發生率僅為30%,顯著低於未治療組的50% 1)。抗病毒治療還可顯著降低6個月內神經營養性角膜病變的發生率 1)。
日本感染性角膜炎診療指引第3版建議,對於帶狀皰疹,主要由皮膚科盡早開始全身抗病毒治療(阿昔洛韋、伐昔洛韋鹽酸鹽、泛昔洛韋、阿美那韋)。重症病例推薦靜脈滴注阿昔洛韋,中度病例推薦口服伐昔洛韋鹽酸鹽、泛昔洛韋或阿美那韋 5)。
| 藥物 | 劑量 | 給藥途徑 |
|---|---|---|
| 阿昔洛韋 | 800mg 每日5次 | 口服 |
| 鹽酸伐昔洛韋(維德思®) | 1,000mg 每日3次(總計3,000mg/日) | 口服 |
| 泛昔洛韋(法昔洛韋®) | 500mg 每日3次 | 口服 |
| 阿美那韋(阿美利夫®) | 400mg 每日1次 | 口服 |
| 阿昔洛韋 | 5~10mg/kg,每8小時一次 | 靜脈滴注 |
治療週期為7~10天1)。伐昔洛韋和泛昔洛韋服藥次數少,順從性佳,且療效與阿昔洛韋相當1)。阿美那韋400mg每日1次(解旋酶-引物酶抑制劑)也可作為選擇。重症或免疫功能低下者使用阿昔洛韋5~10mg/kg每8小時靜脈滴注。
對於假樹枝狀角膜炎,使用阿昔洛韋眼膏(Zovirax® 3%)。在日本,眼膏用於角膜炎屬於健保外,但第3版感染性角膜炎指南仍推薦為標準治療5)。上皮病變消失後停藥。與HSV不同,假樹枝狀角膜炎階段即可安全併用類固醇眼藥水。
出現實質角膜炎時,併用阿昔洛韋眼膏和類固醇眼藥水。與HSV引起的實質型角膜皰疹相比,通常需要更高濃度的類固醇眼藥水5)。短期使用類固醇後突然停藥會導致復發,因此需要逐漸減量並相對長期使用。ACV眼膏使用次數可較少,但必須併用。警告稱,類固醇眼藥水治療不充分可能導致角膜疤痕、虹膜後粘連、續發性青光眼等嚴重後遺症5)。
處方範例(實質炎的聯合療法):
前葡萄膜炎使用1%醋酸潑尼松龍眼藥水和散瞳藥(阿托品或托吡卡胺)。對於小樑網炎引起的眼壓升高,使用房水生成抑制劑如β受體阻滯劑、碳酸酐酶抑制劑、α2受體激動劑。前列腺素相關藥物可能加重炎症,不作為首選。
PHN是60歲以上HZO患者中36.6%出現的慢性疼痛1)。阿米替林25mg睡前服用可降低PHN發生率1)。普瑞巴林150mg/日分次服用對急性期疼痛緩解也有效1)。加巴噴丁、三環類抗憂鬱藥、利多卡因貼片也是選擇。
對於角膜疤痕導致的視力障礙,可考慮硬式隱形眼鏡或角膜移植(全層角膜移植、深層板層角膜移植)。對於神經營養性角膜潰瘍,可使用治療性軟式隱形眼鏡、自體血清眼藥水、羊膜移植。對於眼壓控制不佳的病例,可考慮濾過手術(小樑切除術、引流管植入術)。急性視網膜壞死(ARN)可能需要玻璃體手術和玻璃體內抗病毒藥物注射。
在帶狀疱疹角膜炎中,與HSV上皮型角膜炎不同,從假樹枝狀角膜炎階段就可以合併使用類固醇眼藥水。但務必同時使用抗病毒藥物。對於基質炎和葡萄膜炎,需要積極使用類固醇,但重要的是在長時間內逐漸減量。日本感染性角膜炎診療指引第3版也警告,通常需要比HSV更高濃度的類固醇,治療不充分可能導致角膜疤痕、虹膜後粘連、續發性青光眼等嚴重後遺症。
水痘帶狀疱疹病毒在初次感染(水痘)後,潛伏於脊髓後根神經節和三叉神經節的衛星細胞中。與HSV潛伏於神經元本身不同,VZV潛伏於衛星細胞,因此再活化時感染會擴散到鄰近的神經元,形成更廣泛的病變。
細胞免疫(尤其是VZV特異性T細胞反應)在抑制病毒中扮演核心角色。隨著年齡增長、免疫抑制藥物、HIV感染、惡性腫瘤、心理壓力等因素導致VZV特異性細胞免疫下降時,病毒會再活化。
再活化的VZV沿三叉神經第一支的軸突順行傳播,到達皮膚、角膜和結膜。受影響的組織中,局部免疫反應引起水泡形成和眼內發炎。神經周圍炎導致沿神經支配區域的劇烈疼痛。由於VZV在細胞外迅速失去活性,皮膚表面的橫向擴散有限,皮疹侷限於神經支配區域。
VZV經由神經軸突向周圍血管跨軸突傳播,感染動脈壁3)。這導致血管重塑、血栓形成、動脈剝離和動脈瘤3)。VZV血管病變表現為腦梗塞、腦出血、巨細胞動脈炎樣表現等多種臨床表現。免疫功能正常者常出現皮疹和抗VZV抗體檢測陽性,而免疫功能低下者則常檢測到VZV-DNA和腦脊髓液細胞增多3)。HZO患者中風風險比升高至1.31的報告反映了這一血管病變機制3)。
球後視神經炎是HZO的罕見併發症,尤其在免疫功能低下者中有報告4)。通常在皮疹出現後平均14.1天發病,視力預後通常較差4)。
與HSV不同,VZV在細胞外迅速失活,因此在皮膚表面的擴散有限。復發通常一生僅一次(而HSV頻繁復發),但病變範圍廣泛,併發症多樣且常較嚴重。另一方面,角膜炎的復發與HSV角膜炎相比罕見,且可相對積極地使用類固醇,這也是兩者的重要差異。
有兩種帶狀皰疹疫苗獲批。重組亞單位佐劑疫苗(RZV: Shingrix)在50歲以上人群中預防帶狀皰疹的效果為97.2%,在70歲以上人群中為91.3%1)。統合分析報告其對HZO的有效性為88%1)。一項真實世界研究顯示,疫苗接種組HZO發生率為11.9/10萬人年,未接種組為72.1/10萬人年1)。日本於2020年批准Shingrix用於50歲以上人群及18歲以上免疫功能低下患者。
活疫苗(ZVL: Zostavax)10年內預防HZO的效果僅為37%,且不能用於免疫功能低下者1)。目前推薦使用RZV。
有報告稱,有HZO病史的患者接種疫苗後56天內復發或惡化風險可能略有升高1)。美國眼科學會(AAO)建議有HZO病史的患者在接種疫苗前後數週接受眼科檢查1)。
一項大規模隨機試驗(NCT03134196)正在進行中,旨在評估每日服用伐昔洛韋1000毫克持續一年是否能減少HZO患者的眼部併發症(角膜炎和葡萄膜炎的復發)1)。預計將明確長期低劑量抗病毒治療對慢性和復發性HZO的有效性。
關於兒童HZO的系統流行病學數據缺乏,建立診斷和治療方案仍是未來的挑戰2)。需要進一步研究長期預後以及與COVID-19的關聯2)。
是的,重組亞單位疫苗(Shingrix)據報導可預防約88%的HZO。推薦50歲及以上的成人以及18歲及以上免疫功能低下的成人接種,該疫苗在日本也已獲批。既往患過HZO的人也推薦接種,但建議在眼部疾病得到充分控制後接種,並根據美國眼科學會的指導,在接種前後進行眼科檢查。
- Litt J, Cunningham AL, Arnalich-Montiel F, Parikh R. Herpes Zoster Ophthalmicus: Presentation, Complications, Treatment, and Prevention. Infect Dis Ther. 2024;13:1439-1459.
- Hakim FE, Riaz K, Farooq A. Pediatric herpes zoster ophthalmicus: a systematic review. Graefes Arch Clin Exp Ophthalmol. 2023. doi:10.1007/s00417-023-06033-0.
- Philip AM, George LJ, Anas N, Nayar J. Varicella Zoster Virus Vasculopathy: An Under-Recognized Entity. Cureus. 2024;16(5):e61419.
- Phang DSK, Ettikan JV, Abd Aziz H, Vendargon FM, Teo KSS. A Rare Complication of Herpes Zoster Ophthalmicus (HZO). Cureus. 2023;15(3):e35693.
- 日本眼感染症学会感染性角膜炎診療ガイドライン第3版作成委員会. 感染性角膜炎診療ガイドライン(第3版). 日眼会誌. 2023;127(10):867-942.