โรคกระจกตาอักเสบจากเชื้อรา เป็นการติดเชื้อที่กระจกตา รุนแรง แบ่งเป็นราเส้นใย (เช่น Fusarium, Aspergillus) และราคล้ายยีสต์ (เช่น Candida)
ราเส้นใยสัมพันธ์กับการบาดเจ็บจากพืชและงานเกษตรกรรม (แบบชนบท) ส่วนราคล้ายยีสต์สัมพันธ์กับยาหยอดตาสเตียรอยด์ โรคผิวตา และหลังปลูกถ่ายกระจกตา (แบบเมือง)
ราเส้นใยแสดงการแทรกซึมรูปขนนกขอบเขตไม่ชัด (hyphate ulcer) และแผ่นเยื่อบุโพรง ส่วนราคล้ายยีสต์แสดงฝีเฉพาะที่ขอบเขตชัดเจน
ยาต้านเชื้อราทาเฉพาะที่ตาเพียงชนิดเดียวที่ได้รับอนุมัติคือ pimaricin กลุ่ม polyene (ยาหยอด 5%, ยาทา 1%) ส่วน voriconazole, fluconazole และ micafungin ล้วนเป็นยาที่ต้องเตรียมเอง
แนวทางปฏิบัติทางคลินิกโรคกระจกตา อักเสบติดเชื้อของญี่ปุ่นฉบับที่ 3 แนะนำกลยุทธ์การรักษาแบบผสมผสานระหว่างการให้ยาเฉพาะที่ การให้ยาทั่วร่างกาย และการขูดรอยโรค
ยาหยอดตา voriconazole ที่เตรียมเองได้รับการแนะนำแบบอ่อน (หลักฐานระดับ B) โดยเฉพาะอย่างยิ่งมีประโยชน์สำหรับราเส้นใยที่ไม่ใช่ Fusarium
แม้จะหายดีแล้ว มักทิ้งรอยแผลเป็นและสายตาเอียง ผิดปกติ กรณีดื้อต่อการรักษาอาจนำไปสู่การทะลุของกระจกตา และตาบอด
โรคกระจกตาอักเสบจากเชื้อรา เป็นคำทั่วไปสำหรับการอักเสบของกระจกตา ที่เกิดจากการติดเชื้อรา รวมถึงภาวะที่เชื้อราเจริญเติบโตในกระจกตา โดยไม่มีการอักเสบ เรียกว่า “โรคเชื้อราที่กระจกตา ” (keratomycosis) แต่แนวทางปฏิบัติทางคลินิกโรคกระจกตา อักเสบติดเชื้อของญี่ปุ่นฉบับที่ 3 รวมคำศัพท์เป็น “โรคกระจกตาอักเสบจากเชื้อรา ” สำหรับภาวะอักเสบทั่วไป1)
เชื้อราแบ่งตามสัณฐานวิทยาเป็น 2 ชนิดดังต่อไปนี้ ทั้งสองชนิดแตกต่างกันอย่างมากในภาพทางคลินิก ปัจจัยเสี่ยง และกลยุทธ์การรักษา
ราเส้นใย (filamentous fungi) : โครงสร้างหลายเซลล์คล้ายเส้นใยแตกแขนง เชื้อก่อโรค ได้แก่ Fusarium solani เป็นตัวแทนของสกุล Fusarium, สกุล Aspergillus, Alternaria, Paecilomyces1) ราคล้ายยีสต์ (yeast-like fungi) : เจริญเป็นเซลล์เดียว กลมหรือรี เส้นผ่านศูนย์กลางประมาณ 3-4 µm ส่วนใหญ่เป็นสกุล Candida โดย C. albicans เป็นชนิดตัวแทน1)
ในทางระบาดวิทยา การติดเชื้อราเส้นใยเกิดจากการบาดเจ็บจากราที่อาศัยอยู่บนผิวพืชหรือในดิน จึงเรียกว่า “ชนิดชนบท” ในขณะที่การติดเชื้อรายีสต์สัมพันธ์กับโรคผิวตาและการใช้ยาหยอดตาสเตียรอยด์ จึงเรียกว่า “ชนิดเมือง”
การศึกษาเชิงสังเกตไปข้างหน้าแบบหลายศูนย์โดย Inoue และคณะ (2016, วารสารจักษุวิทยาญี่ปุ่น) รายงานสถานการณ์ปัจจุบันของภูมิหลังผู้ป่วย อาการทางคลินิก การรักษา และการพยากรณ์โรคของกระจกตาอักเสบจากเชื้อรา 8) ทั่วโลก ความถี่สูงกว่าในพื้นที่อบอุ่น และประมาณว่ามีผู้ป่วยมากกว่า 1 ล้านคนต่อปีในเขตร้อนและกึ่งเขตร้อน 7) ในเขตอบอุ่นของเอเชีย สกุล Alternaria อยู่ในอันดับที่สามในบรรดาราเส้นใยรองจาก Candida และ Fusarium 1) ในเขตอบอุ่น มีรายงานเชื้อก่อโรคหายากเช่น Curvularia นอกเหนือจาก Fusarium เป็นระยะๆ 6)
พบได้ยากที่กระจกตาอักเสบจากเชื้อรา จะเกิดขึ้นในตาที่แข็งแรงไม่มีปัจจัยเสี่ยง และมักมีปัจจัยกระตุ้น เช่น การบาดเจ็บ ยาหยอดตาสเตียรอยด์ การใส่คอนแทคเลนส์ และโรคผิวตา 1)
Q
กระจกตาอักเสบจากเชื้อราแตกต่างจากกระจกตาอักเสบจากแบคทีเรียอย่างไร?
A
กระจกตาอักเสบจากเชื้อรา มีลักษณะการดำเนินโรคช้ากว่า ปวดน้อยกว่า และไม่ตอบสนองต่อยาปฏิชีวนะแบบกว้างเมื่อเทียบกับกระจกตาอักเสบจากแบคทีเรีย ในราเส้นใย จะมีการแทรกซึมขอบไม่ชัดเจนคล้ายขนนก และอาจพบรอยโรคดาวเทียมและแผ่นเยื่อบุโพรง การวินิจฉัยแน่นอนต้องพิสูจน์เชื้อราด้วยการย้อมหรือเพาะเชื้อ และการรักษาใช้ยาต้านรา
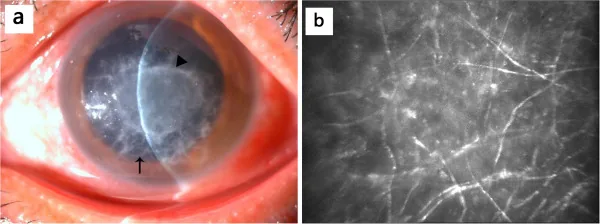
ภาพถ่ายส่วนหน้าของตาและภาพกล้องจุลทรรศน์คอนโฟคอลของกระจกตาอักเสบจากเชื้อรา แสดงการแทรกซึมของกระจกตาสีเทาขาว ขอบคล้ายขนนก และการสะท้อนแสงเป็นเส้นสูงที่บ่งบอกเส้นใยรา Qiu WY, et al. Mycotic keratitis caused by concurrent infections of Exserohilum mcginnisii and Candida parapsilosis. BMC Ophthalmol. 2013. Figure 1. PM
CI D: PMC3751109. License: CC BY.
ในภาพถ่ายส่วนหน้า มีการแทรกซึมและความขุ่นสีเทาขาวใน
ชั้นสโตรมาของกระจกตา ขอบไม่สม่ำเสมอคล้ายขนนก ในภาพ
กล้องจุลทรรศน์คอนโฟคอล พบโครงสร้างเส้นตรงแตกแขนงสะท้อนแสงสูง ซึ่งสนับสนุนอาการทางคลินิกและการวินิจฉัย
กระจกตาอักเสบจากเชื้อรา อาการที่ผู้ป่วยบ่นมีดังนี้ เมื่อเทียบกับกระจกตาอักเสบจากแบคทีเรีย การดำเนินโรคช้ากว่าและอาการเริ่มแรกไม่รุนแรง มักทำให้การวินิจฉัยล่าช้า 1)
ตาแดง เยื่อบุตา คั่งและคั่งรอบกระจกตา ในผู้ป่วยที่ใช้ยาหยอดตาสเตียรอยด์ อาจไม่มีตาแดง เลย 1) ปวดตา สายตาแย่ลง : แย่ลงตามการขยายของรอยโรคหรือความขุ่นของกระจกตา กลัวแสง : เกิดขึ้นตามระดับการอักเสบน้ำตาไหลและขี้ตา : อาการไม่จำเพาะที่เกี่ยวข้องกับการอักเสบ
ในระยะเริ่มแรกมาก อาการอาจไม่รุนแรง และอาจมีเพียงรอยโรคที่เยื่อบุผิวเล็กน้อย อาการปวดค่อนข้างน้อยและดำเนินโรคช้าเป็นลักษณะเฉพาะของโรคกระจกตาอักเสบจากเชื้อรา ซึ่งช่วยในการแยกโรคจากโรคกระจกตา อักเสบจากเชื้อแบคทีเรีย 1)
ลักษณะทางคลินิกที่สังเกตได้จากกล้องจุลทรรศน์ชนิดกรีดแตกต่างกันอย่างมากระหว่างราเส้นใยและยีสต์
ราเส้นใย
แผลแบบขนนก (hyphate ulcer) : การแทรกซึมสีขาวเทา ขอบเขตไม่ชัดเจน มีลักษณะเป็นขนนก เป็นลักษณะเฉพาะของการติดเชื้อราเส้นใย
รอยโรคแบบนูน : แข็งเมื่อขูด
รอยโรคดาวเทียม : การแทรกซึมขนาดเล็กกระจายอยู่รอบรอยโรคหลัก
คราบบุผนังหลอดเลือด (Endothelial plaque) : ตะกอนสีขาวรูปจานติดอยู่ที่ผิวด้านหลังของกระจกตา เกิดจากการที่เส้นใยราทะลุผ่านเยื่อเดสเซเมท เข้าสู่ช่องหน้าม่านตา หรือเป็นปฏิกิริยาภูมิคุ้มกันที่รุนแรงต่อเส้นใยราส่วนลึก
หนองในช่องหน้าม่านตา (Hypopyon) : อาการแสดงที่รุนแรงบ่งชี้ว่ามีการอักเสบลุกลามเข้าสู่ช่องหน้าม่านตา
ยีสต์
ฝีเฉพาะที่ : การแทรกซึมรูปกลมหรือรีคล้ายกระดุมสี ขอบเขตค่อนข้างชัดเจน
จำกัดอยู่ชั้นตื้น : มักจำกัดอยู่ที่ชั้นตื้นของสโตรมาของกระจกตา
แนวโน้มการละลาย : มีการละลายของสโตรมากระจกตา รอบรอยโรค นุ่มเมื่อขูด
คล้ายกับโรคกระจกตาอักเสบจากแบคทีเรีย : แยกทางคลินิกจากการติดเชื้อสแตฟิโลค็อกคัสได้ยาก ดังนั้นการตรวจสเมียร์และเพาะเชื้อจึงจำเป็นสำหรับการแยกโรค
ราเส้นใยมักจะลุกลามไปยังชั้นลึกของกระจกตา และเมื่อการติดเชื้อขยายตัวในที่สุดจะทำให้เกิดการละลายของสโตรมาอย่างรุนแรงและกระจกตา ทะลุ ในทางกลับกัน สายพันธุ์ที่เจริญเติบโตได้ดีในอุณหภูมิต่ำ เช่น Alternaria มักจะแพร่กระจายแบบตื้นบนผิวกระจกตา ต้องระมัดระวังเนื่องจากการใช้ยาหยอดตาสเตียรอยด์ อาจเปลี่ยนแปลงลักษณะทั่วไปและทำให้การวินิจฉัยยากขึ้น 1)
เชื้อราสายใยที่พบบ่อยที่สุดและรุนแรงที่สุดคือสกุล Fusarium โดย Fusarium solani เป็นสายพันธุ์ตัวแทน นอกจากนี้ สกุล Aspergillus, Alternaria, Paecilomyces (ปัจจุบันคือ Purpureocillium lilacinum) และ Curvularia ก็ทำให้เกิดการติดเชื้อที่กระจกตา ได้เช่นกัน 1)
ในเชื้อรายีสต์ สกุล Candida พบมากที่สุด โดย Candida albicans เป็นตัวแทน ในช่วงไม่กี่ปีที่ผ่านมา ความถี่ในการแยก C. parapsilosis เพิ่มขึ้น และ C. glabrata และ C. krusei ต้องระวังเนื่องจากมีความไวต่อ fluconazole ต่ำ 1)
ปัจจัยเสี่ยงร่วมของเชื้อราสายใยและยีสต์สำหรับโรคกระจกตาอักเสบจากเชื้อรา คือ การใช้ยาหยอดตาสเตียรอยด์ ก่อนเกิดโรค 1)
ปัจจัยเสี่ยงของเชื้อราสายใย : การบาดเจ็บจากพืช (แทงตา), การบาดเจ็บตาขณะทำงานเกษตร, การใส่คอนแทคเลนส์, ยาหยอดตาสเตียรอยด์ 1) เชื้อราสายใยอาศัยอยู่บนผิวพืชและในดิน ดังนั้นการบาดเจ็บที่เกี่ยวข้องกับปัจจัยเหล่านี้จึงเป็นปัจจัยก่อโรคที่ใหญ่ที่สุด เรียกว่า “ชนิดชนบท”ปัจจัยเสี่ยงของเชื้อยีสต์ : ประวัติโรคผิวตา, ประวัติการผ่าตัดตา (โดยเฉพาะหลังปลูกถ่ายกระจกตา ), ยาหยอดตาสเตียรอยด์ , เบาหวาน 1) เชื้อยีสต์ที่อยู่ประจำจะเจริญเติบโตบนผิวตาที่ติดเชื้อง่าย ทำให้เกิดโรค เรียกว่า “ชนิดเมือง”อื่นๆ : ภาวะภูมิคุ้มกันบกพร่อง, การดูแลคอนแทคเลนส์ที่ไม่เหมาะสม, ความเสี่ยงติดเชื้อหลังปลูกถ่ายเยื่อหุ้มน้ำคร่ำ 5)
กรุณาสวมแว่นตาป้องกันขณะทำงานเกษตรหรือทำสวน ดูแลคอนแทคเลนส์อย่างเหมาะสมและไม่ใส่ขณะนอนหลับ หากคุณใช้ยาหยอดตาสเตียรอยด์ เป็นเวลานาน ควรตรวจตาเป็นประจำ หากตาถูกพืชแทงหรือมีอาการสิ่งแปลกปลอมหรือปวดที่กระจกตา ต่อเนื่อง ควรไปพบจักษุแพทย์แต่เนิ่นๆ
Q
ฉันควรไปพบจักษุแพทย์หรือไม่หากได้รับบาดเจ็บที่ตาขณะทำงานเกษตร?
A
การบาดเจ็บจากพืชหรือดินเป็นปัจจัยเสี่ยงที่ใหญ่ที่สุดของโรคกระจกตาอักเสบจากเชื้อรา สายใย ในระยะแรกอาการอาจไม่รุนแรง ทำให้มักถูกละเลย และหากวินิจฉัยช้า อาจนำไปสู่การทะลุของกระจกตา หากตาแดง มีอาการสิ่งแปลกปลอม หรือการมองเห็น ลดลงต่อเนื่องหลังการบาดเจ็บ ควรปรึกษาจักษุแพทย์แต่เนิ่นๆ
แผลที่กระจกตา ที่ไม่ตอบสนองต่อยาปฏิชีวนะแบบกว้าง การมีรอยโรคดาวเทียม และมีสารคัดหลั่งน้อยในแผลขนาดใหญ่ เป็นสิ่งสำคัญที่ควรสงสัยการติดเชื้อรา1) จากลักษณะของกระจกตา สามารถประมาณทางคลินิกได้ว่าติดเชื้อราเส้นใยหรือรา yeast และประวัติผู้ป่วย (ประวัติการบาดเจ็บ การใช้สเตียรอยด์ การใส่คอนแทคเลนส์ การผ่าตัดตา) ใช้เป็นข้อมูลอ้างอิงในการวินิจฉัยแยกโรค
การวินิจฉัยที่แน่นอนต้องพิสูจน์ว่ามีเชื้อราจากบริเวณรอยโรค1) เนื่องจากเชื้อราต้องใช้เวลาในการเจริญเติบโต ควรเริ่มการรักษาทันทีเมื่อสงสัยทางคลินิกโดยไม่ต้องรอผลเพาะเชื้อ1)
การเก็บตัวอย่าง : ขูดกระจกตา จากขอบแผลตรงรอยต่อกับกระจกตา ปกติ ใช้ spatula หรือเครื่องมือคล้ายกันขูดรอยโรคให้กว้างกว่ารอยโรคเล็กน้อย เก็บเนื้อเยื่อที่ขูดได้ด้วยไม้พันสำลีแล้วเพาะลงในอาหารเลี้ยงเชื้อรา1) การย้อมดูโดยตรง : ใช้วิธีการย้อมสีดังต่อไปนี้1)
การย้อมแกรม : เชื้อราติดสีแกรมบวก แต่ตรวจพบได้ยากหากมีจำนวนน้อยการย้อม Fungiflora Y : ย้อม chitin และ cellulose อย่างจำเพาะด้วยฟลูออเรสเซนซ์ ตรวจพบเชื้อราได้ไวสูง ดูด้วยกล้องจุลทรรศน์ฟลูออเรสเซนซ์ เป็นวิธีการย้อมมาตรฐานในญี่ปุ่นการย้อม Giemsa : การย้อมคัดกรองอเนกประสงค์ สามารถย้อมเร็วด้วย Diff-Quik® ใน 15 วินาที
การเพาะเชื้อรา : ใช้อาหาร Sabouraud dextrose agar หรือ potato dextrose agar บ่มที่ 37°C และอุณหภูมิห้องอย่างน้อย 2 สัปดาห์1) เชื้อราที่โตช้าอาจใช้เวลา 3-4 สัปดาห์ในการระบุชนิดการทดสอบความไวต่อยา : เนื่องจากความไวต่อยาต่างกันมากระหว่างชนิดของเชื้อรา ควรทำถ้าเป็นไปได้เพื่อช่วยในการเลือกการรักษา1)
OCT ส่วนหน้าดวงตา (AS-OCT )กระจกตา ได้อย่างเป็นกลาง มีประโยชน์ในการตรวจหารอยโรคดาวเทียมและช่องว่างเนื้อตาย และการเห็นแผ่นเยื่อบุโพรง (endothelial plaque) ที่สะท้อนแสงสูงเกาะบนผิวเยื่อบุโพรง1) กล้องจุลทรรศน์คอนโฟคอล ในร่างกาย (IVCM)กระจกตา ได้โดยตรงและไม่รุกราน การทำและแปลผลต้องอาศัยความชำนาญ1) การวินิจฉัยระดับโมเลกุล (PCR) : มีประโยชน์ในการระบุชนิดเชื้อราอย่างรวดเร็ว และ Todokoro และคณะได้ระบุ Alternaria alternata โดยการวิเคราะห์ลำดับดีเอ็นเอ4) ไม่มีให้ใช้ในทุกสถานพยาบาล
โรคกระจกตาอักเสบจากเชื้อรา ต้องแยกจากโรคกระจกตา อักเสบติดเชื้ออื่นๆ โดยเฉพาะรอยโรคจากยีสต์มีลักษณะคล้ายการติดเชื้อสแตฟิโลค็อกคัส ดังนั้นการตรวจทางจุลชีววิทยาจึงสำคัญในการแยกโรค 1) .
โรคที่ต้องแยก จุดที่ใช้แยก กระจกตาอักเสบจากแบคทีเรีย ดำเนินไปเร็ว มีหนอง ตอบสนองต่อยาปฏิชีวนะแบบกว้าง กระจกตา อักเสบจากอะแคนทามีบาประวัติใส่คอนแทคเลนส์, กระจกตา อักเสบเส้นประสาทแบบรัศมี, วงแหวนแทรกซึม เริมที่กระจกตา รอยโรคแบบ dendritic, ประวัติเป็นซ้ำ, ความรู้สึกกระจกตา ลดลง
Q
ต้องตรวจอะไรบ้างเพื่อวินิจฉัยโรคกระจกตาอักเสบจากเชื้อราอย่างแน่ชัด?
A
เพื่อการวินิจฉัยที่แน่ชัด ต้องพิสูจน์เชื้อราจากการขูดรอยโรคที่กระจกตา ยืนยันเส้นใยเชื้อราด้วยการย้อม Fungiflora Y หรือ Gram และเพาะเชื้อบนอาหาร Sabouraud เนื่องจากการเพาะเชื้อใช้เวลาอย่างน้อย 2 สัปดาห์ จึงควรเริ่มการรักษาตามลักษณะทางคลินิกโดยไม่รอผลเพาะเชื้อ
การรักษากระจกตาอักเสบจากเชื้อรา ตอบสนองได้ไม่ดีเท่าการติดเชื้อแบคทีเรีย และต้องใช้เวลานาน ตามแนวทางปฏิบัติทางคลินิกสำหรับกระจกตา อักเสบติดเชื้อของญี่ปุ่นฉบับที่ 3 แนะนำให้ใช้วิธีการหลายรูปแบบร่วมกัน ได้แก่ การให้ยาต้านเชื้อราเฉพาะที่ ทางระบบ และการขูดรอยโรค 1) เนื่องจากการระบุเชื้อก่อโรคอาจใช้เวลาอย่างน้อย 1 สัปดาห์ หรือ 4 สัปดาห์สำหรับเชื้อราที่โตช้า จึงควรเริ่มการรักษาทันทีเมื่อสงสัยทางคลินิก 1) .
ใช้ยาต้านเชื้อรา 3 กลุ่มตามชนิดของเชื้อรา ยาชนิดเดียวที่ได้รับการอนุมัติให้ใช้ทางจักษุในญี่ปุ่นคือ pimaricin ในกลุ่ม polyene (ยาหยอดตา 5% และยาทา 1%) ส่วนที่เหลือเตรียมใช้เองในทางคลินิก 1) .
โพลีอีน : จับกับเออร์โกสเตอรอลในเยื่อหุ้มเซลล์ของเชื้อราและทำลายเยื่อหุ้มเซลล์โดยตรง ออกฤทธิ์ฆ่าเชื้อรา รวมถึง พิมาริซิน และแอมโฟเทอริซิน บี พิมาริซินเป็น ยาทางเลือกแรก สำหรับเชื้อราในสกุล Fusarium1) ยาหยอดตาพิมาริซิน 5% เรียกในต่างประเทศว่า นาตามัยซิน และใช้กันอย่างแพร่หลายในระดับสากล ยาทาขี้ผึ้งตาพิมาริซิน 1% เป็นรูปแบบยาที่จำหน่ายเฉพาะในญี่ปุ่น และยาทาขี้ผึ้งตาทำให้ระคายเคืองตาน้อยกว่า1) ยาหยอดตาพิมาริซิน 5% เป็นสารแขวนตะกอน จึงมีผงสีขาวติดที่ขอบเปลือกตาและก้นแผลที่กระจกตา การซึมผ่านสู่ชั้นลึกของกระจกตา ไม่ดีอะโซล : ยับยั้งการสังเคราะห์เออร์โกสเตอรอล ซึ่งเป็นส่วนประกอบหลักของเยื่อหุ้มเซลล์เชื้อรา และออกฤทธิ์ยับยั้งการเจริญเติบโตของเชื้อรา ยามีความจำเพาะสูงและค่อนข้างปลอดภัย ใช้สารละลายที่เตรียมเอง: สารละลายฟลูโคนาโซล 0.2% , สารละลายไมโคนาโซล 0.1% , สารละลายโวริโคนาโซล 1% 1) ยาหยอดตาฟลูโคนาโซลมีประวัติการใช้มายาวนาน แต่ไม่ได้ผลกับเชื้อราเส้นใย ยาหยอดตาโวริโคนาโซลมีสเปกตรัมต้านเชื้อรากว้างและมีความสำคัญเป็นทางเลือกในการรักษาด้วยยาหยอดตานอกเหนือจากพิมาริซิน แต่มีฤทธิ์อ่อนต่อเชื้อราในสกุล Fusarium1) แคนดิน : ยับยั้งการสังเคราะห์ β-กลูแคนในผนังเซลล์เชื้อราแบบจำเพาะ และแสดงฤทธิ์ฆ่าเชื้อรา ใช้ สารละลายไมคาฟังจินโซเดียม 0.1% สำหรับหยอดตาที่เตรียมเอง1) มีประสิทธิภาพต่อเชื้อราในสกุล Candida หรือ Aspergillus แต่ไม่ได้ผลต่อเชื้อราในสกุล Fusarium การซึมผ่านสู่เนื้อเยื่อกระจกตา ไม่ดี
ในแนวทางปฏิบัติทางคลินิกสำหรับโรคกระจกตา อักเสบติดเชื้อ ฉบับที่ 3 แนะนำให้วางกลยุทธ์การรักษาโดยแบ่งเป็น: เชื้อราคล้ายยีสต์ (Candida), เชื้อราในสกุล Fusarium และเชื้อราเส้นใยที่ไม่ใช่ Fusarium1)
เชื้อยีสต์ (Candida)
ทางเลือกแรก : อะโซลเดี่ยวหรือใช้ร่วมกับยาหลายชนิด
การรักษาแบบผสมผสาน : การใช้อะโซลร่วมกับแคนดินก็เป็นที่แนะนำเช่นกัน
ข้อควรระวัง : ระวังการเพิ่มขึ้นของสายพันธุ์ที่ดื้อต่อฟลูโคนาโซล (C. glabrata, C. krusei) สามารถใช้ยาทาขี้ผึ้งตาพิมาริซิน 1% ได้เช่นกัน แต่ต้องระวังพิษของยาที่อาจทำให้เกิดความเสียหายต่อเยื่อบุกระจกตา
เชื้อราเส้นใย
สกุล Fusarium : พิมาริซิน (โพลีอีน) เป็นทางเลือกแรก เมื่อพิจารณาถึงความถี่ในการแยกเชื้อที่สูง ควรพิจารณาเพิ่มพิมาริซินตั้งแต่เริ่มต้น
ที่ไม่ใช่ Fusarium : แนะนำให้ใช้ยาหยอดตาโวริโคนาโซล 1% โดยเฉพาะอย่างยิ่งพิจารณาใช้ในเชื้อราในสกุล Aspergillus, Paecilomyces และ Scedosporium
กรณีดื้อยา : หากไม่ดีขึ้นด้วยพิมาริซิน ให้พิจารณาเพิ่มยาหยอดตาโวริโคนาโซล
ในกรณีรุนแรง ตัวอย่างใบสั่งยาที่ใช้ยาต่อไปนี้ร่วมกันเป็นข้อมูลอ้างอิง ขึ้นอยู่กับลักษณะของกระจกตา อาจเพิ่มการฉีดใต้เยื่อบุตา (ข้อ 4)
Itraconazole (Itrizol®) แคปซูล 50 มก. : รับประทานวันละ 1-2 แคปซูล (การให้ทั่วร่างกาย)ยาหยอดตา Pimaricin 5% : หยอดวันละ 6-8 ครั้งยาหยอดตา Fluconazole (Diflucan®) 0.2% : หยอดทุกชั่วโมง (เตรียมเอง)ยาฉีด Fluconazole 0.2% และ Miconazole (Florid®) 0.1% : ฉีดใต้เยื่อบุตา วันละ 2 ครั้งยาหยอดตา Atropine 1% : หยอดวันละ 1-3 ครั้ง (ต้านการอักเสบและป้องกันม่านตาอักเสบ )ยาหยอดตา Levofloxacin (Cravit®) 1.5% : หยอดวันละ 3 ครั้ง (สำหรับการติดเชื้อแบคทีเรียร่วม)
นอกจากยาหยอดตาแล้ว ยังใช้ ยาต้านเชื้อราแบบทั่วร่างกาย ร่วมด้วย ในกรณีรุนแรง ใช้การฉีดใต้เยื่อบุตา หรือฉีดเข้าเนื้อกระจกตา ใช้ atropine เพื่อต้านการอักเสบ และ ไม่ใช้ยาหยอดตาสเตียรอยด์ ใช้ยาหยอดตาต้านแบคทีเรียสำหรับการติดเชื้อแบคทีเรียร่วม
ในแนวทางปฏิบัติทางคลินิกสำหรับโรคกระจกตา อักเสบติดเชื้อ ฉบับที่ 3 ข้อ CQ-6 แนะนำ แบบมีเงื่อนไข ให้ใช้ยาหยอดตา voriconazole ที่เตรียมเองในการรักษากระจกตาอักเสบจากเชื้อรา โดยมีความเข้มแข็งของคำแนะนำ “อ่อน” และระดับหลักฐาน “B”1)
การทดลองแบบสุ่มที่มีกลุ่มควบคุมที่สนับสนุนยาหยอดตา voriconazole ล้วนดำเนินการในต่างประเทศ (อินเดีย) และมุ่งเน้นไปที่กระจกตาอักเสบจากเชื้อรา เส้นใยเป็นหลัก1)
Mycotic Ulcer Treatment Trial (MUTT ) : การทดลองแบบสุ่มที่มีกลุ่มควบคุมที่ใหญ่ที่สุดในผู้ป่วย 323 ราย เปรียบเทียบยาหยอดตา voriconazole 1% กับยาหยอดตา pimaricin (natamycin) 5% ผลลัพธ์แสดงให้เห็นว่ายาหยอดตา pimaricin 5% ดีกว่าทั้งในด้านการหายของแผลและการมองเห็น ที่ดีขึ้น1),9) เชื้อรา Fusarium คิดเป็น 40% ของเชื้อก่อโรค และในการวิเคราะห์กลุ่มย่อยเฉพาะ Fusarium กลุ่ม pimaricin ก็ดีกว่าเช่นกัน1) การทดลองแบบสุ่ม 118 ราย : อัตราการหายและสายตาสุดท้ายดีกว่าด้วย pimaricin 5% สำหรับ Fusarium ผลลัพธ์คล้ายกัน แต่สำหรับ Aspergillus ไม่มีความแตกต่างอย่างมีนัยสำคัญ1) การทดลองแบบสุ่ม 120 ราย : ไม่มีความแตกต่างอย่างมีนัยสำคัญในการมองเห็นที่แก้ไขแล้ว ที่ 3 เดือนระหว่างกลุ่ม voriconazole 1% และกลุ่ม pimaricin 5% ใน Fusarium การทะลุของกระจกตา เกิดขึ้นบ่อยกว่าอย่างมีนัยสำคัญในกลุ่ม voriconazole1) การทดลองแบบสุ่ม 40 ราย (กรณีดื้อยา) : ในผู้ป่วยที่ไม่ตอบสนองต่อยาหยอดตา pimaricin 5% เปรียบเทียบการเพิ่มยาหยอดตา voriconazole 1% กับการฉีด voriconazole เข้าเนื้อกระจกตา (50 ไมโครกรัม/0.1 มล.) ไม่มีความแตกต่างอย่างมีนัยสำคัญในอัตราการหาย แต่การมองเห็นที่แก้ไขแล้ว ที่ 3 เดือนดีกว่าในกลุ่มที่เพิ่มยาหยอดตา1)
จากหลักฐานเหล่านี้ ยาหยอดตา voriconazole 1% เป็นทางเลือกในการรักษาสำหรับกระจกตาอักเสบจากเชื้อรา ที่เกิดจาก เชื้อราเส้นใยที่ไม่ใช่ Fusarium โดยเฉพาะอย่างยิ่งควรพิจารณาใช้ในกรณีที่ดื้อต่อ pimaricin โดยเฉพาะเมื่อเกิดจาก Aspergillus1)
ไม่มีหลักฐานที่ชัดเจนเกี่ยวกับประสิทธิผลของการให้ยาต้านเชื้อราทางระบบ1) พิมาซิซินกลุ่มโพลีอีนละลายน้ำได้ไม่ดีและมีน้ำหนักโมเลกุลสูง ทำให้การผ่านเข้าสู่ชั้นลึกของกระจกตา ไม่ดี ในกรณีรุนแรงของเชื้อ Fusarium ที่มีเส้นเลือดใหม่ในกระจกตา การให้แอมโฟเทอริซิน บี แบบลิโปโซมทางหลอดเลือดดำอาจชดเชยการผ่านของยาที่ไม่ดีได้1) โวริโคนาโซลกลุ่มอะโซลสามารถผ่านเข้าสู่ช่องหน้าตาได้เมื่อให้ทางระบบ1) เนื่องจากมีผลข้างเคียงมาก ควรให้ทางระบบเมื่อมีการระบุเชื้อราสาเหตุและเป้าหมายชัดเจนแล้ว1)
การขูดรอยโรคช่วยเพิ่มการผ่านของยาหยอดตาเข้าเนื้อเยื่อและลดปริมาณเชื้อราทางกายภาพ1) เนื่องจากประสิทธิผลของการรักษาด้วยยาต่างกันตามชนิดของเชื้อรา ควรใช้ร่วมกันอย่างจริงจังเพื่อเพิ่มประสิทธิภาพการรักษา ตัวอย่างใบสั่งยาแนะนำให้ขูดประมาณสัปดาห์ละสองครั้ง หากกระจกตา บางลง ต้องระวังการทะลุ ในชนิดผิวเผินเช่น Alternaria การตัดกระจกตา ชั้นผิวเป็นการต่อเนื่องของการขูดก็มีประสิทธิภาพ1)
การตัดกระจกตา ชั้นผิว : ในกรณีที่ไม่ตอบสนองต่อการรักษาและการขูดไม่เพียงพอ ให้เอาส่วนรอยโรคออกพร้อมกับเชื้อก่อโรค1) การปลูกถ่ายกระจกตา เพื่อการรักษาพยากรณ์โรคไม่ดี 1) เยื่อบุตา พับการฉีดเข้าชั้นเนื้อกระจกตา : สำหรับฝีลึกที่ไม่ตอบสนองต่อยาหยอด สามารถฉีดโวริโคนาโซลหรือแอมโฟเทอริซิน บี เข้าชั้นเนื้อโดยตรง ดูรายละเอียดในหัวข้อ «งานวิจัยล่าสุด»
Q
การรักษาโรคกระจกตาอักเสบจากเชื้อราใช้เวลานานเท่าใด?
A
การรักษาโรคกระจกตาอักเสบจากเชื้อรา อาจใช้เวลาหลายสัปดาห์ถึงหลายเดือน เมื่อเทียบกับโรคกระจกตาอักเสบจากแบคทีเรีย การตอบสนองต่อยาช้ากว่า และยาหยอดผ่านเข้าสู่ชั้นลึกของกระจกตา ได้ไม่ดี จึงต้องรักษาต่อเนื่องเป็นเวลานาน การติดตามผลอย่างสม่ำเสมอเป็นสิ่งจำเป็นระหว่างการรักษา และหากระบุเชื้อสาเหตุได้ การทบทวนใบสั่งยาตามผลการทดสอบความไวของยาก็มีประโยชน์เช่นกัน
เมื่อความสมบูรณ์ของเยื่อบุกระจกตา ถูกทำลายจากการบาดเจ็บหรือโรคผิวตา เชื้อราที่เกาะจะเจริญเติบโตในเนื้อเยื่อและทำให้เกิดการติดเชื้อ1) นอกจากการบาดเจ็บแล้ว หากมีภาวะที่ทำให้ผิวตาติดเชื้อได้ง่าย เช่น เบาหวาน หรือการใช้ยาหยอดตาสเตียรอยด์ เป็นเวลานาน เชื้อราคล้ายยีสต์ที่อาศัยอยู่ในถุงเยื่อบุตา หรือผิวหนัง (เช่น Candida) อาจเป็นสาเหตุได้ ในผู้ใส่คอนแทคเลนส์ เชื้อราจากสิ่งแวดล้อมที่เจริญเติบโตในกล่องใส่เลนส์เป็นสาเหตุ
เมื่อเชื้อราเกาะและเจริญเติบโตบนเยื่อบุกระจกตา และทำให้เกิดการติดเชื้อ นิวโทรฟิลจะเคลื่อนที่และรวมตัวกันที่รอยโรค ก่อตัวเป็นรอยแทรกซึมสีขาว การทำลายเนื้อเยื่อดำเนินไปจนเกิดเป็นฝี ทะลุผ่านเยื่อโบว์แมนและเกิดเป็นแผลเปื่อย การเคลื่อนที่ของนิวโทรฟิลยังเกิดขึ้นในช่องหน้าม่านตา และหากเซลล์อักเสบมีจำนวนมาก จะเกิดหนองในช่องหน้าม่านตา เอนไซม์ย่อยโปรตีน แอนติเจน และสารพิษที่เชื้อราผลิตขึ้นจะถูกปล่อยเข้าสู่กระจกตา ทำให้เกิดเนื้อตายและความเสียหายต่อโครงสร้างเนื้อเยื่อ
เชื้อราเส้นใย (โดยเฉพาะสกุล Fusarium) มักจะขยายเส้นใยไปยังชั้นลึกของกระจกตา ทะลุเยื่อเดสเซเม็ทและขยายตัวที่ผิวด้านหลังของกระจกตา ก่อตัวเป็นแผ่นเยื่อบุโพรงม่านตา แม้จะไม่จำเป็นต้องทะลุเยื่อเดสเซเม็ท แผ่นเยื่อบุโพรงม่านตา อาจเกิดขึ้นเป็นปฏิกิริยาภูมิคุ้มกันที่รุนแรงต่อเชื้อราเส้นใยที่แทรกซึมเข้าไปในชั้นลึก เมื่อการติดเชื้อขยายวงกว้าง ในที่สุดจะเกิดการละลายอย่างรุนแรง ซึ่งอาจนำไปสู่การทะลุของกระจกตา
ในทางกลับกัน เชื้อรายีสต์มักจะมีรูปแบบของโรคกระจกตาอักเสบจากเชื้อรา ที่มีการอักเสบน้อยกว่าเชื้อราเส้นใย รอยโรคจะจำกัดอยู่ที่ชั้นตื้นของสโตรมาของกระจกตา ก่อตัวเป็นฝีที่มีขอบเขตชัดเจนและมีแนวโน้มที่จะละลาย
กลุ่มโพลีอีน : จับกับเออร์กอสเตอรอลในเยื่อหุ้มเซลล์เชื้อราอย่างไม่ผันกลับ ทำลายเยื่อหุ้มเซลล์ เป็นยาฆ่าเชื้อรา มีสเปกตรัมกว้างและฤทธิ์แรง แต่อาจออกฤทธิ์ต่อเยื่อหุ้มเซลล์มนุษย์ด้วย ดังนั้นผลข้างเคียงจึงค่อนข้างมาก1) กลุ่มอะโซล : ยับยั้งการสังเคราะห์เออร์กอสเตอรอล เป็นยาที่ยับยั้งการเจริญเติบโตของเชื้อรา การเลือกสรรของยาสูงและความปลอดภัยค่อนข้างสูง1) กลุ่มแคนดิน : ยับยั้งการสังเคราะห์ β-D-กลูแคนในผนังเซลล์เชื้อราอย่างจำเพาะ ออกฤทธิ์ฆ่าเชื้อราต่อสกุล Candida และยับยั้งการเจริญต่อสกุล Aspergillus เนื่องจากเป้าหมายไม่มีในเซลล์มนุษย์ ผลข้างเคียงและความเป็นพิษจึงต่ำ แต่การซึมผ่านของยาหยอดตาเข้าสู่เนื้อเยื่อกระจกตา ไม่ดี1)
เนื้อหาต่อไปนี้อยู่ในขั้นตอนการวิจัยหรือการทดลองทางคลินิกในปัจจุบัน และไม่ใช่การรักษามาตรฐานที่สามารถรับได้ในโรงพยาบาลทั่วไป เป็นข้อมูลอ้างอิงสำหรับผู้เชี่ยวชาญเกี่ยวกับการพัฒนาทางการแพทย์ในอนาคต
Dong และคณะ รายงานผู้ป่วยติดเชื้อราที่กระจกตา ชั้นลึก 2 รายที่ดื้อต่อยาต้านเชื้อราเฉพาะที่ โดยทำการฉีด amphotericin B (10 ไมโครกรัม/0.1 มล.) เข้าช่องหน้าม่านตา ครั้งเดียว และทั้งสองรายมีค่าสายตาที่แก้ไขแล้วสุดท้ายที่ 20/20 2) ข้อดีคือสามารถนำส่งยาโดยตรงไปยังชั้นลึกของกระจกตา และช่องหน้าม่านตา ซึ่งเข้าถึงได้ยากโดยการให้ยาเฉพาะที่หรือทั่วร่างกาย
เนื่องจากยาหยอดตาต้านเชื้อรามีน้ำหนักโมเลกุลสูงและผ่านเข้าสู่ชั้นสโตรมาส่วนลึกได้ไม่ดี จึงมีการทดลองฉีดเข้าชั้นสโตรมาเพื่อฉีดยาโดยตรงไปยังรอยโรคลึกที่ดื้อต่อการรักษา
ยาที่ใช้คือ voriconazole (50 ไมโครกรัม/0.1 มล.) และ amphotericin B (5–10 ไมโครกรัม/0.1 มล.) เทคนิคที่รายงานเกี่ยวข้องกับการสอดเข็มเฉียงจากตำแหน่งที่ไม่ได้รับผลกระทบ โดยให้เฉียงเข็มคว่ำลงภายใต้กล้องจุลทรรศน์ผ่าตัด และฉีดยาแบบแบ่งส่วน 5 จุดรอบฝีเพื่อสร้างกำแพงยา เชื่อว่ายาที่ฉีดเข้าไปในสโตรมาจะคงอยู่เป็นแหล่งสะสมและรักษาความเข้มข้นที่มีประสิทธิภาพได้ประมาณ 7 วัน การศึกษาในสัตว์ทดลองรายงานว่าความเข้มข้นของ amphotericin B ที่เกิน 20 ไมโครกรัม/0.1 มล. ทำให้เกิดกระจกตา บวม การสึกกร่อนของเยื่อบุผิว และการเกิดเส้นเลือดใหม่ จำเป็นต้องควบคุมความเข้มข้นอย่างระมัดระวัง
Ler และคณะ รายงานผู้ป่วยติดเชื้อราเส้นใยชั้นลึก (สกุล Penicillium) ที่รักษาสำเร็จด้วยการฉีด voriconazole 50 ไมโครกรัม/0.1 มล. เข้าชั้นสโตรมาเป็นวงแหวนรอบรอยโรค ทำซ้ำ 3 ครั้งห่างกัน 5 วัน 3)
ในการศึกษาผู้ป่วย 25 รายที่ไม่ตอบสนองต่อยาหยอด natamycin และ voriconazole พบว่า 72% ตอบสนองต่อการฉีด voriconazole เข้าชั้นสโตรมา ผู้ป่วยส่วนใหญ่ที่ไม่ตอบสนองมีผลเพาะเชื้อ Fusarium เป็นบวก ในการศึกษาอื่นกับผู้ป่วย 20 ราย พบว่า 14 รายตอบสนองต่อการฉีด โดยต้องฉีดเฉลี่ย 2.65 ครั้ง
ในการทดลองแบบสุ่มมีกลุ่มควบคุมในผู้ป่วย keratitis จากเชื้อรา 40 รายที่ไม่ตอบสนองต่อยาหยอด pimaricin 5% เปรียบเทียบกลุ่มที่เพิ่มยาหยอด voriconazole 1% กับกลุ่มที่เพิ่มการฉีด voriconazole เข้าชั้นสโตรมา ไม่มีความแตกต่างอย่างมีนัยสำคัญในอัตราการหาย แต่ค่าสายตาที่แก้ไขแล้วหลัง 3 เดือนดีกว่าในกลุ่มที่เพิ่มยาหยอด 1) แม้ว่าการทดลองนี้จะมีจำนวนผู้ป่วยจำกัด แต่ก็ไม่ได้แสดงความเหนือกว่าของการฉีดเข้าชั้นสโตรมาเหนือยาหยอด
การฉีดเข้าชั้นสโตรมาเป็นการรักษาเสริมสำหรับยาหยอดและการรักษาทั่วร่างกาย ไม่ใช่การรักษาเดี่ยว ความท้าทายในอนาคต ได้แก่ การกำหนดจำนวนครั้งและช่วงเวลาที่เหมาะสมของการฉีด การตรวจสอบประสิทธิภาพตามชนิดของเชื้อรา (โดยเฉพาะต่อ Fusarium) และการศึกษาผลร่วมกับการรักษาเสริมอื่นๆ
PACK-CXL (Photoactivated Chromophore for Keratitis-Corneal Cross-linking) คือการรักษาที่ทำให้ชั้นสโตรมาของกระจกตา คงตัวและทำให้เชื้อโรคหมดฤทธิ์ไปพร้อมกันโดยใช้ไรโบฟลาวินและรังสีอัลตราไวโอเลต A 7) การรักษาแบบครอสลิงก์กระจกตา เดิมพัฒนาขึ้นเพื่อรักษาโรคกระจกตา โป่งพอง (Dresden Protocol) แต่ตั้งแต่ปี 2008 เป็นต้นมาได้นำมาใช้ทางคลินิกสำหรับโรคกระจกตา อักเสบติดเชื้อ และในปี 2013 ได้มีการใช้ชื่อ PACK-CXL 7) มีกลไกการออกฤทธิ์ที่ไม่ขึ้นกับยาปฏิชีวนะ คาดว่าจะเป็นทางเลือกการรักษาใหม่สำหรับการเพิ่มขึ้นของแบคทีเรียดื้อยา มีรายงานการศึกษาก่อนทางคลินิกจำนวนมากเกี่ยวกับการติดเชื้อรา แต่ยังอยู่ระหว่างการพัฒนาแนวทางการรักษาที่เหมาะสมที่สุดสำหรับเชื้อราที่ดื้อต่อการรักษา เช่น Fusarium 7)
Todokoro และคณะระบุชนิดเชื้อรา Alternaria alternata ที่เกี่ยวข้องกับแผลที่กระจกตา แบบ Mooren โดยการวิเคราะห์ลำดับดีเอ็นเอ และยืนยันค่า MIC ของ voriconazole เท่ากับ 0.5 ไมโครกรัม/มิลลิลิตรด้วยการทดสอบความไวต่อยา จากนั้นรักษาได้สำเร็จ 4) การมองเห็น ฟื้นคืนเป็น 0.7 หลังจากใช้ยาหยอดตา voriconazole ร่วมกับยาหยอดตาสเตียรอยด์ เป็นเวลา 3 เดือน สิ่งนี้ชี้ให้เห็นว่าการรวมการวินิจฉัยระดับโมเลกุลและการทดสอบความไวต่อยาอาจเพิ่มความแม่นยำของการรักษาเฉพาะบุคคล
Chen และคณะรายงานผู้ป่วย 2 รายที่เป็นโรคกระจกตา อักเสบจาก Fusarium และโรคกระจกตา อักเสบจาก Sistotrema biggsiae ภายใน 10 วันหลังการปลูกถ่ายเยื่อหุ้มน้ำคร่ำ 5) นี่เป็นรายงานแรกของการติดเชื้อในมนุษย์จาก Sistotrema biggsiae ในเอกสารทางการแพทย์ โดยทั่วไประยะเวลาการเกิดโรคกระจกตา อักเสบติดเชื้อหลังการปลูกถ่ายเยื่อหุ้มน้ำคร่ำคือ 28–347 วัน จึงมีการเตือนให้ระวังกรณีที่เกิดเร็ว 5)
Inoue และคณะได้ทำการศึกษาเชิงสังเกตไปข้างหน้าแบบหลายศูนย์เกี่ยวกับภูมิหลังของผู้ป่วย อาการทางคลินิก การรักษา และการพยากรณ์โรคของกระจกตาอักเสบจากเชื้อรา และรายงานสถานการณ์จริงของโรคนี้ในญี่ปุ่นในวารสารของสมาคมจักษุวิทยาญี่ปุ่น 8) ข้อมูลนี้มีความสำคัญเป็นข้อมูลพื้นฐานเกี่ยวกับการกระจายของเชื้อก่อโรคและผลการรักษาของโรคกระจกตาอักเสบจากเชื้อรา ในญี่ปุ่น
日本眼感染症学会 感染性角膜炎診療ガイドライン第3版作成委員会. 感染性角膜炎診療ガイドライン(第3版). 日眼会誌. 2023;127(10):863-913.
Dong LK, Krebs DB. An intracameral approach for recalcitrant fungal keratitis. Am J Ophthalmol Case Rep. 2022;25:101369.
Ler D, Pidro A, Pidro Miokovic A. Challenging case of treating fungal keratitis. Rom J Ophthalmol. 2022;66(1):69-74.
Todokoro D, Miyakubo T, Komori A, et al. Successful Management of Fungal Keratitis by Alternaria alternata Complicating Mooren’s Ulcer. Case Rep Ophthalmol. 2023;14:153-158.
Chen L, Dahshan D, Mauger T. Fungal keratitis after amniotic membrane placement. Am J Ophthalmol Case Rep. 2024;33:101972.
Reiber MA, Touleyrou L. Not All Fungi and Games: An Unusual Case of Fungal Keratitis in Michigan. Cureus. 2025;17(9):e92251.
Achten R, Dreesbach M, et al. Photoactivated Chromophore for Keratitis-Corneal Cross-linking (PACK-CXL )—A Scoping Review Based on Preclinical Studies. Transl Vis Sci Technol. 2024.
井上幸次, 大橋裕一, 鈴木崇, 下村嘉一, 福田昌彦, 外園千恵, 他; 真菌性角膜炎多施設スタディグループ. 真菌性角膜炎に関する多施設共同前向き観察研究—患者背景・臨床所見・治療・予後の現況—. 日眼会誌. 2016;120:5-16.
Prajna NV, Krishnan T, Mascarenhas J, Rajaraman R, Prajna L, Srinivasan M, et al; Mycotic Ulcer Treatment Trial Group. The Mycotic Ulcer Treatment Trial: a randomized trial comparing natamycin vs voriconazole. JAMA Ophthalmol. 2013;131(4):422-429.