ไมโครสปอริเดียเป็นเชื้อราที่สร้างสปอร์ ต้องอาศัยในเซลล์เจ้าบ้าน ประมาณ 15 ชนิดจาก 1200 ชนิดที่ติดเชื้อในมนุษย์
การติดเชื้อที่ตามีสองรูปแบบ: ชนิดเยื่อบุตาอักเสบ ร่วมกระจกตา อักเสบ (พบบ่อยในผู้มีภูมิคุ้มกันบกพร่อง) และชนิดกระจกตา ชั้นสโตรมาอักเสบ (พบบ่อยในผู้มีภูมิคุ้มกันปกติ)
มักถูกวินิจฉัยผิดเป็นกระจกตา อักเสบจากเริม และการใช้สเตียรอยด์ ทำให้การติดเชื้อเรื้อรังและแย่ลง
วินิจฉัยโดยการย้อมสีพิเศษของเศษขูดกระจกตา (เช่น modified Ziehl-Neelsen, calcofluor white) หรือกล้องจุลทรรศน์คอนโฟคัล
ชนิดเยื่อบุผิวตอบสนองดีต่อยาหยอดตา voriconazole หรือการขูดเยื่อบุผิว ชนิดสโตรมาอาจต้องปลูกถ่ายกระจกตา เพื่อรักษาหากการรักษาด้วยยาไม่ได้ผล
การสัมผัสน้ำ คอนแทคเลนส์ การผ่าตัดกระจกตา ก่อนหน้า และการใช้สเตียรอยด์ เป็นปัจจัยเสี่ยงหลัก
ไมโครสปอริเดีย (Microsporidia) เป็นเชื้อราที่สร้างสปอร์ ต้องอาศัยในเซลล์เจ้าบ้าน ก่อนหน้านี้ถูกจัดเป็นโปรโตซัว แต่การวิเคราะห์ทางพันธุกรรมจัดประเภทใหม่เป็นเชื้อราที่มีความเชี่ยวชาญสูง ซึ่งคงออร์แกเนลล์ที่มาจากไมโทคอนเดรีย (ไมโทโซม) รู้จักประมาณ 1200 ชนิด ในจำนวนนี้ 15 ชนิดเกี่ยวข้องกับการติดเชื้อในมนุษย์
การติดเชื้อที่ตามีภาพทางคลินิกที่แตกต่างกันสองแบบ ชนิดเยื่อบุตาอักเสบ ร่วมกระจกตา อักเสบ (keratoconjunctivitis) พบบ่อยในผู้มีภูมิคุ้มกันบกพร่อง โดยเฉพาะผู้ป่วย HIV/AIDS ที่มีจำนวนเซลล์ CD4+ ต่ำ ชนิดกระจกตา ชั้นสโตรมาอักเสบ (stromal keratitis) เป็นลักษณะของการติดเชื้อในผู้มีภูมิคุ้มกันปกติ
ในการศึกษาผู้ป่วยกระจกตา อักเสบจากเชื้อจุลินทรีย์ 4822 รายในอินเดีย พบ 19 ราย (0.4%) เป็นกระจกตาอักเสบจากไมโครสปอริเดีย รายงานเพิ่มขึ้นทั่วโลก โดยเฉพาะในเอเชียตะวันออกเฉียงใต้ ในญี่ปุ่น มีรายงานผู้ป่วยที่เดินทางกลับจากเอเชียตะวันออกเฉียงใต้ชั่วคราว และผู้ป่วยที่ไม่มีประวัติเดินทางเนื่องจากการปนเปื้อนในดิน เมื่อเร็วๆ นี้ มีรายงานกลุ่มผู้ป่วยที่เกี่ยวข้องกับการสัมผัสน้ำในสหรัฐอเมริกา 2)
Q
กระจกตาอักเสบจากไมโครสปอริเดียสามารถเกิดในผู้มีภูมิคุ้มกันปกติได้หรือไม่?
A
ได้ สามารถเกิดในผู้มีภูมิคุ้มกันปกติได้ ในผู้ป่วยเหล่านี้ โรคมักแสดงเป็นชนิดกระจกตา ชั้นสโตรมาอักเสบ โดยมีปัจจัยเสี่ยงเช่น การสัมผัสน้ำหรือดิน การใช้คอนแทคเลนส์ การผ่าตัดกระจกตา ก่อนหน้า รายงานผู้ป่วยในผู้มีภูมิคุ้มกันปกติเพิ่มขึ้นทั่วโลกในช่วงไม่กี่ปีที่ผ่านมา
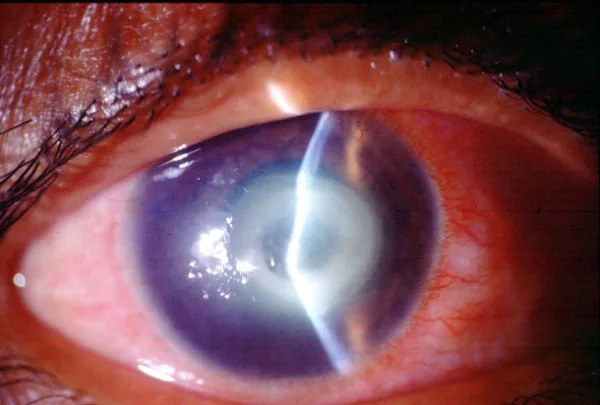
ภาพ Microsporidia Geeta K Vemuganti, Prashant Garg, Savitri Sharma, Joveeta Joseph, et al. Is Microsporidial keratitis an emerging cause of stromal keratitis? – a case series study 2005 Aug 17 BMC Ophthalmol. 2005 Aug 17; 5:19 Figure 2. PM
CI D: PMC1200253. License: CC BY.
อาการหลัก ได้แก่ ตาแดง รู้สึกมีสิ่งแปลกปลอม กลัวแสง (แสบตา) และสายตาลดลง ในชนิดเยื่อบุตาอักเสบ ร่วมกระจกตา อักเสบ อาจมีเพียงอาการระคายเคืองเล็กน้อย 5) ในชนิดกระจกตา สโตรมาอักเสบ อาการจะค่อยเป็นค่อยไป และมักใช้เวลาหลายเดือนถึงมากกว่าหนึ่งปีตั้งแต่เริ่มมีอาการจนถึงการมาพบแพทย์ 6)
ภาพทางคลินิกแตกต่างกันอย่างมากระหว่างชนิดเยื่อบุตาอักเสบ ร่วมกระจกตา อักเสบและชนิดกระจกตา สโตรมาอักเสบ
ชนิดเยื่อบุตาอักเสบร่วมกระจกตาอักเสบ
รอยโรคเยื่อบุผิวแบบจุดหลายจุด : รอยโรคเยื่อบุผิวนูนหยาบ รูปกลมถึงรี ปรากฏแบบหลายจุด 1) การย้อมฟลูออเรสซีน แสดงการติดสีที่แปรผัน
เยื่อบุตาอักเสบ ชนิดไม่มีหนองเยื่อบุตา แดงเล็กน้อยถึงปานกลาง โดยมีปฏิกิริยาแบบปุ่มหรือฟอลลิเคิล
การแทรกซึมใต้เยื่อบุผิว : อาจพัฒนาเป็นรูปเหรียญ (nummular) หรือรูปจาน 1)
ชนิดกระจกตาสโตรมาอักเสบ
การแทรกซึมแบบเม็ดหลายจุด : การแทรกซึมแบบเม็ดละเอียดสีขาวกระจายในสโตรมากระจกตา บางครั้งมีลักษณะคล้ายผลึก 7)
การดำเนินโรคช้า : รอยโรคค่อยๆ ขยายใหญ่และรวมตัวกัน ดำเนินเข้าสู่ศูนย์กลางแบบสู่ศูนย์กลาง 7)
กระจกตา บวมและรอยพับของเยื่อเดสเซเมท กระจกตา 1)
การแทรกซึมแบบเม็ดหลายจุดภายในเยื่อบุกระจกตา เป็นลักษณะเฉพาะของโรคนี้ และสิ่งสำคัญคือต้องแยกจากรอยโรคใต้เยื่อบุผิวหลายจุดจากอะดีโนไวรัส หากพบรอยโรคเม็ดในเยื่อบุกระจกตา ในผู้ป่วยที่มีประวัติเดินทางไปเอเชียตะวันออกเฉียงใต้ ควรนึกถึงโรคนี้และทำการขูดเยื่อบุผิว
ในผู้ป่วยโรคเยื่อบุตาอักเสบ ร่วมกับกระจกตา อักเสบชนิดคีราโตคอนจังคติไวติส มีรายงานกรณีที่เกิดการอักเสบของเอ็นโดทีเลียมกระจกตา ที่มีกลไกทางภูมิคุ้มกัน หลังจากที่ชนิดเยื่อบุผิวหายไป 1) สิบสองวันหลังการตรวจครั้งแรก มีการลดลงอย่างรุนแรงของการมองเห็น (20/400) กระจกตา บวม และมีตะกอนกระจายที่ผิวด้านหลังของกระจกตา ซึ่งดีขึ้นอย่างรวดเร็วด้วยยาหยอดตาสเตียรอยด์
สปีชีส์หลักของไมโครสปอริเดียที่เกี่ยวข้องกับการติดเชื้อที่ตาในมนุษย์แสดงไว้ด้านล่าง
Encephalitozoon hellem : สปีชีส์หลักที่ทำให้เกิดโรคเยื่อบุตาอักเสบ ร่วมกับกระจกตา อักเสบ พบในนกEncephalitozoon cuniculi : ทำให้เกิดโรคเยื่อบุตาอักเสบ ร่วมกับกระจกตา อักเสบและการติดเชื้อแบบแพร่กระจายVittaforma corneae : สปีชีส์สำคัญที่ทำให้เกิดการติดเชื้อที่กระจกตา Nosema ocularum : เกี่ยวข้องกับการติดเชื้อที่ตา
ภาวะภูมิคุ้มกันบกพร่อง : เอชไอวี/เอดส์ (โดยเฉพาะจำนวนเซลล์ที CD4+ น้อยกว่า 100/มม.³) เป็นปัจจัยเสี่ยงที่ใหญ่ที่สุดการสัมผัสน้ำ : ทะเลสาบน้ำจืด บ่อน้ำพุร้อน สระว่ายน้ำ จาก 15 รายในสหรัฐอเมริกา 10 รายมีประวัติสัมผัสสิ่งแวดล้อม เกี่ยวข้องกับการดำน้ำลึกในทะเลสาบ การล่าเป็ดในหนองน้ำ และการว่ายน้ำในบ่อน้ำจืด 2) หลังการผ่าตัดกระจกตา : มีรายงานกรณีหลังการทำ Trans-PRK 6) , LASIK และการปลูกถ่ายกระจกตา 7) การใช้สเตียรอยด์ : นอกเหนือจากยาหยอดตาสเตียรอยด์ เฉพาะที่ การฉีดสเตียรอยด์ เข้าในวุ้นตา ก็อาจเป็นปัจจัยเสี่ยงได้เช่นกัน 5) การใส่คอนแทคเลนส์ : เพิ่มโอกาสสัมผัสกับน้ำที่ปนเปื้อนการสัมผัสดิน/โคลน : มีรายงานกรณีที่เกี่ยวข้องกับกีฬาเช่นรักบี้
Q
การสัมผัสสิ่งแวดล้อมใดบ้างที่เป็นปัจจัยเสี่ยง?
A
การสัมผัสน้ำในทะเลสาบน้ำจืด บ่อน้ำ แม่น้ำ น้ำพุร้อน และสระว่ายน้ำเป็นปัจจัยเสี่ยงที่สำคัญ ในการรวบรวมผู้ป่วยในรัฐจอร์เจีย สหรัฐอเมริกา พบประวัติการสัมผัสน้ำ เช่น การว่ายน้ำในทะเลสาบ กิจกรรมในหนองน้ำ หรือการใช้น้ำบ่อ ใน 10 จาก 15 ราย 2) การสัมผัสดินหรือโคลนก็เป็นความเสี่ยงเช่นกัน
ไมโครสปอริเดียกระจายอยู่ทั่วไปในน้ำจืด เมื่อจุ่มใบหน้าหรือตาในน้ำจืด เช่น บ่อน้ำ ทะเลสาบ หรือน้ำพุร้อน ควรพิจารณาใช้แว่นตาป้องกัน ในการจัดการคอนแทคเลนส์ หลีกเลี่ยงการใช้น้ำประปา และใช้น้ำยาทำความสะอาดเฉพาะ ผู้ป่วยหลังการผ่าตัดกระจกตา ควรระมัดระวังเป็นพิเศษเกี่ยวกับการสัมผัสน้ำ
สงสัยโรคกระจกตาอักเสบจากไมโครสปอริเดีย เมื่อกระจกตา อักเสบที่เพาะเชื้อไม่ขึ้นไม่ตอบสนองต่อการรักษาด้วยยาปฏิชีวนะแบบดั้งเดิม 3) การตรวจพบสปอร์เป็นสิ่งจำเป็นสำหรับการวินิจฉัยที่แน่นอน
การย้อมสีโดยใช้การขูดกระจกตา เป็นพื้นฐานของการวินิจฉัย เพื่อประมาณเชื้อก่อโรค ควรใช้การตรวจสเมียร์ร่วมกับการเพาะเชื้อ แนะนำให้ทำการตรวจก่อนให้ยาปฏิชีวนะ
ต่อไปนี้เป็นวิธีการย้อมสีหลักที่มีประโยชน์ในการตรวจหาสปอร์
วิธีการย้อมสี ลักษณะการย้อมสีสปอร์ คุณสมบัติ Modified Ziehl-Neelsen สีแดง ชัดเจนบนพื้นหลังที่เป็นกรด Calcofluor white เรืองแสงสีเขียว จับกับผนังไคติน Chromotrope 2R สีแดงสด สามารถเห็นโครงสร้างคล้ายแถบได้
นอกจากนี้ยังใช้การย้อมแกรม (บวก), การย้อม Giemsa, การย้อมม่านตา ยึดติดส่วนปลาย, และการตรวจโดยตรงด้วย KOH 6) ในการตรวจทางพยาธิวิทยาเนื้อเยื่อ สามารถเห็นสปอร์สีแดงด้วยการย้อม Masson’s trichrome 6)
กล้องจุลทรรศน์คอนโฟคัลในสิ่งมีชีวิต (IVCM) มีประโยชน์เป็นเครื่องมือช่วยวินิจฉัยแบบไม่รุกล้ำ ลักษณะเฉพาะคือพบโครงสร้างรูปไข่สะท้อนแสงสูงจำนวนมากขนาดเส้นผ่านศูนย์กลางประมาณ 5 ไมโครเมตรกระจายอยู่ในสโตรมาของกระจกตา 7) ยังใช้ในการตรวจหาเชื้อก่อโรคก่อนผ่าตัด 7) และติดตามผลการรักษา 3)
การตรวจ PCR : PCR จำเพาะชนิดสามารถระบุสกุล Encephalitozoon ในระดับโมเลกุลได้ อย่างไรก็ตาม PCR ยังตรวจพบ DNA ของเชื้อที่ตายแล้ว ดังนั้นต้องระมัดระวังในการแปลผลกล้องจุลทรรศน์อิเล็กตรอนแบบส่องผ่าน (TEM) : เป็นมาตรฐานทองคำในการระบุไมโครสปอริเดีย แต่มีค่าใช้จ่ายสูง ใช้เวลานาน และไม่เหมาะสำหรับการวินิจฉัยประจำวันการตัดชิ้นเนื้อกระจกตา : พิจารณาเมื่อเพาะเชื้อให้ผลลบและไม่ตอบสนองต่อการรักษาตามประสบการณ์ 3) การเก็บตัวอย่างจากขอบของรอยแทรกซึมช่วยเพิ่มอัตราการตรวจพบเชื้อที่มีชีวิต 8)
ไมโครสปอริเดียเป็นปรสิตที่ต้องอาศัยภายในเซลล์และไม่เจริญในอาหารเลี้ยงเชื้อทั่วไป ดังนั้นการเพาะเชื้อมักให้ผลลบ 7)
การวินิจฉัยแยกโรคที่สำคัญ ได้แก่ โรคกระจกตา อักเสบจากเฮอร์ปีส์, โรคกระจกตาอักเสบจากอะแคนทามีบา , โรคกระจกตาอักเสบจากเชื้อรา , และโรคกระจกตา อักเสบแบบจุดตื้นของไทเกสัน 2) ไมโครสปอริเดียจัดร่วมกับปรสิตเช่นอะแคนทามีบาเป็นเชื้อก่อโรคกระจกตา ที่ไม่ใช่แบคทีเรีย 8)
Q
การทดสอบใดมีประสิทธิภาพมากที่สุดในการวินิจฉัยโรคกระจกตาอักเสบจากไมโครสปอริเดียอย่างแน่ชัด?
A
การตรวจพบสปอร์โดยการย้อมสีพิเศษ (เช่น modified Ziehl-Neelsen, calcofluor white) จากเศษขูดกระจกตา หรือชิ้นเนื้อกระจกตา เป็นสิ่งจำเป็นสำหรับการวินิจฉัยที่แน่ชัด กล้องจุลทรรศน์คอนโฟคอล สามารถตรวจพบโครงสร้างคล้ายสปอร์แบบไม่รุกล้ำ และมีประโยชน์เป็นเครื่องมือช่วยวินิจฉัย 7) กล้องจุลทรรศน์อิเล็กตรอนแบบส่องผ่านเป็นมาตรฐานทองคำ แต่ไม่เหมาะสำหรับการวินิจฉัยประจำวัน
ไม่มีแนวทางการรักษาที่เป็นมาตรฐานสำหรับโรคกระจกตาอักเสบจากไมโครสปอริเดีย และการรักษาจะดำเนินการตามชนิดและความรุนแรงของโรค
การรักษาชนิดเยื่อบุผิว
การขูดเยื่อบุผิว : รวมการวินิจฉัยและการรักษาเข้าด้วยกัน กำจัดสปอร์ภายในเยื่อบุผิวออกทางกายภาพ
ยาหยดตา voriconazole 1-2% : มีรายงานประสิทธิภาพสูงเมื่อใช้เป็นยาเดี่ยว 2) โดยเฉลี่ยประมาณ 40 วันในการทำให้โรคสงบในทุกราย 2)
ยาหยดตา fluoroquinolone : การใช้ยาเดี่ยวเช่น moxifloxacin ก็มีประสิทธิภาพ โดยมีรายงานการสงบของโรคใน 99% ของกรณี
การสังเกตอาการ : ในผู้ที่มีภูมิคุ้มกันปกติ อาจหายได้เอง
การรักษาชนิดสโตรมา
ยาหยดตา voriconazole + albendazole รับประทาน : มีรายงานการหายของความขุ่นในสโตรมาอย่างสมบูรณ์หลังจากใช้ร่วมกัน 4 สัปดาห์ 3)
PHMB + chlorhexidine + fluconazole : ได้ผลในการทำให้โรคสงบด้วยการใช้ร่วมกันของ PHMB 0.04%, chlorhexidine 0.04% และ fluconazole 0.3% 4)
ยาหยดตา fumagillin : หายขาดโดยไม่กลับเป็นซ้ำด้วยขนาดสูง 2 มก./มล. และค่อยๆ ลดขนาดลงเป็นเวลา 2 ปี 7)
การปลูกถ่ายกระจกตา เพื่อการรักษาPKP และ DALK 6) 7)
โรคกระจกตาอักเสบจากไมโครสปอริเดีย ชนิดสโตรมามักดื้อต่อการรักษา ในการศึกษาแบบรวมกลุ่มผู้ป่วยจำนวนมาก 25 ใน 34 ราย (73.5%) จำเป็นต้องปลูกถ่ายกระจกตา 4) ในทางกลับกัน ในช่วงไม่กี่ปีที่ผ่านมา มีการสะสมรายงานผู้ป่วยที่หายขาดด้วยการรักษาด้วยยาแบบประคับประคองเท่านั้น 3) 4) หากรอยโรคดำเนินไปอย่างช้าๆ และไม่มีภาวะแทรกซ้อนทางตา การรักษาด้วยยาอย่างอดทนต่อไปก็เป็นทางเลือกหนึ่ง 4)
มีการชี้ให้เห็นว่าการขูดเยื่อบุผิวอาจช่วยเพิ่มการซึมผ่านของยาและช่วยในการรักษา ไม่เพียงแต่ในชนิดเยื่อบุผิวเท่านั้น แต่ยังรวมถึงชนิดเนื้อเยื่อชั้นลึกด้วย 4)
Q
โรคกระจกตาอักเสบชนิดเนื้อเยื่อชั้นลึกจากไมโครสปอริเดียมสามารถรักษาให้หายได้ด้วยยาเพียงอย่างเดียวหรือไม่?
A
มีรายงานผู้ป่วยหลายรายที่หายขาดด้วยยาเพียงอย่างเดียว มีกรณีที่หายขาดด้วยยาหยดตาโวริโคนาโซลร่วมกับอัลเบนดาโซลชนิดรับประทาน 3) หรือ PHMB ร่วมกับคลอเฮกซิดีน ร่วมกับฟลูโคนาโซล ร่วมกับอัลเบนดาโซลชนิดรับประทาน 4) อย่างไรก็ตาม ในการรวบรวมผู้ป่วยจำนวนมาก ประมาณ 74% ต้องได้รับการปลูกถ่ายกระจกตา ซึ่งแสดงให้เห็นว่ากรณีที่ไม่ตอบสนองต่อการรักษาด้วยยานั้นไม่ใช่เรื่องแปลก
การติดเชื้อไมโครสปอริเดียมเกิดขึ้นผ่านสปอร์ที่ทนทานต่อสิ่งแวดล้อม ขนาดของสปอร์อยู่ระหว่าง 1-4 ไมโครเมตร ขึ้นอยู่กับชนิด
ในการบุกรุกเซลล์เจ้าบ้าน ไมโครสปอริเดียมใช้ท่อขั้ว (polar tubule) ที่เป็นลักษณะเฉพาะ การเปลี่ยนแปลงความดันออสโมติกภายในสปอร์ทำให้ท่อขั้วพลิกกลับและยืดออก เจาะทะลุเยื่อหุ้มเซลล์เจ้าบ้านที่อยู่ติดกัน เนื้อหาของสปอร์ (สปอโรพลาสซึม) ถูกฉีดเข้าไปในไซโทพลาซึมของเซลล์เจ้าบ้านผ่านท่อขั้ว
หลังจากเข้าสู่เซลล์เจ้าบ้าน ไมโครสปอริเดียมจะเพิ่มจำนวนภายในเซลล์และเต็มไปด้วยไซโทพลาซึม เมื่อสปอร์เจริญเต็มที่ เซลล์เจ้าบ้านจะสลายตัว ปล่อยสปอร์ใหม่ออกสู่บริเวณโดยรอบ สปอร์ที่ปล่อยออกมาจะแพร่กระจายไปยังเซลล์ข้างเคียงหรือสิ่งแวดล้อมภายนอก ทำให้การติดเชื้อขยายวงกว้างขึ้น
เส้นทางการติดเชื้อสู่ผิวตายังไม่เป็นที่เข้าใจอย่างสมบูรณ์ สันนิษฐานว่ามีการสัมผัสโดยตรงกับน้ำที่ปนเปื้อน หรือการปลูกเชื้อผ่านการบาดเจ็บที่ผิวตา ไมโครสปอริเดียมอาจคงอยู่ในสภาวะแฝงในโฮสต์และกลับมาทำงานอีกครั้งเมื่อภูมิคุ้มกันบกพร่อง มีรายงานการแพร่เชื้อหลังการปลูกถ่ายผ่านกระจกตา จากผู้บริจาคด้วย
การป้องกันของโฮสต์ต่อการติดเชื้อไมโครสปอริเดียมเกี่ยวข้องกับทั้งภูมิคุ้มกันแบบเซลล์และภูมิคุ้มกันแบบฮิวเมอรัล 5) การใช้สเตียรอยด์ เฉพาะที่ (รวมถึงยาหยอดตาและการฉีดเข้าแก้วตา) จะกดภูมิคุ้มกันเฉพาะที่และอาจส่งเสริมการเกิดโรคกระจกตาอักเสบจากไมโครสปอริเดีย มในฐานะการติดเชื้อฉวยโอกาส 5) นอกจากนี้ ไซโคลสปอริน ยังแสดงให้เห็นในการทดลองว่าสามารถปรับเปลี่ยนการตอบสนองทางภูมิคุ้มกันต่อไมโครสปอริเดียม 5)
ในชนิดเนื้อเยื่อชั้นลึก พบสปอร์จำนวนมากระหว่างชั้นคอลลาเจนของสโตรมาของกระจกตา และพบโครงสร้างที่เล็กกว่าเล็กน้อยภายในเซลล์กระจกตา (เคอราโทไซต์) 3) ปฏิกิริยาการอักเสบค่อนข้างเล็กน้อย ซึ่งสะท้อนถึงการดำเนินโรคที่ช้า
หลักฐานเกี่ยวกับการวินิจฉัยและการรักษาโรคกระจกตาอักเสบจากไมโครสปอริเดีย มส่วนใหญ่อิงจากรายงานผู้ป่วยและการรวบรวมจำนวนน้อย ไม่มีการศึกษาไปข้างหน้าขนาดใหญ่ ด้านล่างนี้คือข้อค้นพบที่น่าสนใจในปีที่ผ่านมา
Huang AS และคณะ (2021) รายงานผู้ป่วยโรคกระจกตาอักเสบจากไมโครสปอริเดีย 15 รายที่สะสมในช่วง 10 ปีในรัฐจอร์เจีย สหรัฐอเมริกา2) ผู้ป่วยทุกรายเป็นผู้ที่มีภูมิคุ้มกันปกติ และยืนยันประวัติการสัมผัสน้ำจืดใน 10 ราย การรักษาด้วยยาหยอดตา voriconazole 1-2% เพียงอย่างเดียวทำให้โรคสงบในทุกราย โดยระยะเวลาการรักษาเฉลี่ย 40.1 ± 17.1 วัน
Spena และคณะ (2023) รายงานผู้ป่วยโรคกระจกตา อักเสบชั้นสโตรมาจากไมโครสปอริเดียหลังการปลูกถ่ายกระจกตา 3 ราย7) ผู้ป่วยทุกรายได้รับการวินิจฉัยเบื้องต้นว่าเป็นโรคกระจกตา อักเสบจากเริม กล้องจุลทรรศน์คอนโฟคอล มีประโยชน์ในการตรวจหาเชื้อก่อโรคก่อนผ่าตัด และการรักษาหายโดยไม่กลับเป็นซ้ำทำได้โดยการปลูกถ่ายกระจกตา เพื่อรักษาและยาหยอดตา fumagilin (2 มก./มล., ขนาดสูงเริ่มต้นและลดลงทีละน้อยในระยะยาว)
Raghavan และคณะ (2022) รายงานการหายของโรคกระจกตา อักเสบชั้นสโตรมาจากไมโครสปอริเดียที่ได้รับการรักษาด้วยสเตียรอยด์ เป็นเวลา 9 เดือน โดยใช้ยา PHMB 0.04% + คลอเฮกซิดีน 0.04% + ฟลูโคนาโซล 0.3% ร่วมกับ albendazole ชนิดรับประทาน4) พวกเขาเสนอว่าการเพิ่มการซึมผ่านของยาโดยการขูดเยื่อบุผิวอาจมีส่วนช่วยในการรักษา
ในอนาคต ความท้าทายรวมถึงการกำหนดมาตรฐานความเข้มข้นที่เหมาะสมและระยะเวลาของการรักษาด้วย voriconazole เพียงอย่างเดียว การสร้างโปรโตคอลการวินิจฉัยแบบไม่รุกรานด้วยกล้องจุลทรรศน์คอนโฟคอล และการอธิบายความสัมพันธ์ทางระบาดวิทยาระหว่างปัจจัยสิ่งแวดล้อมรวมถึงการสัมผัสน้ำและการเกิดโรค เนื่องจากการจัดประเภทไมโครสปอริเดียใหม่เป็นเชื้อรา จึงจำเป็นต้องมีการประเมินประสิทธิภาพของยาต้านเชื้อราอย่างเป็นระบบด้วย
Chandran K, Tendolkar S, Kalra P, et al. Rare presentation of sequential epithelial microsporidiosis and endotheliitis. BMJ Case Rep. 2021;14:e237490.
Huang AS, Cho JS, Bertram BA. Microsporidial keratitis related to water exposure: a case series. Cureus. 2021;13(6):e15760.
Donovan CP, Margo CE, Espana EM. Stromal microsporidial keratitis successfully treated with medical therapy. Am J Ophthalmol Case Rep. 2021;23:101178.
Raghavan A, Raja DR, Venkatapathy N, et al. A case of stromal microsporidiosis: medical strategies employed for successful resolution. BMJ Case Rep. 2022;15:e246233.
Chou TY, Bansal J, Seidman R, et al. Bilateral microsporidial keratoconjunctivitis in a clinically healthy female receiving intravitreal steroid injections: associations and potential risk factors. Am J Ophthalmol Case Rep. 2022;27:101659.
Alabduljabbar M, Sirajuddin F, Maktabi A, et al. A rare microsporidial infection in lamellar corneal tissue, following transepithelial photorefractive keratectomy. Case Rep Ophthalmol. 2023;14:127-133.
Spena R, Bovone C, Ciarmatori N, et al. Microsporidial stromal keratitis in post-keratoplasty eyes. J Clin Med. 2023;12:3706.
American Academy of Ophthalmology. Bacterial Keratitis Preferred Practice Pattern. Ophthalmology. 2024;131(2):P95-P198.