角膜结膜炎型

微孢子虫角膜炎
一目了然的要点
Section titled “一目了然的要点”1. 什么是微孢子虫角膜炎?
Section titled “1. 什么是微孢子虫角膜炎?”微孢子虫(Microsporidia)是专性寄生的孢子形成真菌。曾归类为原虫,但基因分析将其重新归类为保留线粒体衍生细胞器(mitosome)的高度特化真菌。已知约1200种,其中15种与人类感染相关。
眼部感染有两种截然不同的临床表现。角膜结膜炎型多见于免疫缺陷者,尤其是CD4阳性T细胞计数低的HIV/AIDS患者。角膜基质炎型是免疫功能正常者感染的特征。
在印度一项对4822例微生物性角膜炎患者的研究中,19例(0.4%)为微孢子虫角膜炎。报告病例主要在东南亚呈增加趋势。日本也有从东南亚临时回国时发现的病例,以及无旅行史但由土壤污染诱发的病例。近年来,美国也报告了与水暴露相关的病例聚集2)。
免疫功能正常者也会患病。免疫功能正常者主要表现为角膜基质炎型,危险因素包括水暴露、土壤暴露、隐形眼镜佩戴、角膜手术后等。近年来,全球免疫功能正常者的报告正在增加。
2. 主要症状与临床所见
Section titled “2. 主要症状与临床所见”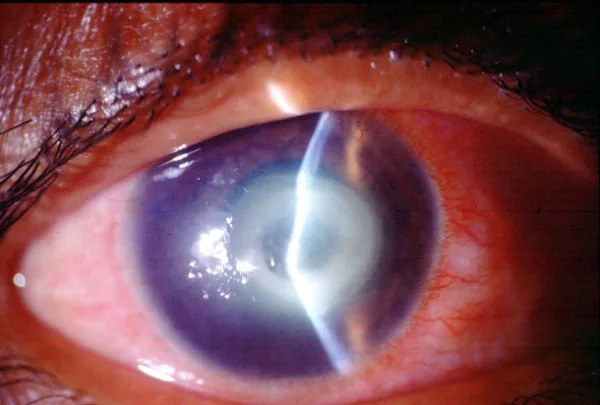
主要主诉为充血、异物感、畏光和视力下降。在角膜结膜炎型中,可能仅有轻度刺激感5)。在角膜基质炎型中,症状缓慢进展,从发病到就诊可能需要数月到一年以上6)。
角膜基质炎型
多灶性颗粒状浸润:白色细颗粒状浸润散在于角膜基质。有时呈结晶样外观7)。
缓慢进展:病变逐渐扩大并融合,向心性进展7)。
角膜水肿和Descemet膜皱襞:可能伴有基质水肿和角膜后沉着物1)。
角膜上皮内多发性颗粒状浸润是本病的特征性表现,与腺病毒引起的多发性角膜上皮下浸润的鉴别很重要。对于有东南亚旅行史的患者,如果发现角膜上皮内多发性颗粒状浸润,应考虑本病并进行上皮刮除。
在角膜结膜炎患者中,有报道称上皮型消退后继发免疫介导的角膜内皮炎1)。初诊12天后出现急剧视力下降(20/400)、角膜水肿和弥漫性角膜后沉着物,使用类固醇滴眼液后迅速改善。
3. 原因与风险因素
Section titled “3. 原因与风险因素”以下列出与人类眼部感染相关的主要微孢子虫种类。
- Encephalitozoon hellem:角膜结膜炎的主要病原种。从鸟类中检出。
- Encephalitozoon cuniculi:引起角膜结膜炎和播散性感染。
- Vittaforma corneae:角膜感染的重要病原种。
- Nosema ocularum:与眼部感染相关。
- 免疫缺陷:HIV/AIDS(尤其是CD4阳性T细胞计数<100/mm³)是最大的风险因素。
- 水暴露:淡水湖、池塘、温泉、游泳池。美国15例中有10例有环境暴露史,包括湖中水肺潜水、沼泽地猎鸭、淡水池游泳2)。
- 角膜手术后:Trans-PRK后6)、LASIK后、角膜移植后7)有发病案例。
- 类固醇使用:除局部类固醇滴眼液外,玻璃体内类固醇注射也可能成为风险因素5)。
- 隐形眼镜佩戴:增加与污染水的接触机会。
- 土壤/泥土暴露:也有来自橄榄球等运动的报道。
接触淡水湖泊、池塘、河流、温泉和游泳池是重要的风险因素。在美国佐治亚州的一个病例系列中,15例中有10例有湖水游泳、沼泽活动或使用井水等水接触史2)。接触土壤或泥土也是风险因素。
4. 诊断与检查方法
Section titled “4. 诊断与检查方法”当培养阴性的角膜炎对常规抗菌治疗无反应时,应怀疑微孢子虫角膜炎3)。确诊必须检测到孢子。
涂片镜检与染色方法
Section titled “涂片镜检与染色方法”角膜刮取物的染色是诊断的基础。建议结合涂片镜检和培养来鉴定致病菌。建议在抗菌药物使用前进行检查。
以下列出检测孢子有用的主要染色方法。
| 染色方法 | 孢子染色外观 | 特点 |
|---|---|---|
| 改良Ziehl-Neelsen染色 | 红色 | 在酸性背景下清晰可见 |
| Calcofluor white | 绿色荧光 | 靶向几丁质壁 |
| Chromotrope 2R | 鲜红色 | 也可观察到带状结构 |
其他使用的染色包括革兰染色(阳性)、吉姆萨染色、周边虹膜前粘连染色和KOH直接镜检6)。组织病理学上,Masson三色染色可识别红色孢子6)。
共聚焦显微镜
Section titled “共聚焦显微镜”活体共聚焦显微镜(IVCM)是一种有用的非侵入性诊断辅助手段。特征性表现为角膜基质内散在大量直径约5 µm的高反射卵圆形结构7)。它也用于术前病原体检测7)和治疗效果监测3)。
- PCR检测:种特异性PCR可在分子水平鉴定 Encephalitozoon 属。但PCR也能检测到死菌的DNA,因此解释结果时需谨慎。
- 透射电子显微镜(TEM):是鉴定微孢子虫的金标准,但成本高、耗时长,不适用于常规诊断。
- 角膜活检:当培养阴性且经验性治疗无效时考虑3)。从浸润边缘取样可提高活病原体的检出率8)。
微孢子虫是专性细胞内寄生虫,在标准培养基中不生长,因此培养检查通常为阴性7)。
重要的鉴别诊断包括疱疹性角膜炎、棘阿米巴角膜炎、真菌性角膜炎和Thygeson浅层点状角膜炎2)。微孢子虫与棘阿米巴等寄生虫一起被归类为非细菌性角膜病原体8)。
通过角膜刮取物或角膜活检组织的特殊染色(如改良Ziehl-Neelsen染色、calcofluor white染色)检测孢子是确诊所必需的。共聚焦显微镜可以无创检测孢子样结构,作为诊断辅助手段很有用7)。透射电子显微镜是金标准,但不适用于日常诊断。
5. 标准治疗方法
Section titled “5. 标准治疗方法”微孢子虫角膜炎尚无既定指南,治疗根据疾病类型和严重程度进行。
上皮型的治疗
上皮刮除:兼具诊断和治疗作用。物理去除上皮内的孢子。
伏立康唑1-2%滴眼液:单药治疗报告了很高的有效性2)。平均约40天后所有病例活动性消退2)。
氟喹诺酮类滴眼液:莫西沙星等单药治疗也有效,报告99%的病例消退。
观察:免疫功能正常者可能自行消退。
实质型的治疗
实质型微孢子虫角膜炎常治疗抵抗。在大规模病例系列中,34例中有25例(73.5%)需要角膜移植4)。然而,近年来仅通过保守药物治疗治愈的病例正在积累3)4)。如果病变缓慢进展且无眼部并发症,耐心继续药物治疗也是一种选择4)。
有研究指出,上皮刮除不仅对上皮型,而且对实质型也可能促进药物渗透并有助于愈合4)。
已有多个仅通过药物治疗治愈的病例报告。有使用伏立康唑滴眼液联合口服阿苯达唑3),以及PHMB+氯己定+氟康唑+口服阿苯达唑4)治愈的案例。然而,在大规模病例汇总中,约74%需要角膜移植,药物治疗无效的病例也不少见。
6. 病理生理学与详细发病机制
Section titled “6. 病理生理学与详细发病机制”微孢子虫感染通过具有环境抵抗力的孢子发生。孢子大小因种类而异,约为1至4微米,非常微小。
侵入宿主细胞时,微孢子虫使用其特有的极管。孢子内渗透压变化导致极管外翻并伸展,穿透邻近的宿主细胞膜。孢子内容物(孢子原质)通过极管注入宿主细胞质中。
侵入宿主细胞后,微孢子虫在细胞内增殖并充满细胞质。孢子成熟后,宿主细胞裂解,释放出新的孢子到周围。释放的孢子扩散到邻近细胞或外部环境,扩大感染。
眼表的感染途径尚未完全阐明。推测为直接接触污染水或外伤性接种到眼表。微孢子虫可能在宿主体内保持潜伏状态,并在免疫抑制时再激活。也有通过供体角膜移植后传播的报道。
宿主对微孢子虫感染的防御涉及细胞免疫和体液免疫5)。局部使用类固醇(不仅包括滴眼液,还包括玻璃体内注射)会抑制局部免疫,可能促进微孢子虫角膜炎作为机会性感染的发生5)。实验表明,环孢素也能调节对微孢子虫的免疫反应5)。
在角膜基质炎型中,角膜基质的胶原板层间存在大量孢子,角膜细胞(角膜基质细胞)内也可见稍小的结构3)。炎症反应相对轻微,反映了缓慢进展的病理过程。
7. 最新研究与未来展望
Section titled “7. 最新研究与未来展望”关于微孢子虫角膜炎诊断和治疗的证据主要基于病例报告和小规模病例汇总,缺乏大规模前瞻性研究。以下展示近年值得关注的发现。
Huang AS等人(2021)报告了美国佐治亚州10年间积累的15例微孢子虫角膜炎2)。所有病例均为免疫功能正常者,其中10例有淡水接触史。使用1-2%伏立康唑滴眼液单药治疗后,所有病例的活动性均消退,平均治疗时间为40.1±17.1天。
Spena等人(2023)报告了3例角膜移植术后发生的微孢子虫角膜基质炎7)。所有病例最初均被诊断为疱疹性角膜炎。活体共聚焦显微镜对术前病原体检测有用,通过治疗性角膜移植联合夫马洁林滴眼液(2 mg/mL,高剂量起始并长期逐渐减量)治愈,无复发。
Raghavan等人(2022)对一例接受9个月类固醇治疗的基质型微孢子虫角膜炎,使用PHMB 0.04%+氯己定0.04%+氟康唑0.3%三联疗法联合口服阿苯达唑,实现了完全消退4)。提示上皮刮除促进药物渗透可能有助于治愈。
未来的挑战包括:标准化伏立康唑单药治疗的最佳浓度和疗程,建立基于共聚焦显微镜的无创诊断方案,以及阐明包括水接触在内的环境因素与发病的流行病学关联。鉴于微孢子虫被重新归类为真菌,还需要系统评估抗真菌药物的疗效。
8. 参考文献
Section titled “8. 参考文献”
- Chandran K, Tendolkar S, Kalra P, et al. Rare presentation of sequential epithelial microsporidiosis and endotheliitis. BMJ Case Rep. 2021;14:e237490.
- Huang AS, Cho JS, Bertram BA. Microsporidial keratitis related to water exposure: a case series. Cureus. 2021;13(6):e15760.
- Donovan CP, Margo CE, Espana EM. Stromal microsporidial keratitis successfully treated with medical therapy. Am J Ophthalmol Case Rep. 2021;23:101178.
- Raghavan A, Raja DR, Venkatapathy N, et al. A case of stromal microsporidiosis: medical strategies employed for successful resolution. BMJ Case Rep. 2022;15:e246233.
- Chou TY, Bansal J, Seidman R, et al. Bilateral microsporidial keratoconjunctivitis in a clinically healthy female receiving intravitreal steroid injections: associations and potential risk factors. Am J Ophthalmol Case Rep. 2022;27:101659.
- Alabduljabbar M, Sirajuddin F, Maktabi A, et al. A rare microsporidial infection in lamellar corneal tissue, following transepithelial photorefractive keratectomy. Case Rep Ophthalmol. 2023;14:127-133.
- Spena R, Bovone C, Ciarmatori N, et al. Microsporidial stromal keratitis in post-keratoplasty eyes. J Clin Med. 2023;12:3706.
- American Academy of Ophthalmology. Bacterial Keratitis Preferred Practice Pattern. Ophthalmology. 2024;131(2):P95-P198.
