각막결막염형

미포자충 각막염
한눈에 보는 포인트
섹션 제목: “한눈에 보는 포인트”1. 미포자충 각막염이란?
섹션 제목: “1. 미포자충 각막염이란?”미포자충(Microsporidia)은 절대 기생성 포자 형성 진균입니다. 과거에는 원충으로 분류되었으나, 유전자 분석에 의해 미토콘드리아 유래 소기관(마이토좀)을 보유하는 고도로 특화된 진균으로 재분류되었습니다. 약 1200종이 알려져 있으며, 그중 15종이 인간 감염에 관여합니다.
안구 감염으로는 두 가지 명확히 다른 임상 양상이 있습니다. 각결막염형(keratoconjunctivitis)은 면역저하자, 특히 CD4 양성 T 세포 수가 감소한 HIV/AIDS 환자에 많습니다. 각막실질염형(stromal keratitis)은 면역정상자 감염의 특징으로 여겨집니다.
인도에서 시행된 미생물 각막염 환자 4822명의 검토에서 19명(0.4%)이 미포자충 각막염이었습니다. 동남아시아를 중심으로 보고 사례가 증가 추세에 있으며, 일본에서도 동남아시아에서 일시 귀국 중 발견된 증례나 해외 여행력 없이 토양 오염을 계기로 발병한 증례가 보고되었습니다. 최근 미국에서도 물 노출 관련 증례 집적이 보고되었습니다2).
면역정상자에게도 발병합니다. 면역정상자에서는 주로 각막실질염형을 나타내며, 물 노출, 토양 노출, 콘택트렌즈 착용, 각막 수술 후 등의 위험 인자가 관여합니다. 최근에는 면역정상자에서의 보고가 전 세계적으로 증가하고 있습니다.
2. 주요 증상과 임상 소견
섹션 제목: “2. 주요 증상과 임상 소견”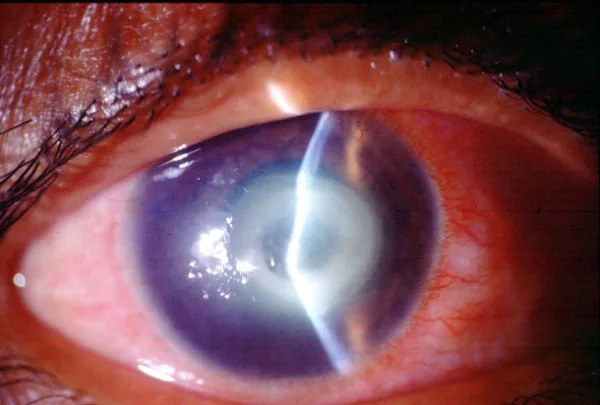
자각 증상
섹션 제목: “자각 증상”충혈, 이물감, 눈부심, 시력 저하가 주요 증상입니다. 각막결막염형에서는 경미한 자극감에 그칠 수 있습니다5). 각막실질염형에서는 증상이 서서히 진행되어 발병 후 수개월에서 1년 이상 지나서 내원하는 경우가 적지 않습니다6).
임상 소견
섹션 제목: “임상 소견”각막결막염형과 각막실질염형은 임상 양상이 크게 다릅니다.
각막실질염형
각막 상피 내에 다발하는 과립상 침윤이 본 질환의 특징적인 소견이며, 아데노바이러스에 의한 다발성 각막 상피하 침윤과의 감별이 중요합니다. 동남아시아 여행력이 있는 환자에서 각막 상피 내의 다발성 과립상 침윤이 관찰되면 본 질환을 고려하여 상피 소파술을 시행합니다.
각막결막염 환자에서 상피형이 소실된 후 면역매개 각막내피염이 속발한 증례가 보고되었다1). 초진 12일 후 급격한 시력 저하(20/400)와 각막 부종, 미만성 각막후침착물이 나타났으며, 스테로이드 점안으로 신속히 호전되었다.
3. 원인 및 위험 요인
섹션 제목: “3. 원인 및 위험 요인”원인 미생물
섹션 제목: “원인 미생물”인간의 눈 감염과 관련된 주요 미포자충 종은 다음과 같다.
- Encephalitozoon hellem: 각막결막염의 주요 원인 종. 조류에서 검출됨.
- Encephalitozoon cuniculi: 각막결막염 및 파종성 감염을 유발함.
- Vittaforma corneae: 각막 감염의 중요한 원인 종.
- Nosema ocularum: 눈 감염과 관련됨.
위험 요인
섹션 제목: “위험 요인”- 면역 결핍: HIV/AIDS(특히 CD4 양성 T 세포 수 100/mm³ 미만)가 가장 큰 위험 요인.
- 물 노출: 담수호, 연못, 온천, 수영장. 미국 15례 중 10례에서 환경 노출력이 있었으며, 호수 스쿠버 다이빙, 습지 오리 사냥, 담수 수영이 관련됨2).
- 각막 수술 후: Trans-PRK 후6), LASIK 후, 각막 이식 후7) 발병 사례가 있음.
- 스테로이드 사용: 국소 스테로이드 점안 외에도 유리체강내 스테로이드 주사가 위험 요인이 될 수 있음5).
- 콘택트렌즈 착용: 오염된 물과의 접촉 기회 증가가 관련됨.
- 토양/진흙 노출: 럭비 등의 스포츠로 인한 보고도 있음.
담수호, 연못, 강, 온천, 수영장 등의 물 노출이 중요한 위험 요인입니다. 미국 조지아주의 증례 집적에서는 15예 중 10예에서 호수 수영, 습지 활동, 우물물 사용 등의 물 노출력이 확인되었습니다2). 토양이나 진흙과의 접촉도 위험 요인입니다.
4. 진단 및 검사 방법
섹션 제목: “4. 진단 및 검사 방법”미포자충 각막염은 배양 음성 각막염이 기존 항균제 치료에 반응하지 않을 때 의심됩니다3). 확진을 위해서는 포자 검출이 필수적입니다.
도말 검경 및 염색법
섹션 제목: “도말 검경 및 염색법”각막 긁기 검체의 염색이 진단의 기본입니다. 원인균 추정을 위해 도말 검경과 배양 검사를 병용하는 것이 바람직합니다. 검사는 항균제 투여 전에 시행하는 것이 권장됩니다.
포자 검출에 유용한 주요 염색법은 다음과 같습니다.
| 염색법 | 포자 염색상 | 특징 |
|---|---|---|
| 변형 Ziehl-Neelsen 염색 | 적색 | 산성 배경에서 선명함 |
| Calcofluor white | 녹색 형광 | 키틴 벽 표적 |
| Chromotrope 2R | 선명한 적색 | 격벽 구조도 확인 가능 |
그 외 그람 염색(양성), Giemsa 염색, 주변 홍채 전방 유착 염색, KOH 직접 검경도 사용됩니다6). 조직병리에서는 Masson’s trichrome 염색으로 적색 포자를 확인할 수 있습니다6).
공초점 현미경
섹션 제목: “공초점 현미경”생체 공초점 현미경(IVCM)은 비침습적 진단 보조 도구로 유용합니다. 각막 실질 내에 직경 약 5 µm의 과반사 타원형 구조체가 다수 산재하는 소견이 특징적입니다7). 수술 전 병원체 검출7) 및 치료 효과 모니터링에도 사용됩니다3).
기타 검사
섹션 제목: “기타 검사”- PCR 검사: 종 특이적 PCR을 통해 Encephalitozoon 속의 분자 동정이 가능합니다. 그러나 PCR은 사균의 DNA도 검출하므로 결과 해석에 주의가 필요합니다.
- 투과 전자 현미경(TEM): 미포자충 동정의 gold standard이지만, 고비용·장시간 소요로 일상 진단에는 부적합합니다.
- 각막 생검: 배양 음성이고 경험적 치료에 반응하지 않는 경우 고려합니다3). 침윤 변연부에서 채취하면 생존 병원체 검출률이 높아집니다8).
미포자충은 절대 세포내 기생충으로 일반 배양 배지에서는 증식하지 않으므로 배양 검사는 음성인 것이 특징입니다7).
감별 진단으로 헤르페스 각막염, 아칸토아메바 각막염, 진균성 각막염, Thygeson 표층 점상 각막염이 중요합니다2). 미포자충은 아칸토아메바 등 기생충과 함께 비세균성 각막 병원체로 분류됩니다8).
각막 긁기 또는 각막 생검 조직의 특수 염색(modified Ziehl-Neelsen, calcofluor white 등)을 통한 포자 검출이 확진에 필요합니다. 공초점 현미경은 비침습적으로 포자 유사 구조를 검출할 수 있으며 진단 보조로 유용합니다7). 투과 전자 현미경은 금본위 기준이지만 일상 진단에는 실용적이지 않습니다.
5. 표준 치료법
섹션 제목: “5. 표준 치료법”미포자충 각막염에 대한 확립된 가이드라인은 없으며, 병형과 중증도에 따라 치료가 이루어집니다.
상피형의 치료
실질형의 치료
실질형 미포자충 각막염은 치료 저항성인 경우가 많습니다. 대규모 증례 집적에서는 34예 중 25예(73.5%)가 각막 이식을 필요로 했습니다4). 한편, 최근에는 보존적 약물 요법만으로 치유된 증례의 축적이 진행되고 있습니다3)4). 병변이 완만하게 진행되고 안 합병증이 없으면, 약물 요법을 인내심 있게 지속하는 것도 선택지가 됩니다4).
상피 소파술은 상피형뿐만 아니라 실질형에서도 약물 침투를 촉진하고 치유에 기여할 가능성이 있다고 지적되고 있습니다4).
약물 요법만으로 치유된 증례가 여러 건 보고되었습니다. 보리코나졸 점안액 + 경구 알벤다졸3) 및 PHMB + 클로르헥시딘 + 플루코나졸 + 경구 알벤다졸4)에 의한 치유 사례가 있습니다. 그러나 대규모 증례 집적에서는 약 74%가 각막 이식을 필요로 하였으며, 약물 요법에 불응하는 예도 적지 않습니다.
6. 병태생리학·상세한 발병 기전
섹션 제목: “6. 병태생리학·상세한 발병 기전”미포자충 감염은 환경 내성을 가진 포자를 통해 발생합니다. 포자의 크기는 종에 따라 1~4 µm로 미세합니다.
숙주 세포로의 침입에는 미포자충에 특유한 극관(polar tubule)이 사용됩니다. 포자 내 삼투압 변화로 극관이 반전·신장하여 인접한 숙주 세포막을 천공합니다. 극관을 통해 포자 내용물(포자형질)이 숙주 세포질 내로 주입됩니다.
숙주 세포에 침입한 미포자충은 세포 내에서 증식하여 세포질을 가득 채웁니다. 포자가 성숙하면 숙주 세포가 용해되어 새로운 포자가 주변으로 방출됩니다. 방출된 포자는 인접 세포나 외부 환경으로 확산되어 감염을 확대합니다.
안구 표면으로의 감염 경로는 완전히 밝혀지지 않았습니다. 오염된 물과의 직접 접촉, 외상성 안구 표면 접종이 추정됩니다. 미포자충은 숙주 내에서 잠복 상태를 유지하고 면역 결핍 시 재활성화될 가능성이 있습니다. 공여자 각막을 통한 이식 후 전파도 보고되었습니다.
미포자충 감염에 대한 숙주 방어에는 세포성 면역과 체액성 면역이 모두 관여합니다5). 스테로이드의 국소 사용(점안액뿐만 아니라 유리체내 주사 포함)은 국소 면역을 억제하여 기회 감염으로서의 미포자충 각막염 발병을 촉진할 수 있습니다5). 사이클로스포린도 실험적으로 미포자충에 대한 면역 반응을 조절하는 것으로 나타났습니다5).
각막 실질염형에서는 포자가 각막 실질의 콜라겐 층판 사이에 다수 존재하며, 각막 세포(각막 세포) 내에도 다소 작은 구조물이 인정됩니다3). 염증 반응은 비교적 경미하며, 완만한 진행의 병태를 반영하고 있습니다.
7. 최신 연구와 향후 전망
섹션 제목: “7. 최신 연구와 향후 전망”미포자충 각막염의 진단·치료에 관한 증거는 증례 보고·소수 증례 집적이 중심이며, 대규모 전향적 연구는 존재하지 않습니다. 아래에 최근 주목할 만한 소견을 제시합니다.
Huang AS 등(2021)은 미국 조지아주에서 10년간 축적된 미포자충 각막염 15예를 보고했습니다2). 모든 예는 면역 정상인이었으며, 10예에서 담수 노출력이 확인되었습니다. 1-2% 보리코나졸 점안액 단독 요법으로 모든 예에서 활동성 소실이 얻어졌고, 평균 치료 기간은 40.1±17.1일이었습니다.
Spena 등(2023)은 각막 이식 후 발생한 미포자충 각막 실질염 3예를 보고했습니다7). 모든 예가 처음에 헤르페스 각막염으로 진단되었습니다. 생체 공초점 현미경이 수술 전 병원체 검출에 유용했으며, 치료적 각막 이식과 푸마길린 점안액(2 mg/mL, 고용량 시작·장기 감량)으로 재발 없이 치유되었습니다.
Raghavan 등(2022)은 9개월간 스테로이드 치료를 받은 실질형 미포자충 각막염에 대해 PHMB 0.04%+클로르헥시딘 0.04%+플루코나졸 0.3% 3제 병용과 경구 알벤다졸로 완전 소실을 달성했습니다4). 상피 소파술에 의한 약물 침투 촉진이 치유에 기여했을 가능성을 시사합니다.
향후 과제는 보리코나졸 단독 요법의 최적 농도·투여 기간 표준화, 공초점 현미경을 이용한 비침습적 진단 프로토콜 확립, 수분 노출을 포함한 환경 요인과 발병 간 역학적 연관성 규명입니다. 미포자충이 진균으로 재분류된 점을 고려하여 항진균제의 체계적 유효성 평가도 요구됩니다.
8. 참고 문헌
섹션 제목: “8. 참고 문헌”
- Chandran K, Tendolkar S, Kalra P, et al. Rare presentation of sequential epithelial microsporidiosis and endotheliitis. BMJ Case Rep. 2021;14:e237490.
- Huang AS, Cho JS, Bertram BA. Microsporidial keratitis related to water exposure: a case series. Cureus. 2021;13(6):e15760.
- Donovan CP, Margo CE, Espana EM. Stromal microsporidial keratitis successfully treated with medical therapy. Am J Ophthalmol Case Rep. 2021;23:101178.
- Raghavan A, Raja DR, Venkatapathy N, et al. A case of stromal microsporidiosis: medical strategies employed for successful resolution. BMJ Case Rep. 2022;15:e246233.
- Chou TY, Bansal J, Seidman R, et al. Bilateral microsporidial keratoconjunctivitis in a clinically healthy female receiving intravitreal steroid injections: associations and potential risk factors. Am J Ophthalmol Case Rep. 2022;27:101659.
- Alabduljabbar M, Sirajuddin F, Maktabi A, et al. A rare microsporidial infection in lamellar corneal tissue, following transepithelial photorefractive keratectomy. Case Rep Ophthalmol. 2023;14:127-133.
- Spena R, Bovone C, Ciarmatori N, et al. Microsporidial stromal keratitis in post-keratoplasty eyes. J Clin Med. 2023;12:3706.
- American Academy of Ophthalmology. Bacterial Keratitis Preferred Practice Pattern. Ophthalmology. 2024;131(2):P95-P198.
