ชิ้นส่วนวงแหวนในกระจกตา (ICRS) คือชิ้นส่วนโค้งสังเคราะห์ที่วางไว้ที่ความลึกประมาณสองในสามของชั้นสโตรมากระจกตา (นอกบริเวณรับภาพส่วนกลาง) ถูกนำมาใช้ในปี 1987 เพื่อแก้ไขสายตาสั้น ปัจจุบันใช้เป็นการแทรกแซงเพื่อการรักษาโรคกระจกตา โป่งพอง เช่น โรคกระจกตา ทรงกรวยและกระจกตา โป่งพองหลังเลสิก
ICRS ทำหน้าที่เป็นตัวคั่นระหว่างชั้นกระจกตา การหดสั้นของความยาวส่วนโค้งส่วนกลาง (ผลการหดสั้นของส่วนโค้ง) เป็นสัดส่วนกับความหนาของอุปกรณ์ ผลลัพธ์คือส่วนกลางของผิวหน้าด้านหน้ากระจกตาแบน ลง ในขณะที่บริเวณรอบข้างที่ติดกับตำแหน่งฝังถูกดันไปข้างหน้า
ตามกฎของ Barraquer การเพิ่มเนื้อเยื่อบริเวณรอบนอกของกระจกตา จะทำให้ส่วนกลางแบนลง ICRS ใช้หลักการนี้ ยิ่งอุปกรณ์หนาและมีเส้นผ่านศูนย์กลางเล็กเท่าใด ผลการแก้ไขสายตายิ่งมากขึ้น
ICRS ไม่ใช่การรักษาที่ทำให้โรคกระจกตา รูปกรวยหายขาด แต่เป็นทางเลือกในการผ่าตัดเพื่อชะลอความจำเป็นในการปลูกถ่ายกระจกตา การใช้ร่วมกับการเชื่อมขวางกระจกตา (CXL ) สามารถเพิ่มผลในการหยุดการดำเนินโรคและให้ผลเสริมฤทธิ์กัน
Q
ICRS สามารถรักษาโรคกระจกตารูปกรวยให้หายขาดได้หรือไม่?
A
ICRS ไม่ใช่การรักษาที่ทำให้โรคกระจกตา รูปกรวยหายขาด เป็นการแทรกแซงทางศัลยกรรมที่มุ่งลดสายตาเอียง ไม่สม่ำเสมอและปรับปรุงการมองเห็น อย่างน้อยก็เพื่อชะลอความจำเป็นในการปลูกถ่ายกระจกตา การใช้ร่วมกับ CXL ช่วยหยุดการดำเนินโรค
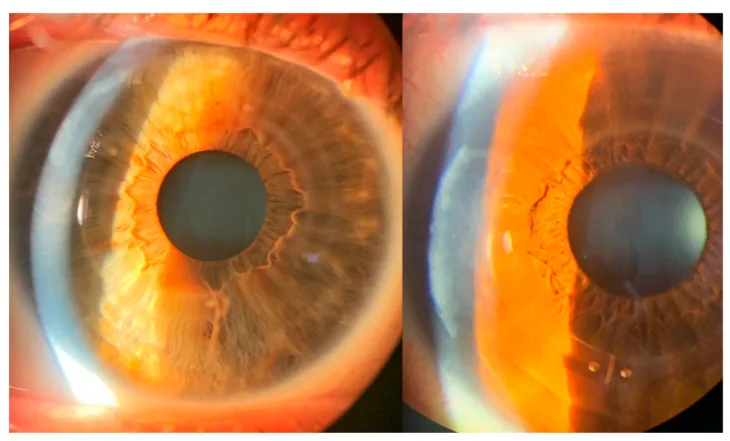
การสังเกต ICRS ภายในกระจกตาด้วยกล้องจุลทรรศน์ชนิดกรีด (หลังผ่าตัด) Faria-Correia F, et al. Limbal Corneal Incision for Intrastromal Corneal Ring Segment Implantation. Life (Basel). 2023 May 30; 13(6):1283. Figure 5. PM
CI D: PMC10302177. License: CC BY.
ภาพจากกล้องจุลทรรศน์ชนิดกรีดหลังผ่าตัดของผู้ป่วยสองรายแสดง ICRS ที่วางในสโตรมาส่วนปลายของกระจกตา และขอบแผลผ่าตัด โดยไม่มีสัญญาณของการอักเสบของกระจกตา สอดคล้องกับผลหลังผ่าตัดของวงแหวนภายในกระจกตา ที่กล่าวถึงในหัวข้อ “2. อาการหลักและอาการแสดงทางคลินิก”
ในโรคกระจกตา โป่งพอง ซึ่งเป็นข้อบ่งชี้สำหรับ ICRS จะมีอาการดังต่อไปนี้:
การมองเห็น ลดลงสายตาเอียง ไม่สม่ำเสมอและความคลาดเคลื่อนลำดับสูงเพิ่มขึ้นความยากในการแก้ไขด้วยแว่นตา : ต้องเปลี่ยนค่าสายตาบ่อยครั้ง ไม่สามารถปรับตัวเข้ากับเลนส์ได้แสงกระจาย แสงจ้า ภาพซ้อน : การเปลี่ยนแปลงทางแสงเนื่องจากรูปร่างกระจกตา ที่ไม่สม่ำเสมอการไม่ทนต่อคอนแทคเลนส์ : เลนส์ RGP หลุดง่าย รู้สึกมีสิ่งแปลกปลอมเพิ่มขึ้นกลัวแสง : ความไวต่อแสง
อาการมักเริ่มในวัยรุ่นหรืออายุ 20 ปี และการดำเนินโรคมักช้าลงเมื่ออายุประมาณ 30 ปี2)
ในโรคกระจกตา ทรงกรวย (keratoconus) จะพบการโป่งและบางลงของกระจกตา ส่วนกลางถึงกึ่งกลางด้านข้าง การตรวจภูมิประเทศกระจกตา (corneal topography) แสดงรูปแบบความโค้งที่เพิ่มขึ้น 1) การเปลี่ยนแปลงทางชีวกลศาสตร์ของกระจกตา เกิดขึ้นก่อนการเปลี่ยนแปลงรูปร่าง 1)
อาการแสดงที่จำเพาะ ได้แก่ เส้น Vogt (เส้นบางตามยาวในชั้นสโตรมาลึก), วงแหวน Fleischer (การสะสมของเหล็กในเยื่อบุผิวที่ฐานของกรวย), และแผลเป็นที่กระจกตา 2) การตรวจด้วยกล้องจุลทรรศน์ชนิดกรีด (slit-lamp) สามารถเห็นการโป่งและบางลงของกระจกตา จากส่วนกลางลงมาด้านล่าง
การตรวจภูมิประเทศหลังการใส่ ICRS แสดงให้เห็นการแบนราบโดยรวมของกระจกตา การเคลื่อนของยอดกระจกตา ไปยังศูนย์กลาง การคงสภาพความไม่เป็นทรงกลมของกระจกตา และการลดความไม่สม่ำเสมอของพื้นผิว
สาเหตุของโรคกระจกตา โป่งพอง (corneal ectasia) ซึ่งเป็นโรคที่บ่งชี้ในการใส่ ICRS นั้นมีหลายปัจจัย
การสลายคอลลาเจนของกระจกตา เป็นสาเหตุหลักของการบางลง 1) พบการเพิ่มขึ้นของเมทริกซ์เมทัลโลโปรตีเนส (MMP) และการลดลงของ TIMP 1) การเพิ่มขึ้นของ IL-6, TNF -α และ MMP-9 ในน้ำตากระตุ้นให้เกิดการตายของเซลล์เคอราโทไซต์ (keratocyte apoptosis) 1)
การขยี้ตา เป็นปัจจัยเสี่ยงหลักของโรคกระจกตา ทรงกรวย 1) มีความสัมพันธ์กับโรคภูมิแพ้ (ไข้ละอองฟาง หอบหืด กลาก เยื่อบุตาอักเสบจากภูมิแพ้ ตามฤดูกาล) 1)
โรคกระจกตา ทรงกรวยมักเป็นทั้งสองข้าง แต่ความรุนแรงอาจแตกต่างกันระหว่างตา เริ่มในวัยรุ่นและมีแนวโน้มหยุดหรือช้าลงเมื่ออายุประมาณ 30 ปี 2) หากไม่ได้รับการรักษา ประมาณ 20% ของผู้ป่วยจำเป็นต้องปลูกถ่ายกระจกตา 2)
ภาวะกระจกตาโป่งพอง หลัง LASIK อาจเกิดขึ้นได้เมื่อทำการผ่าตัดแก้ไขสายตาด้วยเลเซอร์บนกระจกตา ทรงกรวยที่แฝงอยู่ซึ่งไม่ได้รับการวินิจฉัยมาก่อน 1) การบางลงของชั้นสโตรมาที่เหลือและความอ่อนแอของโครงสร้างกระจกตา เป็นปัจจัยเกี่ยวข้อง
เพื่อป้องกันการลุกลามของโรคกระจกตา ทรงกรวย ควรหลีกเลี่ยงนิสัยการขยี้ตา หากมีเยื่อบุตาอักเสบจากภูมิแพ้ ควรใช้ยาต้านภูมิแพ้เพื่อควบคุมอาการคัน การตรวจรูปร่างกระจกตา เป็นประจำสามารถตรวจพบโรคได้ตั้งแต่ระยะแรก
ภาพตัดขวางของอุโมงค์ ICRS จาก OCT ส่วนหน้าดวงตา (AS-OCT) Nuzzi R, et al. Corneal Allogenic Intrastromal Ring Segment Implantation in Failed Synthetic Intracorneal Ring Segments. Am J Ophthalmol Case Rep. 2025 Mar 22; 38:102313. Figure 2. PM
CI D: PMC11984991. License: CC BY.
การสแกน
AS-OCT แนวขวางก่อนผ่าตัดแสดงบริเวณความหนาแน่นสูง (ลูกศรสีแดง) ซึ่งบ่งชี้ถึงพังผืดใต้เยื่อบุผิวที่ทางเข้าถุงด้านขมับ พร้อมกับโครงสร้างตัดขวางของอุโมงค์ ICRS ซึ่งสอดคล้องกับการประเมินตำแหน่งและความลึกของ ICRS ด้วย
AS-OCT ที่กล่าวถึงในหัวข้อ “4. การวินิจฉัยและวิธีการตรวจ”
สำหรับการวินิจฉัยโรคกระจกตา โป่งพอง (ectasia) แนะนำให้ใช้การตรวจภาพตัดขวางกระจกตา (การถ่ายภาพ Scheimpflug หรือ OCT ) ร่วมกับการประเมินคุณสมบัติทางชีวกลศาสตร์ของกระจกตา 3)
ดัชนีหลักที่จำเป็นสำหรับการประเมินก่อนการผ่าตัดแสดงไว้ด้านล่าง
ตัวชี้วัด ลักษณะ TBI (ดัชนีทางชีวกลศาสตร์จากการตรวจภาพตัดขวาง) ดัชนีรวมของสัณฐานวิทยาและชีวกลศาสตร์ มีประสิทธิภาพการวินิจฉัยสูง 3) CBI (ดัชนีทางชีวกลศาสตร์ Corvis) ดัชนีการตอบสนองการเสียรูปของกระจกตา ต่อการเป่าลม 3) SimK1/Ks ความโค้งของกระจกตา บนเส้นเมอริเดียนหลักที่แข็งแรงที่สุด SAI / SRI ความสมมาตรและความสม่ำเสมอของรูปทรงกระจกตา CRF (ปัจจัยความต้านทานกระจกตา ) สะท้อนความแข็งโดยรวมของกระจกตา 3)
เนื่องจากตัวชี้วัดเดี่ยวอาจให้ผลลบเท็จ จึงแนะนำให้ทำการคัดกรองอย่างครอบคลุมโดยใช้การตรวจภาพตัดขวางกระจกตา ร่วมกับการประเมินทางชีวกลศาสตร์ 3) ในโรคกระจกตา รูปกรวย (keratoconus) การเปลี่ยนแปลงทางชีวกลศาสตร์เกิดขึ้นก่อนการเปลี่ยนแปลงทางสัณฐานวิทยา จึงมีประโยชน์ในการตรวจพบตั้งแต่ระยะแรก 1)
OCT ส่วนหน้าของตา (เช่น CASIA) สามารถเก็บภาพตัดขวางและรูปร่างกระจกตา ได้ด้วยความละเอียดสูง (ประมาณ 10 ไมครอน) และมีความแม่นยำสูงในการตรวจจับบริเวณขุ่นมัว นอกจากนี้ยังมีประโยชน์ในการประเมินความลึกและตำแหน่งของ ICRS หลังการปลูกถ่าย
ในเด็กและวัยรุ่นที่เป็นโรคกระจกตา ทรงกรวย (keratoconus) อัตราการดำเนินโรคอาจรวดเร็ว 4) ในการทดลอง KERALINK ได้ศึกษาผลของการยับยั้งการดำเนินโรคด้วยการเชื่อมขวาง (cross-linking) ในผู้ป่วยอายุน้อย 4)
Q
จำเป็นต้องตรวจอะไรบ้างก่อนการผ่าตัด ICRS?
A
ก่อนการผ่าตัด จำเป็นต้องทำการตรวจภูมิประเทศกระจกตา (เช่น Pentacam) เพื่อวัดความโค้งของผิวหน้าด้านหน้าและด้านหลัง แผนที่ความหนาของกระจกตา และแผนที่ความสูง แนะนำให้ประเมินแบบครอบคลุมร่วมกับการประเมินชีวกลศาสตร์ของกระจกตา (TBI, CBI, CRF) สิ่งสำคัญคือต้องวัดความหนาของกระจกตา ในตำแหน่งที่จะใส่ห่วงด้วย OCT ส่วนหน้า และยืนยันว่ามีความหนาอย่างน้อย 450 ไมครอน
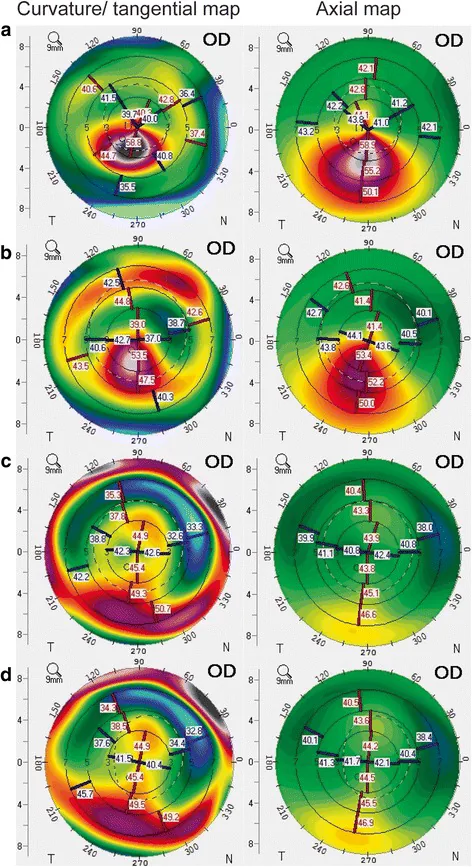
การเปลี่ยนแปลงของภูมิประเทศกระจกตาหลังการปลูกถ่าย ICRS ในโรคกระจกตาทรงกรวย (เปรียบเทียบก่อนและหลังผ่าตัด) Hashemian MN, et al. Corneal collagen cross-linking combined with intracorneal ring segment implantation for keratoconus treatment. BMC Ophthalmol. 2017 Dec 29; 17:270. Figure 2. PM
CI D: PMC5746954. License: CC BY.
ภูมิประเทศกระจกตา ของผู้ป่วยโรค
กระจกตา ทรงกรวยระดับปานกลางก่อนผ่าตัด (a) หลังปลูกถ่าย ICRS (b) หลัง tPRK +
CXL 3 เดือน (c) และ 6 เดือน (d) การปลูกถ่าย ICRS ทำให้บริเวณทรงกรวยแบนลงอย่างค่อยเป็นค่อยไป ซึ่งสอดคล้องกับการปรับปรุงรูปร่าง
กระจกตา (ผลของการทำให้ส่วนโค้งสั้นลง) หลังการปลูกถ่าย ICRS ซึ่งกล่าวถึงในหัวข้อ “5. วิธีการรักษามาตรฐาน”
ด้านล่างนี้คือลักษณะเฉพาะของผลิตภัณฑ์ ICRS หลัก
Intacs
รูปร่าง : หน้าตัดหกเหลี่ยม เส้นผ่านศูนย์กลางภายนอก 8.0 มม. และภายใน 6.8 มม.
ความหนา : 0.21 ถึง 0.45 มม. (เพิ่มขึ้นครั้งละ 0.05 มม.) เพื่อปรับผลการหักเหของแสง
Intacs SK
การรับรอง : เป็นผลิตภัณฑ์ ICRS สังเคราะห์ชนิดเดียวที่ได้รับการรับรองจาก FDA ของสหรัฐอเมริกา
Ferrara / KeraRings
หน้าตัด : รูปสามเหลี่ยม (ลดอาการกลัวแสง ด้วยเอฟเฟกต์ปริซึม).
บริเวณรับแสง : 4.5–6.0 มม. เล็กกว่า Intacs ดังนั้นผลการทำให้แบนจึงแรงกว่า.
ความยาวส่วนโค้ง : มีตัวเลือกหลากหลายตั้งแต่ 90° ถึง 355°.
ข้อบ่งใช้ : ใช้หลักในการแก้ไขค่าสายตาสำหรับโรคกระจกตา รูปกรวย.
CAIRS / CTAK
วัสดุ : มาจากเนื้อเยื่อกระจกตา ของผู้บริจาค (allograft).
ลักษณะเด่น : เข้ากันได้ทางชีวภาพสูง สามารถฝังในระดับตื้น (35–70%).
ข้อดี : ความเสี่ยงต่อการโผล่ การละลาย และการสร้างเส้นเลือดใหม่ในกระจกตา ต่ำกว่า ICRS สังเคราะห์.
CTAK
วิธีการสร้างช่องทางรวมถึงการผ่าแบบกลไกและวิธีเลเซอร์เฟมโตวินาที 1) ความลึกในการฝังมาตรฐานสำหรับ ICRS สังเคราะห์คือ 70–80% ของความหนากระจกตา ด้วยเลเซอร์เฟมโตวินาที ช่องจะถูกสร้างด้วยความลึกและเส้นผ่านศูนย์กลางที่แม่นยำตามแผนที่วัดความหนา 1) .
CAIRS สามารถฝังในระดับตื้นกว่า (35–70%) และคาดว่าจะให้ผลการทำให้แบนมากขึ้น 5) .
การฝัง ICRS มีข้อห้ามในกรณีต่อไปนี้: กรณีที่สามารถมองเห็นได้อย่างมีประโยชน์ด้วยคอนแทคเลนส์, อายุต่ำกว่า 21 ปี, กระจกตา ส่วนกลางขุ่น, ความหนากระจกตา น้อยกว่า 450 ไมครอนบริเวณที่วางแผนจะกรีด รวมถึงในโรค Pellucid marginal degeneration ที่มีการบางมาก.
การเปลี่ยนแปลงความโค้งของกระจกตา โดยเฉลี่ยหลังการใส่ ICRS อยู่ระหว่าง 2.14 ถึง 9.60 D มีรายงานการลดลงของกำลังหักเหของสายตาสั้น สายตาเอียง และค่าสายตาสั้น เทียบเท่า มีประสิทธิภาพมากที่สุดในโรคกระจกตา รูปกรวยระดับปานกลาง (Kmax น้อยกว่า 58.0D) 1) อย่างไรก็ตาม การเปลี่ยนแปลงของสายตาเอียง อาจคาดเดาได้ยาก 1)
วิธีการผ่าตัด การปรับปรุง Kmax การปรับปรุง CDVA ข้อสังเกตพิเศษ ICRS สังเคราะห์เพียงอย่างเดียว ทำให้แบนลง 2–10 D ดีขึ้น 1–2 แถว อาจไม่เพียงพอในกรณีรุนแรง ICRS + CXL พร้อมกัน ดีกว่า ICRS เพียงอย่างเดียว ดีขึ้นแม้ในค่าผิดปกติของสายตาสั้น แนะนำในการวิเคราะห์อภิมาน 1) CAIRS Kmax 57.8 → 53.6 D CDVA 0.52 → 0.19 logMAR ความเสี่ยงต่อการโผล่และการละลายต่ำกว่า 5)
การวิเคราะห์อภิมาน (6 การศึกษา ติดตามผล 12 เดือน) เกี่ยวกับการทำ ICRS และ CXL พร้อมกัน พบว่าการทำพร้อมกันให้ผลลัพธ์ที่ดีกว่าในค่าความผิดปกติของการหักเหของแสง แบบทรงกลมและ steep-K เมื่อเทียบกับการทำ CXL ก่อนหรือ ICRS ก่อน 1)
ภาวะแทรกซ้อน หมายเหตุ ICRS หลุดออก คิดเป็น 48.2% ของกรณีที่ต้องนำออกทั้งหมด เวลาเฉลี่ยที่เกิดประมาณ 10 ปีหลังผ่าตัด ชิ้นส่วนเคลื่อนที่ มักเกิดจากการฝังตื้นหรือความกว้างไม่พอดี กระจกตา อักเสบติดเชื้อมีรายงานในทั้งสองวิธี กรณีรุนแรงอาจนำไปสู่การอักเสบในลูกตา แผลเป็นหรือสลายกระจกตา พบได้น้อยแต่ส่งผลต่อการมองเห็น ตะกอนในชั้นกระจกตา พบได้ถึง 74% ของกรณี ผลกระทบต่อการทำงานของการมองเห็น น้อย 1) การทะลุระหว่างผ่าตัด แบบกลไก: ทะลุด้านหน้า เลเซอร์: ช่องไม่สมบูรณ์
ICRS เพียงอย่างเดียวอาจไม่สามารถหยุดการลุกลามของโรคกระจกตา รูปกรวยได้ การทำพร้อมกันกับ CXL แสดงผลลัพธ์ที่ดีกว่าในความคลาดเคลื่อนของการหักเหของแสง แบบทรงกลมและค่า steep-K เมื่อเทียบกับการทำ CXL ก่อนหรือ ICRS ก่อน 1) ในรายงานของ Chan และคณะ การใช้ Intacs ร่วมกับ CXL มีประสิทธิภาพในการปรับปรุงโรคกระจกตา รูปกรวยมากกว่า Intacs เพียงอย่างเดียว 6) ในการรักษาสามขั้นตอน ICRS + CXL + tPRK (PRK นำทางด้วยภูมิประเทศกระจกตา ) โดย Hashemian และคณะ พบว่าค่า Kmax ดีขึ้นอย่างต่อเนื่องในการติดตามผล 6 เดือน 8)
Faria-Correia และคณะ (2023) รายงานผลการปลูก ICRS ผ่านแนวทางการผ่าที่ขอบตา (limbal incision) 9) การเข้าทางขอบตาหลีกเลี่ยงบริเวณรับแสงของกระจกตา และลดความเสี่ยงของการเกิดแผลเป็นที่กระจกตา หลังผ่าตัด ใน PPP โรคกระจกตา โป่งพองของ AAO (2024) แสดงผลลัพธ์ที่เทียบเท่ากันทั้งวิธีการผ่าแบบกลไกและวิธีการใช้เลเซอร์เฟมโตวินาที โดยวิธีการใช้เลเซอร์เฟมโตวินาที ให้การควบคุมความลึกของช่องที่แม่นยำกว่า 1)
ความชุกของโรคกระจกตา รูปกรวยรายงานอยู่ที่ 50–230 คนต่อ 100,000 ประชากรทั่วไป (138 คนต่อ 100,000 ในการวิเคราะห์อภิมานขนาดใหญ่ล่าสุด) 15) หากไม่มีการรักษา ประมาณ 20% จำเป็นต้องได้รับการปลูกถ่ายกระจกตา ดังนั้นการแทรกแซงตั้งแต่เนิ่นๆ ด้วย CXL และ ICRS จึงมีความสำคัญ 2) ในการวิเคราะห์อภิมานของ Pédretti และคณะ (2022) ยืนยันการปรับปรุงอย่างมีนัยสำคัญของค่าเฉลี่ย UDVA และ CDVA หลังการใส่ ICRS 11) ในการติดตามผลระยะยาว 5 ปีโดย Vega-Estrada และคณะ ผลการปรับปรุงการหักเหของแสง และการมองเห็น หลังการใส่ ICRS คงอยู่นาน 5 ปี แสดงให้เห็นถึงประสิทธิภาพในระยะยาวและความสามารถในการคาดการณ์ 12) ในการทบทวนของ Rabinowitz ปี 1998 รายงานความชุกที่ 0.05% 15) แต่ PPP โรคกระจกตา โป่งพองล่าสุดของ AAO (2024) ชี้ให้เห็นว่าค่านี้อาจต่ำกว่าความเป็นจริงมาก 1)
Nuzzi และคณะ (2025) รายงานเทคนิคการเปลี่ยน ICRS สังเคราะห์ด้วย CAIRS หลังเกิดภาวะแทรกซ้อนระยะยาว 7) ในกรณีที่มีพังผืดใต้เยื่อบุผิวบริเวณทางเข้ากระเป๋าด้านขมับซึ่งประเมินด้วย OCT ส่วนหน้า ได้ทำการถอด ICRS สังเคราะห์ออกและใส่ CAIRS หลังจาก 3 เดือน ค่า Kmax หลังผ่าตัดดีขึ้นจาก 68.9 เป็น 61.9 D, UCVA จาก 20/400 เป็น 20/30 แม้ในกรณีที่ ICRS สังเคราะห์ล้มเหลว CAIRS ก็สามารถเป็นทางเลือกในการกู้ชีพที่มีประสิทธิภาพ
ในการรักษาภาวะกระจกตาโป่งพอง (ectasia) ICRS มีข้อบ่งใช้ในกรณีที่ผู้ป่วยไม่สามารถทนต่อคอนแทคเลนส์และมีการมองเห็น แย่ลงเรื่อยๆ แต่กระจกตา ส่วนกลางยังใสอยู่ โดยถือเป็นขั้นตอนก่อนการปลูกถ่ายกระจกตา ทั้งชั้น (PKP ) หรือการปลูกถ่ายกระจกตา ชั้นหน้าส่วนลึก (DALK ) AAO PPP กล่าวถึงข้อดีของ DALK ว่าไม่มีความเสี่ยงต่อการปฏิเสธเซลล์บุผนังกระจกตา และความเสี่ยงต่อการแตกของลูกตาต่ำกว่า PKP 1) การลดลงของจำนวนการปลูกถ่ายกระจกตา ในระยะหลังเชื่อว่าสะท้อนถึงการแพร่หลายของการแทรกแซงตั้งแต่เนิ่นๆ ด้วย CXL และ ICRS แนวทางการแก้ไขค่าสายตา (ฉบับที่ 8) ระบุชัดเจนว่าภาวะกระจกตาโป่งพอง รูปกรวย (keratoconus) เป็นข้อห้ามสำหรับการผ่าตัดด้วยเลเซอร์เอกไซเมอร์และการผ่าตัด SMILE 10) ดังนั้นการคัดกรองก่อนผ่าตัดอย่างเหมาะสมจึงมีความสำคัญ
ประเด็นสำคัญของคำแนะนำหลังผ่าตัดสำหรับผู้ป่วยที่ได้รับการใส่ ICRS:
ห้ามขยี้ตา : การขยี้ตาเป็นปัจจัยเสี่ยงหลักต่อการดำเนินของภาวะกระจกตาโป่งพอง รูปกรวย และยังมีส่วนทำให้ ICRS หลุดออก 1) หากมีเยื่อบุตาอักเสบจากภูมิแพ้ ให้จัดการอาการคันด้วยยาต้านภูมิแพ้มาติดตามผลอย่างสม่ำเสมอ : ควรทำการตรวจ topography กระจกตา ประเมินชีวกลศาสตร์ และยืนยันตำแหน่ง ICRS ด้วย OCT ส่วนหน้าเป็นประจำพิจารณาการใช้คอนแทคเลนส์อีกครั้ง : อาจจำเป็นต้องใส่คอนแทคเลนส์ชนิด scleral หรือ hybrid ใหม่หลัง ICRSแจ้งอาการที่บ่งบอกถึงการหลุดของ ICRS : การมองเห็น ลดลงอย่างกะทันหัน รู้สึกระคายเคือง หรือตาแดง อาจเป็นสัญญาณเริ่มต้นของการหลุด ควรแนะนำให้ผู้ป่วยไปพบแพทย์ทันทีความสัมพันธ์กับ CXL : ให้ติดตามผลหลัง ICRS อย่างใกล้ชิดจนกว่าจะยืนยันการคงที่ด้วย CXL เพียงอย่างเดียว
เกณฑ์การวินิจฉัยและตัวชี้วัดการประเมินตาม AAO PPP ภาวะกระจกตาโป่งพอง (2024) 1) :
ความโค้งของกระจกตา ส่วนหน้า : อัตราส่วน I/S (ล่าง-บน) ≥ 1.2 หรือรูปแบบความโค้งด้านล่างความสูงของกระจกตา ส่วนหลัง : ความสูงด้านหลังสูงจากทรงกลมที่พอดีที่สุด (BFS)การวัดความหนากระจกตา : อัตราการเปลี่ยนแปลงความหนาจากศูนย์กลางกระจกตา ไปยังส่วนบางเพิ่มขึ้นผิดปกติตัวชี้วัดทางชีวกลศาสตร์ : ค่า TBI (ดัชนีเอกซเรย์-ชีวกลศาสตร์), CBI (ดัชนีชีวกลศาสตร์ Corvis), CRF ลดลง
การจำแนก ABCD (กล้อง Scheimpflug แบบบูรณาการ) ประเมินพารามิเตอร์ต่อไปนี้ด้วยคะแนน 0–4:
A (รัศมีความโค้งของกระจกตา ด้านหน้า)
B (รัศมีความโค้งของกระจกตา ด้านหลัง)
C (ความหนากระจกตา ที่จุดบางที่สุด)
D (ค่าสายตาที่ดีที่สุดที่แก้ไขแล้วสำหรับระยะไกล)
ด้านล่างนี้คือขั้นตอนการรักษาทั่วไปที่อ้างอิงจาก AAO Corneal Ectasia PPP (2024) และการปฏิบัติทางคลินิก 1) .
เล็กน้อย ไม่ลุกลาม : ติดตามผลด้วยแว่นตาหรือคอนแทคเลนส์ชนิดอ่อน แนะนำไม่ให้ขยี้ตายืนยันการลุกลาม มีข้อบ่งชี้ CXL : ทำ CXL เพื่อหยุดการลุกลาม เงื่อนไข: ความหนากระจกตา ≥ 400 μmสายตาเอียง ไม่สม่ำเสมอ ใส่คอนแทคเลนส์ลำบากCXL ICRS + CXL พร้อมกัน : มีประสิทธิภาพในกรณีที่ลุกลามและจำเป็นต้องแก้ไขรูปทรงต้อกระจก ตารุนแรง ทนคอนแทคเลนส์ไม่ได้ สายตาเลือนรางรุนแรงกระจกตา (DALK /PKP )
Q
การรวม ICRS และ CXL มีข้อดีอย่างไร?
A
ICRS ช่วยปรับปรุงรูปทรงกระจกตา และสายตา แต่เพียงอย่างเดียวอาจไม่สามารถหยุดการลุกลามได้ CXL เพิ่มความแข็งแรงของกระจกตา ผ่านการเชื่อมขวางคอลลาเจน ทำให้เกิดผลในการหยุดการลุกลาม รายงานระบุว่าการทำพร้อมกันให้ผลลัพธ์ดีที่สุด โดยให้ผลเสริมฤทธิ์กันในการปรับปรุงรูปทรงและหยุดการลุกลาม
การทะลุของ ICRS (ICRS extrusion) เป็นภาวะแทรกซ้อนที่วงแหวนยื่นออกมาจากผิวกระจกตา เนื่องจากการบางลงของเนื้อกระจกตา แบบค่อยเป็นค่อยไปและการแตกของเยื่อบุผิว คิดเป็น 48.2% ของกรณีที่ต้องนำออกทั้งหมด โดยระยะเวลาเฉลี่ยที่เกิดประมาณ 10 ปี แต่สามารถเกิดขึ้นได้ทุกเมื่อตั้งแต่ 1 เดือนถึง 20 ปีหลังการผ่าตัด
การแบ่งระดับความเสี่ยงหลังผ่าตัดระยะแรกด้วย CAS-OCT มีประโยชน์ กรณีที่มีเปอร์เซ็นต์ความลึกเฉลี่ยน้อยกว่า 60% หรือความลึกของอุโมงค์น้อยกว่า 70% ในสัปดาห์แรกและเดือนแรกหลังการปลูกถ่ายถือว่ามีความเสี่ยงสูง
ปัจจัยเสี่ยง รายละเอียด การเคลื่อนของวงแหวน ความกว้างของ ICRS ใหญ่เกินไปสำหรับกระจกตา บาง อุโมงค์ตื้นหรือแคบ การละลายของกระจกตา การวางวงแหวนใกล้รอยผ่า การอักเสบจากการติดเชื้อ การบาดเจ็บ หรือการแยกชั้นเนื้อกระจกตา การทำ CXL พร้อมกัน กระจกตา รูปกรวยระดับ 3 ที่มีกรวยเยื้องศูนย์เพิ่มความเสี่ยงต่อการเคลื่อนและการละลาย
การนำออกเป็นการรักษาที่แน่นอนสำหรับการทะลุของ ICRS ข้อบ่งชี้รวมถึงการทะลุ คุณภาพการมองเห็น ที่ลดลงและผันผวน การละลายของกระจกตา กระจกตา อักเสบติดเชื้อ การไม่ทนต่อคอนแทคเลนส์ และกระจกตา ทะลุ
มีวิธีการผ่าสองวิธีขึ้นอยู่กับสถานการณ์ หากการทะลุอยู่ใกล้ตำแหน่งผ่า ให้เปิดทางเข้าเดิมด้วยตะขอ sinsky หากตำแหน่งผ่าหายดีแล้ว ให้สร้างหน้าต่างผ่าใต้แหวนที่ทะลุโดยใช้มีดเพชรที่ตั้งค่าความลึกเดิม ในทั้งสองกรณี ปิดรอยบกพร่องด้วยไหมเย็บไนลอน 10-0
เมื่อมีกระจกตาอักเสบติดเชื้อ
การเพาะเชื้อ : ทำการเพาะเชื้อจากสิ่งขูดจากเยื่อบุตา และกระจกตา ในทุกราย
การรักษา : ใช้ยาหยอดตาปฏิชีวนะความเข้มข้นสูงร่วมกับการนำออก การใช้ยาปฏิชีวนะเพียงอย่างเดียวโดยไม่นำออกอาจได้ผลในบางกรณี
กรณีรุนแรง : การลุกลามเป็นเยื่อบุตาอักเสบ ภายในลูกตาต้องใช้ยาปฏิชีวนะทั้งตัว การปลูกถ่ายกระจกตา ทั้งชั้นแต่เนิ่นๆ อาจเป็นทางเลือก
การดูแลหลังผ่าตัด
ยาหยอดตา : ใช้ยาหยอดตาผสมปฏิชีวนะและสเตียรอยด์ เป็นเวลา 5 วัน
น้ำตาเทียม : ใช้เป็นเวลา 1–3 เดือน พร้อมแนะนำให้ผู้ป่วยหลีกเลี่ยงการขยี้ตา
การรักษาเสริม : การปลูกถ่ายเยื่อหุ้มน้ำคร่ำหรือคอนแทคเลนส์ปิดแผลเพื่อส่งเสริมการหายของเยื่อบุผิว
ไม่พบการแย่ลงของความคมชัดของภาพที่แก้ไขแล้ว สายตาเอียง หรือสายตาสั้น หลังนำวงแหวนออก ร่องรอยความขุ่นแบบชั้นลดลงตามเวลา
Q
จะป้องกันการหลุดของ ICRS ได้อย่างไร?
A
มีกลยุทธ์ป้องกันหลักสามประการ: ปฏิบัติตาม “กฎความหนากระจกตา ” โดยทำให้ความหนาของวงแหวนน้อยกว่าครึ่งหนึ่งของความหนากระจกตา บริเวณที่ปลูกถ่าย สร้างอุโมงค์อย่างแม่นยำด้วยเลเซอร์เฟมโตวินาที ที่ความลึกช่อง 80% วางปลายวงแหวนให้ห่างจากรอยผ่า หลังผ่าตัด ตรวจสอบความมั่นคงของตำแหน่งวงแหวนตั้งแต่เนิ่นๆ ด้วย OCT ส่วนหน้า
โมดูลัสความยืดหยุ่นของกระจกตา เป็นตัวบ่งชี้ที่วัดคุณสมบัติการเปลี่ยนรูปแบบยืดหยุ่นเมื่อมีแรงกระทำ ในโรคกระจกตา โป่งพอง โมดูลัสความยืดหยุ่นลดลงเนื่องจากการเปลี่ยนแปลงทางพยาธิวิทยาในสโตรมา
การลดลงของโมดูลัสความยืดหยุ่นเกิดจากการสลายและเสื่อมของเส้นใยคอลลาเจน3) สิ่งนี้เริ่มต้นวงจรความล้มเหลวทางชีวกลศาสตร์ ระดับความเค้นเพิ่มขึ้นและกระจายใหม่ ทำให้กระจกตา โค้งและบางลง3) ในบริเวณที่บาง ความเค้นเฉพาะที่เพิ่มขึ้นอีก ก่อให้เกิดวงจรอุบาทว์ที่ทำให้การโป่งพองแย่ลง
ICRS เข้าแทรกแซงวงจรอุบาทว์นี้ผ่านกลไกดังต่อไปนี้
การเพิ่มเนื้อเยื่อส่วนปลาย (กฎของ Barraquer) : โดยการใส่ตัวเว้นระยะเข้าไปในสโตรมาของกระจกตา ความยาวส่วนโค้งส่วนกลางจะสั้นลง (arc shortening) และกระจกตาแบน ขึ้นการกระจายความเค้นใหม่ : ICRS ดูดซับและกระจายความเค้น ลดการรวมตัวที่บริเวณรูปกรวยที่ชันการทำให้สโตรมามีเสถียรภาพ : การรองรับเชิงกลของ ICRS ยับยั้งการยื่นออกมาด้านหน้าของส่วนรูปกรวยทางกายภาพการปรับปรุงการจัดตำแหน่งแกนสายตาให้อยู่ตรงกลาง : ส่วนรูปกรวยเคลื่อนที่ไปทางศูนย์กลาง ทำให้ความไม่สมมาตรทางสายตาดีขึ้น
Andreassen และคณะรายงานว่าโมดูลัสยืดหยุ่นของสโตรมากระจกตา ในโรคกระจกตา โป่งพอง (keratoconus) ลดลงเหลือประมาณ 60% ของกระจกตา ปกติ13) การลดลงของความยืดหยุ่นนี้เป็นพื้นฐานทางชีวกลศาสตร์หลักของภาวะกระจกตาโป่งพอง (ectasia) และ ICRS ทำหน้าที่เป็นตัวเสริมสร้างโครงสร้าง
ผลของ ICRS สัมพันธ์อย่างใกล้ชิดกับลักษณะโครงสร้างของโครงคอลลาเจนของสโตรมากระจกตา สโตรมาคิดเป็น 90% ของความหนากระจกตา และคุณสมบัติเชิงกลของมันกำหนดชีวกลศาสตร์โดยรวมของกระจกตา
พยาธิสภาพของการหลุดออกของ ICRS แบ่งออกเป็นสองกลไกหลัก: การเคลื่อนที่ของวงแหวน และ การละลายของกระจกตา
การเคลื่อนที่ของวงแหวนเกิดจากการฝังที่ตื้น การวาง ICRS ไว้ตื้นจะเพิ่มความเครียดดึงด้านหน้า ทำให้เกิดการกดทับของสโตรมา เมื่อการกดทับความลึกของสโตรมาดำเนินไป จะเกิดการแตกของเยื่อบุผิวและสโตรมา นำไปสู่การบางของกระจกตา และในที่สุดก็หลุดออกเอง
การละลายของกระจกตา สะท้อนถึงกระบวนการอักเสบที่แฝงอยู่ การบาดเจ็บจากการผ่าตัดระหว่างการกรีดและการสร้างอุโมงค์ทำให้เกิด อะพอพโทซิส ของเคอราโทไซต์MMP ถูกสงสัยว่าเกี่ยวข้อง โดยการนำสิ่งกระตุ้นจากภายนอกเข้ามาทำให้เกิดการสลายตัวของเมทริกซ์กระจกตา และการบางลง
CAIRS (Corneal Allogenic Intrastromal Ring Segments) คือชิ้นส่วนสโตรมาที่ได้จากเนื้อเยื่อกระจกตา ของผู้บริจาคซึ่งสอดเข้าไปในสโตรมา ชิ้นส่วนเหล่านี้ลดความโค้งของส่วนรูปกรวยผ่านผลการทำให้ส่วนโค้งสั้นลงคล้ายกับ ICRS สังเคราะห์
ในขณะที่ ICRS สังเคราะห์ต้องฝังที่ความลึกของกระจกตา ส่วนลึก (70-80%) CAIRS สามารถฝังที่ความลึกตื้นกว่า (35-70%) ซึ่งอาจให้ผลการทำให้แบนราบได้มากกว่า5)
ชิ้นส่วนอัลโลเจนิกถูกฝังในชั้นสโตรมาของกระจกตา ที่ไม่มีหลอดเลือดและมีความหนาแน่นของเซลล์ต่ำ ในสภาพแวดล้อมนี้ การยึดเกาะของเส้นใยจะลดลงเหลือน้อยที่สุด ทำให้การผ่าตัดสามารถย้อนกลับได้ ความเสี่ยงของการละลายของกระจกตา เนื้อตายเฉียบพลันของสโตรมา และการสร้างเส้นเลือดใหม่ในกระจกตา ซึ่งเป็นปัญหากับ ICRS สังเคราะห์ก็ลดลงเช่นกัน5)
ความก้าวหน้าในการประเมินชีวกลศาสตร์ของกระจกตา ได้รับความสนใจ ตัวชี้วัดใหม่ เช่น TBI และ CBI ช่วยเสริมตัวชี้วัดทางสัณฐานวิทยาแบบดั้งเดิม ทำให้ความแม่นยำในการตรวจพบโรคกระจกตา รูปกรวยระยะเริ่มต้นดีขึ้น 3) การประเมินแบบบูรณาการของตัวชี้วัดทางชีวกลศาสตร์และการตรวจภาพตัดขวางกระจกตา ช่วยปรับปรุงความแม่นยำในการทำนายการผ่าตัดแก้ไขสายตาได้มากกว่า 25% ตามรายงาน 3) .
ในการวิเคราะห์อภิมานเกี่ยวกับการใช้ CXL และ ICRS ร่วมกัน การศึกษา 6 ชิ้นที่ติดตามผล 12 เดือนพบว่าการทำพร้อมกันดีกว่า CXL ก่อนหน้าในเรื่องความคลาดเคลื่อนของการหักเหของแสง ทรงกลมและ flat-K และดีกว่าทั้ง CXL ก่อนหน้าและ ICRS ก่อนหน้าใน steep-K 1)
ตามการทบทวนอย่างเป็นระบบ (AlQahtani et al., 2025) ค่าเฉลี่ย UDVA หลังการปลูกถ่าย CAIRS ดีขึ้นจาก 0.83 เป็น 0.40 logMAR และ CDVA จาก 0.52 เป็น 0.19 logMAR ค่าสายตาเทียบเท่าทรงกลมลดลงจาก -7.09D เป็น -2.34D, Kmax จาก 57.8 เป็น 53.6D และ Kmean จาก 49.3 เป็น 45.3D 5) ในส่วนของผลระยะยาวของ CXL การศึกษา Siena Eye Cross โดย Caporossi et al. (ติดตามผลเฉลี่ย 6 ปี) รายงานว่าการเชื่อมขวางกระจกตา ด้วยไรโบฟลาวินและรังสี UV-A หยุดหรือทำให้การดำเนินโรคของโรคกระจกตา รูปกรวยดีขึ้นใน 74% ของกรณี 14) .
มีการรายงานการปรับปรุงที่คล้ายกันสำหรับ CTAK ค่าเฉลี่ย UDVA ดีขึ้นจาก 1.21 เป็น 0.61 logMAR และ CDVA จาก 0.63 เป็น 0.34 logMAR 5) .
ภาวะแทรกซ้อนของ CAIRS มีน้อยและไม่รุนแรง อาการตาแห้ง ชั่วคราวและการสะสมในช่องเป็นสิ่งที่พบบ่อยที่สุดแต่ไม่มีนัยสำคัญทางคลินิก ความถี่ของอาการตาพร่า และแสงกระจายต่ำกว่าอย่างมีนัยสำคัญเมื่อเทียบกับ ICRS สังเคราะห์ 5) .
อัตราภาวะแทรกซ้อนของ ICRS สังเคราะห์รายงานสูงถึง 30% 5) มีรายงานกรณีที่ประสบความสำเร็จในการกู้คืนด้วย CAIRS สำหรับภาวะแทรกซ้อน เช่น การโผล่ของ ICRS การเคลื่อนเข้าสู่ช่องหน้าหรือการละลายของกระจกตา 5) ในหญิงอายุ 49 ปีที่ ICRS ล้มเหลว (UCVA 20/400) ได้นำ ICRS สังเคราะห์ออกและปลูกถ่าย CAIRS หลังจาก 3 เดือน Kmax ดีขึ้นจาก 68.9 เป็น 61.9D และ UCVA เป็น 20/30 5) .
ความท้าทายหลักในอนาคต ได้แก่:
การเลือกขนาดและตำแหน่ง ICRS เป็นรายบุคคลโดยใช้ปัญญาประดิษฐ์ (AI)
การกำหนดมาตรฐานการคัดเลือกข้อบ่งชี้ก่อนผ่าตัดโดยบูรณาการตัวชี้วัดทางชีวกลศาสตร์ (TBI, CBI) และการตรวจภาพตัดขวางกระจกตา
การสะสมผลลัพธ์ระยะยาวจากการศึกษาหลายศูนย์ขนาดใหญ่ของ CAIRS /CTAK
การชี้แจงข้อบ่งชี้ของ ICRS สำหรับโรคกระจกตา รูปกรวยที่รุนแรงมาก (Kmax >65D)
การกำหนดลำดับและเวลาที่เหมาะสมที่สุดในการทำ CXL และ ICRS
American Academy of Ophthalmology Cornea/External Disease Preferred Practice Pattern Panel. Corneal Ectasia Preferred Practice Pattern. Ophthalmology. 2024.
Meyer JJ, Gokul A, Vellara HR, et al. Progression of keratoconus in children and adolescents. Br J Ophthalmol. 2023;107:176-180.
Wang Y, Xie L, Yao K, et al. Evidence-based guidelines for keratorefractive lenticule extraction surgery. Ophthalmology. 2024.
Larkin DFP, Chowdhury K, Burr JM, et al. Effect of corneal cross-linking versus standard care on keratoconus progression in young patients: The KERALINK randomized controlled trial. Ophthalmology. 2021;128:1516-1526.
AlQahtani BS, Alsulami RA. The role of corneal allogenic intrastromal ring segments (CAIRS ) implantation after failed synthetic intracorneal ring segments (ICRS): A rescuer. Am J Ophthalmol Case Rep. 2025;38:102287.
Chan E, Snibson GR. Current status of corneal collagen cross-linking for keratoconus: a review. Open Ophthalmol J. 2018;12:181-213.
Nuzzi R, Tridico F, Carrai P, Dalmasso P. Corneal allogenic intrastromal ring segment implantation in failed synthetic intracorneal ring segments. Am J Ophthalmol Case Rep. 2025;38:102313.
Hashemian MN, Naderan M, Mohammadpour M, et al. Corneal collagen cross-linking combined with intracorneal ring segment implantation for keratoconus treatment. BMC Ophthalmol. 2017;17:270.
Faria-Correia F, Monteiro T, Franqueira N, Ambrósio R Jr. Limbal corneal incision for intrastromal corneal ring segment implantation. Life (Basel). 2023;13:1283.
日本眼科学会屈折矯正委員会. 屈折矯正手術のガイドライン(第8版). 日眼会誌. 2024;128(2):135-138.
Pedrotti E, Chierego C, Fasolo A, et al. Intrastromal corneal ring segments for keratoconus: systematic review and meta-analysis. Eye Vis (Lond). 2022;9:34.
Vega-Estrada A, Alio JL, Brenner LF, et al. Outcomes of intrastromal corneal ring segments for treatment of keratoconus: five-year follow-up analysis. J Cataract Refract Surg. 2010;36:1internally.
Andreassen TT, Simonsen AH, Oxlund H. Biomechanical properties of keratoconus and normal corneas. Exp Eye Res. 1980;31:435-441.
Caporossi A, Mazzotta C, Baiocchi S, Caporossi T. Long-term results of riboflavin ultraviolet A corneal collagen cross-linking for keratoconus in Italy: the Siena Eye Cross Study. Am J Ophthalmol. 2010;149:585-593.
Rabinowitz YS. Keratoconus. Surv Ophthalmol. 1998;42:297-319.