Intacs
形状:六边形截面,外径8.0 mm,内径6.8 mm。
厚度:0.21–0.45 mm(以0.05 mm递增),用于调节屈光效果。
Intacs SK:新型,内径6 mm,椭圆形截面。适用于陡峭K值≥57 D的重症病例。
批准:唯一获得美国FDA批准的合成ICRS产品。

角膜内环段(ICRS)是放置在角膜基质约2/3深度(中央光学区外侧)的合成弧形植入物。1987年引入用于近视矫正,现在被定位为针对圆锥角膜和LASIK术后扩张症等角膜扩张性疾病的治疗性干预。
ICRS在角膜板层之间起到间隔作用。它们根据装置厚度按比例缩短中央角膜的弧长(弧缩短效应)。结果,中央前角膜变平,环插入部位相邻的周边区域向前推。
根据Barraquer法则,在角膜周边部添加组织可使中央部变平。ICRS正是基于这一原理的治疗方法。装置越厚、直径越小,获得的屈光矫正效果越大。
ICRS并非根治圆锥角膜的治疗方法,而是作为推迟角膜移植需求的外科替代手段。联合角膜交联(CXL)可增加疾病进展停止的效果,有望产生协同作用。
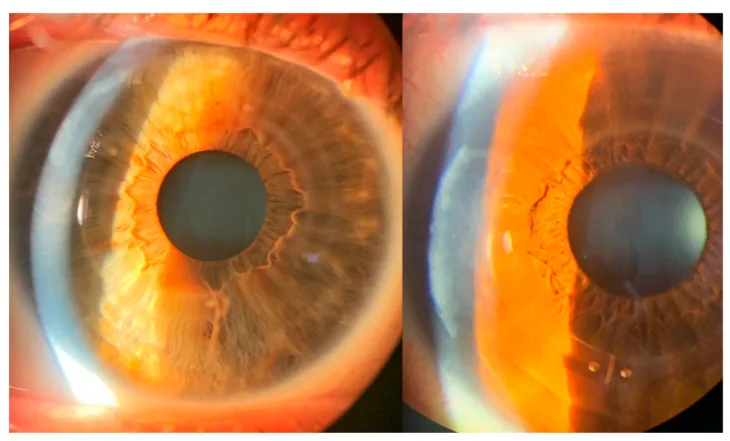
ICRS适应疾病——角膜扩张症表现为以下症状:
症状通常始于青春期或20多岁,多在30岁左右进展减缓2)。
圆锥角膜表现为角膜中央至旁中央的突出和变薄。角膜地形图显示陡峭化模式1)。角膜生物力学变化先于形态变化发生1)。
特征性表现包括Vogt线(基质深层的纵向微细条纹)、Fleischer环(圆锥基底部的上皮内铁沉积)和角膜瘢痕2)。裂隙灯显微镜可观察到中央偏下方的角膜前突和变薄。
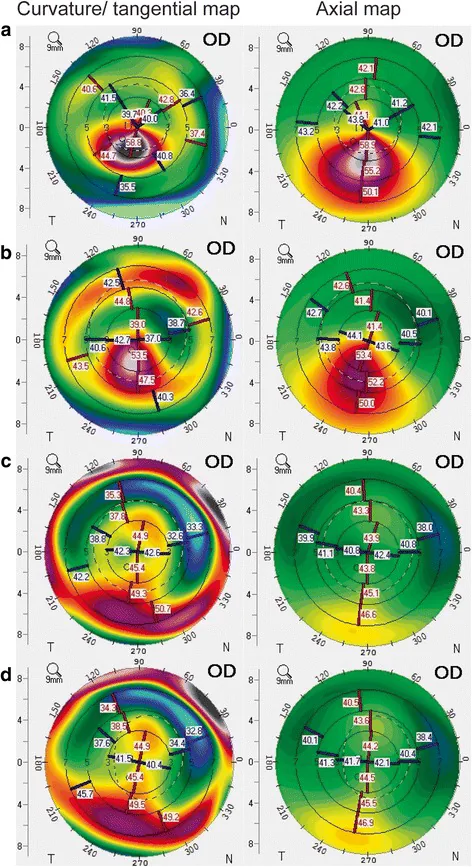
ICRS植入后的地形图显示角膜整体变平、角膜顶点向中央移动、角膜非球面性维持以及表面不规则性减少。
ICRS适应症角膜扩张症的病因是多因素的。
角膜胶原蛋白降解是变薄的本质1)。基质金属蛋白酶(MMP)增加和TIMP降低1)。泪液中IL-6、TNF-α和MMP-9增加诱导角膜细胞凋亡1)。
揉眼是圆锥角膜的主要风险因素1)。与特应性疾病(花粉症、哮喘、湿疹、春季角结膜炎)相关1)。
圆锥角膜通常为双眼性,但严重程度常不对称。青春期发病,30岁左右趋于稳定或缓慢进展2)。未经治疗约20%的病例需要角膜移植2)。
LASIK术后扩张可发生于对未识别的亚临床圆锥角膜进行激光屈光手术时1)。残留基质床变薄和角膜结构脆弱化参与其中。

诊断角膜扩张症时,建议联合使用角膜断层扫描(Scheimpflug成像或OCT)和角膜生物力学评估 3)。
术前评估所需的主要指标如下所示。
| 指标 | 特征 |
|---|---|
| TBI(断层扫描生物力学指数) | 形态与生物力学的综合指标。诊断性能高 3) |
| CBI(Corvis生物力学指数) | 空气喷射引起的角膜变形反应指标 3) |
| SimK1/Ks | 陡峭子午线的角膜曲率 |
| SAI / SRI | 角膜形状的对称性和均匀性 |
| CRF(角膜阻力系数) | 反映角膜的整体刚度 3) |
单一指标可能导致假阴性,因此建议采用角膜断层扫描与生物力学评估相结合的全面筛查 3)。在圆锥角膜中,生物力学变化先于形态变化,因此有助于早期检测 1)。
前节OCT(如CASIA)能以高分辨率(约10 μm)获取断层图像和角膜形态,对混浊部位的检测精度优异。也可用于评估ICRS植入后的深度和位置。
儿童和青少年的圆锥角膜可能进展迅速4)。KERALINK试验评估了交联对年轻患者进展的抑制效果4)。
术前应进行角膜断层扫描(如Pentacam)获取前后表面曲率、角膜厚度图和高度图。建议结合角膜生物力学评估(TBI、CBI、CRF)进行综合评估。使用前节OCT测量环插入部位的角膜厚度,确认≥450 μm非常重要。
主要ICRS产品的特点如下所示。
Intacs
形状:六边形截面,外径8.0 mm,内径6.8 mm。
厚度:0.21–0.45 mm(以0.05 mm递增),用于调节屈光效果。
Intacs SK:新型,内径6 mm,椭圆形截面。适用于陡峭K值≥57 D的重症病例。
批准:唯一获得美国FDA批准的合成ICRS产品。
Ferrara / KeraRings
CAIRS / CTAK
材料:来源于供体角膜组织(同种异体移植物)。
特点:生物相容性高,可植入较浅深度(35%~70%)。
优点:与合成ICRS相比,暴露、融解和角膜新生血管的风险较低。
CTAK:CorneaGen公司的伽马射线照射供体节段。
通道制作方法包括机械分离法和飞秒激光法1)。合成ICRS的植入深度一般为角膜厚度的70%~80%。飞秒激光可根据厚度测量图以精确的深度和直径制作通道1)。
CAIRS可植入较浅深度(35%~70%),预期可获得更大的扁平化效果5)。
ICRS植入后平均角膜曲率变化范围为2.14至9.60 D。已有报告显示球镜度数、散光度数和等效球镜值降低。该方法被认为对中度圆锥角膜(Kmax < 58.0 D)最有效1)。但散光变化有时难以预测1)。
| 术式 | Kmax改善 | CDVA改善 | 备注 |
|---|---|---|---|
| 合成ICRS单独 | 变平2–10 D | 提高1–2行 | 重症病例可能效果不足 |
| ICRS + CXL同时 | 优于单独ICRS | 球面误差也改善 | 荟萃分析推荐1) |
| CAIRS | Kmax 57.8 → 53.6 D | CDVA 0.52 → 0.19 logMAR | 暴露/溶解风险低5) |
关于ICRS与CXL同时进行的荟萃分析(12个月随访,6项研究)显示,同时进行比先CXL后ICRS或先ICRS后CXL在球面屈光误差和陡峭K值方面效果更优1)。
| 并发症 | 备注 |
|---|---|
| ICRS脱出 | 占所有取出病例的48.2%。平均发生时间为术后约10年。 |
| 节段移位 | 植入过浅或宽度不匹配时容易发生。 |
| 感染性角膜炎 | 两种方式均有报告。严重病例可能发展为眼内炎。 |
| 角膜瘢痕/溶解 | 罕见但影响视力。 |
| 层间沉积物 | 发生率高达74%。对视功能影响较小1)。 |
| 术中穿孔 | 机械法:前房穿孔。激光法:通道不完全。 |
单独使用ICRS可能无法阻止圆锥角膜的进展。与CXL同时进行,在球面屈光误差和陡峭K值方面优于先CXL或先ICRS的方法1)。Chan等人报告,Intacs + CXL联合治疗比单独Intacs更有效地改善圆锥角膜6)。Hashemian等人采用ICRS + CXL + tPRK(角膜地形图引导PRK)的三步治疗,在6个月随访中确认了Kmax值的持续改善8)。
Faria-Correia等人(2023年)报告了通过角膜缘切口入路植入ICRS的结果9)。角膜缘入路可以避开角膜的光学区,降低术后角膜瘢痕的风险。AAO角膜扩张PPP(2024年)指出,机械分离法和飞秒激光法效果相当,而飞秒激光法能更精确地控制通道深度1)。
圆锥角膜的患病率在一般人群中报告为每10万人50-230例(最新大型荟萃分析为每10万人138例)15)。如果不进行干预,约20%的患者需要角膜移植,因此早期进行CXL和ICRS干预非常重要2)。Pédretti等人(2022年)的荟萃分析证实,ICRS植入后平均UDVA和CDVA有显著改善11)。Vega-Estrada等人的5年长期随访显示,ICRS植入后的屈光和视力改善效果维持了5年,证实了长期有效性和可预测性12)。Rabinowitz在1998年的综述中报告患病率为0.05%15),但最新的AAO角膜扩张PPP(2024年)提示该值可能显著更高1)。
Nuzzi等人(2025年)报告了一种在合成ICRS长期并发症后更换为CAIRS的技术7)。在一例经前节OCT评估显示颞侧囊袋入口处有上皮下基质纤维化的病例中,取出合成ICRS,3个月后植入CAIRS。术后Kmax从68.9 D改善至61.9 D,UCVA从20/400改善至20/30。即使在合成ICRS失败的病例中,CAIRS也是一种有效的挽救选择。
在角膜扩张症的治疗中,ICRS适用于隐形眼镜不耐受且视力障碍进展但中央角膜透明的病例。它被定位为全层角膜移植(PKP)和深板层角膜移植(DALK)的前期步骤。AAO PPP指出,DALK的优点是没有内皮排斥反应风险,且眼球破裂风险低于PKP 1)。近年来角膜移植手术数量的下降趋势反映了CXL和ICRS早期干预的普及。屈光矫正指南(第8版)明确规定圆锥角膜是准分子激光手术和SMILE手术的禁忌症 10),因此适当的术前筛查非常重要。
接受ICRS植入术患者术后指导的要点:
基于AAO角膜扩张症PPP(2024年)的诊断标准和评估指标 1):
ABCD分类(集成Scheimpflug相机)使用0-4分评估以下参数:
根据AAO角膜扩张PPP(2024年)和临床实践,一般治疗算法如下所示1)。
ICRS脱出(extrusion)是一种由于进行性角膜基质变薄和上皮破裂导致环从角膜表面突出的并发症。占所有取出病例的48.2%,发病时间平均约10年,但术后1个月至20年间的任何时间都可能发生。
使用CAS-OCT进行术后早期风险分层是有用的。植入后第1周和第1个月,平均深度百分比低于60%或隧道深度低于70%的病例被视为高风险。
| 风险因素 | 详情 |
|---|---|
| 环移位 | ICRS宽度对于薄角膜过宽,隧道过浅或过窄 |
| 角膜溶解 | 环放置靠近切口,感染、外伤或基质分离引起的炎症 |
| 同时进行CXL | 偏心圆锥+3级圆锥角膜增加移位和溶解风险 |
取出是ICRS脱出的根本治疗。适应症包括脱出、视力质量下降或波动、角膜溶解、感染性角膜炎、隐形眼镜不耐受和角膜穿孔。
根据情况有两种切口方法。如果脱出靠近切口部位,用Sinskey钩打开之前的入口。如果切口部位已愈合,用设定为原始深度的钻石刀在脱出环下方创建切口窗。无论哪种情况,都用10-0尼龙缝线闭合缺损。
合并感染性角膜炎时
培养检查:对所有病例进行结膜和角膜刮取物培养。
治疗:高浓度抗菌滴眼液联合取出术。单独使用抗菌药物(不取出)有时也有效。
重症病例:进展为眼内炎时使用全身抗菌药物。早期全层角膜移植可作为替代方案。
术后管理
滴眼液:使用抗菌药物-类固醇复方滴眼液5天。
人工泪液:使用1-3个月,并指导患者避免揉眼。
辅助治疗:羊膜移植或绷带式角膜接触镜促进上皮愈合。
环取出后,矫正视力、散光和近视未见恶化。层状混浊的痕迹随时间推移而减少。
主要有三种预防措施:遵守“角膜厚度法则”,环的厚度小于植入部位角膜厚度的一半。使用飞秒激光精确制作80%通道深度的隧道。将环的尖端远离切口放置。术后使用CAS-OCT早期确认环位置的稳定性。
角膜弹性模量是量化角膜在受力时弹性变形倾向的指标。圆锥角膜由于基质病理改变,弹性模量降低。
弹性模量降低源于胶原纤维的降解和变性3)。这启动了生物力学失代偿循环。应力水平升高并重新分布,导致角膜变陡和变薄3)。变薄区域局部应力进一步增加,形成恶性循环,加重突出。
ICRS通过以下机制干预这一恶性循环。
Andreassen等人报道,圆锥角膜基质的弹性模量降至正常角膜的约60%13)。这种弹性下降是角膜扩张的主要生物力学背景,ICRS作为结构加固发挥作用。
ICRS的效果与角膜基质胶原骨架的结构特性密切相关。基质占角膜厚度的90%,其机械特性决定了整个角膜的生物力学。
ICRS脱出的病理大致分为环移位和角膜溶解两种机制。
环移位源于植入过浅。将ICRS放置过浅会增加前部拉伸应变,导致基质压缩。前部基质压缩进展会导致上皮和基质破裂,经过角膜变薄最终自然脱出。
角膜溶解反映了潜在的炎症过程。切口和隧道制作时的手术创伤诱导进行性角膜细胞凋亡和组织变性。MMP的参与已被提示,外源性刺激的引入导致角膜基质降解和变薄。
CAIRS(同种异体角膜基质环段)是将供体角膜组织来源的基质段插入基质内。与合成ICRS类似的弓形缩短效应减少圆锥区域的曲率。
合成ICRS需要插入角膜深层(70-80%深度),而CAIRS可以在较浅深度(35-70%)插入,可能产生更大的平坦化效果5)。
同种异体段被植入无血管、细胞密度低的角膜基质层。这种环境最小化纤维性粘连,保持手术的可逆性。合成ICRS相关的角膜溶解、急性基质坏死和角膜新生血管的风险也降低5)。
角膜生物力学评估的进展备受关注。TBI和CBI等新指标补充了传统的形态学指标,提高了早期圆锥角膜的检测精度3)。据报道,生物力学指标与角膜断层扫描的综合评估使屈光矫正手术的预测精度提高了25%以上3)。
关于CXL与ICRS联合使用的荟萃分析显示,在12个月随访的6项研究中,同时进行在球面屈光误差和flat-K方面优于先行CXL,在steep-K方面优于先行CXL和先行ICRS。1)
根据系统综述(AlQahtani等人,2025年),CAIRS植入后平均UDVA从0.83 logMAR改善至0.40 logMAR,CDVA从0.52 logMAR改善至0.19 logMAR。等效球镜度从−7.09 D降至−2.34 D,Kmax从57.8 D降至53.6 D,Kmean从49.3 D降至45.3 D5)。关于CXL的长期效果,Caporossi等人的锡耶纳眼交叉研究(平均随访6年)报告核黄素-UV-A角膜交联术使74%的圆锥角膜病例停止或改善进展14)。
CTAK也报告了类似的改善。平均UDVA从1.21 logMAR改善至0.61 logMAR,CDVA从0.63 logMAR改善至0.34 logMAR5)。
CAIRS的并发症少且轻微。一过性干眼和通道内沉积最常见,但无临床意义。与合成ICRS相比,眩光和光晕的发生率显著降低5)。
合成ICRS的并发症发生率据报道高达30%5)。对于ICRS暴露、前房内迁移、角膜溶解等并发症,已有多个CAIRS挽救成功的病例报告5)。一名49岁女性ICRS失败病例(UCVA 20/400),取出合成ICRS并在3个月后植入CAIRS,Kmax从68.9 D降至61.9 D,UCVA改善至20/305)。
未来的主要挑战包括以下方面: