Intacs
形狀:六邊形截面,外徑8.0 mm,內徑6.8 mm。
厚度:0.21–0.45 mm(以0.05 mm遞增),用於調節屈光效果。
Intacs SK:新型,內徑6 mm,橢圓形截面。適用於陡峭K值≥57 D的重症病例。
批准:唯一獲得美國FDA批准的合成ICRS產品。

角膜內環節段(ICRS)是放置在角膜基質約2/3深度(中央光學區外側)的合成弧形植入物。1987年引入用於近視矯正,現在被定位為針對圓錐角膜和LASIK術後擴張症等角膜擴張性疾病的治療性干預。
ICRS在角膜板層之間起到間隔作用。它們根據裝置厚度按比例縮短中央角膜的弧長(弧縮短效應)。結果,中央前角膜變平,環插入部位相鄰的周邊區域向前推。
根據Barraquer法則,在角膜周邊部添加組織可使中央部變平。ICRS正是基於此原理的治療方法。裝置越厚、直徑越小,獲得的屈光矯正效果越大。
ICRS並非根治圓錐角膜的治療方法,而是作為延緩角膜移植需求的外科替代手段。合併角膜交聯(CXL)可增加疾病進展停止的效果,有望產生協同作用。
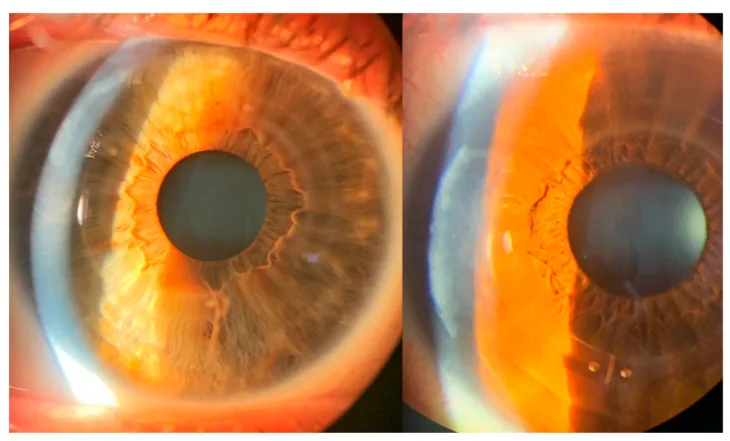
ICRS適應疾病——角膜擴張症表現為以下症狀:
症狀通常始於青春期或20多歲,多在30歲左右進展減緩2)。
圓錐角膜表現為角膜中央至旁中央的突出和變薄。角膜地形圖顯示陡峭化模式1)。角膜生物力學變化先於形態變化發生1)。
特徵性表現包括Vogt線(基質深層的縱向微細條紋)、Fleischer環(圓錐基底部的上皮內鐵沉積)和角膜疤痕2)。裂隙燈顯微鏡可觀察到中央偏下方的角膜前突和變薄。
ICRS植入後的地形圖顯示角膜整體變平、角膜頂點向中央移動、角膜非球面性維持以及表面不規則性減少。
ICRS適應症角膜擴張症的病因是多因素的。
角膜膠原蛋白降解是變薄的本質1)。基質金屬蛋白酶(MMP)增加和TIMP降低1)。淚液中IL-6、TNF-α和MMP-9增加誘導角膜細胞凋亡1)。
揉眼是圓錐角膜的主要風險因素1)。與異位性疾病(花粉症、哮喘、濕疹、春季角結膜炎)相關1)。
圓錐角膜通常為雙眼性,但嚴重程度常不對稱。青春期發病,30歲左右趨於穩定或緩慢進展2)。未經治療約20%的病例需要角膜移植2)。
LASIK術後擴張可發生於對未識別的亞臨床圓錐角膜進行雷射屈光手術時1)。殘留基質床變薄和角膜結構脆弱化參與其中。

診斷角膜擴張症時,建議合併使用角膜斷層掃描(Scheimpflug攝影或OCT)與角膜生物力學評估 3)。
術前評估所需的主要指數如下所示。
| 指標 | 特徵 |
|---|---|
| TBI(斷層掃描生物力學指數) | 形態與生物力學的綜合指標。診斷性能高 3) |
| CBI(Corvis生物力學指數) | 空氣噴射引起的角膜變形反應指標 3) |
| SimK1/Ks | 陡峭子午線的角膜曲率 |
| SAI / SRI | 角膜形狀的對稱性與均勻性 |
| CRF(角膜阻力係數) | 反映角膜的整體剛性 3) |
單一指標可能導致偽陰性,因此建議採用角膜斷層掃描與生物力學評估相結合的全面篩查 3)。在圓錐角膜中,生物力學變化先於形態變化,因此有助於早期檢測 1)。
前眼部OCT(如CASIA)能以高解析度(約10 μm)獲取斷層影像和角膜形狀,對混濁部位的檢測精度優異。也可用於評估ICRS植入後的深度和位置。
兒童和青少年的圓錐角膜可能進展迅速4)。KERALINK試驗評估了交聯對年輕患者進展的抑制效果4)。
術前應進行角膜斷層掃描(如Pentacam)獲取前後表面曲率、角膜厚度圖和高度圖。建議結合角膜生物力學評估(TBI、CBI、CRF)進行綜合評估。使用前眼部OCT測量環插入部位的角膜厚度,確認≥450 μm非常重要。
主要ICRS產品的特點如下所示。
Intacs
形狀:六邊形截面,外徑8.0 mm,內徑6.8 mm。
厚度:0.21–0.45 mm(以0.05 mm遞增),用於調節屈光效果。
Intacs SK:新型,內徑6 mm,橢圓形截面。適用於陡峭K值≥57 D的重症病例。
批准:唯一獲得美國FDA批准的合成ICRS產品。
Ferrara / KeraRings
CAIRS / CTAK
材料:來源於捐贈角膜組織(同種異體移植物)。
特點:生物相容性高,可植入較淺深度(35%~70%)。
優點:與合成ICRS相比,暴露、融解和角膜新生血管的風險較低。
CTAK:CorneaGen公司的伽馬射線照射捐贈節段。
通道製作方法包括機械分離法和飛秒雷射法1)。合成ICRS的植入深度一般為角膜厚度的70%~80%。飛秒雷射可根據厚度測量圖以精確的深度和直徑製作通道1)。
CAIRS可植入較淺深度(35%~70%),預期可獲得更大的扁平化效果5)。
ICRS植入後的平均角膜曲率變化範圍為2.14至9.60 D。已有報告顯示球面度數、散光度數及等效球面屈光值降低。該方法被認為對中度圓錐角膜(Kmax < 58.0 D)最有效1)。但散光變化有時難以預測1)。
| 術式 | Kmax改善 | CDVA改善 | 備註 |
|---|---|---|---|
| 合成ICRS單獨 | 平坦化2–10 D | 提升1–2行 | 重症病例可能效果不足 |
| ICRS + CXL同時 | 優於單獨ICRS | 球面誤差也改善 | 統合分析推薦1) |
| CAIRS | Kmax 57.8 → 53.6 D | CDVA 0.52 → 0.19 logMAR | 暴露/溶解風險低5) |
關於ICRS與CXL同時進行的統合分析(12個月追蹤,6項研究)顯示,同時進行比先CXL後ICRS或先ICRS後CXL在球面屈光誤差和陡峭K值方面效果更佳1)。
| 併發症 | 備註 |
|---|---|
| ICRS脫出 | 佔所有取出病例的48.2%。平均發生時間為術後約10年。 |
| 節段移位 | 植入過淺或寬度不匹配時容易發生。 |
| 感染性角膜炎 | 兩種方式均有報告。嚴重病例可能進展為眼內炎。 |
| 角膜疤痕/溶解 | 罕見但影響視力。 |
| 層間沉積物 | 發生率高達74%。對視功能影響較小1)。 |
| 術中穿孔 | 機械法:前房穿孔。雷射法:通道不完全。 |
單獨使用ICRS可能無法阻止圓錐角膜的進展。與CXL同時進行,在球面屈光誤差和陡峭K值方面優於先CXL或先ICRS的方法1)。Chan等人報告,Intacs + CXL合併治療比單獨Intacs更有效改善圓錐角膜6)。Hashemian等人採用ICRS + CXL + tPRK(角膜地形圖引導PRK)的三階段治療,在6個月追蹤中確認了Kmax值的持續改善8)。
Faria-Correia等人(2023年)報告了通過角膜緣切口途徑植入ICRS的結果9)。角膜緣途徑可避開角膜的光學區,降低術後角膜疤痕的風險。AAO角膜擴張PPP(2024年)指出,機械分離法和飛秒雷射法效果相當,而飛秒雷射法能更精確控制通道深度1)。
圓錐角膜的盛行率在一般人群中報告為每10萬人50-230例(最新大型統合分析為每10萬人138例)15)。若不進行干預,約20%的患者需要角膜移植,因此早期進行CXL和ICRS干預非常重要2)。Pédretti等人(2022年)的統合分析證實,ICRS植入後平均UDVA和CDVA有顯著改善11)。Vega-Estrada等人的5年長期追蹤顯示,ICRS植入後的屈光和視力改善效果維持了5年,證實了長期有效性和可預測性12)。Rabinowitz在1998年的綜述中報告盛行率為0.05%15),但最新的AAO角膜擴張PPP(2024年)提示該值可能顯著更高1)。
Nuzzi等人(2025年)報告了一種在合成ICRS長期併發症後更換為CAIRS的技術7)。在一例經前節OCT評估顯示顳側囊袋入口處有上皮下基質纖維化的病例中,取出合成ICRS,3個月後植入CAIRS。術後Kmax從68.9 D改善至61.9 D,UCVA從20/400改善至20/30。即使在合成ICRS失敗的病例中,CAIRS也是一種有效的挽救選擇。
在角膜擴張症的治療中,ICRS適用於隱形眼鏡不耐受且視力障礙進展但中央角膜透明的病例。它被定位為全層角膜移植(PKP)和深層前層角膜移植(DALK)的前期步驟。AAO PPP指出,DALK的優點是沒有內皮排斥反應風險,且眼球破裂風險低於PKP 1)。近年來角膜移植手術數量的下降趨勢反映了CXL和ICRS早期介入的普及。屈光矯正指南(第8版)明確規定圓錐角膜是準分子雷射手術和SMILE手術的禁忌症 10),因此適當的術前篩查非常重要。
接受ICRS植入術患者術後指導的要點:
基於AAO角膜擴張症PPP(2024年)的診斷標準和評估指標 1):
ABCD分類(集成Scheimpflug相機)使用0-4分評估以下參數:
根據AAO角膜擴張PPP(2024年)和臨床實踐,一般治療演算法如下所示1)。
ICRS脫出(extrusion)是一種因進行性角膜基質變薄和上皮破裂導致環從角膜表面突出的併發症。佔所有取出病例的48.2%,發病時間平均約10年,但術後1個月至20年間的任何時間都可能發生。
使用CAS-OCT進行術後早期風險分層是有用的。植入後第1週和第1個月,平均深度百分比低於60%或隧道深度低於70%的病例被視為高風險。
| 風險因素 | 詳情 |
|---|---|
| 環移位 | ICRS寬度對於薄角膜過寬,隧道過淺或過窄 |
| 角膜溶解 | 環放置靠近切口,感染、外傷或基質分離引起的炎症 |
| 同時進行CXL | 偏心圓錐+3級圓錐角膜增加移位和溶解風險 |
取出是ICRS脫出的根本治療。適應症包括脫出、視力品質下降或波動、角膜溶解、感染性角膜炎、隱形眼鏡不耐受和角膜穿孔。
根據情況有兩種切口方法。如果脫出靠近切口部位,用Sinskey鉤打開之前的入口。如果切口部位已癒合,用設定為原始深度的鑽石刀在脫出環下方創建切口窗。無論哪種情況,都用10-0尼龍縫線閉合缺損。
合併感染性角膜炎時
培養檢查:對所有病例進行結膜和角膜刮取物培養。
治療:高濃度抗菌眼藥水合併取出術。單獨使用抗菌藥物(不取出)有時也有效。
重症案例:進展為眼內炎時使用全身性抗菌藥物。早期全層角膜移植可作為替代方案。
術後管理
眼藥水:使用抗菌藥物-類固醇複方眼藥水5天。
人工淚液:使用1-3個月,並指導患者避免揉眼。
輔助治療:羊膜移植或繃帶式角膜接觸鏡促進上皮癒合。
環取出後,矯正視力、散光和近視未見惡化。層狀混濁的痕跡隨時間推移而減少。
主要有三種預防措施:遵守「角膜厚度法則」,環的厚度小於植入部位角膜厚度的一半。使用飛秒雷射精確製作80%通道深度的隧道。將環的尖端遠離切口放置。術後使用CAS-OCT早期確認環位置的穩定性。
角膜彈性模量是量化角膜在受力時彈性變形傾向的指標。圓錐角膜由於基質病理改變,彈性模量降低。
彈性模量降低源於膠原纖維的降解和變性3)。這啟動了生物力學失代償循環。應力水平升高並重新分佈,導致角膜變陡和變薄3)。變薄區域局部應力進一步增加,形成惡性循環,加重突出。
ICRS透過以下機制介入此惡性循環。
Andreassen等人報告,圓錐角膜基質的彈性模數降至正常角膜的約60%13)。這種彈性下降是角膜擴張的主要生物力學背景,ICRS作為結構強化發揮作用。
ICRS的效果與角膜基質膠原骨架的結構特性密切相關。基質佔角膜厚度的90%,其機械特性決定了整個角膜的生物力學。
ICRS脫出的病理大致分為環移位和角膜溶解兩種機轉。
環移位源於植入過淺。將ICRS放置過淺會增加前部拉伸應變,導致基質壓縮。前部基質壓縮進展會導致上皮和基質破裂,經過角膜變薄最終自然脫出。
角膜溶解反映了潛在的發炎過程。切口和隧道製作時的手術創傷誘導進行性角膜細胞凋亡和組織變性。MMP的參與已被提示,外源性刺激的引入導致角膜基質降解和變薄。
CAIRS(同種異體角膜基質環段)是將捐贈角膜組織來源的基質段插入基質內。與合成ICRS類似的弓形縮短效應減少圓錐區域的曲率。
合成ICRS需要插入角膜深層(70-80%深度),而CAIRS可以在較淺深度(35-70%)插入,可能產生更大的平坦化效果5)。
同種異體段被植入無血管、細胞密度低的角膜基質層。這種環境最小化纖維性沾黏,保持手術的可逆性。合成ICRS相關的角膜溶解、急性基質壞死和角膜新生血管的風險也降低5)。
角膜生物力學評估的進展備受關注。TBI和CBI等新指標補充了傳統的形態學指標,提高了早期圓錐角膜的檢測精度3)。據報導,生物力學指標與角膜斷層掃描的綜合評估使屈光矯正手術的預測精度提高了25%以上3)。
關於CXL與ICRS聯合使用的統合分析顯示,在12個月追蹤的6項研究中,同時進行在球面屈光誤差和flat-K方面優於先行CXL,在steep-K方面優於先行CXL和先行ICRS。1)
根據系統性回顧(AlQahtani等人,2025年),CAIRS植入後平均UDVA從0.83 logMAR改善至0.40 logMAR,CDVA從0.52 logMAR改善至0.19 logMAR。等效球鏡度從−7.09 D降至−2.34 D,Kmax從57.8 D降至53.6 D,Kmean從49.3 D降至45.3 D5)。關於CXL的長期效果,Caporossi等人的錫耶納眼交叉研究(平均追蹤6年)報告核黃素-UV-A角膜交聯術使74%的圓錐角膜病例停止或改善進展14)。
CTAK也報告了類似的改善。平均UDVA從1.21 logMAR改善至0.61 logMAR,CDVA從0.63 logMAR改善至0.34 logMAR5)。
CAIRS的併發症少且輕微。暫時性乾眼和通道內沉積最常見,但無臨床意義。與合成ICRS相比,眩光和光暈的發生率顯著降低5)。
合成ICRS的併發症發生率據報導高達30%5)。對於ICRS暴露、前房內遷移、角膜溶解等併發症,已有多個CAIRS救援成功的病例報告5)。一名49歲女性ICRS失敗病例(UCVA 20/400),取出合成ICRS並在3個月後植入CAIRS,Kmax從68.9 D降至61.9 D,UCVA改善至20/305)。
未來的主要挑戰包括以下方面: