季節性及常年性AC

過敏性結膜炎(含花粉症)
一目瞭然的重點
Section titled “一目瞭然的重點”1. 什麼是過敏性結膜炎
Section titled “1. 什麼是過敏性結膜炎”過敏性結膜疾病(allergic conjunctival disease:ACD)定義為「以Ⅰ型過敏反應為主的結膜發炎性疾病,伴隨由抗原引起的自覺症狀與他覺所見」1)。僅有過敏體質並不足以診斷,必須具備搔癢感、異物感、眼分泌物、流淚等自覺症狀及結膜發炎變化,才可確診為ACD。
日本眼科過敏學會《過敏性結膜疾病診療指引第3版》(以下簡稱本指引)根據結膜增生性變化(眼瞼結膜乳頭增生·巨大乳頭·輪部結膜腫脹或堤防狀隆起)的有無、是否合併異位性皮膚炎、以及是否有異物引起的機械性刺激來分類疾病類型1)。
- 過敏性結膜炎(AC):結膜無增殖性變化之病型。症狀呈季節性發作者稱為季節性過敏性結膜炎(SAC),常年發作者稱為常年性過敏性結膜炎(PAC)。其中花粉引起的SAC也稱為「花粉性結膜炎」,以杉木花粉及當地主要花粉為代表抗原1)。
- 異位性角結膜炎(AKC):合併臉部異位性皮膚炎的慢性ACD。常伴有結膜纖維化及角膜新生血管、混濁1)。Hogan等人於1952年首次報告了5例伴有雙眼角結膜炎的異位性濕疹病例2)。
- 春季角結膜炎(VKC):結膜出現增殖性變化之重症型。可伴有角膜上皮病變、持續性角膜上皮缺損、盾狀潰瘍、角膜斑塊等多種角膜病變1)。
- 巨大乳頭性結膜炎(GPC):由隱形眼鏡、義眼、手術縫線等機械刺激引起,在上眼瞼結膜出現增殖性變化的病型。本指南將其定義為隱形眼鏡相關乳頭性結膜炎中乳頭直徑達1mm以上的最重症型1)。
日本的流行病學
Section titled “日本的流行病學”以眼科為主導的全國性調查包括:1993~1995年日本眼科醫師會過敏眼病調查、1993年厚生省現場調查、2017年日本眼科過敏研究會患病率調查1, 4)。2017年的患病率調查顯示,患病率、病型分佈及年齡分佈如下所述。
| 指標 | 調查結果 |
|---|---|
| ACD整體患病率 | 48.7%(從1993年的15-20%顯著增加) |
| 杉木/檜木引起的 SAC | 37.4% |
| 常年性過敏性結膜炎(PAC) | 14.0% |
| 杉木/檜木以外的 SAC | 8.0% |
| 異位性角結膜炎(AKC) | 5.3% |
| 春季角結膜炎(VKC) | 1.2% |
| 巨乳頭性結膜炎(GPC) | 0.6% |
| ACD整體年齡分布 | 40多歲為高峰,10多歲為小高峰 |
| SAC區域分布不均 | 首都圈及中部地區較高 |
來源:日本眼科過敏學會診療指引制定委員會《過敏性結膜疾病診療指引第3版》1)以及岡本等人《2017年度日本眼科過敏學會過敏性結膜疾病實況調查》4)。
PAC在10多歲和40多歲有兩個峰值,SAC從兒童期起盛行率隨年齡增長而上升。SAC合併過敏性鼻炎的比例高達6570%1)。AKC據估計在2540%的異位性皮膚炎患者中併發5)。
2. 主要症狀與臨床所見
Section titled “2. 主要症狀與臨床所見”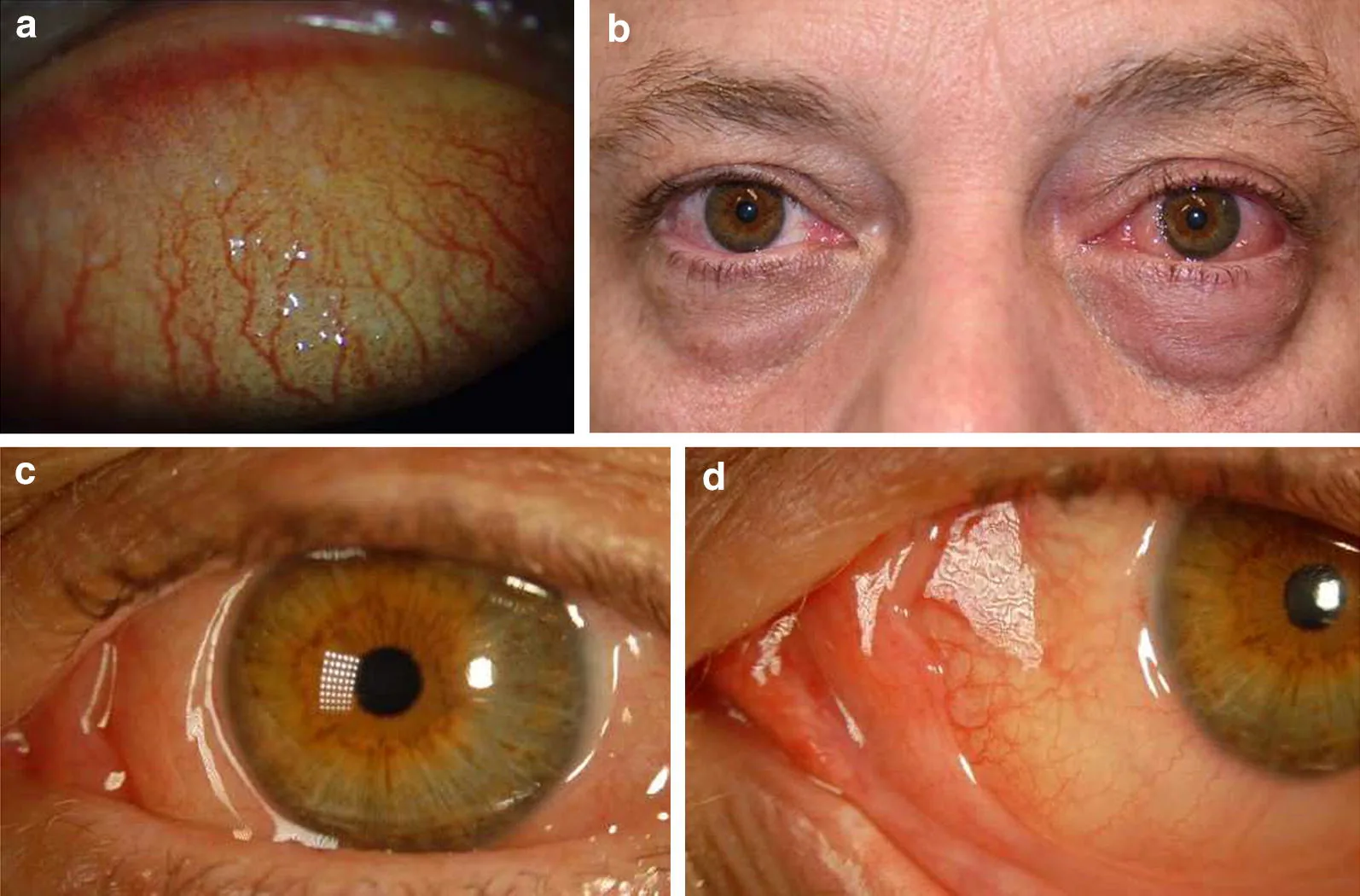
ACD的代表性自覺症狀為搔癢感、異物感和眼部分泌物,其中眼搔癢是特異性最高的症狀1)。
- 眼搔癢:ACD最具特徵性的症狀。肥大細胞釋放的組織胺刺激感覺神經末梢所引起。兒童和老年人可能不主訴搔癢,而表達為異物感或不適感1)。
- 異物感:主訴為「沙礫感」。多由大量結膜乳頭在眨眼時與角膜接觸所引起1)。
- 眼部分泌物:以漿液性、黏液性為主,特徵為白色或半透明的絲狀黏稠分泌物。與以中性白血球為主的細菌性分泌物性狀不同1)。VKC有時可見黃色黏性分泌物。
- 流淚·充血:發生頻率高但特異性低。
- 眼痛·畏光·視力下降:見於伴有角膜病變的情況,與嚴重程度相關1)。
- GPC特有的主訴:始於使用隱形眼鏡時的輕度異物感,隨後常依序自覺鏡片易移位、易變髒、眼部分泌物增多、視力模糊。
臨床所見與評估標準
Section titled “臨床所見與評估標準”本指南針對眼瞼結膜、球結膜、角膜緣、角膜各部位制定了嚴重程度評估標準1)。以下列舉代表性項目。
| 部位 | 項目 | 嚴重程度參考 |
|---|---|---|
| 眼瞼結膜 | 充血 | 輕度:數條、中度:多條、重度:血管無法辨識 |
| 眼瞼結膜 | 乳頭 | 輕度0.1〜0.2mm、中度0.3〜0.5mm、重度0.6mm以上 |
| 眼瞼結膜 | 巨大乳頭 | 直徑1mm以上。未達上眼瞼結膜的1/2為中度、1/2以上為重度 |
| 眼球結膜 | 水腫 | 局部=輕度,瀰漫性=中度,囊泡狀=重度 |
| 輪部 | Trantas斑 | 1 |
| 角膜 | 上皮病變 | 點狀表層角膜炎→落屑樣點狀表層角膜炎→盾形潰瘍 |
來源:根據本指引表2-2製作1)。
各類型的特徵性表現
Section titled “各類型的特徵性表現”春季角結膜炎 眼瞼型
春季角結膜炎 輪部型
異位性角結膜炎
巨大乳頭性結膜炎
3. 原因與風險因素
Section titled “3. 原因與風險因素”不同病型的原因抗原分布差異很大。本指南將包含塵蟎、家塵、榿木、柳杉、扁柏、黃花茅、鴨茅、艾蒿、豚草、念珠菌、鏈格孢、貓上皮、狗上皮等的「PAC套餐」列為血清抗原特異性IgE抗體檢測的保險適用項目1)。
| 病型 | 主要原因抗原 | 季節性 |
|---|---|---|
| 季節性過敏性結膜炎(SAC) | 杉・檜(春)、鴨茅・梯牧草等禾本科(初夏)、豚草・艾蒿等菊科(秋) | 有 |
| 常年性過敏性結膜炎(PAC) | 塵蟎・屋塵、黴菌、寵物皮屑 | 無 |
| 異位性角結膜炎(AKC) | 多種過敏原致敏(塵蟎・屋塵・花粉・食物等)、異位性體質 | 慢性 |
| 春季角結膜炎(VKC) | 屋塵・塵蟎多見,但對花粉・動物皮屑等多抗原亦有反應 | 有惡化 |
| 巨乳頭性結膜炎(GPC) | 隱形眼鏡材料・鏡片沉積物、義眼、暴露縫線 | 無 |
風險因素與背景
Section titled “風險因素與背景”- 異位性體質・家族史:支氣管氣喘、過敏性鼻炎、異位性皮膚炎的家族史會增加風險。AKC 與聚角蛋白基因異常等皮膚屏障功能障礙相關5)。
- 城市生活・環境因素:空氣污染、吸菸、乾燥環境可能成為 ACD 的加重因素6)。
- 杜匹魯單抗:用於重症異位性皮膚炎治療的 IL-4 受體 α 鏈抗體杜匹魯單抗,據報導結膜炎併發風險比為 2.64,在 AKC 治療過程中亦需注意1)。
- 揉眼習慣:因搔癢導致的慢性揉眼是圓錐角膜和異位性白內障的風險因素5, 12)。尤其 AKC 中,慢性機械刺激促進角膜結構脆弱化,與年輕發病的圓錐角膜有關聯5)。
日本眼科過敏學會的指引建議:佩戴護目鏡或普通眼鏡,可能的話停止佩戴隱形眼鏡改用框架眼鏡,使用不含防腐劑的人工淚液洗眼(不可用自來水,會損傷角膜),外出時穿著光滑材質的外套並在玄關脫下,回家後洗臉、漱口。此外,在花粉飛散預測日的大約2週前開始使用抗過敏眼藥水的「初期療法」也有效。
4. 診斷與檢查方法
Section titled “4. 診斷與檢查方法”診斷標準(本指引)
Section titled “診斷標準(本指引)”診斷基於臨床症狀、I型過敏體質、眼部局部I型過敏反應這3個要素,分3個階段進行1)。
- 臨床診斷(僅A):存在ACD特有的臨床症狀。
- 臨床確診診斷(A+B):除臨床症狀外,淚液中總IgE抗體陽性、血清抗原特異性IgE抗體陽性,或與推定抗原一致的皮膚反應陽性。
- 確診診斷(A+B+C或A+C):在上述基礎上,結膜刮取物中嗜酸性粒細胞陽性。
A:有臨床症狀/B:有I型過敏體質/C:結膜存在I型過敏反應。
本指南將自覺症狀與他覺所見分別按「特異性:高/中/低」進行整理,重度眼部搔癢、巨大乳頭、輪部增生、盾形潰瘍被認為是特異性最高的所見1)。
- 結膜刮片嗜酸性粒細胞檢查:點眼麻醉後將上眼瞼翻轉,用玻璃棒輕輕按摩瞼結膜,然後用刮匙採集黏液塗抹於載玻片。進行Hansel染色或Giemsa染色,在光學顯微鏡下即使確認到1個嗜酸性粒細胞也判定為陽性1, 3)。
- 淚液總IgE抗體檢測(Allerwatch®):由和光製藥/Minaris Medical的快速診斷試劑盒,採用免疫層析法以淚液為樣本進行檢測。對ACD的敏感度為73.6%,特異度為100%1)。各病型的陽性率為SAC 61.9%、PAC 65.4%、AKC 80.5%、VKC 94.7%、GPC 75.0%,總體為72.2%3)。
- 點眼誘發試驗:將已知抗原液點眼以確認結膜炎症狀誘發的方法,但在日本無保險適用且未標準化1)。
全身過敏因素檢查
Section titled “全身過敏因素檢查”- 血清抗原特異性IgE抗體檢測:選擇以塵蟎、屋塵、杉木、柏樹、鴨茅、豚草、艾草、狗/貓上皮等PAC套組項目為主的檢測項目。保險給付上限為13個項目1, 3)。作為篩檢用途,可使用能同時檢測多項的View Allergy 39(Thermo Fisher Diagnostics)及Mast Immunosystems V(Minaris Medical),同樣在保險給付範圍之內3)。
- 皮膚反應測試(點刺試驗·劃痕試驗):風團直徑達3mm以上,或達到陽性對照風團的一半以上時判定為陽性。同時使用陽性對照(確認無偽陰性)及陰性對照(確認無機械性蕁麻疹)。組織胺H₁受體拮抗劑和三環類抗憂鬱藥物可能導致偽陰性,因此需注意檢測前的停藥期3)。對於有嚴重支氣管氣喘、過敏性休克病史或重大心血管疾病的病例,需謹慎評估。
本指南圖2-40的臨床診斷流程圖將以眼睛搔癢或充血為主訴的病例先依有無結膜增殖性變化進行分類,無增殖性變化時依有無季節性判斷為SAC/PAC,有增殖性變化時若佩戴隱形眼鏡則判斷為GPC,未佩戴隱形眼鏡則依有無異位性皮膚炎來區分AKC/VKC1)。
本指南列舉以下疾病作為鑑別診斷對象1)。
- 病毒性結膜炎:腺病毒(流行性角結膜炎、咽結膜熱)、單純疱疹病毒、水痘帶狀疱疹病毒、腸道病毒、SARS-CoV-2等。急性發作、單眼性、耳前淋巴結腫脹可作為參考,腺病毒可用快速診斷套組檢測抗原。
- 細菌性結膜炎:金黃色葡萄球菌、肺炎鏈球菌、流感嗜血桿菌等為致病菌。以黏液膿性黃至黃綠色眼分泌物及結膜刮片中的多核白血球進行鑑別。
- 披衣菌性結膜炎:成人表現為單眼急性濾泡性結膜炎,下眼瞼結膜穹窿部巨大濾泡為其特徵。
- 結膜濾泡症:見於兒童下眼瞼結膜穹窿部的粟粒大濾泡,無自覺症狀,無病理意義。
- 乾眼症:伴有BUT縮短,常與過敏性結膜炎合併存在1)。
若眼癢感強烈、雙眼發病、以漿液性或黏液性白色分泌物為主,且存在過敏體質(合併過敏性鼻炎或皮膚炎、家族史),應考慮過敏性結膜炎。另一方面,若急性發病、從單眼開始、伴有黏液膿性或黃色分泌物、耳前淋巴結腫大、發熱或咽痛,則應考慮感染性結膜炎,並進行腺病毒快速檢測或結膜刮片檢查。兩者的診斷標準詳見日本眼科過敏學會指南第3版。
5. 標準治療方法
Section titled “5. 標準治療方法”本指南指出,所有類型的一線治療均為抗過敏眼藥水,根據嚴重程度可加用類固醇眼藥水及免疫抑制眼藥水1)。對於難治性重症病例,口服類固醇、類固醇眼瞼結膜下注射、結膜乳頭切除術等外科治療也是選擇方案。
抗過敏眼藥水
Section titled “抗過敏眼藥水”抗過敏眼藥水根據其作用機轉大致分為兩類1, 13)。
- 介質釋放抑制劑:抑制肥大細胞脫顆粒,阻止組織胺、白三烯、血栓素A₂等介質的釋放,從而減輕Ⅰ型過敏性即時反應。透過抑制發炎細胞在結膜的局部浸潤,對延遲相也有作用。
- 組織胺H₁受體拮抗劑:競爭性抑制肥大細胞釋放的組織胺與H₁受體結合,從而減輕充血和眼癢。據報告,其對搔癢的速效作用優於介質釋放抑制劑。
下表總結了代表性藥物。
| 分類 | 一般名 | 代表性商品名 | 濃度與用法 |
|---|---|---|---|
| 介質釋放抑制劑 | 吡嘧司特鉀 | 阿樂吉薩點眼液 | 0.1% 每日2次 |
| 介質釋放抑制劑 | 曲尼司特 | 利扎本點眼液 | 0.5% 每日4次 |
| 介質釋放抑制劑 | 異丁司特 | 凱塔斯點眼液 | 0.01% 每日4次 |
| 介質釋放抑制劑 | 阿西他扎司特水合物 | 澤貝林滴眼液 | 0.1% 每日4次 |
| H₁受體拮抗劑 | 酮替芬富馬酸鹽 | 扎迪騰滴眼液 | 0.05% 每日4次 |
| H₁受體拮抗劑 | 左卡巴斯汀鹽酸鹽 | 立復汀滴眼液 | 0.025% 每日4次 |
| H₁受體拮抗劑 | 奧洛他定鹽酸鹽 | 帕坦諾眼藥水 | 0.1% 每日4次 |
| H₁受體拮抗劑 | 依匹斯汀鹽酸鹽 | 阿雷吉昂眼藥水/阿雷吉昂LX眼藥水 | 0.05% 每日4次/0.1% 每日2次 |
來源:本指南表2-61)。
酮替芬、奧洛他定和依匹斯汀除具有組織胺H₁受體拮抗作用外,體外研究也證實具有抑制介質釋放的作用。阿雷吉昂LX不含防腐劑,因此易於為隱形眼鏡配戴者處方。
初始治療(季節性過敏性結膜炎)
Section titled “初始治療(季節性過敏性結膜炎)”本指南推薦在花粉飛散預測日約2週前,或症狀剛出現時就開始使用抗過敏眼藥水的初始治療1)。這可以減輕花粉飛散高峰期的症狀,部分報告顯示約30%的患者其花粉症症狀本身得到了抑制。對於常年性過敏性結膜炎,為全年維持肥大細胞膜穩定,介質釋放抑制劑也有效。
依病型的治療方針
Section titled “依病型的治療方針”1) 季節性和常年性過敏性結膜炎(SAC / PAC)
Section titled “1) 季節性和常年性過敏性結膜炎(SAC / PAC)”- 首選:抗過敏眼藥水(介質釋放抑制劑或H₁拮抗劑)1)。
- 症狀嚴重或伴有鼻炎症狀時:口服抗過敏藥,必要時併用NSAID眼藥水1)。
- 抗過敏眼藥水無法控制時:類固醇眼藥水短期併用。本指南CQ1對SAC/PAC使用類固醇眼藥水為弱推薦1)。原則是不作為首選,在定期測量眼壓的基礎上短期使用。
- 對於配戴隱形眼鏡者或合併乾眼症者,選擇不含防腐劑的製劑。
2) 異位性角結膜炎(AKC)
Section titled “2) 異位性角結膜炎(AKC)”- 首選抗過敏眼藥水。效果不佳時,併用類固醇眼藥水或免疫抑制眼藥水1)。
- 本指南CQ3對AKC使用類固醇眼藥水強推薦1)。
- CQ7對AKC使用他克莫司眼藥水強推薦(但在日本僅春季卡他性結膜炎適用給付)1, 8)。環孢素眼藥水對AKC有條件推薦1)。
- 需要同時治療異位性眼瞼炎,必須與皮膚科、過敏科協作5)。
- 處方口服類固醇時,需與內科、皮膚科專家協作1)。
- 在接受包括度普利尤單抗在內的生物製劑和口服環孢素全身治療的病例中,需注意度普利尤單抗相關結膜炎的併發風險比為2.641)。
3) 春季角結膜炎(VKC)
Section titled “3) 春季角結膜炎(VKC)”按照本指引的治療流程圖(圖2-42)逐步加強治療1, 7)。
- 首先以抗過敏眼藥水為基礎進行處方。
- 中度以上病例加用免疫抑制眼藥水。他克莫司眼藥水在 CQ7 中被強烈推薦(基於證據的療效已確立),環孢素眼藥水在 CQ4 中被有條件推薦1, 8, 9)。
- 兩種藥物仍無改善的重症病例,進一步加用類固醇眼藥水(CQ2:強烈推薦)1)。
- 對於增殖性病變,環孢素+類固醇聯合(CQ6),以及重症病例的他克莫司+類固醇聯合(CQ9)均為有條件推薦1)。
- 眼藥水無法控制的最重症病例,可考慮口服類固醇、類固醇眼瞼結膜下注射、結膜乳頭切除術、角膜斑塊刮除術1)。眼瞼結膜下注射使用曲安奈德或倍他米松磷酸鈉懸浮液,但需注意眼壓升高,避免反覆使用及用於10歲以下兒童1)。
- 症狀改善後,將類固醇眼藥水轉換為低效力製劑後逐漸減量停藥,以抗過敏眼藥水和免疫抑制眼藥水兩種藥物進行控制。
主動療法:當緩解期延長時,免疫抑制眼藥水從每日2次→每日1次→每週2次逐步減量,最終維持少量維持劑量。為防止復發,根據症狀調整用藥量1)。
4) 巨乳頭性結膜炎(GPC)
Section titled “4) 巨乳頭性結膜炎(GPC)”- 去除病因最為重要。若由隱形眼鏡引起,原則上應停止配戴。重新配戴時,應更換為日拋型軟性隱形眼鏡、更改鏡片材質或形狀、指導搓洗清潔及更換護理用品1)。
- 首選抗過敏眼藥水(主要為介質釋放抑制劑),重症病例短期合併使用類固醇眼藥水(例如:0.1%氟甲龍 每日4次)。點眼期間需測量眼壓。
- 若由義眼引起,考慮更換義眼或更改種類1)。
免疫抑制眼藥水(VKC 保險適用)
Section titled “免疫抑制眼藥水(VKC 保險適用)”環孢素眼藥水
他克莫司眼藥水
兩種藥物均可能引起點眼時的刺激感或灼熱感,使用期間需注意疱疹性角膜炎等感染併發症。兒童和成人均可用於VKC1)。
其他注意事項
Section titled “其他注意事項”AKC併發症的外科治療
Section titled “AKC併發症的外科治療”AKC病程中出現的併發症,有時需要分別進行外科治療5)。
- 羊膜移植:用於持續性角膜上皮缺損。
- 角膜移植:用於角膜混濁、重度潰瘍、角膜變薄,但AKC患者排斥反應率高,術後仍需嚴格的發炎管理。
- 白內障手術:用於表現為前囊下及後囊下混濁的異位性白內障。
- 眼瞼手術:矯正倒睫、眼瞼外翻、眼瞼內翻。
6. 病理生理學·詳細發病機轉
Section titled “6. 病理生理學·詳細發病機轉”Ⅰ型過敏反應的即時相與延遲相
Section titled “Ⅰ型過敏反應的即時相與延遲相”過敏性結膜炎的基本發病機轉為Ⅰ型(速發型)過敏反應。
即時相(接觸過敏原後約15分鐘內):過敏原到達結膜後,與致敏的結膜肥大細胞表面的IgE抗體發生交聯,導致肥大細胞去顆粒化,組織胺、類胰蛋白酶、白三烯、前列腺素等化學傳遞物質同時釋放10, 11)。釋放的組織胺透過H₁受體引起微血管擴張、血管通透性增加、感覺神經刺激和黏液分泌增加,表現為眼癢、結膜充血、結膜水腫和流淚。
延遲相(數小時後):細胞激素(IL-4、IL-5、IL-13等)和黏附分子(ICAM-1、VCAM-1等)的表現導致嗜酸性白血球、嗜中性白血球、淋巴球和嗜鹼性白血球浸潤到結膜局部10, 11)。嗜酸性白血球釋放的主要鹼性蛋白(MBP)和嗜酸性白血球陽離子蛋白(ECP)等組織傷害性蛋白會損傷角結膜上皮,引起點狀表層角膜炎、遷延性角膜上皮缺損、盾形潰瘍等角膜病變14)。
Th2細胞與春季角結膜炎及異位性角結膜炎的特殊病理
Section titled “Th2細胞與春季角結膜炎及異位性角結膜炎的特殊病理”輕度SAC/PAC以Ⅰ型即時相為主,而春季角結膜炎和異位性角結膜炎中Th2細胞(2型輔助T細胞)在病理形成中扮演核心角色1, 13)。在動物模型中,Ⅰ型過敏反應單獨無法誘導強烈的結膜嗜酸性球浸潤,只有涉及Th2細胞時才能誘導高度嗜酸性球浸潤。春季角結膜炎巨乳頭的病理組織學可見嗜酸性球浸潤、纖維母細胞增生、細胞外基質沉積,以及大量T細胞浸潤。據報導,淚液中嗜酸性球數量與角膜病變嚴重程度指標相關13)。
在異位性角結膜炎的結膜組織中,除Ⅰ型過敏反應外,以T細胞、巨噬細胞、樹突狀細胞浸潤為特徵的Ⅳ型(延遲型)過敏反應也參與其中。杯細胞增生、上皮內嗜酸性球和肥大細胞浸潤、固有層單核球浸潤是組織學特徵,角膜知覺減退和結膜杯細胞密度減少也有報導5, 14)。
花粉的萌出機制
Section titled “花粉的萌出機制”杉樹花粉顆粒較大,無法直接穿過結膜上皮。但當花粉吸收淚液水分後破裂(萌出)時,抗原蛋白(如Cry j 1、Cry j 2等)溶出並通過結膜上皮,到達深層肥大細胞從而啟動過敏反應。人工淚液透過稀釋淚液和沖走花粉發揮預防作用,正是基於這一機制。
巨乳頭性結膜炎的機轉
Section titled “巨乳頭性結膜炎的機轉”GPC 的發病機制中Ⅰ型過敏的參與並非總是明確,隱形眼鏡及其沉積物、暴露的縫線等引起的反覆機械刺激以及對鏡片材質和沉澱蛋白的免疫反應被認為是主要原因1)。結膜組織可見嗜酸性白血球、肥大細胞、嗜鹼性白血球浸潤,但血清抗原特異性IgE抗體陽性率和嗜酸性白血球陽性率低於其他病型1)。
AKC併發症的機轉
Section titled “AKC併發症的機轉”AKC特徵性眼部併發症的發病機轉整理如下5, 12)。
- 圓錐角膜:與長期揉眼引起的角膜反覆機械損傷以及慢性炎症導致的角膜結構脆弱化有關。
- 異位性白內障:以囊膜下前部和後部混濁為特徵,獨立於類固醇使用而發生水晶體混濁。
- 單純疱疹角膜炎:AKC患者發生雙眼疱疹性角膜炎的風險較高,免疫抑制治療期間需特別注意。
- 視網膜剝離:在異位性皮膚炎患者中發生率較高,被認為與揉眼行為有關。
7. 最新研究與未來展望
Section titled “7. 最新研究與未來展望”奧馬利珠單抗(抗IgE單株抗體)是一種用於支氣管氣喘和慢性蕁麻疹的生物製劑,海外病例報告和小型觀察性研究報告了其對難治性春季角結膜炎和重度異位性角結膜炎的療效。在日本,該藥尚未核准用於眼部疾病,目前被視為試驗性治療選擇11)。
JAK抑制劑(如烏帕替尼等):透過選擇性抑制JAK-STAT路徑來阻斷IL-4/IL-13訊息傳導,正在探討其在避免杜避立珠單抗相關結膜炎的同時改善皮膚和眼部症狀的可能性。
新型作用機轉眼藥水
Section titled “新型作用機轉眼藥水”同時抑制補體C5和白三烯B4的眼藥水(rVA576)已進入第一期臨床試驗,多種同時針對多個靶點的新型分子正在開發中。
初級預防與生活習慣
Section titled “初級預防與生活習慣”益生菌:有報告指出,產前和產後補充益生菌可能使異位性疾病的發生率降低高達30%,但尚未建立確定性證據。也有觀點認為,抗生素的使用可能透過改變腸道菌叢增加異位性疾病的風險。
母乳哺育:有研究顯示,尤其在出生後3個月以前的母乳哺育可能是異位性疾病的保護因子。關於維生素和礦物質補充劑,尚未獲得有益效果的證據。
8. 參考文獻
Section titled “8. 參考文獻”- 日本眼科アレルギー学会診療ガイドライン作成委員会. アレルギー性結膜疾患診療ガイドライン(第3版). 日眼会誌. 2021;125(8):741-785. https://www.nichigan.or.jp/member/journal/guideline/detail.html?dispmid=909&itemid=429
- Hogan MJ. Atopic keratoconjunctivitis. Trans Am Ophthalmol Soc. 1952;50:265-281.
- 庄司純, ほか. アレルギー性結膜疾患診断における自覚症状、他覚所見および涙液総IgE検査キットの有用性の検討. 日眼会誌. 2012;116(6):485-493. CiNii: https://cir.nii.ac.jp/crid/1520290883483009152
- 岡本茂樹, ほか. 2017年度日本眼科アレルギー学会アレルギー性結膜疾患実態調査. 日眼会誌. 2022;126(7):625-635. https://journal.nichigan.or.jp/Disp?mag=0&number=7&start=625&style=abst&vol=126&year=2022
- Chen JJ, Applebaum DS, Sun GS, Pflugfelder SC. Atopic keratoconjunctivitis: A review. J Am Acad Dermatol. 2014;70(3):569-575.
- Leonardi A, Castegnaro A, Valerio AL, Lazzarini D. Epidemiology of allergic conjunctivitis: clinical appearance and treatment patterns in a population-based study. Curr Opin Allergy Clin Immunol. 2015;15(5):482-488.
- 福島敦樹. 春季カタルのパターン治療のためのプロトコール. あたらしい眼科. 2013;30(4):491-496.
- Ohashi Y, Ebihara N, Fujishima H, et al. A randomized, placebo-controlled clinical trial of tacrolimus ophthalmic suspension 0.1% in severe allergic conjunctivitis. J Ocul Pharmacol Ther. 2010;26(2):165-174.
- Takamura E, Uchio E, Ebihara N, et al. A prospective, observational, all-prescribed-patients study of cyclosporine 0.1% ophthalmic solution in the treatment of vernal keratoconjunctivitis. Nippon Ganka Gakkai Zasshi. 2011;115(6):508-515.
- Sánchez-García S, Habernau Mena A, Quirce S. Biomarkers in inflammatory allergic conjunctivitis: a systematic review for biomarkers. Clin Transl Allergy. 2019;9:27.
- Leonardi A, Bogacka E, Fauquert JL, et al. Ocular allergy: recognizing and diagnosing hypersensitivity disorders of the ocular surface. Allergy. 2012;67(11):1327-1337.
- 内尾英一. 免疫抑制点眼薬の使用法. 日眼会誌. 2015;119(3):136-141.
- Kumar S. Vernal keratoconjunctivitis: a major review. Acta Ophthalmol. 2009;87(2):133-147.
- Wakamatsu TH, Satake Y, Igarashi A, et al. IgE and eosinophil cationic protein (ECP) as markers of severity in the diagnosis of atopic keratoconjunctivitis. Br J Ophthalmol. 2012;96(8):1127-1131.
