ECP(內視鏡法)

內視鏡下睫狀體光凝固術(Endoscopic Cyclophotocoagulation:ECP)
1. 什麼是內視鏡下睫狀體光凝固術(ECP)?
Section titled “1. 什麼是內視鏡下睫狀體光凝固術(ECP)?”ECP是1992年由Martin Uram開發的一種睫狀體破壞術。傳統的經鞏膜方法無法直接觀察睫狀體,破壞程度的定量性差。ECP使用整合810 nm半導體二極體雷射、攝影機、瞄準光束和175 W氙燈光源的光纖電纜,從眼內直接可視化睫狀突並進行治療2)。這使得雷射治療的更精確滴定成為可能2)。
ECP的有效性良好,眼壓下降率據報告為34%至57%2)。大多數研究治療270至360度的睫狀體2)。截至2005年,Medicare睫狀體光凝固術的47%為ECP,到2012年增至77%2)。
睫狀體光凝固術的適應症包括濾過手術或引流裝置成功可能性低、失敗或無法實施的情況,主要針對難治性青光眼1)。但近年來,在青光眼嚴重程度較低的病例中應用也有所增加。
TSCPC(經鞏膜法)
照射路徑:經鞏膜。無法直視睫狀體
組織損傷:睫狀突和虹膜根部嚴重破壞。持續性閉塞性血管損傷
併發症風險:低眼壓和眼球癆的風險更高
適應症:主要為視力預後不良眼或不適合切開手術的眼 2)
最大的不同在於是否可視化。ECP通過內視鏡直接觀察睫狀突進行雷射照射,因此治療精度高,對周圍組織損傷小。組織學研究顯示,TSCPC會導致睫狀突和虹膜根部嚴重破壞,而ECP僅引起睫狀突局部收縮,1個月後部分血流恢復。因此,ECP發生低眼壓和眼球癆等嚴重併發症的風險較低。但ECP需要專用設備,並通過角膜緣或扁平部入路進行眼內操作。
2. 主要症狀和臨床所見
Section titled “2. 主要症狀和臨床所見”由於ECP是青光眼治療方法,目標患者有青光眼導致的視野缺損。ECP術後可能出現一過性視力模糊、眼痛和充血。
- 術前所見:眼壓升高、視神經盤凹陷擴大、視野缺損。隅角鏡檢查及水晶體、玻璃體狀態評估對判斷ECP適應症至關重要。
- 術中所見:睫狀突變白和收縮是最佳治療效果的指標。雷射以100-300 mW連續波照射。
- 術後所見:術後眼壓峰值(因黏彈劑殘留)發生率為14.5%。前房出血3.8%,脈絡膜剝離0.36%,囊狀黃斑水腫0.7%。
3. 原因與風險因子
Section titled “3. 原因與風險因子”由於ECP是一種治療方法,本節將介紹併發症的風險因子。
- 晚期青光眼:嚴重併發症(視網膜剝離0.2%、脈絡膜出血0.09%、低眼壓0.12%、無光感0.12%)均發生於新生血管性青光眼眼。原發性開放隅角青光眼和假性剝落青光眼未見這些併發症。
- 過度治療:對睫狀體過度能量照射會增加眼球癆的風險。過度破壞可能導致眼球癆。
- 黏彈劑的選擇:Healon 5空間維持能力優異,但可能增加術後早期眼壓峰值風險。分散性黏彈劑空間維持能力差,且會吸收雷射能量。
4. 診斷與檢查方法
Section titled “4. 診斷與檢查方法”進行常規青光眼評估以確定ECP適應症。
- 眼壓測量:Goldmann壓平眼壓計。設定術前基線和目標眼壓。
- 隅角鏡檢查:評估隅角開放程度及周邊虹膜前粘連的存在。閉鎖隅角青光眼也可能適用ECP。
- 視野檢查和OCT:評估視神經病變的嚴重程度。用於治療效果的縱向監測。
- 水晶體與玻璃體狀態評估:對決定手術路徑很重要。有水晶體眼、人工水晶體眼與無水晶體眼的路徑不同。
5. 標準治療方法
Section titled “5. 標準治療方法”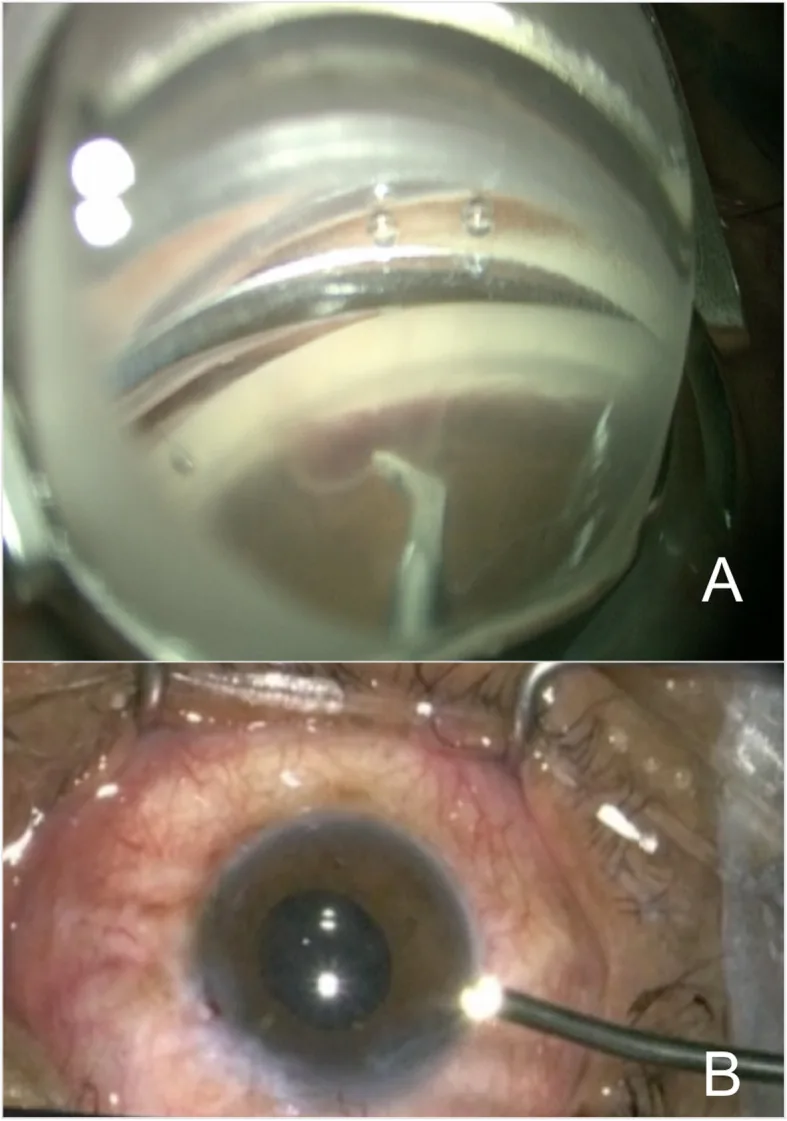
- 角膜緣路徑:常用於合併白內障手術的ECP。通過1.5~2.2 mm的切口插入內視鏡。可使用透明角膜切口或鞏膜隧道切口。
- 扁平部路徑:適用於人工水晶體眼。可最完整地觀察睫狀突,但需要同時進行前部玻璃體切除。
- 用黏彈劑(OVD)穩定前房,加深睫狀溝。內聚性黏彈劑(Healon、Healon GV)最合適。
- 將18~23號內視鏡探頭放置在距睫狀突約2 mm的位置。
- 使用810 nm半導體二極體雷射,以100~300 mW的連續波模式照射。
- 系統性地凝固每個睫狀突,直至觀察到變白和收縮。
- 至少需要治療270度才能達到最佳眼壓下降效果。通過兩個切口進行360度治療更有效。
ECP Plus
Section titled “ECP Plus”對於多次青光眼手術失敗的難治性病例,採用扁平部入路將治療範圍向扁平部延伸1-2毫米。需要合併玻璃體切除術,適用於人工水晶體眼或無水晶體眼。術後2年,眼壓從27.9±7.5 mmHg降至11.1±6.5 mmHg,用藥數量從3.4±1.2種降至0.6±1.3種,但低眼壓發生率約為7.5%,高於標準ECP。
與白內障手術合併(phaco-ECP)
Section titled “與白內障手術合併(phaco-ECP)”ECP可經由與白內障手術(超聲乳化術)相同的角膜緣切口進行,因此作為合併手術廣泛普及2)。
| 指標 | phaco-ECP | 單純phaco |
|---|---|---|
| 眼壓變化(末次就診) | MD −1.49 mmHg | 基準 |
| 用藥數量變化(末次就診) | MD −0.75種 | 基準 |
2024年的統合分析(9項研究,5389隻眼)顯示,與單純phaco組相比,phaco-ECP組在所有時間點的眼壓均持續較低,用藥數量也較少3)。但最佳矯正視力在單純phaco組略好(MD 0.09 logMAR)3)。併發症發生率方面,phaco-ECP組的一般併發症(OR 3.96)和嚴重併發症(OR 8.82)均顯著高於單純phaco組3)。
phaco-ECP的優點
phaco-ECP的注意事項
併發症發生率增加:一般併發症OR 3.96,嚴重併發症OR 8.823)
視力預後:單純phaco組的最終最佳矯正視力略好3)
長期有效性:6年分析顯示68%需要額外介入
圍手術期使用廣譜抗生素眼藥水、類固醇眼藥水(1%醋酸潑尼松龍或二氟潑尼酯)和非類固醇抗發炎藥眼藥水。為預防術後早期眼壓升高,可合併使用青光眼藥物(眼藥水或口服)。根據眼壓水平和目標,青光眼藥物在術後1-2個月逐漸減量。
術後考慮疼痛管理,必要時使用類固醇眼藥水和阿托品眼藥水1)。術後立即監測眼壓,並適當調整抗青光眼藥物1)。
合併影響視功能的白內障和輕中度青光眼的患者是良好適應症。尤其適用於正在使用兩種或以上青光眼眼藥水且希望減輕藥物負擔的患者。統合分析顯示其具有持久的降眼壓和減少藥物數量的效果,但併發症率高於單純phaco,因此需要仔細評估個體風險和益處。對於難治性青光眼,可考慮ECP Plus,但需注意低眼壓風險增加。
6. 病理生理學與詳細發病機制
Section titled “6. 病理生理學與詳細發病機制”眼壓下降的機制
Section titled “眼壓下降的機制”ECP透過雷射光凝破壞產生房水的睫狀體上皮,減少房水生成,從而降低眼壓。810 nm二極體雷射被睫狀體上皮吸收,引起組織變白和收縮。
在閉角型青光眼中,endoCPG被認為具有雙重作用:抑制房水生成和擴大隅角凹陷4)。然而,統合分析顯示endoCPG的效果不如內路小樑切開術(AIT),可能原因是治療範圍不足4)。要實現有意義的眼壓降低,至少需要270度的治療4)。
ECP與TSCPC的組織學差異
Section titled “ECP與TSCPC的組織學差異”組織學研究顯示,TSCPC對睫狀突和虹膜根部造成嚴重破壞,閉塞性血管損傷持續長達一個月。相比之下,ECP僅引起睫狀突的局部收縮,一個月後可見部分再灌注。這種部分血流恢復被認為是ECP相比TSCPC更不易引起低眼壓或眼球癆的原因。
與TSCPC不同,ECP是眼內手術,因此存在視網膜剝離和眼內炎的風險。
睫狀體破壞術的局限性
Section titled “睫狀體破壞術的局限性”所有睫狀體光凝術的共同缺點是:破壞程度不足則無法降低眼壓,破壞過度則可能導致眼球癆,該術式缺乏定量性。再治療需求高,經鞏膜方法的再治療率報告為0-59%。
7. 最新研究與未來展望
Section titled “7. 最新研究與未來展望”統合分析結果
Section titled “統合分析結果”2024年Amaral等人的統合分析(9項研究,5,389隻眼)是首個比較phaco-ECP與單獨phaco的統合分析3)。phaco-ECP組在所有時間點的眼壓降低和藥物減少方面均更優,但併發症發生率顯著更高3)。
| 指標 | 結果(MD/OR) | P值 |
|---|---|---|
| 6個月眼壓 | −1.84 mmHg | 0.002 |
| 12個月時的眼壓 | −1.68 mmHg | 0.0002 |
| 藥物數量(最終) | −0.75種 | <0.00001 |
| 嚴重併發症 | OR 8.82 | 0.03 |
在PACG的MIGS統合分析中,endoCPG的156隻眼中27隻(17.3%)通報了不良事件4)。包括4例囊狀黃斑水腫、11例纖維蛋白性葡萄膜炎、1例出血性脈絡膜剝離、2例續發性瞳孔阻滯和1例惡性青光眼4)。
Cochrane系統性回顧
Section titled “Cochrane系統性回顧”2019年的Cochrane系統性回顧認為,對於難治性青光眼,睫狀體破壞性手術是否比其他治療帶來更好的結果或更少的併發症,證據尚不充分2)。未發現針對開放隅角青光眼進行ECP的研究2)。需要更多的隨機對照試驗來比較不同類型的睫狀體光凝術,以及與其他青光眼手術的比較2)。
關於ECP的長期有效性和安全性,一項6年分析報告68%的患者需要額外介入。目前仍缺乏ECP與TSCPC或小樑切除術的長期隨機對照試驗。睫狀體光凝術的選擇由個別術者自行決定2)。
ECP探頭的一個新應用是針對小樑切開術後復發性前房積血的收集管燒灼,有一項研究報告了此方法5)。
8. 參考文獻
Section titled “8. 參考文獻”
- European Glaucoma Society. European Glaucoma Society Terminology and Guidelines for Glaucoma, 5th Edition. Br J Ophthalmol. 2025.
- American Academy of Ophthalmology. Primary Open-Angle Glaucoma Preferred Practice Pattern. Ophthalmology. 2025.
- Amaral DC, Louzada RN, Moreira PHS, et al. Combined Endoscopic Cyclophotocoagulation and Phacoemulsification Versus Phacoemulsification Alone in the Glaucoma Treatment: A Systematic Review and Meta-Analysis. Cureus. 2024;16(3):e55853.
- Paik JS, et al. Outcomes and Complications of Minimally Invasive Glaucoma Surgery in Primary Angle Closure Glaucoma: A Systematic Review and Meta-Analysis. Clin Ophthalmol. 2025;19:493-502.
- Gallardo MJ, Reyes T. A Novel Use of the Endoscopic Cyclophotocoagulative Probe for the Management of Excisional Goniotomy Induced Chronic Recurrent Hyphema. Am J Ophthalmol Case Rep. 2022;26:101492.
