小樑切開術 (trabeculotomy)是切開房水 流出道中流出阻力最高的近Schlemm管內皮組織,改善房水 流出障礙從而降低眼壓 的手術。與濾過手術 (小樑切除術 )相比,術中及術後併發症較少,但降眼壓 效果不如濾過手術 。
傳統的小樑切開術 是需要結膜 切開和鞏膜 瓣製作的眼外法(ab externo)。近年來,被稱為微創青光眼手術 (MIGS )的微創技術被引入臨床,並在比小樑切除術 適應症更早的階段進行1) 。MIGS 是從眼內(ab interno)進行的非濾過泡形成技術,最大限度地減少對正常解剖和生理的干擾3) 。
MIGS 的定義特徵歸納為以下五點3) 。
高安全性 :低眼壓 、脈絡膜 剝離等嚴重併發症風險低對正常解剖的最小干擾 :增強生理性流出機制內路式入路 :經由角膜 切口從眼內進行有效性 :達到至少20%的眼壓 下降或減少一種藥物快速恢復 :額外停機時間最小化
在青光眼 手術中,房水 流出通道重建術(小樑切開術 /MIGS )適用於藥物或雷射治療 無法充分降低眼壓 的病例1) 。主要目標疾病類型包括原發性開放隅角青光眼 、正常眼壓性青光眼 、剝落性青光眼 、類固醇性青光眼 和發育性青光眼 (兒童青光眼 )。剝落性青光眼 和類固醇性青光眼 的眼壓 降低效果優於原發性開放隅角青光眼 。
青光眼 治療按步驟進行:藥物治療(首選)→雷射治療 (SLT 等)→侵入性手術1) 。在侵入性手術中,小樑切除術 是最廣泛進行的濾過手術 ,但流出通道重建術(小樑切開術 /MIGS )相比小樑切除術 具有更早介入的巨大優勢1) 。對於晚期青光眼 或目標眼壓 較低的病例,仍需要小樑切除術 或管分流手術。
在結膜 下形成濾過泡的裝置(XEN Gel Stent、PreserFlo MicroShunt等)具有不同的安全性和有效性特徵,被歸類為MIBS(微創濾過泡手術)而非MIGS 3) 。
白內障 手術合併眼內引流裝置的核准歷程如下2) 。
iStent iStent inject WHydrus
傳統上,對於早期至中期開放隅角青光眼 ,與白內障 手術聯合手術採用外路法,使用小樑切開刀(金屬探針)2) 。然而,外路法需要切開結膜 ,如果後續需要額外的濾過手術 如小樑切除術 ,結膜 疤痕常會妨礙手術2) 。為解決此問題,開發了在隅角 鏡引導下從前房 側進行的流出通道重建術(使用尼龍線、手柄、鉤、刀片等),從而可以在不造成結膜 疤痕的情況下進行手術2) 。
歐盟於2004年核准iStent ,2010年核准iStent inject W,2011年核准Hydrus ;美國FDA於2012年核准iStent ,2018年核准iStent inject W和Hydrus 2) 。
Q
MIGS與傳統青光眼手術有何不同?
A
MIGS 從眼內(ab interno)經由小切口進行,因此恢復快、併發症風險低。而傳統手術如小樑切除術 可更大幅度降低眼壓 ,但存在低眼壓 、感染等嚴重併發症風險。MIGS 適用於輕至中度青光眼 ,且保留結膜 ,不影響未來濾過手術 的成功率。對於需要較低目標眼壓 的晚期青光眼 ,則選擇傳統手術。請諮詢您的醫師。
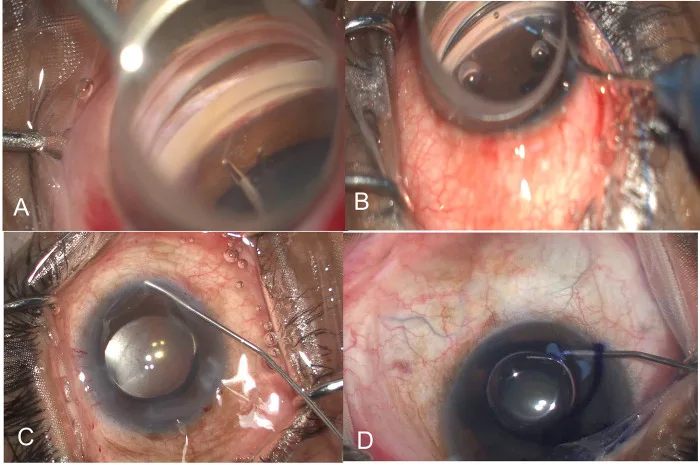
顯微鑷剝離小樑網、GATT縫線插入、漂白效應、台盼藍染色的術中四步驟 Rao A, Mukherjee S. Intraoperative predictors for clinical outcomes after microinvasive glaucoma surgery. PLoS One. 2023;18(11):e0293212. Figure 1. PM
CI D: PMC10635545. License: CC BY 4.0.
A為顯微
MIGS (小樑帶切除術),顯微鑷剝離小樑網;B為
GAT T(
隅角 鏡輔助下經管腔
小樑切開術 ),Prolene縫線穿過Schlemm管;C為Schlemm管開放後集合管的漂白效應;D為台盼藍染色顯示小樑網。這些對應於本文「術式分類與操作技術」部分中
GAT T和眼內法的
前房 角操作步驟。
青光眼 手術大致分為四類:濾過手術 、房水 流出通道重建術、瞳孔 阻塞解除手術和睫狀體 破壞手術1) 。房水 流出通道重建術
小樑切開術 (眼外法)前房 旋轉的傳統方法。小樑切開術 (眼內法)隅角 鏡直視下使用顯微鉤、KDB、Trabectome、縫線等切開小樑網的MIGS 。白內障 手術合併眼內引流管iStent inject W或Hydrus 植入Schlemm管的支架型MIGS 。
眼外法(小樑切開刀)
路徑 :ab externo(結膜 切開、鞏膜 瓣製作)
操作技術 :毛果芸香鹼點眼縮瞳後,切開角鞏膜 緣結膜 暴露鞏膜 。製作4mm鞏膜 瓣,識別並切開Schlemm管外壁。將U形金屬探針(小樑切開刀,曲率直徑13-17mm)插入Schlemm管,旋轉切開Schlemm管內壁和小樑網。用10-0尼龍線縫合鞏膜 瓣和結膜 。
特點 :部分機構採用雙層鞏膜 瓣技術。與白內障 手術同時進行可改善效果。由於需要結膜 切開,可能影響未來濾過手術 。
眼內法(MIGS流出道重建術)
路徑 : ab interno(角膜 小切口,保留結膜 )
步驟 : 白內障 手術後注入黏彈劑。將患者臉部朝術者相反方向傾斜35°,顯微鏡傾斜35°。在隅角 鏡下確認小樑網,將微鉤(μ鉤)或KDB等插入前房 。以鞏膜 突為指標,切開小樑網約120°。用I/A清除Schlemm管返流血液,形成前房 後結束。
特點 : 結膜 無手術疤痕,可保留濾過手術 。因直視下操作,可靠性及安全性高1) 。
眼內引流(支架型MIGS)
路徑 : ab interno(角膜 切口,保留結膜 )
步驟(iStent inject W) : 從角膜 切口插入植入器,將套管針壓向小樑網,按下釋放按鈕分離兩個子彈形鈦支架。確認返流性出血2) 。
步驟(Hydrus ) : 用輸送系統將8mm新月形鎳鈦合金裝置置入Schlemm管內約90°。作為支架將Schlemm管擴張4~5倍9) 。
特點 : 原則上與白內障 手術合併進行,但iStent inject W自2024年7月起已獲批單獨手術2) 。
術式 使用器械 切開/留置範圍 保留結膜 白內障 同時施行外路小樑切開術 小樑切開刀(金屬探針) 約120° 否 是 微鉤(μ鉤/TMH) 谷戶氏ab interno微鉤 約120° 是 通常需要 KDB(Kahook雙刃刀) 雙刃刀片 3至5個鐘點 是 是(可單獨進行) Trabectome 高頻電極手柄 最大180° 可 可(可單獨進行) GAT T導管 /縫線最大360° 可 可(可單獨進行) OMNI 可撓性微導管 360°(黏彈擴張+切開) 可 可 ABiC(內路小樑切開術 ) iTrack微導管 360°黏彈性擴張 可 可 iStent inject W鈦製子彈狀支架×2 兩處植入 可 通常合併/可單獨 Hydrus 鎳鈦諾新月形 Schlemm管90° 可 通常合併
此術式使用高頻電極電燒並切開Schlemm管內壁與小樑網組織(2004年FDA核准)。將內建灌注與吸引的手柄經由1.6mm角膜 切口插入。在足板保護鄰近組織的同時,從0.8mW開始輸出,處理最大180°的小樑網。對外壁的熱傳導控制在約1.2℃的最小限度。不使用黏彈劑。術後效果與小樑切開術 相當,合併白內障 手術可改善效果。一項統合分析(5,091名患者)顯示,2年成功率單獨為46%,合併CE-IOL 為85%4) 。前房 出血發生率高達100%,但多數在術後數天內消退5) 。
此術式將微導管 或Prolene縫線插入Schlemm管,全周(360°)切開小樑網。2014年由Fellman和Grover報告。使用縫線可低成本實施。
操作步驟:首先經由隅角 切開術開放Schlemm管,然後將導管 或縫線插入Schlemm管內並使其通過全周。之後向心性牽引以切開小樑網。術後需將眼壓 維持在30mmHg以上。
一項統合分析(537眼)顯示,平均眼壓 降低9.81mmHg,藥物減少1.67種4) 。併發症包括前房 出血(12.5-80.6%)、眼壓 峰值(1.9-32.3%)和一過性低眼壓 (4.5-6.5%)4) 。前節OCT 檢測到睫狀體 脈絡膜 剝離占47.7%,但多數無症狀並自行消退4) 。
180°處理(半GAT T)與360°處理的比較顯示,劑量反應閾值在120-180°達到,剩餘範圍可保留用於未來再次介入。下方節段的流出道活性往往較高。
將可彎曲微導管 分兩次各插入180°,使用單一設備進行Schlemm管黏彈擴張與小樑切開。GEMINI研究顯示,1年時84.2%的患者眼壓 下降≥20%4) 。
此術式使用iTrack微導管 ,用黏彈劑全周(360°)擴張Schlemm管與集合管。不切開小樑網,而是改善管腔的病理性改變(塌陷)4) 。
Q
應該選擇哪種術式?
A
手術方式的選擇取決於青光眼 的類型與嚴重程度、是否同時進行白內障 手術,以及術者的經驗。統合分析顯示,小樑切開/切除術(如KDB、GAT T)在降低眼壓 和減少用藥方面優於支架型手術(如iStent )5) ,但安全性特徵也因術式而異。剝落性青光眼 和類固醇性青光眼 的流出道重建手術效果尤其良好。請與您的眼科專科醫師討論,選擇最佳手術方式。
青光眼 的手術治療是為了降低眼壓 1) 。適應症包括藥物治療或雷射治療 後仍無法獲得足夠眼壓 下降的病例,或因藥物副作用或遵從性不佳而預期無法獲得眼壓 下降的病例1) 。
流出道重建手術(小樑切開術 /MIGS )現在比小樑切除術 更早作為適應症進行1) 。
原發性開放隅角青光眼 /正常眼壓 青光眼 :主要適用於早期至中期剝落性青光眼 :降眼壓 效果高於原發性開放隅角青光眼 ,特別良好的適應症類固醇性青光眼 眼壓 控制續發性兒童青光眼 :與原發性兒童青光眼 一樣,小樑切開術 是適應症發育性青光眼 (原發性兒童青光眼 )小樑切開術 是首選。出生後2個月以後發病的成功率為96%,顯示良好效果新生血管性青光眼 /葡萄膜炎 續發性青光眼
同時進行白內障 手術時 :
早期至中期的原發性開放隅角青光眼 (廣義)或剝落性青光眼 合併白內障
除雷射治療 外無內眼手術病史
隅角鏡檢查 顯示Shaffer分級III度以上之開放隅角 ,無周邊虹膜前粘連 正在使用青光眼 藥水
排除標準 :
合併水晶體 震顫或懸韌帶斷裂
因失智症等難以配合術後隅角鏡檢查
兒童
角膜內皮細胞密度 低於1,500個/mm²對支架材質過敏
iStent inject W單獨手術的適應症2) :
早期至中期的原發性開放隅角青光眼 (廣義)或剝落性青光眼
除雷射治療 和白內障 手術外無內眼手術病史
Shaffer分級III度以上之開放隅角 ,無周邊虹膜前粘連
正在使用青光眼 藥水
合併白內障 的病例除外 (應合併白內障 手術)
術式的選擇需根據每位患者個別進行7) 。綜合判斷以下因素。
目標眼壓 :能否接受中等十幾毫米汞柱,還是需要低十幾毫米汞柱以下。後者需要濾過手術 。病程與進展速度 :主要適用於早期至中期。進展期可能效果不足。青光眼 類型青光眼 、類固醇性青光眼 的流出道重建術效果尤其良好。是否需要保留結膜 :如需保留將來濾過手術 的可能性,不切開結膜 的眼內法或支架型更為有利。是否合併白內障 :合併白內障 時,聯合手術是標準做法,可使用眼內引流裝置。術者經驗 :需要充分的隅角 手術經驗,應嚴格避免草率進行1) 。對前房 出血的耐受性 :有報告稱iStent 比使用刀片的術式前房 出血更少,在希望避免術後前房 出血的病例中,眼內引流裝置可作為選擇之一2) 。
閉鎖隅角 青光眼 :隅角 關閉,不適合流出道重建術(但近年來有擴大適應症的趨勢3) )。上鞏膜 靜脈壓升高疾病 (如Sturge-Weber症候群):小樑網MIGS 的效果受上鞏膜 靜脈壓限制,因此禁忌。伴有隅角 先天性異常的青光眼 :隅角 結構不清晰,無法保證支架植入的安全性。新生血管性青光眼 新生血管 阻礙流出道重建的效果,有效率低。
由具有100例以上白內障 手術經驗和10例以上開放性青光眼 手術經驗,並參加過各公司培訓課程的醫師執行2) 。
Q
可以和白內障手術同時進行嗎?
A
許多MIGS 手術可以與白內障 手術(水晶體 重建術)同時進行,聯合手術比單獨MIGS 能獲得更好的眼壓 降低和更低的再手術率6) 。iStent inject W和Hydrus 原則上與白內障 手術合併使用,但iStent inject W自2024年7月起也獲准單獨手術2) 。微鉤、KDB、GAT T和Trabectome可以單獨進行,但在合併白內障 的病例中,同時手術是標準做法。請諮詢您的眼科專科醫師。
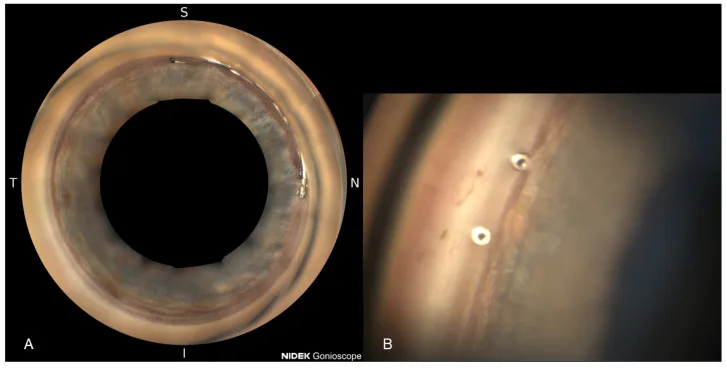
使用NIDEK GS-1全周隅角鏡的Hydrus置入後360°隅角影像和iStent inject W近距離影像 Weich C, Zimmermann JA, Storp JJ, Merté R-L, Eter N, Brücher VC. Comparison of the Intraocular Pressure-Lowering Effect of Minimally Invasive Glaucoma Surgery (
MIGS )
iStent Inject W and
Hydrus —The 12-Month Real-Life Data. Diagnostics. 2025;15(4):493. Figure 1. PM
CI D: PMC11854837. License: CC BY 4.0.
A為
Hydrus 置入後的全周
隅角 鏡(NIDEK GS-1)影像,鼻側可見支架近端;B為
iStent inject W的兩個端口開口位於
小梁網 內近距離
隅角 影像。對應本文「治療結果與併發症」部分討論的裝置位置評估和術後
隅角鏡檢查 的意義。
術後眼壓 通常在16至20 mmHg範圍內波動。對於原發性開放隅角青光眼 ,單獨小梁切開術術後5年預期眼壓 為18 mmHg,控制在20 mmHg以下的比率約為50%。與小梁切除術相比,不需要影響預後的集中術後管理,且具有視力 恢復快、誘發散光 少、高階像差不易發生等優點。
與白內障 手術(水晶體 重建術)同時手術可改善小梁切開術的效果,因此在合併白內障 的病例中常選擇聯合手術。
不同疾病類型的結果如下:
剝落性青光眼 和類固醇性青光眼 :眼壓 降低效果優於原發性開放隅角青光眼 。對於類固醇性青光眼 ,這是一種非常有效的手術方式,可期待長期良好的眼壓 控制。原發性嬰幼兒青光眼 :術後18年預期眼壓 為17–18 mmHg。出生後2個月以後發病的成功率為96%。但合併Axenfeld-Rieger症候群 、Sturge-Weber症候群或角膜 直徑超過13 mm時預後不良。發育性青光眼 總體隅角 切開術成功率為94%。出生後1個月以內或2歲以後發病的成功率降至38%。
整體而言,MIGS 可達成15%至50%的眼壓 下降,並減少0.4至1.8種藥物使用量6) 。與白內障 手術合併使用時,相較於單純白內障 手術可額外降低眼壓 2至2.8 mmHg,且2年時的再手術率顯著較低(3%對24%)6) 。部分系列研究中,22.6%至80%的患者達成免藥6) 。
一項統合分析(875隻眼,23項研究)顯示,1年時加權平均眼壓 下降為7.71 mmHg(95%CI : 5.16-10.26),藥物減少1.57種(95%CI : 1.17-1.96)5) 。次群組分析表明,內路小樑切開術 (AIT )在眼壓 下降(p<0.02)和藥物減少(p<0.01)兩方面均顯著優於iStent 和經內視鏡睫狀體 光凝固術 5) 。
由於白內障 手術本身也具有降眼壓 效果,因此很難完全區分MIGS 的純效應和白內障 手術的效應3) 7) 。根據RCT結果,CE-IOL +MIGS 組中約三分之二的眼壓 下降和藥物減少歸因於單純CE-IOL ,MIGS 的附加效應估計約為三分之一4) 。
支架型裝置的成效
iStent inject W + CE-IOL 眼壓 下降≥20%(單純CE-IOL 組為61.9%,p=0.005)8)
Hydrus + CE-IOL (HORIZON試驗)眼壓 下降≥20%(單純CE-IOL 組為57.8%,p<0.001)。免藥率78%對48%9)
Hydrus 對比iStent (COMPARE試驗,單獨手術)眼壓 ≤18 mmHg的累積成功率,Hydrus 為35.6%,iStent 為10.5%(p=0.001)。免藥率:Hydrus 46.6%對iStent 24.0%10)
小樑切開/切除術的成效
KDB + CE-IOL 對比iStent + CE-IOL :1年成功率93.7%對83.3%(p=0.04)。平均眼壓 15.4對16.1 mmHg11)
微鉤 + CE-IOL 對比單純CE-IOL :眼壓 下降率51.5%對20.1%(p<0.001)。完全成功率90.3%對0%12)
Trabectome(統合分析,5,091例患者) :成功率:單獨手術46%,合併CE-IOL 85%(2年)4)
GAT T(統合分析,537眼)眼壓 降低9.81 mmHg,藥物減少1.67種4)
MIGS 整體而言比傳統濾過手術 有更好的併發症譜5) 。統合分析未報告低眼壓 、複視 或感染,所有類型的MIGS 均安全5) 。
併發症 所有MIGS 眼外法 GAT THydrus iStent 前房積血 24.9%5) 必然發生(2-3天消退) 12.5-80.6% 0.5-36.0% 1.2-1.9% 一過性眼壓 升高 4.9%5) 可能持續長達3個月 1.9~32.3% 0.5~20% 1~33.3% 術後發炎 3.31%5) — — — — 設備阻塞 — — — 1.1~12.2% 1~13.2% 裝置位置不良 — — — 1.1% 3~18% 局部PAS — — — 8.7~20.0% 1.8% Descemet膜剝離 — — 0.5% — —
小樑切開刀誤插入 :當難以準確插入Schlemm管時發生的早期穿孔睫狀體 脫離脈絡膜 上腔Descemet膜下剝離/血腫 前房 出血眼壓 持續存在,可能發生角膜血染 ,需進行前房 沖洗。
Hydrus 因位置不良導致虹膜炎 、囊樣黃斑水腫 、前房 出血和高眼壓 的UGH(葡萄膜炎 -青光眼 -前房 出血)症候群已有報導13) 。植入6個月以上後,虹膜 組織粘連導致取出困難,因此早期識別異常很重要13) 。
微鉤小樑切開術 後出現睫狀體 脈絡膜 脫離和持續性低眼壓 (1-4mmHg,持續2個月以上)的2例病例已有報導。兩例均通過玻璃體 手術和氣體填塞得到緩解14) 。此外,有病例報導微鉤後睫狀體 脫離在5個月後自行閉合,閉合時出現急性眼壓 升高(42mmHg),隨後恢復正常。前段OCT (AS-OCT )在檢測睫狀體 脫離方面優於隅角 鏡,顯示了術後隅角 評估中應用AS-OCT 的實用性。
Q
MIGS的併發症嚴重嗎?
A
MIGS 的併發症通常輕微且短暫。前房 出血最常見,但通常在數日內自行消退。傳統手術中令人擔憂的嚴重併發症如低眼壓 、感染和複視 ,在MIGS 中很少報導5) 。然而,因裝置位置不良可能需要再次手術。術後請遵醫囑定期回診。
隅角鏡檢查 隅角 開放程度,並在病歷中記錄隅角 所見2) 角膜內皮細胞密度 2) 視野檢查 超音波生物顯微鏡 (UBM )發育性青光眼 的隅角 發育異常程度眼壓測量 眼壓 7)
前房 出血視力 障礙,但大多在2-3天內消退,2週內自然吸收。若出血導致持續高眼壓 ,可能發生角膜血染 (角膜 實質中血紅蛋白沉積的不可逆變化),需進行前房 沖洗眼壓 峰值眼壓 。這種現象稱為「眼壓 峰值」。處理使用以下藥物:
毛果芸香鹼1-2%點眼液(縮瞳以開放隅角 )
0.5%噻嗎洛爾等β受體阻斷劑 點眼液
乙醯唑胺 250 mg口服(碳酸酐酶抑制劑 )20%甘露醇靜脈滴注(滲透性利尿劑,急性期緊急處理)
誘發散光 :製作鞏膜 瓣可能引起散光 。眼內法(MIGS )具有誘發散光 少、高階像差不易發生的優點術後點眼液 :使用抗生素和類固醇 點眼液約1-2個月
術後管理與白內障 手術類似1) 。不需要像小樑切除術 那樣密集的術後管理,視力 恢復較快。
抗生素眼藥水如左氧氟沙星:每日3次
非類固醇 抗炎藥(NSAIDs)眼藥水如雙氯芬酸:每日3次
類固醇 眼藥水如0.1%倍他米松:每日3次前房 出血幾乎必然發生,但多數病例在次日到數日內改善。術後第1天、1週、1個月、3個月、6個月、1年進行定期檢查。
定期進行視力檢查 和眼壓測量 2) 。
通過角膜內皮 細胞計數評估裝置的長期安全性(根據CyPass Micro-Stent退出市場的先例,需特別注意角膜內皮 隨時間的變化)。
通過房角鏡確認支架位置(早期發現位置不良很重要)。
發放患者卡,並解釋術後追蹤的重要性。
定期評估裝置阻塞或周邊虹膜前粘連 (PAS )的存在。
房水 由睫狀體 產生,從後房經瞳孔 流入前房 。前房 的流出途徑主要有兩條。
經小樑網流出途徑(conventional pathway) 是主要途徑,承擔全部房水 流出的約80-90%,依序通過以下結構。
小樑網 :由葡萄膜網、角鞏膜 網和近管組織三層結構組成。開放隅角青光眼 中,尤其是近管組織的細胞外基質增加,導致流出阻力升高。Schlemm管 :內徑約200-400μm的環狀淋巴管樣結構。眼壓 升高導致管腔塌陷,進一步增加流出阻力。集合管 :從Schlemm管分出約25-35條,向外引導。集合管開口分布不均勻,不同部位的流出能力不同。上鞏膜 靜脈 :最終匯入靜脈系統。上鞏膜 靜脈壓約8-10mmHg,決定了MIGS 降低眼壓 的理論下限。
葡萄膜鞏膜 流出途徑(unconventional pathway) 是通過睫狀肌間隙進入脈絡膜 上腔的途徑,承擔全部房水 流出的約10-20%。
房水 流出阻力的大部分存在於近Schlemm管組織(juxtacanalicular tissue) 和Schlemm管內壁。開放隅角青光眼 中,該部位的阻力病理性增加,所有MIGS 術式通過直接或間接降低該阻力來降低眼壓 。
眼外法(小樑切開刀) :暴露Schlemm管外壁,用探頭旋轉突破內壁進入前房 ,切開小樑網。這是從鞏膜 側物理進入Schlemm管的方法。眼內法(微鉤、KDB) :從前房 側在隅角 鏡直視下切開或帶狀切除小樑網和Schlemm管內壁。直接去除流出阻力的最大部位。Trabectome :用高頻電極燒灼並去除小樑網,暴露Schlemm管。GAT T導管 將Schlemm管切開240-360度。可實現大範圍的流出道開放。支架(iStent inject W) :在小樑網內放置鈦製支架,形成從前房 到Schlemm管的旁路通道。Hydrus ABiC :使用黏彈性物質 將Schlemm管和集合管擴張360°,改善管腔塌陷。不切開小樑網。
針對小樑網的MIGS 的眼壓 下降效果受到Schlemm管遠端流出阻力和上鞏膜 靜脈壓 (約8-10 mmHg)的限制3) 。因此,術後眼壓 很少降至mid-teens(約15 mmHg)以下3) 。根據Hagen-Poiseuille定律,管腔內流量與內徑的四次方成正比,與長度成反比,因此支架內腔直徑和小樑切開範圍是決定流量的關鍵因素。
另一方面,濾過手術 (小樑切除術 、引流閥植入術)將房水 引流至結膜 下腔,不受上鞏膜 靜脈壓的限制,可以達到更低的目標眼壓 (≤10 mmHg)。這就是為什麼對於需要低目標眼壓 的晚期青光眼 ,MIGS 可能不足的理論依據。
小樑切開術 的效果取決於切開範圍,但超過120-180°後,劑量反應達到平台期。房水 流出在隅角 並非均勻分佈,尤其是鼻側和下方節段的流出通路活性較高。集合管的分佈密度也因部位而異,選擇性切開流出通路豐富的節段有望實現有效的眼壓 下降。因此,180°的處理(如hemi-GAT T)有時也能獲得足夠的效果。
包括MIGS 在內的所有青光眼 手術,眼壓 下降效果都有隨時間減弱的趨勢3) 。支架型裝置可能發生周邊虹膜前粘連 或裝置阻塞。小樑切開術 可能因炎症反應導致的纖維血管膜形成或瘢痕化,引起切開部位的再狹窄。因此,青光眼 是一種終身疾病,不能通過單一手術治癒3) 。MIGS 不涉及結膜 切開,因此不會損害未來濾過手術 (小樑切除術 或引流閥植入術)的成功率,這是一個重要的優點3) 。
毛果芸香鹼是最古老的降眼壓 藥物之一,但在MIGS 後有時用於維持流出效果,在微創青光眼手術 後的管理中佔有重要地位。1-2%毛果芸香鹼滴眼液被認為在MIGS 術後早期維持隅角 開放,並有助於前房積血 的早期消退。
MIGS 研究中臨床終點的報告方法尚未統一,導致不同研究之間的比較困難4) 。AAO 青光眼 PPP委員會建議將2年時Kaplan-Meier存活分析的累積成功率作為主要評估指標4) 。
單獨MIGS 的成功標準 :眼壓 ≤21 mmHg且較基線下降≥20%,無青光眼 藥物增加,無額外手術,無光覺喪失,無低眼壓 4)
CE-IOL 合併MIGS 的成功標準 :減少至少一種藥物(眼壓 不升高),或眼壓 ≤21 mmHg且下降≥20%4)
2年累積成功率的最小臨床重要差異(MCI D)建議為:單獨MIGS ≥50%,CE-IOL 合併MIGS ≥65%4) 。
傳統上,閉角型青光眼 被認為是MIGS 的禁忌症,但近年來,基於更多患者可能從MIGS 獲益的觀點,這一看法正在改變3) 。
關於MIGS 後患者報告結果的研究有限,但初步發現提示視覺功能、生活品質和眼表健康有所改善6) 。減輕藥物負擔可能有助於改善眼表和治療遵從性 6) 。
一項對40項研究的回顧發現,MIGS 合併超聲乳化術後22.6%至80%的患者不再需要藥物,減少眼藥水引起的眼表損傷(如角膜上皮 損傷、結膜 充血 、瞼板腺功能障礙 等)被認為有助於改善生活品質6) 。特別是使用多種藥物(≥3種)的患者,MIGS 後藥物減量的益處更大。開發標準化的患者報告結果指標以及在多樣化種族人群中進行研究是未來的挑戰6) 。
CyPass Micro-Stent(脈絡膜 上腔MIGS )在5年後被發現導致角膜內皮 細胞減少,於2018年自願退出市場3) 。對於MIGS 整體而言,積累長期安全性、成本效益和無藥物率的數據是未來的挑戰3) 7) 。
有報導對Freeman-Sheldon症候群合併的青少年開角型青光眼 實施KDB手術,眼壓 從40 mmHg降至10 mmHg,並在27個月內穩定在15 mmHg以下。MIGS 正在考慮擴展到傳統適應症以外的特殊疾病類型。
在KDB小樑切開合併深層鞏膜切除術 中,有報告指出術後眼壓 降至上鞏膜 靜脈壓以下,導致大量前房 出血和纖維蛋白塊,進而引起周邊虹膜前粘連 和集合管阻塞。合併使用大幅降低眼壓 的手術需謹慎;KDB單獨使用降壓率約28.4%,而合併組未顯示出顯著的額外效果。
ELIOS :一種使用高精度非熱雷射在小樑網中創建10個微通道的新技術。冷雷射最大限度地減少組織纖維化,已有報告顯示可維持8年的眼壓 降低。術後1年時,80%的患者能夠停止藥物治療。MIMS (微創迷你鞏膜 切開術) :一種無支架的ab externo濾過手術 ,使用帶有300μm三角形刀片的600μm針頭永久性地創建鞏膜 角膜 引流通道。結果令人鼓舞,但仍處於研究階段。
Q
MIGS後是否需要再次手術?
A
與所有青光眼 手術一樣,MIGS 的效果可能隨時間減弱。有報告指出,單獨MIGS 在2年時最多有24%的患者需要再次手術6) 。與白內障 手術合併時,再手術率顯著降至3%6) 。MIGS 保留結膜 ,因此未來如果需要額外手術如小樑切除術 或引流管植入,其成功率不會受到影響。
日本緑内障学会. 緑内障診療ガイドライン(第5版). 日眼会誌. 2022;126:85-177.
白内障手術併用眼内ドレーン会議. 白内障手術併用眼内ドレーン使用要件等基準(第3版). 日眼会誌. 2024;128:1013-1016.
European Glaucoma Society. Terminology and Guidelines for Glaucoma, 6th Edition. Br J Ophthalmol. 2025.
Gedde SJ, et al. Reporting Clinical Endpoints in Studies of Minimally Invasive Glaucoma Surgery. Ophthalmology. 2025;132(2):143-151.
Paik JM, et al. Outcomes and Complications of Minimally Invasive Glaucoma Surgery: A Systematic Review and Meta-Analysis. Clin Ophthalmol. 2025;19:487-503.
Singh A, et al. Minimally Invasive Glaucoma Surgery: A Review of Clinical and Patient-Reported Outcomes. Cureus. 2025;17(7):e87872.
American Academy of Ophthalmology. Primary Open-Angle Glaucoma Preferred Practice Pattern. 2020.
Samuelson TW, et al. Prospective, randomized, controlled pivotal trial of an ab interno implanted trabecular micro-bypass in primary open-angle glaucoma and cataract: two-year results. Ophthalmology. 2019;126:811-821.
Samuelson TW, et al. A Schlemm canal microstent for intraocular pressure reduction in primary open-angle glaucoma and cataract: the HORIZON Study. Ophthalmology. 2019;126:29-37.
Ahmed IIK , et al. A prospective randomized trial comparing hydrus and iStent microinvasive glaucoma surgery implants for standalone treatment of open-angle glaucoma: the COMPARE Study. Ophthalmology. 2020;127:52-61.
Falkenberry SM, et al. CE-IOL plus KDB vs CE-IOL plus iStent : 1-year multicenter RCT results. Ophthalmology. 2020.
Maheshwari D, et al. CE-IOL plus Tanito Microhook vs CE-IOL alone: a randomized single-center trial. 2023.
Sachdeva N, et al. Early to late explantation of Hydrus microstent MIGS device: A case series. Am J Ophthalmol Case Rep. 2024;36:102105.
Otsuka M, et al. Gas Tamponade Improved Cilio-Choroidal Effusion Induced by an Ab Interno Trabeculotomy with a Microhook: Two Cases. Int Med Case Rep J. 2024;17:479-486.