白内障形成的机制
快速混浊:晶状体囊破裂导致房水进入晶状体纤维内。
迟发性混浊:即使没有囊破裂,外伤的力量也会损伤晶状体纤维,数月到数年后形成。
典型外观:玫瑰花形(rosette)或星形(stellate)混浊。

创伤性白内障是由外伤引起的晶状体混浊,与年龄相关性白内障相比,更常见于年轻人。当发现无基础疾病的年轻患者出现单眼白内障时,应首先怀疑创伤性白内障。一般人群中眼外伤的终生患病率约为14%,儿童和年轻男性更为多见。眼外伤中27%至65%会发展为白内障,且大多数因严重影响视功能而需要手术 3)。
创伤性白内障常伴有其他眼组织损伤,且多发于年轻人群,因此成为重大的公共卫生负担。即使没有严重影响视功能的白内障,悬韧带损伤也可能导致晶状体半脱位,有时需要手术干预。
白内障形成的机制
快速混浊:晶状体囊破裂导致房水进入晶状体纤维内。
迟发性混浊:即使没有囊破裂,外伤的力量也会损伤晶状体纤维,数月到数年后形成。
典型外观:玫瑰花形(rosette)或星形(stellate)混浊。
外伤性白内障的特征
好发人群:儿童和年轻男性。
合并其他眼损伤:虹膜损伤、悬韧带损伤、玻璃体脱出等。
紧急性:囊破裂或眼压升高时需要紧急摘除。
机械性外伤:
非机械性外伤:
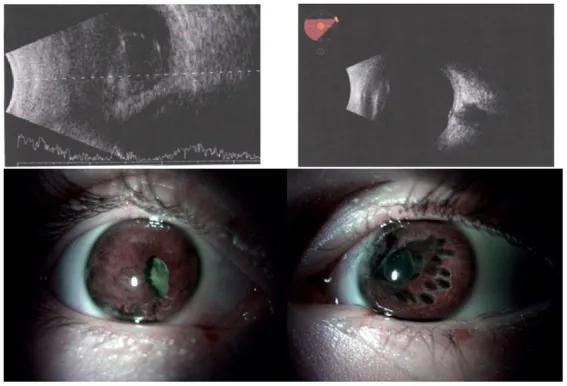
视力与眼压
术前视力有助于预测术后最佳矫正视力。关于眼压,不对称性低眼压提示眼球开放伤或睫状体分离裂隙。眼压升高可能反映晶状体源性青光眼、前房积血或房角后退性青光眼。
瞳孔所见
相对性传入性瞳孔障碍(rAPD)见于外伤性视神经病变,是术后视力预后的指标。单纯白内障不会引起rAPD。
眼前节所见
| 所见部位 | 评估要点 |
|---|---|
| 角膜 | 混浊程度及对IOL计算的影响 |
| 前房 | 出血、晶状体物质、玻璃体脱出 |
| 虹膜 | 透照缺损、虹膜离断、散瞳障碍 |
| 晶状体 | 混浊部位、前囊破裂、半脱位、Vossius环 |
Vossius环:钝性外力使虹膜压向晶状体,在瞳孔缘对应的前囊表面形成环状虹膜色素沉着。这是钝挫伤的特征性表现,是晶状体囊外伤的证据。
致伤物体大小与混浊模式:
诊断系统
外伤记录采用伯明翰眼外伤术语(BETT)系统。
影像学检查
是的。穿孔性外伤时,晶状体囊破裂,房水进入,导致伤后立即快速混浊。小伤口(如针伤)可能仅局限于前囊下混浊,但大伤口(如刀伤)混浊扩散迅速。而钝挫伤即使没有囊破裂,外力也会导致代谢障碍和渗透压变化,常在伤后数月至数年内逐渐混浊。
外伤性白内障的诊断本身并不困难,但确定其病因是外伤至关重要。与常规白内障手术相比,外伤性白内障手术可能更具挑战性,因此必须进行彻底的术前评估。
鉴别诊断:若单眼出现虹膜后粘连、前囊混浊或局限性皮质混浊,应怀疑外伤性白内障。
外伤性白内障的摘除大致分为眼球开放性外伤后立即进行的“一期(primary)摘除”和外伤后数周至数月的“二期(secondary)摘除”。
开放性眼球外伤的一期修复最好在24小时内完成,24小时内修复组的眼内炎风险显著较低(OR 0.39,95%CI 0.19-0.79)1)。
紧急摘除(一期)的适应证:
二期摘除的优点:
| 摘除时机 | 优点 |
|---|---|
| 一期 | 单次手术、降低成本、降低弱视风险(儿童) |
| 二期 | IOL计算精度、可视性、炎症控制 |
前囊完整性评估: 术中使用台盼蓝识别前囊撕裂,并在白色白内障中也能看清囊膜。若怀疑囊膜撕裂,应轻柔、谨慎地进行水分离。
按白内障类型手术:
IOL选择:
术后第1天、第1周和第1个月进行定期复查。完成局部抗生素和类固醇滴眼液疗程。如果出现并发症,应更频繁地随访,并调整类固醇或使用降眼压药物。
儿童更容易受到眼外伤的影响,需要特殊管理。
术前考虑
在儿童中,判断视力严重受损的阈值低于成人。如果视轴上有超过3毫米的混浊,应考虑摘除;延迟会增加弱视风险,因此建议作为紧急手术进行一期摘除。
对于穿通伤,应尽快摘除晶状体,并在可能的情况下植入人工晶状体。对于钝挫伤,根据白内障进展情况决定手术时机。
术中考虑
在2岁以下的儿童中,白内障摘除常联合经睫状体扁平部玻璃体切割术。在该年龄组,人工晶状体植入应推迟,作为二期手术进行。
术后考虑
在外伤性白内障的视力预后预测中,眼外伤评分(OTS)被广泛使用。OTS根据初始视力、有无眼球破裂、眼内炎、穿通伤、视网膜脱离和相对性传入性瞳孔障碍这六个因素计算预后2)。一项针对300多名儿童的回顾性研究表明,OTS能可靠预测儿童外伤性白内障的视力预后5)。
关于一期摘除与二期摘除的优劣,仍存在相互矛盾的数据,尚未达成共识4)。有报告称,开放性眼球外伤在24小时内进行一期修复与眼内炎风险降低(OR 0.39)相关,因此建议早期干预1)。
对于巩膜固定型人工晶体,Yamane法等无缝线固定也是一种选择。在无囊膜支持的情况下,根据合并损伤和术者经验选择固定方法6)。
McMaster D, Bapty J, Bush L, et al. Early versus delayed timing of primary repair after open-globe injury: a systematic review and meta-analysis. Ophthalmology. 2024.
Kuhn F, Maisiak R, Mann L, et al. The Ocular Trauma Score (OTS). Ophthalmol Clin North Am. 2002;15(2):163-165.
Shah MA, Shah SM, Shah SB, et al. Morphology of traumatic cataract: does it play a role in final visual outcome? BMJ Open. 2011;1(1):e000060.
Rumelt S, Rehany U. The influence of surgery and intraocular lens implantation timing on visual outcome in traumatic cataract. Graefes Arch Clin Exp Ophthalmol. 2010;248(9):1293-1297.
Ram J, Verma N, Gupta N, et al. Effect of penetrating and blunt ocular trauma on the outcome of traumatic cataract in children in northern India. J Trauma Acute Care Surg. 2012;73(3):726-730.
Yamane S, Sato S, Maruyama-Inoue M, Kadonosono K. Flanged intrascleral intraocular lens fixation with double-needle technique. Ophthalmology. 2017;124(8):1136-1142.
Morikawa S, Okamoto F, Okamoto Y, et al. Clinical characteristics and visual outcomes of work-related open globe injuries in Japanese patients. Sci Rep. 2020;10:1208.