ต้อหิน จากบาดแผลเป็นต้อหินทุติยภูมิ ที่เกิดขึ้นหลังการบาดเจ็บที่ตาชนิดทื่อหรือทะลุในการบาดเจ็บแบบทื่อ กลไกหลายอย่าง เช่น เลือดออกในช่องหน้าตา มุมปิด และต้อหิน เซลล์ผี มีส่วนทำให้ความดันลูกตา สูงขึ้น
เมื่อมีมุมปิดกว้าง (>180 องศา) 6-20% จะเกิดต้อหิน ภายใน 10 ปี
ต้อหิน อาจเกิดขึ้นช้า ตั้งแต่หลายปีถึงมากกว่า 10 ปีหลังการบาดเจ็บ จึงจำเป็นต้องติดตามความดันลูกตา ในระยะยาว 2) 3) ในระยะเฉียบพลัน การจัดการแบบอนุรักษ์นิยมด้วยการพักผ่อน ยาขยายม่านตา สเตียรอยด์ และยาลดความดันลูกตา
Pilocarpine hydrochloride เป็นข้อห้ามเด็ดขาดเพราะทำให้การอักเสบและความเสี่ยงต่อการตกเลือดซ้ำรุนแรงขึ้น
ในกรณีดื้อต่อการรักษา การผ่าตัดท่อระบายน้ำ (ลิ้น Ahmed, การปลูกถ่าย Baerveldt) เป็นทางเลือก 1) 2)
โรคต้อหิน จากอุบัติเหตุเป็นโรคต้อหินทุติยภูมิ ที่เกิดจากการบาดเจ็บที่ตา สามารถเกิดขึ้นได้จากการบาดเจ็บแบบทื่อ (ไม่ทะลุ), การบาดเจ็บแบบทะลุ, การบาดเจ็บจากสารเคมี หรือการบาดเจ็บจากรังสี กลไกทั้งแบบมุมเปิดและมุมปิดมีส่วนเกี่ยวข้อง 2) โดยเฉพาะหลังการบาดเจ็บแบบทื่อ ความดันลูกตา สูงขึ้นผ่านกลไกต่างๆ เช่น เลือดออกในช่องหน้าลูกตา , การถอยร่นของมุม, ต้อหิน เซลล์ผี, และการอุดตันของรูม่านตา จากการเคลื่อนของเลนส์แก้วตา
ในระยะเฉียบพลัน การผลิตอารมณ์ขันน้ำมักได้รับผลกระทบ และความดันลูกตา อาจไม่สูงขึ้นเสมอไปแม้จะมีสิ่งกีดขวางทางระบาย นอกจากนี้ กลไกการเพิ่มความดันลูกตา ในระยะเฉียบพลันเกี่ยวข้องกับหลายปัจจัย เช่น เลือดออกในช่องหน้าลูกตา การอักเสบ และความผิดปกติของเลนส์แก้วตา ยิ่งไปกว่านั้น โรคต้อหิน อาจเกิดขึ้นช้า ตั้งแต่หลายปีถึงมากกว่า 10 ปีหลังการบาดเจ็บ ดังนั้นการติดตามผลระยะยาวจึงเป็นสิ่งจำเป็น 2) 3)
ด้านล่างนี้คือการจำแนกตามประเภทของการบาดเจ็บและระยะเวลาที่เกิด
การจำแนก ระยะเวลาที่เกิด กลไกหลัก การบาดเจ็บแบบทื่อ - ระยะแรก ทันทีหลังบาดเจ็บถึงไม่กี่สัปดาห์ เลือดออกในช่องหน้าลูกตา , การทำลาย trabecular meshwork, ม่านตาอักเสบ จากอุบัติเหตุ การบาดเจ็บแบบทื่อ - ระยะหลัง ไม่กี่เดือนถึงหลายสิบปี การถอยร่นของมุม, ต้อหิน เซลล์ผี, การเกิดแผลเป็นที่ trabecular meshwork การบาดเจ็บแบบทะลุ เฉียบพลันถึงเรื้อรัง การยึดติดของม่านตา ด้านหน้า, การบุกรุกของเยื่อบุผิว, ภาวะเหล็กเกิน การบาดเจ็บจากสารเคมี เฉียบพลันถึงเรื้อรัง การอุดตันของทางระบายเนื่องจากการอักเสบและแผลเป็น การบาดเจ็บจากรังสี เกิดช้า จอประสาทตา ขาดเลือดและต้อหิน ชนิดเส้นเลือดใหม่
แนวคิดเรื่องมุมเว้าถูกรายงานครั้งแรกโดย Collins ในปี 1892 ในปี 1949 D’Ombrain ชี้ให้เห็นความสัมพันธ์ระหว่างการบาดเจ็บและต้อหิน ข้างเดียว และในปี 1962 Wolf และ Zimmer ได้แสดงให้เห็นอย่างเป็นระบบเป็นครั้งแรกถึงห่วงโซ่ของการบาดเจ็บ มุมเว้า และการเกิดต้อหิน ใน 6 ราย จากการวิจัยในภายหลัง ต้อหิน มุมเว้าได้รับการยอมรับว่าเป็นชนิดตัวแทนของต้อหินมุมเปิด ทุติยภูมิ
ต่อไปนี้เป็นข้อมูลทางระบาดวิทยาที่สำคัญเกี่ยวกับมุมเว้าและการเกิดต้อหิน หลังการบาดเจ็บที่ตาชนิดทื่อ
มุมเว้าเกิดขึ้นใน มากถึง 60% ของดวงตาที่ได้รับบาดเจ็บแบบไม่ทะลุ
ในกรณีที่มีเลือดออกในช่องหน้าตา จากการบาดเจ็บ อุบัติการณ์ของมุมเว้าคือ 60-100%
ในการวิเคราะห์ของ Girkin และคณะจาก Eye Injury Registry ของสหรัฐอเมริกา อุบัติการณ์ของต้อหิน จากการบาดเจ็บ 6 เดือนหลังการบาดเจ็บแบบทื่อคือ ประมาณ 3.4% 6)
ในการศึกษาไปข้างหน้า 10 ปีของ Kaufman และ Tolpin ใน 31 ดวงตา ประมาณ 6% ของกรณีมุมเว้าพัฒนาเป็นต้อหิน ในระยะยาว 7)
ในมุมเว้าที่กว้าง ≥180 องศา ต้อหิน จะพัฒนาใน 6-20% ภายใน 10 ปี
ระยะเวลาการเกิดโรคมีตั้งแต่ไม่กี่วันถึงหลายปี และมีรายงานการเกิดโรคหลังจาก 50 ปี สูงสุด
มีรายงานว่าผู้ป่วย ARG ประมาณ 50% เกิดโรคต้อหินมุมเปิด ในตาอีกข้างหนึ่ง ซึ่งบ่งชี้ถึงปัจจัยทางพันธุกรรม5)
กลไกการบาดเจ็บที่พบบ่อย ได้แก่ กีฬา (การบาดเจ็บจากลูกบอล การชก ไม้แร็กเกต ฯลฯ) ศิลปะการต่อสู้ การทำร้ายร่างกาย อุบัติเหตุจราจร และอุบัติเหตุจากการทำงาน ในเด็ก จำเป็นต้องพิจารณาการถูกตีในบ้านและการทารุณกรรมในการวินิจฉัยแยกโรคด้วย ในทารกและเด็ก หากมีเลือดออกในช่องหน้าตา นานเกิน 2 สัปดาห์ อาจทำให้เกิดภาวะตามัวจากการขาดการกระตุ้นทางสายตา ซึ่งจำเป็นต้องได้รับการรักษาเร็วและรุกมากกว่าผู้ใหญ่ การบาดเจ็บลูกตาชนิดปิดจากการกระแทกทื่อถือเป็นกลุ่มอาการที่รวมถึงเลือดออกในช่องหน้าตา ม่านตาฉีกขาด มุมปิด เลนส์เคลื่อน จอประสาทตา กระแทก และฟกช้ำของจอตา
การศึกษาหลายชิ้นรายงานว่าพบในเพศชายมากกว่า ซึ่งสะท้อนถึงกลไกการบาดเจ็บ (กีฬาและการทำร้ายร่างกายส่วนใหญ่เกิดในเพศชาย) การกระจายอายุพบมากในวัยหนุ่มสาวถึงวัยกลางคน แต่เนื่องจากการเกิดโรคที่ช้า มักมีความแตกต่างกันมากระหว่างอายุที่บาดเจ็บและอายุที่เกิดโรค
Q
หลังจากถูกกระแทกที่ตา นานแค่ไหนจึงจะเป็นต้อหิน?
A
มักเกิดขึ้นทันทีหลังการบาดเจ็บจนถึงไม่กี่ปีต่อมา แต่มีรายงานการเกิดโรคหลังจาก 50 ปี อัตราการเกิดต้อหิน หลังการกระแทกทื่อ 6 เดือนอยู่ที่ประมาณ 3.4%6) และในตาที่มีมุมปิด ประมาณ 6% จะพัฒนาเป็นต้อหิน ในระยะยาว7) โดยเฉพาะอย่างยิ่งในกรณีมุมปิดกว้างมากกว่า 180 องศา 6-20% จะเกิดต้อหิน ภายใน 10 ปี หากมีประวัติการบาดเจ็บที่ตา สิ่งสำคัญคือต้องติดตามความดันลูกตา มุมของช่องหน้า และหัวประสาทตาเป็นระยะ แม้ไม่มีอาการก็ตาม
ในระยะเฉียบพลันของความดันลูกตา สูง ผู้ป่วยจะรู้สึกตามัวเนื่องจากกระจกตา บวม ปวดตา และคลื่นไส้ หากมีเลือดออกในช่องหน้าตา ร่วมด้วย จะมีสายตาลดลงและกลัวแสง ความดันลูกตา ที่เพิ่มขึ้นอย่างรวดเร็วอาจทำให้ปวดศีรษะและอาเจียน ซึ่งบางครั้งอาจถูกเข้าใจผิดว่าเป็นภาวะต้อหินมุมปิดเฉียบพลัน ในระยะเรื้อรัง ความดันลูกตา สูงจะดำเนินไปโดยไม่มีอาการ และมักตรวจพบหลังจากความเสียหายของลานสายตาดำเนินไปมากแล้ว
มุมปิดเองไม่ก่อให้เกิดอาการที่ผู้ป่วยรู้สึก หากมีเลือดออกในช่องหน้าตา ร่วมด้วย จะมีอาการจากเลือดออกนั้น หากเกิดการแยกตัวของซิลิอารีบอดี อย่างกว้างขวาง อาจทำให้สายตาลดลงจากจอประสาทตา ส่วนรับภาพเสื่อมจากความดันต่ำ
เลือดออกในช่องหน้า (hyphema) : เป็นภาวะแทรกซ้อนที่พบบ่อยที่สุดของการกระแทกทื่อ ในรายที่ไม่รุนแรง จะพบเลือดปริมาณเล็กน้อยในช่องหน้าเมื่อตรวจด้วยกล้องจุลทรรศน์ชนิดกรีด ในรายปานกลาง จะพบระดับเลือดเป็นแนวราบ (niveau) ในรายรุนแรง ช่องหน้าจะเต็มไปด้วยก้อนเลือด ซึ่งเปลี่ยนสีจากแดงสดเป็นแดงเข้มและดำ เลือดออกที่เต็มช่องหน้าทั้งหมดและเปลี่ยนเป็นสีน้ำตาลดำเรียกว่า 8 ball hyphema (black ball hyphema) และหากคงอยู่ จำเป็นต้องได้รับการผ่าตัดเร็ว
ความรุนแรงของเลือดออกในช่องหน้าตา โดยทั่วไปแบ่งเป็น Grade I (น้อยกว่า 1/3 ของช่องหน้า), Grade II (1/3 ถึง 1/2), Grade III (มากกว่า 1/2) และ Grade IV (ทั้งหมด, 8 ball) ยิ่งเกรดสูง โอกาสเกิดภาวะแทรกซ้อน เช่น เลือดออกซ้ำ ความดันลูกตา สูง และการย้อมสีกระจกตา ก็ยิ่งสูงขึ้น ระดับ nivô ถูกบันทึกทุกวันเพื่อประเมินการเปลี่ยนแปลงของปริมาณเลือดอย่างเป็นกลาง จากการตรวจด้วยตา เลือดสดมีสีแดงสด เปลี่ยนเป็นสีแดงเข้มและน้ำตาลดำตามเวลา และสุดท้ายสังเกตเป็นก้อนไฟบรินสีเหลืองส้ม
มุมถอย (Angle recession) : สังเกตได้จากการตรวจ gonioscopy เป็นการขยายของแถบซิลิอารีบอดี ระยะห่างจากรากม่านตา ถึงเดือยตาขาว เพิ่มขึ้น และส่วนซิลิอารีบอดี ปรากฏเป็นแถบกว้างสีเทาเข้ม เกิดจากการฉีกขาดระหว่างกล้ามเนื้อตามยาวและกล้ามเนื้อวงกลมของซิลิอารีบอดี
การย้อมสีกระจกตา ด้วยเลือด (Corneal blood staining) : เมื่อเลือดออกในช่องหน้าตา อย่างรุนแรงร่วมกับความดันลูกตา สูงที่คงอยู่ ผิวด้านหลังของกระจกตา จะถูกย้อมด้วยเลือด อาจทำให้การมองเห็น บกพร่องแม้เลือดจะหายไป จึงจำเป็นต้องล้างช่องหน้าตาแต่เนิ่นๆ
Ghost cell : 1-4 สัปดาห์หลังเลือดออกในวุ้นตา เม็ดเลือดแดงที่เสื่อมสภาพปรากฏเป็นถุงน้ำสีเขียวมะกอกในช่องหน้า หากมีปริมาณมากจะก่อตัวเป็นหนองเทียมในช่องหน้า
ซิลิโอไดอะไลซิส (Cyclodialysis) : ภาวะที่ซิลิอารีบอดี หลุดออกจากตาขาว น้ำหล่อเลี้ยงลูกตาไหลออกสู่ช่องเหนือคอรอยด์ ทำให้เกิดความดันลูกตาต่ำ เรื้อรัง หากยืดเยื้อจะทำให้เกิดจอประสาทตา ส่วนรับภาพผิดปกติจากความดันต่ำ
ไอริโดไดอะไลซิส (Iridodialysis) : ภาวะที่รากม่านตา หลุดออกจากเดือยตาขาว จากการตรวจด้วยกล้องจุลทรรศน์ชนิดกรีด จะเห็นเป็นรอยแยกรูปพระจันทร์เสี้ยวหรือครึ่งวงกลม หากรอยฉีกขาดกว้างและมีรูม่านตา เบี่ยงเบนร่วมด้วย จะทำให้การมองเห็น ลดลงหรือเห็นภาพซ้อน ข้างเดียว มักมีวุ้นตา ย้อยร่วมด้วยเนื่องจากการฉีกขาดของโซนูลาของ Zinn
ม่านตา ขยายจากบาดเจ็บรูม่านตา ขยายเนื่องจากการฉีกขาดของกล้ามเนื้อหดรูดม่านตา จากแรงกระแทกทื่อ ปฏิกิริยาต่อแสงและการปรับระยะใกล้ลดลงหรือหายไป ไม่ตอบสนองหรือตอบสนองน้อยต่อยาหยอด pilocarpine hydrochloride 1% จากการตรวจด้วยกล้องจุลทรรศน์ชนิดกรีด จะเห็นขอบรูม่านตา ไม่เรียบเป็นรอยหยัก สิ่งสำคัญคือต้องแยกจากอัมพาตของเส้นประสาทกล้ามเนื้อตาจากการบาดเจ็บที่ศีรษะ โดยตรวจดูหนังตาตก หรือความผิดปกติของการเคลื่อนไหวลูกตา
ความผิดปกติของเลนส์ : อาจรวมถึงเลนส์เคลื่อนบางส่วนที่เรียกว่า phacodonesis เลนส์เคลื่อนทั้งหมด หรือต้อกระจก จากบาดเจ็บ เลนส์เคลื่อนอาจทำให้เกิดรูม่านตา อุดตันหรือต้อหิน จากเลนส์สลาย
ความดันลูกตา สองระยะความดันลูกตา อาจลดลงเล็กน้อยเนื่องจากการผลิตน้ำหล่อเลี้ยงลูกตาจากซิลิอารีบอดี ลดลง จากนั้นเพิ่มขึ้นอย่างรวดเร็วเนื่องจากส่วนประกอบของเลือดจากหลอดเลือดซิลิอารีที่แตกอุดตัน trabecular meshwork จากการถอยของมุม ลักษณะเฉพาะของภาวะนี้คือความดันลูกตา อาจต่ำ ปกติ หรือสูงในระหว่างการดำเนินโรค
ต่อไปนี้คือลักษณะที่มักพบร่วมกับมุมถอยหลังการบาดเจ็บตาทื่อ
ลักษณะ ตำแหน่ง ความสำคัญ การฉีกขาดของกล้ามเนื้อหดรูดม่านตา ม่านตา สัญญาณโดยตรงของการบาดเจ็บ วงแหวนฟอสเซียส ผิวหน้าของเลนส์แก้วตา รอยพิมพ์เม็ดสีม่านตา ม่านตาฉีกขาด โคนม่านตา ตัวบ่งชี้การบาดเจ็บรุนแรง เลือดออกในช่องหน้าตา ช่องหน้าตา มักเกิดร่วมกับมุมถอยร่น เซลล์ผี ช่องหน้าตา 1-4 สัปดาห์หลังเลือดออกในน้ำวุ้นตา
Q
จะยืนยันมุมถอยร่นได้อย่างไร?
A
พื้นฐานการวินิจฉัยคือการยืนยันการขยายตัวของแถบซิลิอารีโดยการตรวจ gonioscopy ระยะห่างจากโคนม่านตา ถึงเดือยตาขาว เพิ่มขึ้น และแถบซิลิอารีจะเห็นเป็นแถบกว้างสีเทาเข้ม เนื่องจากตาบางข้างมีแถบซิลิอารีกว้างตามสรีรวิทยา การเปรียบเทียบกับตาข้างปกติจึงเป็นสิ่งจำเป็น อัลตราซาวนด์ไบโอไมโครสโคปี (UBM ) และ OCT ส่วนหน้าตาก็ใช้เป็นเครื่องมือเสริม อย่างไรก็ตาม ตราบใดที่ยังมีเลือดออกในช่องหน้าตา ควรหลีกเลี่ยงการตรวจ gonioscopy เนื่องจากเสี่ยงต่อการมีเลือดออกซ้ำ
กลไกที่เกิดเร็ว
เลือดออกในช่องหน้าลูกตา : เม็ดเลือดแดง ไฟบริน และเกล็ดเลือดอุดตัน trabecular meshwork
การทำลาย trabecular meshwork : ความต้านทานการไหลของ aqueous humor เพิ่มขึ้นอย่างรวดเร็วจากการบาดเจ็บเชิงกล
ม่านตาอักเสบจากการบาดเจ็บ
เลือดออกในคอรอยด์ : ผลจากมวลด้านหลังดันเลนส์และม่านตา ไปข้างหน้าทำให้มุมปิด
กลไกที่เกิดช้า
ต้อหิน จากมุมปิดแบบ recession2)
ต้อหิน จากเซลล์ผีวุ้นตา 1-4 สัปดาห์2)
ต้อหิน จากเม็ดเลือดแดงแตก
ต้อหิน จาก hemosiderin
ในการบาดเจ็บแบบทะลุ นอกเหนือจากเลือดออกในช่องหน้าลูกตา และเลนส์เคลื่อน กลไกต่อไปนี้มีส่วนเกี่ยวข้อง
Pupillary block จากการยึดติดของม่านตา ด้านหลัง
ต้อหิน จากเลนส์สลาย (phacolytic glaucoma)การเจริญของเยื่อบุผิวเข้าไปภายใน (epithelial downgrowth)
ความผิดปกติของ trabecular meshwork จาก siderosis bulbi (เมื่อมีสิ่งแปลกปลอมในลูกตา ค้างอยู่)
การยึดติดของม่านตา ส่วนหน้าเนื่องจากช่องหน้าม่านตาตื้น เป็นเวลานาน
ในการบาดเจ็บจากสารเคมีจากด่างหรือกรดแก่ การอุดตันของรูม่านตา จากการอักเสบ การยึดติดของม่านตา ส่วนหน้า และการอักเสบและเกิดแผลเป็นของเนื้อเยื่อ trabecular meshwork เองเป็นสาเหตุของความดันลูกตา สูง โดยเฉพาะการบาดเจ็บจากด่าง มีการซึมลึกเข้าไปในลูกตาได้สูง และมักทำให้เกิดความผิดปกติรุนแรงของส่วนหน้าและต้อหินทุติยภูมิ การบาดเจ็บจากรังสีอาจทำให้เกิดต้อหินจากเส้นเลือดใหม่ เนื่องจากจอประสาทตา ขาดเลือด
ปัจจัยที่เพิ่มความเสี่ยงของการเปลี่ยนจากมุม recess หลังการบาดเจ็บแบบทื่อไปเป็นต้อหิน มีดังนี้:
ขอบเขตของ recess : 180 องศาขึ้นไป (240 องศาขึ้นไปตามผู้เขียนบางท่าน)การเพิ่มขึ้นของเม็ดสีที่มุม ความดันลูกตา พื้นฐานที่สูงขึ้นการเคลื่อนของเลนส์แก้วตา ลักษณะต้อหิน ในตาอีกข้าง : รายงานพบว่าประมาณ 50% ของผู้ป่วย ARG เกิดต้อหินมุมเปิด ในตาอีกข้างด้วย ซึ่งสนับสนุนสมมติฐานว่าการบาดเจ็บเร่งกระบวนการในตาที่มีแนวโน้มเป็นต้อหิน อยู่แล้ว 5)
การใช้แว่นตาป้องกัน (แว่นตานิรภัยหรือแผ่นบังหน้า) ระหว่างเล่นกีฬาและทำงานมีความสำคัญในการป้องกันการบาดเจ็บทางตา หากมีประวัติการบาดเจ็บแบบทื่อที่ตา แนะนำให้ตรวจวัดความดันลูกตา และตรวจ gonioscopy เป็นประจำแม้ไม่มีอาการ โดยเฉพาะอย่างยิ่งหากมีมุม recess 180 องศาขึ้นไป ควรติดตามผลตลอดชีวิต
Q
มุม recess จะทำให้เกิดต้อหินเสมอไปหรือไม่?
A
การถดถอยของมุมตาไม่ได้ทำให้เกิดโรคต้อหิน เสมอไป มีเพียงประมาณ 6% ของกรณีการถดถอยของมุมตาที่พัฒนาไปเป็นต้อหิน 7) อย่างไรก็ตาม การถดถอยที่กว้างเกิน 180 องศา การเพิ่มขึ้นของเม็ดสี และความดันลูกตา พื้นฐานที่สูงขึ้นจะเพิ่มความเสี่ยง การเกิดอาการล่าช้าอาจเกิดขึ้นหลังจากหลายปีถึงมากกว่า 10 ปีหลังการบาดเจ็บ ดังนั้นการติดตามความดันลูกตา ในระยะยาวจึงเป็นสิ่งจำเป็น 2) 3)
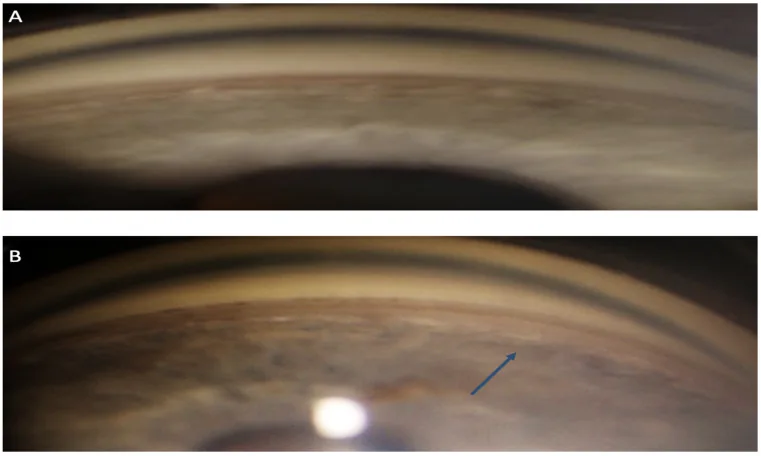
ภาพ gonioscopy ของต้อหินจากการถดถอยของมุมตา Life (Basel). 2023 Aug 27;13(9):1814. Figure 2. PM
CI D: PMC10532958. License: CC BY.
ภาพถ่าย gonioscopy แสดงมุมตาด้านบนและด้านล่างเคียงข้างกัน การขยายตัวผิดปกติของมุมตาด้านล่างแสดงด้วยลูกศร ซึ่งแสดงให้เห็นการวินิจฉัยเฉพาะของการถดถอยของมุมตา
ประวัติการบาดเจ็บ (ทิศทางและความแรงของแรง, เวลาที่บาดเจ็บ), ประวัติทางการแพทย์ก่อนหน้า, ประวัติการใช้ยา (ยาต้านการแข็งตัวของเลือด), และโรคทางระบบ (ประวัติครอบครัวเป็นโรคเม็ดเลือดแดงรูปเคียว , ภาวะเลือดออกง่าย) จะถูกเก็บรวบรวมจากการซักประวัติ
การตรวจพื้นฐานรวมถึงการตรวจวัดสายตา , การตรวจรีเฟล็กซ์รูม่านตา , การวัดความดันลูกตา ด้วยเครื่องวัดความดันแบบไม่สัมผัสหรือแบบ applanation, และการตรวจด้วยกล้องจุลทรรศน์ชนิดกรีด (slit-lamp) ประเมินปริมาณเลือดในช่องหน้าลูกตา , ตำแหน่งที่ผิดปกติของเลนส์แก้วตา , การมีอยู่ของม่านตาฉีกขาด , และระดับของเซลล์อักเสบและ flare ในช่องหน้าลูกตา หากมีเลือดในช่องหน้าลูกตา จำนวนมาก จะตรวจรีเฟล็กซ์ทางอ้อมของตาข้างปกติด้วย การเจาะทะลุของกระจกตา จะถูกตัดออกด้วยการทดสอบ Seidel (สังเกตการรั่วของขอบกระจกตา ภายใต้การใช้ fluorescein)
การตรวจอวัยวะภายในลูกตา (fundus) ในการตรวจครั้งแรกจะทำภายใต้การขยายรูม่านตา ตามธรรมชาติหรือด้วยกล้องถ่ายภาพ fundus แบบไม่ขยายรูม่านตา เพื่อหลีกเลี่ยงการกระตุ้นให้เลือดออกจากการขยายรูม่านตา ประเมินการมีอยู่ของเลือดออกในวุ้นตา , การกระทบกระเทือนของจอประสาทตา (commotio retinae), การฉีกขาดของคอรอยด์ , หรือจอประสาทตาลอก
หากมีอาการบวมน้ำของเยื่อบุตา อย่างรุนแรง, เลือดในช่องหน้าลูกตา , ความดันลูกตาต่ำ , หรือเลือดออกใต้เยื่อบุตา ให้สงสัยว่าลูกตาอาจแตกและทำการตรวจภาพด้วย CT ทันที ต้องหลีกเลี่ยงการกดทับลูกตามากเกินไป และโดยหลักการแล้วไม่ใช้เครื่องวัดความดันแบบ applanation หรือเครื่องอัลตราซาวนด์ชีวภาพด้วยกล้องจุลทรรศน์ (UBM )
การตรวจ gonioscopy เป็นมาตรฐานทองคำสำหรับการวินิจฉัยการถดถอยของมุมตา ยืนยันการขยายตัวของแถบเลนส์ปรับเลนส์ (ciliary band) และการเพิ่มขึ้นของระยะห่างจากรากม่านตา ถึงเดือยตาขาว (scleral spur) การเปรียบเทียบกับตาข้างปกติ (ไม่ได้รับบาดเจ็บ) เป็นสิ่งจำเป็น 4) เนื่องจากแถบเลนส์ปรับเลนส์อาจกว้างได้แม้ในตาปกติ การเปรียบเทียบเคียงข้างกับตาข้างปกติจึงช่วยให้ยืนยันการขยายตัวทางพยาธิวิทยาได้
ในทางปฏิบัติทางคลินิกประจำวัน ใช้ gonioscope ชนิดทางอ้อม (Goldmann gonioscope, Zeiss four-mirror) สำหรับการประเมินระดับการเปิดของมุมตา ใช้การจำแนกประเภท Shaffer-Kanski, Scheie และ Spaeth ในการจำแนกประเภท Shaffer-Kanski ระดับการเปิดของมุมตาแสดงเป็น 0 ถึง 4 โดยที่ 4 (35-45 องศา) แสดงถึงการเปิดสูงสุดโดยไม่มีโอกาสเกิดการอุดตันของมุมตา และ 0 (ไม่สามารถสังเกตได้) แสดงถึงสภาวะที่ถูกปิดกั้น gonioscope ชนิดทางตรง (Koeppe, Swan-Jacob ฯลฯ) ใช้ในระหว่างการผ่าตัดหรือสำหรับการตรวจทารก
ในการตรวจ gonioscopy นอกเหนือจากระดับการเปิดและระดับการสะสมเม็ดสีแล้ว ยังบันทึกรายละเอียดของสิ่งที่พบ เช่น การยึดเกาะของม่านตา ส่วนปลายด้านหน้า (PAS ), เส้น Sampaolesi, เส้นเลือดใหม่ที่มุมตา, ซิลิโคนออยล์ ที่ตกค้าง, ปุ่มที่มุมตา, เลือดออกในช่องหน้าตา , การแยกของมุมตา, ความผิดปกติของมุมตา, และการเปลี่ยนแปลงของมุมตาหลังการผ่าตัดต้อหิน ในตาที่ได้รับบาดเจ็บ มักพบการเพิ่มขึ้นของเม็ดสีที่มุมตา ซึ่งถือเป็นปัจจัยเสี่ยงหนึ่งของการเกิดต้อหิน
ตราบใดที่ยังมีเลือดออกในช่องหน้าตา เหลืออยู่ ควรหลีกเลี่ยงการตรวจ gonioscopy เป็นเวลา 1-2 สัปดาห์หลังการบาดเจ็บ เนื่องจากเสี่ยงต่อการมีเลือดออกซ้ำ หลังจากเลือดออกยุบแล้ว จึงทำการประเมินมุมตาอย่างละเอียด
การตรวจ ข้อบ่งชี้ ข้อควรระวัง CT / X-ray ค้นหาสิ่งแปลกปลอมในลูกตา มีประโยชน์ในการตรวจหาสิ่งแปลกปลอมที่เป็นโลหะ MRI ประเมินสิ่งแปลกปลอมที่ไม่ใช่โลหะ ห้ามใช้หากสงสัยสิ่งแปลกปลอมที่มีธาตุเหล็ก อัลตราซาวนด์โหมด B เมื่อไม่สามารถมองเห็นจอตาได้เนื่องจากเลือดออกในช่องหน้าตา สามารถทำได้ง่ายในผู้ป่วยนอก กล้องจุลทรรศน์อัลตราซาวนด์ชีวภาพ (UBM ) การประเมินการหลุดของซิลิอารีบอดี และอาการบวมน้ำของซิลิอารีบอดี แบบสัมผัส ห้ามใช้ในบาดแผลทะลุ OCT ส่วนหน้าตาการประเมินเชิงปริมาณของโครงสร้างมุมตา ไม่สัมผัส ปลอดภัย ไม่สามารถสังเกตซิลิอารีบอดี ได้
UBM สามารถสังเกตโครงสร้างละเอียดจากโคนม่านตา ถึงซิลิอารีบอดี จึงมีประโยชน์ในการประเมินการหลุดของซิลิอารีบอดี และการถอยร่นของมุมตา OCT ส่วนหน้าตาไม่สัมผัส ไม่รุกราน และมีความละเอียดสูง แต่การสังเกตซิลิอารีบอดี ทำได้ยาก
ในกรณีที่เป็นต้อหินมุมเปิด ข้างเดียว ควรแยกจากภาวะต่อไปนี้:
ต้อหินจากสเตียรอยด์ สเตียรอยด์ ข้างเดียว)กลุ่มอาการ UGH ต้อหิน -เลือดออกในช่องหน้าตา )กลุ่มอาการ ICE ม่านตา -กระจกตา )ช่องทะลุระหว่างหลอดเลือดแดงคาโรติดกับโพรงเลือดดำคาเวอร์นัส ต้อหิน เทียมลอกแผ่นต้อหิน จากเม็ดสีเรติโนบลาสโตมา (ในเด็ก การวินิจฉัยแยกโรคกับเลือดออกในช่องหน้าตา ที่ไม่ใช่จากบาดเจ็บ)
แนวทางการรักษาโรคต้อหิน ฉบับที่ 5 ระบุว่าโรคต้อหินมุมเปิด ทุติยภูมิซึ่งมีความต้านทานหลักต่อการไหลของอารมณ์ขันใน trabecula ได้แก่ การบาดเจ็บ ม่านตาอักเสบ สารจากเลนส์แก้วตา สิ่งแปลกปลอมในลูกตา เป็นต้น 4) แนวทางดังกล่าวระบุชัดเจนว่าการตรวจ gonioscopy พบ “การเปลี่ยนแปลงจากการบาดเจ็บ เช่น การฉีกขาดหรือแถบซิลิอารีกว้างขึ้น (angle recession )” และเน้นย้ำความสำคัญของการตรวจ gonioscopy 4)
การวินิจฉัยโรคนี้จำเป็นต้องระบุกลไกการเพิ่มความดันลูกตา และโรคที่เป็นสาเหตุ และการรักษาโรคที่เป็นสาเหตุเป็นขั้นตอนแรกของกลยุทธ์การรักษา เนื่องจากมักมีหลายกลไกร่วมกัน จึงจำเป็นต้องประเมินการเปลี่ยนแปลงจากการบาดเจ็บของตาทั้งหมดอย่างครอบคลุม เช่น เลือดออกในช่องหน้า ม่านตาอักเสบ ความผิดปกติของเลนส์แก้วตา ฟกช้ำจอประสาทตา และการฉีกขาดของคอรอยด์
ในผู้ป่วยที่มีประวัติการบาดเจ็บตาทื่อ แนะนำให้วัดความดันลูกตา ตรวจ gonioscopy ประเมินหัวประสาทตา และตรวจลานสายตาอย่างน้อยปีละครั้งหลังจากได้รับบาดเจ็บ โดยเฉพาะในกรณีที่มี angle recession 180 องศาขึ้นไป ควรติดตามผลตลอดชีวิต ควรใส่ใจต่อการเปลี่ยนแปลงของความดันลูกตา และประสาทตาในตาข้างตรงข้ามด้วย
การวัดความหนาของชั้นเส้นใยประสาทจอตา (RNFL ) และกลุ่มเซลล์ปมประสาทรอบหัวประสาทตา (GCC) ด้วย OCT (Optical Coherence Tomography) มีประโยชน์ในการติดตามผลระยะยาว เนื่องจากสามารถตรวจพบโรคเส้นประสาทตา จากต้อหิน ก่อนที่ลานสายตาจะผิดปกติในระยะแรก การตรวจลานสายตา มาตรฐานใช้ Humphrey 24-2 หรือ 30-2 SITA Standard ทำปีละ 1-2 ครั้ง เนื่องจากการวัดความดันลูกตา ครั้งเดียวในคลินิกไม่สะท้อนความผันผวนในแต่ละวัน จึงควรวัดความผันผวนในแต่ละวันในกรณีที่มีค่าผิดปกติหรือสงสัยว่ามีการดำเนินโรค
ในเลือดออกในช่องหน้าจากบาดเจ็บ การรักษาหลักคือการพักและการใช้ยา ให้พักในท่านั่งหรือยกหัวเตียงขึ้น 30-45 องศา ห้ามกิจกรรมที่ต้องออกแรงมาก และควรรับไว้รักษาในโรงพยาบาลในเด็กหรือกรณีที่ระดับเลือดออกในช่องหน้ามากกว่า 1/3 ถึง 1/2 ของช่องหน้า
การรักษาด้วยยาในระยะเฉียบพลันขึ้นอยู่กับใบสั่งยาต่อไปนี้
ยาขยายม่านตา : ยาหยอด atropine 1% วันละครั้งก่อนนอน (เพื่อลดการอักเสบและลดความเครียดที่มุมตา)ยาหยอดสเตียรอยด์ : Betamethasone (0.1% Rinderon) วันละ 4 ครั้งยาห้ามเลือด : Carbazochrome (ยาเม็ด Adona 30 มก.) 3 เม็ด แบ่ง 3 ครั้ง หลังอาหารยาลดความดันลูกตา (เมื่อความดันลูกตา สูง) :
Beta-blocker : Timolol (0.5% Timoptol) วันละ 2 ครั้งยับยั้งเอนไซม์คาร์บอนิกแอนไฮเดรส: อะเซตาโซลาไมด์ (ไดอะม็อกซ์ 250 มก.) ครั้งละ 2 เม็ด วันละ 2 ครั้ง
เสริมโพแทสเซียม: โพแทสเซียมแอสปาร์เทต (แอสปารา-เค 300 มก.) ครั้งละ 2 เม็ด วันละ 2 ครั้ง
ยาที่มีแรงดันออสโมติกสูง : หยดแมนนิทอลเมื่อความดันลูกตา สูงขึ้นเฉียบพลัน
พิโลคาร์พีน ไฮโดรคลอไรด์เป็นข้อห้ามใช้โดยเด็ดขาด ไม่เพียงแต่จะทำให้การอักเสบรุนแรงขึ้นเท่านั้น แต่ยังเปิดมุมทำให้เลือดออกมากขึ้นหรือทำให้เลือดออกซ้ำ และอาจทำให้เกิดต้อหินชนิดร้าย แรงได้ ยาที่เกี่ยวข้องกับพรอสตาแกลนดินก็ควรหลีกเลี่ยงในระยะเฉียบพลันเช่นกัน เพราะอาจเพิ่มการอักเสบเฉียบพลัน
วัตถุประสงค์ของการใช้ยาขยายม่านตา (อะโทรพีน) คือเพื่อลดอาการปวดโดยการทำให้กล้ามเนื้อซิลิอารีเป็นอัมพาต ลดความเครียดเชิงกลที่มุมตา และป้องกันการยึดติดของม่านตา ด้านหลัง เพื่อหลีกเลี่ยงการตีบของมุมรอบนอกเนื่องจากการขยายม่านตา มากเกินไป อะโทรพีนจึงถูกเลือกเป็นยาขยายม่านตา อันดับแรกแทนที่จะใช้ยาขยายชนิดแรงอื่นๆ
ยาหยอดตาคอร์ติโคสเตียรอยด์ (เช่น เบตาเมทาโซน) ช่วยระงับการอักเสบของม่านตา ยับยั้งการอักเสบของ trabecular meshwork และป้องกันเลือดออกซ้ำ อย่างไรก็ตาม ในผู้ที่ตอบสนองต่อสเตียรอยด์ อาจทำให้ความดันลูกตา สูงขึ้น ดังนั้นควรวัดความดันลูกตา บ่อยๆ หลังจากเริ่มการรักษา หากพบว่าความดันลูกตา สูงขึ้น ให้พิจารณาเปลี่ยนไปใช้สเตียรอยด์ ที่อ่อนกว่า เช่น โลเทรดนอล หรือ ฟลูออโรเมโธโลน
ในผู้ป่วยอายุน้อยที่แข็งแรง ความดันลูกตา 50 มม.ปรอท นาน 5 วัน หรือ 35 มม.ปรอท นาน 7 วัน ถือเป็นระยะเวลาที่ยอมรับได้ในแง่ความเสี่ยงต่อเส้นประสาทตา หากมีภาวะเส้นประสาทตา เสียหายจากต้อหิน อยู่แล้ว มีเลือดออกในช่องหน้าลูกตา มาก หรือมีความเสี่ยงที่กระจกตา เปื้อนเลือด ควรทำการล้างช่องหน้าลูกตา ทันทีโดยไม่รอระยะเวลาดังกล่าว
การล้างช่องหน้าลูกตา ด้วยการผ่าตัดจะทำในกรณีต่อไปนี้:
ความดันลูกตา ควบคุมไม่ได้ด้วยการรักษาด้วยยาสูงสุดเลือดออกเต็มช่องหน้าลูกตา (8 ball hyphema) อย่างต่อเนื่อง
สัญญาณของกระจกตา เปื้อนเลือด
เลือดออกซ้ำ
ระยะเวลาที่เหมาะสมในการล้างช่องหน้าลูกตา คือประมาณ วันที่ 4 หลังการบาดเจ็บ ซึ่งโอกาสเลือดออกซ้ำมีน้อยและลิ่มเลือดแยกตัวจากเนื้อเยื่อตาค่อนข้างดีแล้ว ขั้นตอนทำโดยใช้เข็มล้างช่องหน้าลูกตา (เข็มซิมโค) ผ่านทางเข้าด้านข้างของกระจกตา หากลิ่มเลือดมีขนาดใหญ่และแข็ง ให้ใช้คีมคีบออก หรือใช้เครื่องตัดวุ้นตา (vitreous cutter) ตัดและดูดออก
เลือดออกซ้ำมักเกิดขึ้น 3–7 วัน หลังการบาดเจ็บ โดยมีรายงานอุบัติการณ์ 5–10% 2) เลือดออกซ้ำมักมีปริมาณมากกว่าเลือดออกครั้งแรกและเพิ่มความเสี่ยงของภาวะแทรกซ้อน การใช้ยาต้านการละลายลิ่มเลือด (เช่น กรดทราเนกซามิก) มีรายงานว่ามีประสิทธิภาพในการป้องกันเลือดออกซ้ำ แต่ผลต่อการพยากรณ์การมองเห็น ยังไม่ชัดเจน 2)
ความดันลูกตา สูงหลังการอักเสบจากบาดแผลสงบลงสัมพันธ์กับการเกิดแผลเป็นที่ trabecular meshwork หรือการยึดเกาะของม่านตา ส่วนหน้า หากควบคุมไม่ได้ด้วยยาลดความดันลูกตา หลายชนิด การผ่าตัดเป็นข้อบ่งชี้ 3)
การรักษาด้วยยา
ยาที่ยับยั้งการผลิต aqueous humor : Beta-blocker , carbonic anhydrase inhibitor, alpha-2 agonist มีประสิทธิภาพ
ยากลุ่ม PG : สามารถใช้ได้หลังการอักเสบเฉียบพลันสงบลง มีข้อดีคือเพิ่มการระบายทาง uveoscleral และ bypass trabecular meshwork ที่ทำงานผิดปกติ 2)
ข้อห้ามใช้ : Pilocarpine (ยาหดม่านตา ) ห้ามใช้เพราะทำให้ angle recession แย่ลง
การรักษาด้วยเลเซอร์
Argon laser trabeculoplasty (ALT) : มีรายงานว่าล้มเหลวในการลดความดันลูกตา ในระยะยาว
Selective laser trabeculoplasty (SLT ) : การวิเคราะห์ผู้ป่วย 560 รายจากทะเบียน IRIS พบอัตราล้มเหลวที่ 18 เดือน 48% สูงกว่าค่าทั่วไป (41%) 5)
การรักษาด้วยการผ่าตัด
Trabeculectomy (ร่วมกับ MMC) : มีกรณีที่ประสบความสำเร็จในการลดความดันลูกตา อย่างไรก็ตาม ความเสี่ยงของ filtering bleb ล้มเหลวสูง
อุปกรณ์ระบายต้อหิน : Ahmed valve และ Baerveldt implant เป็นทางเลือก 1) 3)
Cyclodestruction : ทางเลือกสำหรับกรณีระยะสุดท้ายที่มีการพยากรณ์การมองเห็น จำกัด
เนื่องจากการยึดเกาะและแผลเป็นของเยื่อบุตา จากการบาดเจ็บหรือการผ่าตัดซ้ำ การผ่าตัดกรอง มักทำได้ยาก การผ่าตัดท่อระบาย เช่น Ahmed glaucoma valve หรือ Baerveldt glaucoma implant อาจเป็นทางเลือกแรก 3) ในกรณีดื้อต่อการรักษา การทำลายเลนส์ปรับเลนส์ (transscleral cyclophotocoagulation, endoscopic cyclophotocoagulation) ก็เป็นทางเลือกหนึ่ง
ในโรคต้อหิน ชนิด ghost cell นอกจากการใช้ยาลดความดันลูกตา แล้ว ควรกำจัด ghost cell โดยการล้างช่องหน้าม่านตา และตัดวุ้นตา 2) หากมีการเคลื่อนหรือเสียหายของเลนส์แก้วตา จำเป็นต้องนำเลนส์ออก หากมีภาวะปิดกั้นรูม่านตา ควรทำเลเซอร์เปิดม่านตา หรือนำเลนส์ออกร่วมด้วย
ในตาที่ได้รับบาดเจ็บ มักมีพังผืดที่เยื่อบุตา และแคปซูลเทนอน รวมถึงการเปลี่ยนแปลงทางกายวิภาคของส่วนหน้าดวงตา ทำให้การผ่าตัดยากกว่าการผ่าตัดต้อหิน ทั่วไป การประเมินการเคลื่อนไหวของเยื่อบุตา ก่อนผ่าตัด การประเมินโครงสร้างของม่านตา เลนส์แก้วตา และซิลิอารีบอดี รวมถึงการทำความเข้าใจบาดแผลที่มีอยู่และสภาพการยึดติดของเลนส์แก้วตาเทียม มีความสำคัญในขั้นตอนการวางแผน การเลือกเทคนิคการผ่าตัดที่ยืดหยุ่นตามสิ่งที่พบในระหว่างผ่าตัด และการมีระบบติดตามผลระยะยาวหลังผ่าตัด ส่งผลต่อการพยากรณ์โรค
สำหรับภาวะความดันลูกตาต่ำ เรื้อรังจากรอยแยกซิลิอารีบอดี ขั้นแรกให้รักษาแบบประคับประคองด้วยยา
ยาหยอดตาอะโทรพีน (1%) วันละ 1 ครั้ง ก่อนนอน
ยาหยอดตาฟลูออโรเมโทโลน (0.1% ฟลูเมทรอน) วันละ 4 ครั้ง
หากไม่ดีขึ้นด้วยยา ให้พิจารณาการรักษาโดยการผ่าตัด ทางเลือก ได้แก่ การจี้ด้วยเลเซอร์อาร์กอนที่รอยแยก การจี้ด้วยความร้อนซิลิอารีบอดี การจี้เย็น ผ่านตาขาว การผ่าตัดเสริมตาขาว การเย็บรอยแยกซิลิอารีบอดี โดยตรง การตัดวุ้นตา ส่วนหน้า เป็นต้น หากจอประสาทตา ส่วนกลางเสื่อมจากความดันต่ำยังคงอยู่ การผ่าตัดเร็วจะช่วยพยากรณ์การมองเห็น ดีขึ้น
รอยแยกซิลิอารีบอดี ขนาดเล็ก (1-2 ชั่วโมง) บางครั้งอาจปิดเองหรือดีขึ้นด้วยยา แต่รอยแยกขนาดใหญ่ยากที่จะหายได้ด้วยการสังเกตเพียงอย่างเดียว ในระยะหลัง มีรายงานเทคนิคการผ่าตัดรุกรานน้อย เช่น การตัดวุ้นตา ส่วนหน้าร่วมกับการอัดแก๊ส การเย็บปิดโดยตรง และการจี้ด้วยเลเซอร์ส่องกล้องจากภายใน การเลือกวิธีการรักษาขึ้นอยู่กับขอบเขตของรอยแยก สภาพภายในตา และความใสของกระจกตา
พิโลคาร์พีนห้ามใช้เพราะทำให้มุมเว้าลึกขึ้น
ยาที่เกี่ยวข้องกับพรอสตาแกลนดินอาจทำให้การอักเสบรุนแรงขึ้นในระยะเฉียบพลัน ดังนั้นควรหลีกเลี่ยงการใช้ในระยะเฉียบพลัน
ในผู้ป่วยที่มี ภาวะ/โรคเม็ดเลือดแดงรูปเคียว (sickle cell trait/disease) แม้เม็ดเลือดแดงในช่องหน้าม่านตา เพียงเล็กน้อยก็อาจทำให้ความดันลูกตา สูงขึ้นอย่างมาก ยายับยั้งคาร์บอนิกแอนไฮเดรสชนิดรับประทานและแมนนิทอลห้ามใช้เพราะส่งเสริมการเกิดรูปเคียวจากภาวะเลือดเป็นกรดจากการเผาผลาญ 8) การตรวจคัดกรองเม็ดเลือดแดงรูปเคียวมีความสำคัญในผู้ป่วยเชื้อสายแอฟริกัน
ความเสี่ยงต่อความล้มเหลวของถุงกรองหลังการผ่าตัด trabeculectomy สูงกว่าปกติ ดังนั้นควรดูแลหลังผ่าตัดอย่างระมัดระวัง
Q
เลือดออกซ้ำในภาวะเลือดออกในช่องหน้าม่านตามักเกิดขึ้นเมื่อใด?
A
เลือดออกซ้ำมักเกิดขึ้นในวันที่ 3-7 หลังการบาดเจ็บ โดยมีอุบัติการณ์ 5-10% ตามรายงาน 2) ซึ่งตรงกับช่วงที่ลิ่มเลือดเริ่มหดตัวและละลาย เลือดออกซ้ำมักมีปริมาณมากกว่าเลือดออกครั้งแรก และเพิ่มความเสี่ยงของภาวะแทรกซ้อน การพักผ่อน การให้ยาขยายม่านตา และการพิจารณาหยุดยาต้านการแข็งตัวของเลือดมีความสำคัญ ในเด็กหรือเมื่อเลือดออกในช่องหน้าม่านตา มากกว่า 1/3 ถึง 1/2 ของช่องหน้าม่านตา ควรดูแลแบบผู้ป่วยใน
ในระหว่างการบาดเจ็บแบบทื่อ ผนังลูกตาจะเสียรูป ทำให้เกิดแรงยืดหรือแรงดึงออกต่อม่านตา และซิลิอารีบอดี ที่ยึดติดอยู่ด้านใน ความเสียหายของเนื้อเยื่อระดับเล็กจะทำลายด่านกั้นเลือด-อารมณ์ขันน้ำ และเซลล์อักเสบจะเคลื่อนเข้าสู่ช่องหน้าม่านตา ความเสียหายต่อกล้ามเนื้อหูรูดของรูม่านตา ทำให้เกิดม่านตา ขยายจากบาดแผล
ส่วนที่เสี่ยงต่อการบาดเจ็บมากที่สุดคือส่วนบางที่ม่านตา เกาะกับซิลิอารีบอดี การฉีกขาดตรงนี้ทำให้เกิดม่านตา หลุด (iridodialysis ) และรูม่านตา เคลื่อนที่ หากเกิดรอยแยกภายในซิลิอารีบอดี ไปทางตาขาว เล็กน้อย จะเกิดมุมหลุด (angle recession ) และหากซิลิอารีบอดี หลุดจากตาขาว ไปทางตาขาว มากขึ้น จะเกิดซิลิอารีบอดี หลุด (cyclodialysis) รอยโรคเหล่านี้มีแนวโน้มทำให้เกิดเลือดออกในช่องหน้าม่านตา เป็นพิเศษ
เมื่อความดันในลูกตาเพิ่มขึ้นอย่างฉับพลันจากแรงทื่อ จะเกิดการยืดของลิมบัส กระจกตา และการเคลื่อนที่ของอารมณ์ขันน้ำไปทางด้านหลังและไปยังบริเวณมุม ทำให้เกิดแรงดึงที่รากม่านตา ส่งผลให้เกิดการฉีกขาดระหว่างกล้ามเนื้อตามยาว (กล้ามเนื้อบรึคเคอ) และกล้ามเนื้อวงกลม (กล้ามเนื้อมึลเลอร์) ของซิลิอารีบอดี กล่าวคือ มุมหลุดเป็นภาวะที่ซิลิอารีบอดี เคลื่อนไปทางด้านหลังพร้อมกับม่านตา และเรียกอีกอย่างว่ามุมแยก
หากแรงมีมากพอ หลอดเลือดแดงซิลิอารีจะแตกและเกิดเลือดออกในช่องหน้าม่านตา อัตราการเกิดมุมหลุดที่สูงถึง 60-100% ในเลือดออกในช่องหน้าม่านตา จากบาดแผลนั้นเกิดจากกลไกการเกิดร่วมกันนี้ กล่าวคือ มุมหลุดและเลือดออกในช่องหน้าม่านตา ไม่ใช่รอยโรคอิสระ แต่เข้าใจว่าเป็นการบาดเจ็บของเนื้อเยื่อต่อเนื่องที่เกิดจากแรงเดียวกัน การแตกของหลอดเลือดแดงภายในซิลิอารีบอดี ทำให้เกิดเลือดออกเฉียบพลันในช่องหน้าม่านตา เพิ่มความดันในลูกตาอย่างรวดเร็ว และอาจทำให้เกิดความเสียหายทุติยภูมิต่อเอ็นโดทีเลียมกระจกตา ด้านตรงข้าม
ทางจุลกายวิภาค บริเวณที่บาดเจ็บมีลักษณะดังต่อไปนี้ กล้ามเนื้อวงกลมของซิลิอารีบอดี (กล้ามเนื้อมึลเลอร์) อยู่ด้านใน (ด้านเลนส์) ในขณะที่กล้ามเนื้อตามยาว (กล้ามเนื้อบรึคเคอ) อยู่ด้านนอก (ด้านตาขาว ) ระหว่างกล้ามเนื้อทั้งสองมีชั้นเนื้อเยื่อเกี่ยวพัน ซึ่งเป็นบริเวณที่อ่อนแอที่สุดทางกลศาสตร์ แรงทื่อทำให้ลูกตาสั้นลงในแนวหน้า-หลังและการขยายของเส้นศูนย์สูตรที่ตามมา ทำให้เกิดแรงเฉือนที่รุนแรงต่อซิลิอารีบอดี ส่งผลให้เกิดรอยแยกในชั้นเนื้อเยื่อเกี่ยวพันนี้
การอุดตันของ trabecular meshwork โดยเม็ดเลือดแดง ไฟบริน และเกล็ดเลือดที่มาพร้อมกับเลือดออกในช่องหน้าม่านตา
ความดันลูกตา พุ่งสูงในระยะแรกเนื่องจากความเสียหายโดยตรงต่อคลองชเลมม์ การเพิ่มขึ้นของความต้านทานการไหลของอารมณ์ขันน้ำเนื่องจากผลิตภัณฑ์จากการอักเสบและเศษเซลล์
การเพิ่มขึ้นของความต้านทานการไหลของอารมณ์ขันน้ำเรื้อรังเนื่องจากการเกิดแผลเป็นและพังผืดของ trabecular meshwork และคลองชเลมม์
การตีบของคลองชเลมม์ (Schlemm’s canal) เนื่องจากการสูญเสียความตึงของกล้ามเนื้อซิลิอารีต่อส่วนยื่นของตาขาว
การเพิ่มจำนวนของเยื่อคล้ายแก้ว (glassy membrane) ที่ปกคลุม trabecular meshwork
การอุดตันของมุมตาทุติยภูมิเนื่องจากการยึดติดของม่านตา ส่วนหน้า
แนวทาง EGS ระบุว่าโรคต้อหินมุมเปิด ทุติยภูมิจากการบาดเจ็บแบบทื่อ ได้แก่ ความเสียหายของ trabecular meshwork, การเกิดแผลเป็น, การอักเสบ, การอุดตันโดยเม็ดเลือดแดงและเศษซาก, การถอยร่นของมุมตา, และต้อหินที่เกิดจากเลนส์แก้วตา 2) มีการเน้นว่าความดันลูกตา สูงขึ้นสามารถเกิดขึ้นได้หลังจากระยะเวลาที่ยาวนานมากหลังการบาดเจ็บ 2) ทางจุลกายวิภาคศาสตร์ พบการเพิ่มจำนวนของสารเยื่อคล้ายแก้วที่ไม่ต่อเนื่องใน trabecular meshwork ของกรณีที่มีการถอยร่นของมุมตา และเชื่อว่าโครงสร้างนี้เพิ่มความต้านทานการไหลออกของ aqueous humor ในระยะยาว
การเกิดแผลเป็นของ trabecular meshwork ดำเนินไปอย่างค่อยเป็นค่อยไปหลังการบาดเจ็บ และการทำงานของการไหลออกของ aqueous humor ซึ่งปกติทันทีหลังการบาดเจ็บจะลดลงในช่วงหลายปีถึงหลายสิบปี ดังนั้น แม้ว่าความดันลูกตา จะปกติทันทีหลังการบาดเจ็บ ก็ไม่สามารถตัดความเป็นไปได้ของการเกิดต้อหิน ในอนาคต การวัดความดันลูกตา เป็นประจำและการประเมินเส้นประสาทตา และลานสายตาเป็นกุญแจสำคัญในการจัดการระยะยาว
หลังจากเลือดออกในน้ำวุ้นตา หากเม็ดเลือดแดงค้างอยู่ในน้ำวุ้นตา เป็นเวลาหลายสัปดาห์ องค์ประกอบภายในเซลล์ส่วนใหญ่จะถูกดูดซึม กลายเป็นเซลล์กลวง (ghost cell) ที่มีเพียงฮีโมโกลบินที่เปลี่ยนสภาพ (Heinz bodies) Ghost cell มีความสามารถในการเปลี่ยนรูปร่างต่ำกว่าเม็ดเลือดแดงปกติ และไม่สามารถผ่าน trabecular meshwork ทำให้เกิดการอุดตัน 2) หากผิวหน้าของน้ำวุ้นตา ถูกทำลายและมีการเชื่อมต่อระหว่างน้ำวุ้นตา และช่องหน้าม่านตา ghost cell จะเคลื่อนที่เข้าสู่ช่องหน้าม่านตา เนื่องจากความดันออกซิเจนสูงและการไหลเวียนที่รวดเร็วในช่องหน้าม่านตา ghost cell จึงไม่ค่อยเกิดขึ้นจากเลือดออกในช่องหน้าม่านตา เพียงอย่างเดียว 2)
เมื่อแคปซูลเลนส์แก้วตา แตกจากการบาดเจ็บ สารจากเลนส์จะรั่วไหลและตกตะกอนใน trabecular meshwork ทำให้ความดันลูกตา สูงขึ้น (phacolytic glaucoma) กลไกหลักคือการอุดตันของ trabecular meshwork โดยมาโครฟาจที่กินเนื้อเลนส์ ปฏิกิริยาภูมิแพ้ชนิดที่ 3 ต่อโปรตีนเลนส์ (phacoanaphylactic glaucoma) ก็สามารถเกิดขึ้นได้เช่นกัน
Epithelial downgrowth คือการบุกรุกของเซลล์เยื่อบุผิวเข้าสู่ช่องหน้าม่านตา ผ่านแผลทะลุทะลวง โดยเซลล์เหล่านี้จะปกคลุม trabecular meshwork, เยื่อบุกระจกตา และผิวหน้าของม่านตา ขัดขวางการไหลออกของ aqueous humor การรักษาทำได้ยากมาก อาจเลือกตัดเนื้อเยื่อที่ได้รับผลกระทบและการรักษาด้วยความเย็น (cryotherapy) แต่การพยากรณ์โรคไม่ดี
Fibrous downgrowth คือภาวะที่ไฟโบรบลาสต์เจริญเข้าสู่ช่องหน้าม่านตา ผ่านแผลทะลุทะลวง ซึ่งดำเนินไปช้ากว่า epithelial downgrowth แต่ก็รักษายากเช่นกัน
โรคเหล็กจับลูกตา (siderosis bulbi) เป็นภาวะทางพยาธิวิทยาที่ส่งผลกระทบต่อทุกชั้นของดวงตา โดยไอออนของเหล็กที่ละลายออกมาจากสิ่งแปลกปลอมในลูกตา ที่มีส่วนประกอบของเหล็กทำให้เกิดพิษต่อเซลล์ trabecular, เยื่อบุเลนส์ และเยื่อบุผิวรงควัตถุจอประสาทตา การสะสมในบริเวณ trabecular โดยเฉพาะทำให้เกิดการอุดกั้นการไหลของ aqueous humor เรื้อรัง การตรวจคลื่นไฟฟ้าจอประสาทตา (ERG ) แสดงการลดลงของแอมพลิจูดคลื่น b ตั้งแต่ระยะแรก ซึ่งเป็นตัวบ่งชี้ความเสียหายทุกชั้น การนำสิ่งแปลกปลอมในลูกตา ออกตั้งแต่เนิ่นๆ มีความสำคัญในการป้องกัน
ในการแยกตัวของซิลิอารีบอดี จะเกิดทางระบาย aqueous humor จากซิลิอารีบอดี ไปยังช่องเหนือคอรอยด์ (ทางแยกของทางออกยูวีโอสเคลอรัล) ทำให้เกิดความดันต่ำเรื้อรัง หากเป็นต่อเนื่อง จะทำให้เกิดรอยพับของจอประสาทตา และคอรอยด์ และจอประสาทตา บวมน้ำ นำไปสู่จอประสาทตา ผิดปกติจากความดันต่ำ (hypotony maculopathy) และความบกพร่องทางการมองเห็น การปิดบริเวณที่แยกตัวต้องได้รับการรักษาทางศัลยกรรม เช่น การเย็บซิลิอารีบอดี การจี้ด้วยไดอะเทอร์มี หรือการตัดวุ้นตา
กลไกของจอประสาทตา ผิดปกติจากความดันต่ำรวมถึงการเสียรูปของผนังลูกตาเนื่องจากความดันลูกตา ลดลง ทำให้เกิดการเคลื่อนที่ของของเหลวใต้จอประสาทตา รอยพับของคอรอยด์ และบวมน้ำที่หัวประสาทตา ส่งผลให้การทำงานของเซลล์รับแสง ที่จอประสาทตา ส่วนกลางบกพร่อง หากความดันลูกตา ยังคงต่ำกว่า 6 มิลลิเมตรปรอทเป็นเวลาหลายสัปดาห์ อาจทำให้สูญเสียการมองเห็น แบบถาวร ดังนั้นการวินิจฉัยและการรักษาตั้งแต่เนิ่นๆ จึงมีความสำคัญ เป้าหมายของการรักษาคือการฟื้นฟูความดันลูกตา ให้เป็น 10 มิลลิเมตรปรอทหรือสูงกว่า และหยุดการดำเนินไปของการเปลี่ยนแปลงทางกายวิภาค
โรคต้อหิน หลังการบาดเจ็บเกี่ยวข้องกับหลายกลไก ดังนั้นจึงจำเป็นต้องระบุสาเหตุของความดันลูกตา ที่เพิ่มขึ้นและกลยุทธ์การรักษาที่เหมาะสมกับแต่ละกรณี 2) ในช่วงไม่กี่ปีที่ผ่านมา มีรายงานว่าการใส่ท่อลิ้น Ahmed สำหรับโรคต้อหิน (AGV) เข้าไปในซัลคัสซิลิอารี (ciliary sulcus) มีข้อดีคือลดการสูญเสียเซลล์เยื่อบุผนังกระจกตา เมื่อเทียบกับการใส่ในช่องหน้าม่านตา 1) อย่างไรก็ตาม ตามรายงานของ Asaoka และคณะ วิธีการใส่แบบธรรมดาล้มเหลวใน 46% ของความพยายามครั้งแรก และใน 4.4% ไม่สามารถใส่เข้าไปในซัลคัสซิลิอารีได้ 1)
Nitta และคณะ (2023) รายงานวิธีการนำด้วยไนลอน 4-0 โดยใช้ช่องนำที่เชื่อถือได้ซึ่งสร้างด้วยเข็ม 23G 1) เมื่อเทียบกับวิธีการนำด้วยเข็ม 21G/23G วิธีนี้มีความเสี่ยงต่อการรบกวนม่านตา น้อยกว่าเนื่องจากการใส่ในแนวนอน และขจัดความเสี่ยงของการเบี่ยงเบนเข้าไปในโพรงวุ้นตา สามารถใส่เข้าไปในซัลคัสซิลิอารีได้อย่างแม่นยำแม้ในตาที่ขยายม่านตา ได้ไม่ดีหรือตาที่มีเลนส์แก้วตาเทียม ไม่มั่นคง 1)
รายงานผู้ป่วย (Nitta และคณะ 2023)1) : ทำหัตถการนี้ในผู้ป่วยหญิงอายุ 88 ปีที่เป็นโรคต้อหิน จากมุมปิด (angle recession glaucoma) ผู้ป่วยมีภาวะ pseudoexfoliation syndrome ร่วมกับม่านตา ขยายไม่ดี (เส้นผ่านศูนย์กลางม่านตา สูงสุด 3.5 มม.) และ IOL กระตุกเล็กน้อย ความดันลูกตา ก่อนผ่าตัด 40 mmHg แต่หนึ่งเดือนหลังผ่าตัด ความดันลูกตา ลงเหลือ 10 mmHg (โดยไม่ต้องใช้ยาหยอดตา) และไม่พบการลดลงของความหนาแน่นเซลล์เยื่อบุผนังกระจกตา
ในการจัดการโรคต้อหิน จากบาดแผล คาดว่าความก้าวหน้าของการวิจัยทางคลินิกจะเกิดขึ้นในด้านต่อไปนี้:
การสร้างแบบจำลองทำนายระดับของมุมปิดและความเสี่ยงต่อโรคต้อหิน
การพัฒนาวิธีการประเมินความเสียหายของ trabecular meshwork แบบไม่รุกรานหลังจากเลือดออกในช่องหน้าลูกตา
การกำหนดกลยุทธ์การผ่าตัดที่เหมาะสมที่สุดสำหรับตาที่ได้รับบาดเจ็บ (tube shunt vs การผ่าตัดกรอง vs MIGS )
การชี้แจงเกณฑ์การแทรกแซงระยะแรกสำหรับโรคต้อหินเซลล์ผี (ghost cell glaucoma)
การขยายข้อบ่งชี้ของการผ่าตัดต้อหิน แบบรุกรานน้อยที่สุด (MIGS ) ในโรคต้อหิน จากบาดแผล
การวิจัยพื้นฐานเกี่ยวกับการสร้าง trabecular meshwork ขึ้นใหม่โดยใช้วัสดุเลียนแบบชีวภาพ
การวิเคราะห์ภาพมุมตาอัตโนมัติและการตรวจจับมุมปิดโดยใช้ปัญญาประดิษฐ์
การอธิบายความสัมพันธ์ระหว่างความไวทางพันธุกรรมและการเกิดโรคต้อหิน จากบาดแผล (กลไกการเกิดโรคต้อหิน ในตาข้างตรงข้าม)
แนวโน้มการวิจัยเหล่านี้คาดว่าจะมีส่วนช่วยในการแพทย์เฉพาะบุคคลหลังการบาดเจ็บและการพยากรณ์โรคระยะยาวที่ดีขึ้น
Nitta K, Akiyama H. A New Technique Using a 4-0 Nylon Thread as a Guide for Easy and Precise Tube Insertion of Ahmed Glaucoma Valve Implant Into Ciliary Sulcus. Cureus. 2023;15(2):e34854.
European Glaucoma Society. Terminology and Guidelines for Glaucoma, 5th Edition. Br J Ophthalmol. 2021;105(Suppl 1):1-169.
European Glaucoma Society. Terminology and Guidelines for Glaucoma, 6th Edition. Br J Ophthalmol. 2025.
日本緑内障学会 緑内障診療ガイドライン作成委員会. 緑内障診療ガイドライン(第5版). 日眼会誌. 2022;126(2):85-177.
American Academy of Ophthalmology. Primary Open-Angle Glaucoma Preferred Practice Pattern. Ophthalmology. 2021;128(1):P71-P150.
Girkin CA, McGwin G Jr, Long C, et al. Glaucoma after ocular contusion: a cohort study of the United States Eye Injury Registry. J Glaucoma. 2005;14(6):470-473.
Kaufman JH, Tolpin DW. Glaucoma after traumatic angle recession . A ten-year prospective study. Am J Ophthalmol. 1974;78(4):648-654.
Wiggins RE Jr, Vaphiades M, Crouch ER Jr. Sickle cell trait and secondary glaucoma following ocular trauma. J Ocul Pharmacol Ther. 1995;11(2):201-205.