การฉีกขาดของคอรอยด์คือการฉีกขาดของเยื่อบรูช ชั้นเส้นเลือดฝอยคอรอยด์ และ RPE จากการบาดเจ็บที่ตาชนิดทื่อ
ทันทีหลังได้รับบาดเจ็บ มักมองไม่เห็นเนื่องจากมีเลือดออก และจะปรากฏเป็นเส้นสีขาวถึงขาวเหลืองรูปพระจันทร์เสี้ยวหลังจากเลือดถูกดูดซึม
การฉีกขาดของคอรอยด์ทางอ้อมที่ขั้วหลัง (เนื่องจากผลกระทบด้านตรงข้าม) พบได้บ่อยกว่าการฉีกขาดโดยตรง คิดเป็นประมาณ 80%
เส้นเลือดใหม่ในคอรอยด์ (CNV ) เกิดขึ้นประมาณ 5-10% ของกรณี และความเสี่ยงเพิ่มขึ้นในรอยฉีกขาดใกล้กับรอยบุ๋มจอตา หรือรอยฉีกขาดที่มีความยาวมากกว่า 4000 ไมโครเมตรไม่มีการรักษาด้วยยาหรือการผ่าตัดเพื่อรักษารอยฉีกขาดโดยตรง เมื่อเกิด CNV ยาต้าน VEGF เป็นทางเลือกแรก
การตรวจสอบตนเองด้วยตาราง Amsler มีความสำคัญต่อการตรวจพบ CNV ตั้งแต่ระยะแรก
การฉีกขาดของคอรอยด์ (choroidal rupture) เป็นโรคที่เกิดการฉีกขาดของแผ่นเส้นเลือดฝอยคอรอยด์ เยื่อบรูค และเยื่อบุผิวรับแสงของจอตา (RPE ) เนื่องจากการบาดเจ็บแบบทื่อที่ไม่ทะลุ (ปิด) ของลูกตา ตาขาว สามารถทนต่อแรงดึงได้ แต่เยื่อบรูค ซึ่งขาดความยืดหยุ่นจะฉีกขาด
ในการศึกษาย้อนหลังในผู้ป่วย 101 ราย อายุเฉลี่ยของผู้ป่วยคือ 36 ปี 76% เป็นเพศชาย การบาดเจ็บตาชนิดปิดพบได้บ่อยกว่าชนิดเปิดถึงสามเท่า
กลไกการบาดเจ็บหลักมีดังนี้:
การบาดเจ็บจากการกีฬา : ศิลปะการต่อสู้ บาสเกตบอล ฟุตบอล เทนนิส กอล์ฟ ฯลฯการบาดเจ็บจากการจราจร : การฟกช้ำของตาจากการทำงานของถุงลมนิรภัยการบาดเจ็บแบบทื่ออื่นๆ : การถูกต่อย การล้ม ฯลฯ
รายงานการกระจายตำแหน่งที่ฉีกขาด: รอยบุ๋มจอตา 30%, จอตาส่วนนอกเหนือรอยบุ๋ม 45%, นอกจอตา 25%
Q
การฉีกขาดของคอรอยด์สามารถเกิดขึ้นได้โดยไม่มีการบาดเจ็บหรือไม่?
A
โดยปกติเกิดจากการบาดเจ็บแบบทื่อที่ตา อย่างไรก็ตาม หากมีโรคทางระบบที่เพิ่มความเปราะบางของเยื่อบรูค (เช่น ภาวะยืดหยุ่นเทียมสีเหลือง, กลุ่มอาการเอห์เลอร์ส-ดานลอส , เส้นเลือดในจอตาผิดปกติ) การฉีกขาดอาจเกิดขึ้นได้แม้มีการบาดเจ็บเพียงเล็กน้อย
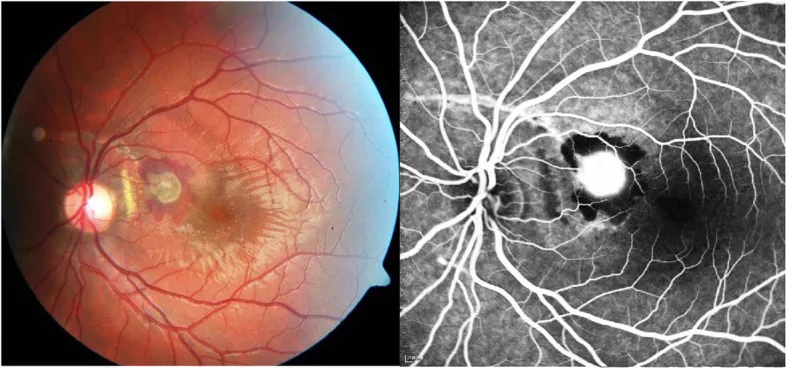
การฉีกขาดของคอรอยด์และเส้นเลือดใหม่คอรอยด์จากการบาดเจ็บ Barth T, et al. Intravitreal anti-VEGF treatment for choroidal neovascularization secondary to traumatic choroidal rupture. BMC Ophthalmol. 2019. Figure 1. PM
CI D: PMC6878647. License: CC BY.
ตาซ้ายของชายอายุ 19 ปี แสดงการฉีกขาดของคอรอยด์รูปโค้งพาดผ่านเหนือ
จานประสาทตา เส้นเลือดใหม่
คอรอยด์ (
CNV ) ใกล้
จอประสาทตา ส่วนกลาง และเลือดออกใต้
จอประสาทตา สอดคล้องกับการฉีกขาดของคอรอยด์ที่กล่าวถึงในหัวข้อ “2. อาการหลักและผลการตรวจทางคลินิก”
สายตาลดลง : เกิดขึ้นเมื่อแนวฉีกขาดลามไปถึงรอยบุ๋มจอตา เลือดออกก็มีส่วนร่วมด้วยภาพบิดเบี้ยว (metamorphopsia)จอประสาทตา ส่วนกลางหรือการฉีกขาดถึงจอประสาทตา ส่วนกลางไม่มีอาการ : หากการฉีกขาดจำกัดอยู่ที่บริเวณรอบนอก อาจไม่มีอาการที่ผู้ป่วยรับรู้
ในวันถึงสัปดาห์หลังการบาดเจ็บ แนวฉีกขาดมักถูกซ่อนไว้โดยเลือด ทำให้ยากต่อการยืนยันในการตรวจอวัยวะรับภาพ จะได้ผลการตรวจที่ชัดเจนหลังจากเลือดถูกดูดซึม
Q
เป็นไปได้หรือไม่ที่จะไม่พบการฉีกขาดของคอรอยด์ทันทีหลังการบาดเจ็บ?
A
ใช่ ทันทีหลังการบาดเจ็บ เลือดออกในคอรอยด์ และใต้จอประสาทตา มักปกคลุมแนวฉีกขาด ทำให้ไม่สามารถมองเห็นได้ในการตรวจอวัยวะรับภาพ หลังจากนั้นไม่กี่วันถึงสัปดาห์ เมื่อเลือดถูกดูดซึม จะสามารถมองเห็นเป็นเส้นสีขาวถึงขาวเหลือง
ทันทีหลังการบาดเจ็บ แนวฉีกขาดถูกซ่อนไว้โดยเลือด หลังจากเลือดถูกดูดซึม จะพบผลการตรวจที่มีลักษณะเฉพาะดังต่อไปนี้
เส้นสีขาวถึงขาวเหลืองรูปพระจันทร์เสี้ยว (โค้ง) : เรียงตัวเป็นวงกลมร่วมศูนย์กับจานประสาทตา ปรากฏเป็นเส้นเดียวหรือหลายเส้นการฉีกขาดของคอรอยด์โดยตรง : เกิดขึ้นที่อวัยวะรับภาพส่วนรอบนอก (ส่วนใหญ่ด้านขมับ) ณ ตำแหน่งที่ถูกกระแทก เส้นขนานกับ ora serrataการฉีกขาดของคอรอยด์โดยอ้อม : เกิดขึ้นที่ขั้วหลังเนื่องจากผลกระทบสะท้อนกลับ (countercoup) พบได้บ่อยกว่าการฉีกขาดโดยตรง
อาจพบอาการร่วมดังต่อไปนี้
เลือดออกในน้ำวุ้นตา / เลือดออกใต้จอประสาทตา
จอประสาทตา ช้ำ (commotio retinae)เลือดออกในช่องหน้าลูกตา
การบาดเจ็บที่มุมตา
อัมพาตของกล้ามเนื้อหูรูดม่านตา
การตรวจ OCT พบการฉีกขาดของชั้นในของคอรอยด์ รวมถึงเยื่อบรูค (Bruch’s membrane) และการสูญเสียความต่อเนื่องของ RPE จอประสาทตา ชั้นรับความรู้สึกที่อยู่เหนือบริเวณที่ฉีกขาดมักจะยังคงอยู่
สาเหตุของคอรอยด์ ฉีกขาดเกือบทั้งหมดเกิดจากการบาดเจ็บที่ตาชนิดทื่อแบบไม่ทะลุ โรคทางระบบต่อไปนี้ทำให้เยื่อบรูค เปราะบางมากขึ้น ทำให้เกิดการฉีกขาดได้ง่ายแม้ได้รับบาดเจ็บเพียงเล็กน้อย
ในโรคต่อไปนี้ ควรระวังความเปราะบางของเยื่อบรูค
ชื่อโรค ลักษณะเฉพาะที่พบในจอตา Pseudoxanthoma elasticum Angioid streaks / จุดเหลืองใต้จอประสาทตา กลุ่มอาการเอห์เลอร์ส-ดานลอส เนื้อเยื่อเกี่ยวพันเปราะบาง, รอยเส้นเลือด รอยเส้นเลือดที่จอตา เส้นสีแดงเข้มแผ่รัศมีจากจานประสาทตา
การสวมแว่นตาป้องกันที่ทำจากโพลีคาร์บอเนตระหว่างเล่นกีฬาหรือทำงานสามารถลดแรงกระแทกโดยตรงต่อลูกตาได้ แนะนำให้สวมแว่นตาป้องกันโดยเฉพาะในกีฬาแร็กเกต ศิลปะการต่อสู้ กีฬาลูกบอล และกีฬาที่มีการปะทะอื่นๆ หลังจากได้รับบาดเจ็บ ควรรีบไปพบจักษุแพทย์ทันที
Q
มีวิธีป้องกันการฉีกขาดของคอรอยด์ขณะเล่นกีฬาหรือไม่?
A
การสวมแว่นตาป้องกันโพลีคาร์บอเนต (แว่นป้องกันตาสำหรับกีฬา) มีประสิทธิภาพ โพลีคาร์บอเนตทนทานต่อแรงกระแทกมากกว่าเลนส์พลาสติกทั่วไป และป้องกันการบาดเจ็บโดยตรงต่อดวงตา
การวินิจฉัยขึ้นอยู่กับประวัติการบาดเจ็บที่ตาและลักษณะเฉพาะของจอตา ทันทีหลังการบาดเจ็บ การยืนยันทำได้ยากเนื่องจากเลือดออก ดังนั้นการตรวจซ้ำหลังจากเลือดถูกดูดซึมจึงมีความสำคัญ
ลักษณะของการตรวจแต่ละวิธีแสดงไว้ด้านล่าง
วิธีการตรวจ ผลการตรวจหลัก วัตถุประสงค์ การถ่ายภาพหลอดเลือดด้วยฟลูออเรสซีน (FA ) การเรืองแสงน้อยระยะแรก → การย้อมสีระยะหลัง การตรวจหา CNV OCT การสูญเสียความต่อเนื่องของ RPE ยืนยันการฉีกขาดและประเมินขอบเขต การเรืองแสงเองของจอตา (FAF ) การเรืองแสงน้อย (บริเวณที่ RPE ขาด) + การเรืองแสงมากที่ขอบ ประเมินขอบเขต
การตรวจจอตา ภายใต้การขยายม่านตา การถ่ายภาพหลอดเลือดด้วยฟลูออเรสซีน (FA ) : บริเวณที่ฉีกขาดแสดงการเรืองแสงน้อยในระยะแรกและการย้อมสีในระยะหลัง หากมี CNV ร่วมด้วย การเรืองแสงมากจะเพิ่มขึ้น ดังนั้นการตรวจนี้จึงจำเป็นสำหรับการตรวจหา CNV การเรืองแสงเองของจอตา (FAF ) : บริเวณที่ RPE ขาดแสดงการเรืองแสงน้อย ในขณะที่ขอบของการฉีกขาดแสดงการเรืองแสงมาก มีประโยชน์ในการประเมินขอบเขตการฉีกขาดOCT RPE และการบางลงของชั้นคอรอยด์ ชั้นใน ยังมีประโยชน์ในการประเมินกิจกรรมของ CNV อัลตราซาวนด์ลูกตา : แสดงเป็นส่วนนูนรูปโดมของเลือดออกในคอรอยด์ ใช้เป็นการวินิจฉัยเสริมเมื่อการสังเกตจอตาทำได้ยาก
การแยกโรคจากโรคต่อไปนี้มีความสำคัญ
รอยแตกแลกเกอร์ : การฉีกขาดของเยื่อบรูค ที่เกิดในสายตาสั้น มาก ไม่มีประวัติการบาดเจ็บ และเกิดในผู้ที่มีสายตาสั้น มากเส้นเลือดจอประสาทตา ลาย : เส้นสีแดงเข้มสองข้างที่แผ่ออกจากจานประสาทตา ร่วมกับโรคเช่น pseudoxanthoma elasticumเนื้องอกคอรอยด์ : แยกโดยรอยโรคที่นูนและรูปแบบการติดสี
ไม่มียาหรือวิธีการผ่าตัดที่สามารถรักษารอยฉีกขาดของคอรอยด์ ได้โดยตรง หลักการพื้นฐานคือการสังเกต รอให้เลือดออกในคอรอยด์ ถูกดูดซึมเอง (หลายสัปดาห์ถึงหลายเดือน)
แนะนำให้ผู้ป่วยติดตามตนเองด้วยตาราง Amsler และให้มาพบแพทย์ทันทีหากมีอาการภาพบิดเบี้ยว เพิ่มขึ้นหรือการมองเห็น ลดลงใหม่
เนื่องจากอาจเกิดเส้นเลือดใหม่ในคอรอยด์ ร่วมด้วย จึงจำเป็นต้องตรวจตาและ OCT เป็นระยะ
เส้นเลือดใหม่ในคอรอยด์ เกิดขึ้นประมาณ 5-10% ของกรณีคอรอยด์ ฉีกขาดหลังการบาดเจ็บแบบทื่อ และมีรายงานว่าอายุมาก การฉีกขาดที่เกี่ยวข้องกับโฟเวีย และความยาวของการฉีกขาด (โดยเฉพาะ >4000 ไมครอน) เป็นปัจจัยเสี่ยงอิสระ ระยะเวลาเฉลี่ยจากการบาดเจ็บถึงการวินิจฉัย CNV ประมาณ 5.7 เดือน และส่วนใหญ่เกิดขึ้นภายใน 1 ปีหลังการบาดเจ็บ CNV จากบาดเจ็บเกิดขึ้นเป็นชนิดที่ 2 และอาจมีจอประสาทตา ชั้นรับภาพหลุดแบบมีน้ำหรือเลือดร่วมด้วย เมื่อยืนยันว่ามีเส้นเลือดใหม่ในคอรอยด์ ให้ทำการรักษาดังนี้
การฉีดยา Anti-VEGF
การรักษาทางเลือกแรก : การฉีดยา Anti-VEGF เข้าแก้วตาเป็นทางเลือกแรกสำหรับเส้นเลือดใหม่ในคอรอยด์ จากบาดเจ็บ
จำนวนครั้งการฉีดน้อยกว่า : มีแนวโน้มที่จะควบคุมได้ด้วยจำนวนครั้งการฉีดที่น้อยกว่า (เฉลี่ย 4.2 ครั้ง) เมื่อเทียบกับจอประสาทตา เสื่อมตามอายุ
ยา : ใช้ ranibizumab, aflibercept, bevacizumab และอื่นๆ
การรักษาอื่นๆ
การจี้ด้วยเลเซอร์ : เหมาะสำหรับเส้นเลือดใหม่ในคอรอยด์ ที่จอประสาทตา ซึ่งห่างจากรอยบุ๋มจอตา ≥200 ไมครอน หากใกล้รอยบุ๋มจอตา จะทำได้ยาก
การรักษาด้วยแสงไดนามิก (PDT )
สังเกตอาการอย่างเดียว : หาก CNV มีขนาดเล็กและอยู่ห่างจากรอยบุ๋มจอตา การสังเกตอาการก็เป็นทางเลือกหนึ่ง
ไม่มีการรักษาที่แก้ไขสาเหตุของรอยฉีกขาดของคอรอยด์ โดยตรง บริเวณที่ฉีกขาดจะคงอยู่เป็นแผลเป็นพังผืด
เพื่อตรวจสอบว่ามี CNV ร่วมด้วยหรือไม่ จำเป็นต้องติดตามผลในระยะยาวแม้หลังจากได้รับบาดเจ็บแล้ว
รอยฉีกขาดที่เกี่ยวข้องกับรอยบุ๋มจอตา อาจทำให้สูญเสียการมองเห็น อย่างถาวร
Q
หากเกิด CNV การรักษาจะทำให้ดีขึ้นหรือไม่?
A
การฉีดยา anti-VEGF เข้าไปในน้ำวุ้นตา เป็นทางเลือกแรก และ CNV ที่เกิดจากการบาดเจ็บมักจะควบคุมได้ด้วยจำนวนการฉีดที่น้อยกว่า (เฉลี่ย 4.2 ครั้ง) เมื่อเทียบกับจอประสาทตา เสื่อมตามอายุ อย่างไรก็ตาม หากมีความเสียหายที่รอยบุ๋มจอตา อยู่แล้ว การฟื้นฟูการมองเห็น โดยสมบูรณ์อาจทำได้ยาก
เมื่อลูกตาถูกกดจากด้านหน้า เนื้อเยื่อรอบหัวประสาทตาที่ถูกยึดแน่นจะถูกดันไปด้านหลัง ทำให้เกิดความเครียดเป็นวงรอบหัวประสาทตา คอรอยด์ มีความยืดหยุ่นค่อนข้างน้อย และเนื่องจากแรงเชิงกลนี้ มักเกิดรอยฉีกขาดเป็นวงในขั้วหลัง โดยเฉพาะรอบหัวประสาทตา การตอบสนองของเนื้อเยื่อแต่ละชนิดมีดังนี้:
ตาขาว จอตา : มีความยืดหยุ่น สามารถปรับตัวต่อการเปลี่ยนรูปได้เยื่อบรูค (Bruch’s membrane)
การฉีกขาดโดยตรง
ตำแหน่งที่เกิด : บริเวณจอประสาทตา ส่วนปลายรอบๆ จุดที่รับแรงกระแทกโดยตรง (ส่วนใหญ่เป็นด้านขมับ)
ลักษณะ : รอยแยกเป็นเส้นตรงขนานกับ ora serrata
ความถี่ : พบน้อยกว่าการฉีกขาดทางอ้อม
การฉีกขาดทางอ้อม
ตำแหน่งที่เกิด : เกิดขึ้นที่ขั้วหลังของลูกตาจากผลกระทบด้านตรงข้าม (countercoup) ด้านตรงข้ามกับจุดที่ถูกกระแทก
ลักษณะ : เส้นโค้งถึงรูปพระจันทร์เสี้ยวที่ศูนย์กลางร่วมกับจานประสาทตา
ความถี่ : พบบ่อยกว่า
ทางจุลพยาธิวิทยา พบการทำลายของชั้นเส้นเลือดฝอยคอรอยด์ , RPE และเยื่อบรูค จอประสาทตา ชั้นรับความรู้สึกที่อยู่ด้านบนมักถูกเก็บรักษาไว้
เกิดการเปลี่ยนแปลงภายหลังดังต่อไปนี้:
เลือดออกในคอรอยด์ : เนื่องจากความเสียหายต่อชั้นเส้นเลือดฝอย ทำให้เกิดเลือดออกใต้ RPE และใต้จอประสาทตา ปกคลุมแนวฉีกขาดทันทีหลังการบาดเจ็บการเกิด CNV : เมื่อเวลาผ่านไป หลอดเลือดใหม่จะเติบโตจากบริเวณที่ฉีกขาด อาจเกิดขึ้นภายในไม่กี่สัปดาห์ถึงหลายปีหลังการบาดเจ็บTriangular syndrome : ฝ่อรูปพัดหรือสามเหลี่ยมอาจเกิดขึ้นในบริเวณที่เลี้ยงโดยหลอดเลือดแดงคอรอยด์ ที่อุดตันเนื่องจากการฟกช้ำการเกิดแผลเป็น : บริเวณที่แตกจะถูกยึดติดเป็นแผลเป็นเส้นใยในที่สุด
Ament CS, Zacks DN, Lane AM, Krzystolik M, D’Amico DJ, Mukai S, Young LH, Loewenstein J, Arroyo J, Miller JW. Predictors of visual outcome and choroidal neovascular membrane formation after traumatic choroidal rupture. Arch Ophthalmol. 2006;124(7):957-966. PMID: 16832018
Lupidi M, Muzi A, Castellucci G, Kalra G, Cardillo Piccolino F, Chhablani J, Cagini C. The choroidal rupture: current concepts and insights. Surv Ophthalmol. 2021;66(5):761-770. PMID: 33545177
Singh S, Saxena S. Unraveling the perplexities of choroidal rupture. Indian J Ophthalmol. 2023;71(6):2326-2327. PMID: 37322692 / PMCI D: PMC10417958
Barth T, Zeman F, Helbig H, Gamulescu MA. Intravitreal anti-VEGF treatment for choroidal neovascularization secondary to traumatic choroidal rupture. BMC Ophthalmol. 2019;19(1):239. PMID: 31771544 / PMCI D: PMC6878647
Raman SV, Desai UR, Anderson S, Samuel MA. Visual prognosis in patients with traumatic choroidal rupture. Can J Ophthalmol. 2004;39(3):260-266. PMID: 15180143
Arthur A, Rajasekaran NM, Kuriakose T. A reappraisal of indirect choroidal rupture using swept-source optical coherence tomography in-vivo pathology images in patients with blunt eye trauma. Indian J Ophthalmol. 2020;68(11):2469-2473. PMID: 32971624 / PMCI D: PMC7728025
ถาม AI เกี่ยวกับบทความนี้
คัดลอกข้อความบทความแล้ววางในผู้ช่วย AI ที่คุณต้องการใช้
เปิดผู้ช่วย AI ด้านล่าง แล้ววางข้อความที่คัดลอกลงในช่องแชต