抗VEGF药物注射

脉络膜破裂
1. 什么是脉络膜破裂?
Section titled “1. 什么是脉络膜破裂?”脉络膜破裂是由于眼球非穿透性(闭合性)钝挫伤导致脉络膜毛细血管层、Bruch膜和视网膜色素上皮(RPE)断裂的疾病。巩膜能承受拉伸强度,但弹性较差的Bruch膜破裂导致损伤。
一项针对101名患者的回顾性研究显示,患者平均年龄36岁,76%为男性。闭合性眼损伤是开放性损伤的3倍。
主要受伤机制如下:
- 运动损伤:格斗、篮球、足球、网球、高尔夫等
- 交通伤:安全气囊展开导致的眼部撞击
- 其他钝挫伤:拳击、跌倒等
破裂部位分布:中心凹30%,中心凹外黄斑部45%,黄斑外25%。
通常由钝性眼外伤引起。但是,如果存在增加Bruch膜脆性的全身性疾病(如弹性纤维假黄瘤、埃勒斯-丹洛斯综合征、血管样条纹症等),即使轻微外伤也可能导致破裂。
2. 主要症状和临床所见
Section titled “2. 主要症状和临床所见”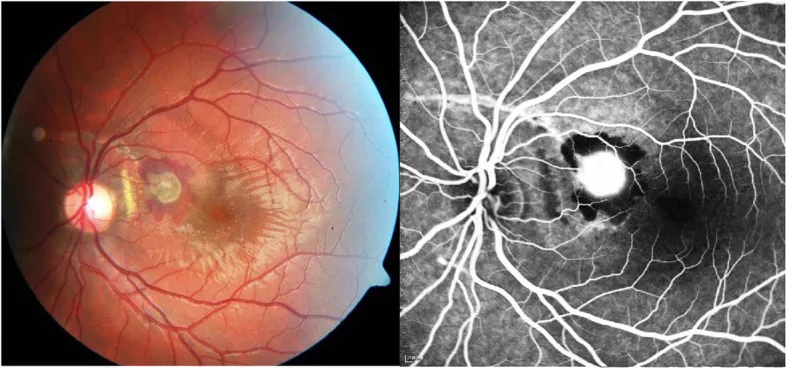
- 视力下降:当破裂线累及中心凹时发生。出血的影响也参与其中。
- 视物变形:由黄斑出血或黄斑部破裂引起。
- 无症状:若破裂局限于周边部,可能缺乏自觉症状。
受伤后数日至数周,因出血掩盖破裂线,眼底检查常难以确认。出血吸收后才能获得清晰所见。
存在。受伤后立即,脉络膜出血和视网膜下出血常覆盖破裂线,眼底检查难以确认。数日至数周后出血吸收,才首次可见白色至黄白色的线条。
受伤后立即,出血掩盖破裂线。出血吸收后,出现以下特征性所见。
- 新月形(弓形)白色至黄白色线条:与视盘同心排列,可见一条或数条。
- 直接性脉络膜破裂:发生在冲击部位的周边眼底(主要为颞侧)。与锯齿缘平行的线条。
- 间接性脉络膜破裂:因对冲效应(countercoup)发生于后极部。比直接破裂更常见。
可能观察到以下合并表现。
OCT显示包括Bruch膜在内的脉络膜内层断裂,RPE连续性消失。破裂部位上方的神经感觉视网膜通常得以保留。
3. 原因和风险因素
Section titled “3. 原因和风险因素”脉络膜破裂的原因几乎全部是非穿透性钝性眼外伤。以下全身疾病会增加Bruch膜的脆弱性,即使轻微外伤也容易导致破裂。
以下疾病需注意Bruch膜脆弱性:
| 疾病名称 | 特征性眼底表现 |
|---|---|
| 弹性纤维性假黄瘤 | 血管样条纹/视网膜下黄色斑 |
| 埃勒斯-丹洛斯综合征 | 结缔组织脆弱性、血管样条纹 |
| 视网膜血管样条纹 | 视乳头放射状暗红色条纹 |
佩戴聚碳酸酯防护眼镜(运动护目镜)是有效的。聚碳酸酯比普通塑料镜片具有更高的抗冲击性,可以防止直接的眼外伤。
4. 诊断与检查方法
Section titled “4. 诊断与检查方法”诊断基于眼外伤史和特征性眼底表现的组合。受伤后立即检查可能因出血而困难,因此出血吸收后的复诊很重要。
主要检查方法
Section titled “主要检查方法”各项检查的特点如下所示。
| 检查方法 | 主要所见 | 目的 |
|---|---|---|
| FA(荧光眼底造影) | 早期低荧光→晚期染色 | CNV检测 |
| OCT | RPE连续性消失 | 破裂确认及范围评估 |
| 眼底自发荧光(FAF) | 低荧光(RPE缺损区)+ 边缘高荧光 | 范围评估 |
- 散瞳眼底检查:确认新月形白色至黄白色线条。受伤后立即检查时,需在出血吸收后复查。
- 荧光眼底造影(FA):破裂部位早期相呈低荧光,晚期相呈染色。合并CNV时高荧光增强,是检测CNV的必要检查。
- 眼底自发荧光(FAF):RPE缺损区呈低荧光,破裂边缘呈高荧光。有助于评估破裂范围。
- OCT:可确认RPE连续性消失和内层脉络膜变薄。也可用于评估CNV活动性。
- 眼球超声:表现为脉络膜出血的穹顶状隆起。在眼底观察困难时作为辅助诊断手段。
与以下疾病的鉴别诊断很重要。
- 漆裂纹:高度近视引起的Bruch膜裂纹。无外伤史,以高度近视为背景。
- 血管样条纹:从视盘放射状延伸的双侧暗红色条纹。常伴有弹性纤维性假黄瘤等。
- 脉络膜肿瘤:通过隆起性病变和造影模式进行鉴别。
5. 标准治疗方法
Section titled “5. 标准治疗方法”目前没有能够治愈脉络膜破裂本身的药物或手术方法。基本原则是观察,等待脉络膜出血自然吸收(数周至数月)。
合并脉络膜新生血管时的治疗
Section titled “合并脉络膜新生血管时的治疗”脉络膜新生血管在钝性外伤后的脉络膜破裂病例中约占5-10%,高龄、累及中心凹的破裂、破裂长度长(特别是≥4000μm)被报道为独立危险因素。从受伤到CNV诊断的平均时间约为5.7个月,大多数在伤后1年内发病。外伤性脉络膜新生血管通常为2型,可能伴有浆液性或出血性色素上皮脱离。当确认有脉络膜新生血管时,进行以下治疗。
其他治疗
6. 病理生理学·详细发病机制
Section titled “6. 病理生理学·详细发病机制”破裂的发生机制
Section titled “破裂的发生机制”当眼球从正面受到压迫时,牢固固定的视神经乳头周围组织被向后推压,产生以乳头为中心的环形应力。脉络膜伸展性较差,这种力学作用常导致后极部,特别是视神经乳头周围发生环形破裂。各组织的反应如下:
- 巩膜:抗拉强度高,能承受外力。
- 视网膜:具有弹性,能适应变形。
- Bruch膜:由于拉伸强度和弹性不足,快速过度伸展时会发生破裂。
直接破裂
发生部位:直接冲击部位周围的眼底(主要是颞侧)。
形态:与锯齿缘平行的线状裂隙。
频率:比间接破裂少见。
间接破裂
发生部位:由于对冲效应发生在后极部,即冲击部位的对侧。
形态:与视盘同心的弓形至新月形条纹。
频率:更常见。
组织病理学与继发改变
Section titled “组织病理学与继发改变”组织病理学上,可见脉络膜毛细血管层、RPE和Bruch膜的破坏。上层的神经感觉视网膜通常得以保留。
继发改变包括以下内容:
- 脉络膜出血:毛细血管层损伤导致RPE下和视网膜下出血,覆盖受伤后的破裂线。
- CNV的发生:随着时间的推移,破裂部位会长出CNV。可在伤后数周至数年发生。
- 三角综合征:挫伤导致闭塞的脉络膜动脉供血区域可能出现扇形至三角形的萎缩灶。
- 瘢痕形成:破裂部位最终固定为纤维瘢痕。
- Ament CS, Zacks DN, Lane AM, Krzystolik M, D’Amico DJ, Mukai S, Young LH, Loewenstein J, Arroyo J, Miller JW. Predictors of visual outcome and choroidal neovascular membrane formation after traumatic choroidal rupture. Arch Ophthalmol. 2006;124(7):957-966. PMID: 16832018
- Lupidi M, Muzi A, Castellucci G, Kalra G, Cardillo Piccolino F, Chhablani J, Cagini C. The choroidal rupture: current concepts and insights. Surv Ophthalmol. 2021;66(5):761-770. PMID: 33545177
- Singh S, Saxena S. Unraveling the perplexities of choroidal rupture. Indian J Ophthalmol. 2023;71(6):2326-2327. PMID: 37322692 / PMCID: PMC10417958
- Barth T, Zeman F, Helbig H, Gamulescu MA. Intravitreal anti-VEGF treatment for choroidal neovascularization secondary to traumatic choroidal rupture. BMC Ophthalmol. 2019;19(1):239. PMID: 31771544 / PMCID: PMC6878647
- Raman SV, Desai UR, Anderson S, Samuel MA. Visual prognosis in patients with traumatic choroidal rupture. Can J Ophthalmol. 2004;39(3):260-266. PMID: 15180143
- Arthur A, Rajasekaran NM, Kuriakose T. A reappraisal of indirect choroidal rupture using swept-source optical coherence tomography in-vivo pathology images in patients with blunt eye trauma. Indian J Ophthalmol. 2020;68(11):2469-2473. PMID: 32971624 / PMCID: PMC7728025
