开放性眼外伤的所见

外伤性视网膜脱离
1. 什么是外伤性视网膜脱离?
Section titled “1. 什么是外伤性视网膜脱离?”外伤性视网膜脱离(traumatic retinal detachment)是由眼外伤引起的孔源性视网膜脱离。开放性眼外伤与非开放性(钝性)眼外伤在视网膜脱离的发生机制和病理上不同,治疗方针也有很大差异。此外,开放性眼外伤常合并大量钝性成分,需要仔细的眼底检查和影像诊断来把握病理状态。
外伤性视网膜裂孔的类型
Section titled “外伤性视网膜裂孔的类型”外伤性视网膜裂孔根据形成部位分为以下三种类型:
- 后极部裂孔:发生在血管弓附近的裂孔。
- 锯齿缘离断(dialysis):沿锯齿缘呈弧形发生的裂孔。多见于年轻人,在拳击等反复眼部钝击的运动中容易发生。
- 睫状体上皮裂孔:发生在睫状体上皮的裂孔。
外伤性视网膜脱离多见于年轻人和男性。主要发生背景为运动损伤(拳击、球类等)、工伤事故和交通事故。在拳击等反复遭受强烈眼部钝挫伤的运动中,可能发生伴有锯齿缘断裂或巨大裂孔的外伤性视网膜脱离。在儿童中,外伤是单眼失明的首要原因,因此外伤性视网膜脱离的早期诊断尤为重要1)。
非外伤性孔源性视网膜脱离主要由玻璃体液化、玻璃体后脱离引起的牵拉导致周边裂孔,多见于中老年人。外伤性视网膜脱离中,钝性冲击导致眼球变形,在玻璃体基底部形成大裂孔,或开放性损伤中嵌顿的玻璃体凝胶直接牵拉对侧视网膜,其机制、裂孔形态和好发年龄均不同。年轻人即使玻璃体液化较少,也可能发生扁平视网膜脱离,且容易延误发现。
2. 主要症状与临床所见
Section titled “2. 主要症状与临床所见”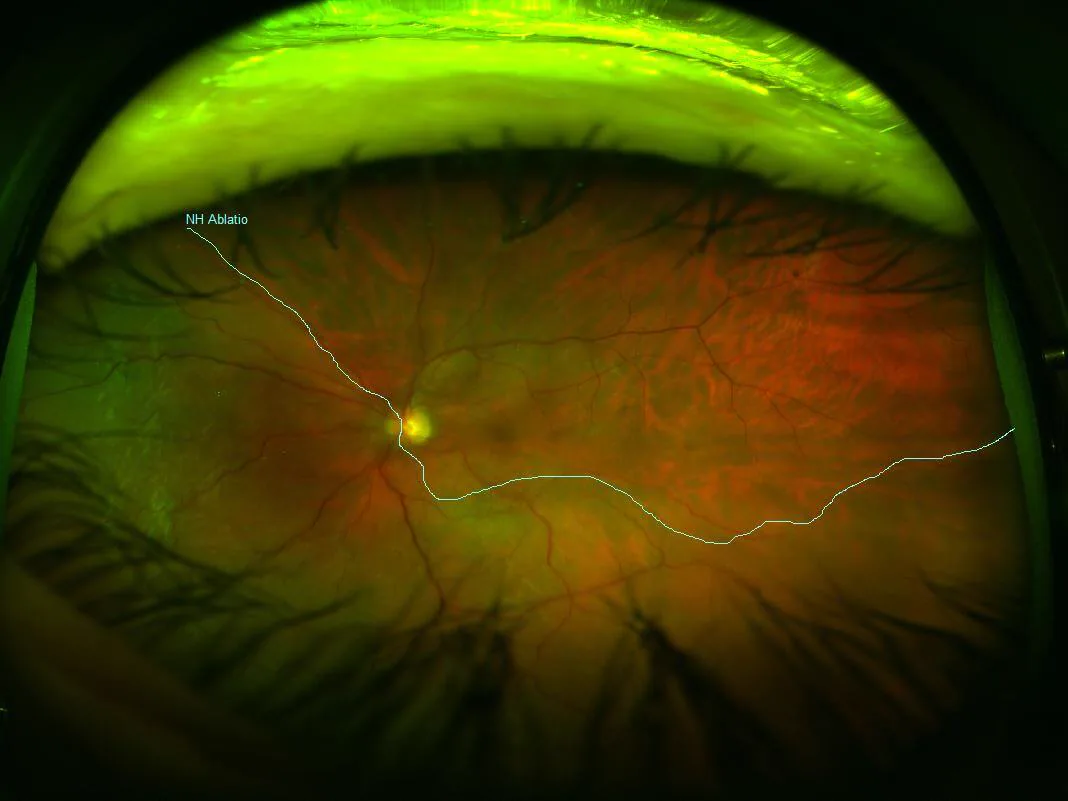
- 视野缺损:出现与视网膜脱离进展部位相对应的视野缺损。下方视网膜脱离时,上方视野缺损。
- 视力下降:黄斑部脱离时导致明显视力下降。
- 飞蚊症和闪光感:因玻璃体牵拉或玻璃体出血而出现。
- 缓慢进展(年轻人):由于玻璃体液化较少,脱离容易保持扁平,进展缓慢,自觉症状可能不明显。需注意延误发现。
临床所见(开放性 vs 非开放性)
Section titled “临床所见(开放性 vs 非开放性)”非开放性眼外伤的所见
锯齿缘离断/周边部裂孔:钝性冲击导致玻璃体基底部牵引,产生较大的周边部裂孔。
视网膜坏死区的不规则裂孔:视网膜挫伤坏死区形成不规则裂孔。
扁平视网膜脱离:年轻患者因玻璃体液化较少,常表现为扁平脱离。
视网膜透见(透明性良好病例):介质透明时,可用间接检眼镜进行详细观察。
开放性眼外伤常在受伤当时或数日内发生视网膜脱离。非开放性(钝性)外伤以锯齿缘离断型多见,扁平视网膜脱离缓慢进展,因此有时在受伤后数周至数月才被诊断。自觉症状少的年轻钝性眼外伤患者,受伤后需要持续的眼科随访观察2)。
3. 原因与风险因素
Section titled “3. 原因与风险因素”非开放性(钝性)眼外伤
Section titled “非开放性(钝性)眼外伤”- 运动外伤:拳击(反复受到打击)、棒球/网球/足球中的球撞击等。
- 暴力、跌倒、坠落:面部或眼部的直接冲击。
- 交通事故:安全气囊展开或面部撞击。
开放性眼外伤
Section titled “开放性眼外伤”- 穿通性损伤:刀、针或异物造成的穿孔损伤。
- 眼内异物:工业作业中铁片或玻璃碎片进入眼内。
- 爆炸伤:爆炸物引起的多发性眼外伤。
儿童特有的风险
Section titled “儿童特有的风险”儿童玻璃体与视网膜粘连紧密,钝性冲击产生的牵引力容易直接传递到整个视网膜。此外,外伤后未能及时进行适当的眼科检查也是风险因素。
4. 诊断与检查方法
Section titled “4. 诊断与检查方法”结合多种检查,准确了解裂孔的类型、位置以及视网膜脱离的范围。
| 检查 | 主要用途 | 注意事项 |
|---|---|---|
| 间接检眼镜 + 巩膜压迫 | 观察周边裂孔和锯齿缘断裂 | 全周周边视网膜检查所必需 |
| 睫状体镜(前房角镜) | 确认锯齿缘断裂 | 可观察到最周边部 |
| 超声B模式 | 玻璃体出血病例中检测视网膜脱离 | 眼底无法窥见时尤其有用 |
| OCT(黄斑部) | 确认黄斑脱离和视网膜下液 | 屈光介质透明时有用 |
| CT(眼眶) | 评估眼球破裂和眼内异物 | 开放性眼外伤的首选影像学检查 |
5. 标准治疗方法
Section titled “5. 标准治疗方法”开放性外伤和非开放性外伤的治疗方案有很大不同。
开放性眼外伤的治疗
首选:玻璃体手术
解除嵌顿玻璃体凝胶的牵拉是首要任务。建议进行相对紧急的手术。
手术内容: 处理嵌顿组织和坏死组织 → 视网膜复位 → 眼内填充(SF6气体、C3F8气体或硅油)
PVR对策: 如果增殖性玻璃体视网膜病变进展,则增加膜剥离和硅油填充。
非开放性眼外伤的治疗
首选:巩膜扣带(环扎)手术
当屈光介质透明且巨大裂孔不严重时选择此方法。
手术内容:裂孔周围冷冻凝固 → 通过巩膜缝置硅胶海绵/环扎带将裂孔区域向内压陷。
巨大裂孔病例:对于严重的巨大裂孔性视网膜脱离,选择玻璃体手术 + 气体填充或硅油填充。
特殊病例的处理
Section titled “特殊病例的处理”- 合并PVR(增生性玻璃体视网膜病变)的病例:需要切除和剥离收缩膜(膜剥离)+ 硅油填充。视网膜稳定后考虑取出硅油。
- 巨大裂孔性视网膜脱离:玻璃体手术 + 全氟化碳液体(PFCL)展开视网膜 → 用气体(SF6或C3F8)或硅油填充。
- 儿童病例:术后屈光管理和遮盖训练等弱视治疗必不可少。需要考虑对视觉发育的影响进行长期管理。
6. 病理生理学·详细发病机制
Section titled “6. 病理生理学·详细发病机制”外伤性视网膜脱离的发病机制因外伤类型而异。
钝性(非开放性)外伤的机制
眼球变形引起的牵拉:
钝性冲击 → 眼球前后径缩短、赤道径扩大(眼球变形)→ 牵拉力集中于基底部玻璃体 → 周边部视网膜裂孔形成 → 液体进入视网膜下
年轻患者的特殊性:
由于玻璃体与视网膜的粘连牢固,牵拉力直接作用于整个视网膜。结果容易形成大的周边部裂孔(锯齿缘离断、巨大裂孔)。
开放性外伤的机制
嵌顿玻璃体凝胶的直接牵拉:
玻璃体凝胶嵌顿于角巩膜裂伤处 → 眼球运动时,嵌顿的凝胶直接牵拉视网膜 → 对侧或周边部视网膜形成裂孔 → 视网膜脱离进展
直接视网膜裂伤:
外力直接作用于视网膜形成裂隙。视网膜脱离从该部位进展。
进展为增殖性玻璃体视网膜病变(PVR)
Section titled “进展为增殖性玻璃体视网膜病变(PVR)”外伤导致视网膜色素上皮细胞、胶质细胞和巨噬细胞被破坏并增殖,在视网膜表面和背面形成收缩性纤维细胞膜。该膜的收缩牵拉视网膜,导致复杂的牵拉性视网膜脱离。开放性眼外伤病例中,血液和炎症细胞大量进入玻璃体腔,PVR进展风险尤其高。PVR是术后再脱离的主要原因,因此外伤后眼内环境的管理很重要。
7. 参考文献
Section titled “7. 参考文献”-
Kuhn F, Maisiak R, Mann L, et al. The Ocular Trauma Score (OTS). Ophthalmol Clin North Am. 2002;15(2):163-165.
-
Mitry D, Charteris DG, Fleck BW, et al. The epidemiology of rhegmatogenous retinal detachment: geographical variation and clinical associations. Br J Ophthalmol. 2010;94(6):678-684.
-
Soni NG, Bauza AM, Son JH, et al. Open globe ocular trauma: functional outcome of eyes with no light perception at initial presentation. Retina. 2013;33(2):380-386.
