จอประสาทตาลอกจากการบาดเจ็บ (traumatic retinal detachment) คือจอประสาทตาลอกชนิดมีรูฉีกขาด ที่เกิดจากการบาดเจ็บที่ตา กลไกการเกิดและพยาธิสรีรวิทยาของจอประสาทตาลอก แตกต่างกันระหว่างการบาดเจ็บลูกตาชนิดเปิดและชนิดปิด (ฟกช้ำ) และแนวทางการรักษาก็แตกต่างกันอย่างมาก นอกจากนี้ การบาดเจ็บลูกตาชนิดเปิดมักมีองค์ประกอบของการบาดเจ็บชนิดฟกช้ำร่วมด้วยหลายอย่าง จึงจำเป็นต้องตรวจจอประสาทตา อย่างละเอียดและการวินิจฉัยด้วยภาพเพื่อทำความเข้าใจสภาพ
จอประสาทตาฉีกขาด จากการบาดเจ็บจำแนกตามตำแหน่งที่เกิดเป็นสามประเภท:
การฉีกขาดที่ขั้วหลัง : การฉีกขาดที่เกิดขึ้นใกล้กับส่วนโค้งของหลอดเลือดการฉีกขาดของ ora serrata (dialysis) : การฉีกขาดรูปโค้งตามแนว ora serrata มักเกิดในผู้ป่วยอายุน้อยและในกีฬาที่มีแรงกระแทกที่ตาซ้ำๆ เช่น มวยรอยฉีกของเยื่อบุซิลิอารี : รอยฉีกที่เกิดขึ้นในเยื่อบุซิลิอารี
จอประสาทตาลอกจากการบาดเจ็บพบได้บ่อยในคนหนุ่มสาวและเพศชาย สาเหตุหลัก ได้แก่ การบาดเจ็บจากการกีฬา (มวย กีฬาลูกบอล ฯลฯ) อุบัติเหตุจากการทำงาน และอุบัติเหตุทางถนน ในกีฬาที่มีการกระแทกตาอย่างรุนแรงซ้ำๆ เช่น มวย อาจเกิดจอประสาทตาลอกจากการบาดเจ็บร่วมกับรอยฉีกที่ ora serrata หรือรอยฉีกขนาดใหญ่ ในเด็ก การบาดเจ็บเป็นสาเหตุอันดับหนึ่งของการตาบอดข้างเดียว ดังนั้นการวินิจฉัยแต่เนิ่นๆ ของจอประสาทตาลอกจากการบาดเจ็บจึงมีความสำคัญเป็นพิเศษ 1)
Q
จอประสาทตาลอกจากการบาดเจ็บแตกต่างจากจอประสาทตาลอกทั่วไป (ไม่ใช่จากการบาดเจ็บ) อย่างไร?
A
จอประสาทตาลอก ชนิดมีรอยฉีกที่ไม่ใช่จากการบาดเจ็บส่วนใหญ่เกิดจากการดึงรั้งจากการเหลวของวุ้นตา และการหลุดของวุ้นตา ส่วนหลัง ทำให้เกิดรอยฉีกบริเวณรอบนอก และพบมากในวัยกลางคนและผู้สูงอายุ ในจอประสาทตาลอกจากการบาดเจ็บ การเสียรูปของลูกตาจากแรงกระแทกทื่อทำให้เกิดรอยฉีกขนาดใหญ่ที่ฐานวุ้นตา หรือในบาดแผลเปิด วุ้นตา ที่ถูกกักจะดึงรั้งจอประสาทตา ด้านตรงข้ามโดยตรง กลไก รูปร่างรอยฉีก และอายุที่พบบ่อยแตกต่างกัน ในคนหนุ่มสาวซึ่งมีการเหลวของวุ้นตา น้อย อาจเกิดจอประสาทตาลอก แบบราบและดำเนินไปช้า มีอาการน้อย มักตรวจพบช้า
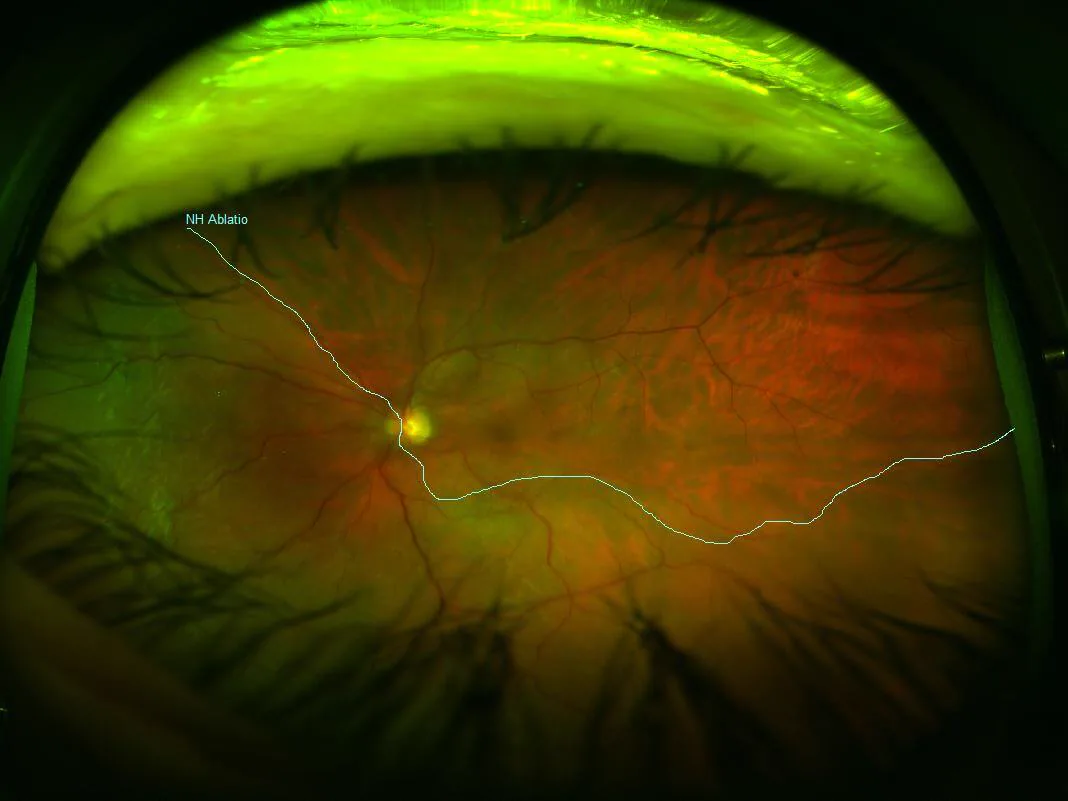
ภาพถ่ายจอประสาทตาของจอประสาทตาลอกจากการบาดเจ็บ (กล้องถ่ายภาพจอประสาทตามุมกว้างพิเศษ): จอประสาทตาลอกนูนเป็นก้อนกลมด้านบน ภาพถ่ายจอประสาทตา ด้วยกล้องมุมกว้างพิเศษแสดงจอประสาทตาลอก นูนเป็นก้อนกลมด้านบน (NH Ablatio) สอดคล้องกับจอประสาทตาลอก นูนเป็นก้อนที่กล่าวถึงในหัวข้อ “2. อาการหลักและอาการแสดงทางคลินิก”
ข้อบกพร่องของลานสายตา : เกิดข้อบกพร่องของลานสายตาที่สอดคล้องกับบริเวณจอประสาทตาลอก หากจอประสาทตา ส่วนล่างลอก ลานสายตาส่วนบนจะหายไปการมองเห็น ลดลงการมองเห็น ลดลงอย่างชัดเจนเมื่อจุดรับภาพชัดลอกจุดลอยและแสงวาบ : เกิดจากการดึงรั้งของวุ้นตา หรือเลือดออกในวุ้นตา การดำเนินโรคช้า (ในคนหนุ่มสาว) : เนื่องจากการเหลวของวุ้นตา น้อย จอประสาทตาลอก มักเป็นแบบราบและดำเนินไปช้า มีอาการที่ผู้ป่วยรับรู้ได้น้อย ต้องระวังการตรวจพบที่ล่าช้า
อาการแสดงของบาดแผลเปิดที่ตา
วุ้นตา ติดค้างในแผลที่กระจกตา -ตาขาว วุ้นตา ติดอยู่ในแผลและกลายเป็นจุดดึงรั้ง
เลือดออกในวุ้นตา : เลือดออกที่มาพร้อมกับแผลฉีกขาดมักทำให้มองเห็นจอประสาทตา ได้ยาก
รอยฉีกขาดของจอประสาทตา โดยตรง : แรงภายนอกทำให้เกิดรอยฉีกขาดโดยตรงที่จอประสาทตา
รอยฉีกขาดของจอประสาทตา ด้านตรงข้าม : การดึงรั้งทุติยภูมิจากวุ้นตา ที่ติดค้างอาจทำให้เกิดรอยฉีกขาดที่ด้านตรงข้าม
อาการแสดงของการบาดเจ็บตาแบบไม่ทะลุ
การฉีกขาดของ ora serrata และรอยฉีกขาดบริเวณรอบนอก : การดึงรั้งของฐานวุ้นตา จากแรงกระแทกทื่อทำให้เกิดรอยฉีกขาดบริเวณรอบนอกที่ค่อนข้างใหญ่
รอยฉีกขาดรูปทรงไม่ปกติในบริเวณจอประสาทตา ตาย : รอยฉีกขาดรูปทรงไม่ปกติเกิดขึ้นในบริเวณจอประสาทตา ตายจากการฟกช้ำ
จอประสาทตาลอก แบบราบวุ้นตา เหลวมีน้อย จึงมักแสดงเป็นจอประสาทตาลอก แบบราบ
ความใสของจอประสาทตา (กรณีที่ใสดี) : หากสื่อกลางใส สามารถตรวจสอบรายละเอียดด้วยกล้องตรวจตาทางอ้อม
Q
จอประสาทตาลอกเกิดขึ้นหลังจากได้รับบาดเจ็บนานเท่าใด?
A
ในการบาดเจ็บตาแบบทะลุ มักเกิดขึ้นทันทีหรือภายในไม่กี่วัน ในการบาดเจ็บแบบไม่ทะลุ (ทื่อ) มักเป็นชนิดฉีกขาดของ ora serrata และจอประสาทตาลอก แบบราบจะดำเนินไปอย่างช้าๆ จึงได้รับการวินิจฉัยหลังจากได้รับบาดเจ็บหลายสัปดาห์ถึงหลายเดือน ในคนหนุ่มสาวที่ได้รับบาดเจ็บตาทื่อและมีอาการน้อย จำเป็นต้องติดตามผลทางจักษุวิทยาอย่างต่อเนื่องหลังการบาดเจ็บ2)
การบาดเจ็บจากการกีฬา : มวยสากล (รับหมัดซ้ำๆ), การชนของลูกบอลในเบสบอล เทนนิส ฟุตบอลการทำร้ายร่างกาย การล้ม การตกจากที่สูง : การกระแทกโดยตรงต่อใบหน้าหรือตาอุบัติเหตุทางจราจร : การทำงานของถุงลมนิรภัยหรือการกระแทกที่ใบหน้า
บาดแผลทะลุ : บาดแผลทะลุจากมีด เข็ม หรือสิ่งแปลกปลอมสิ่งแปลกปลอมในลูกตา การบาดเจ็บจากการระเบิด (blast injury) : การบาดเจ็บที่ตาหลายแห่งจากวัตถุระเบิด
ในเด็ก การยึดเกาะระหว่างวุ้นตา และจอประสาทตา นั้นแข็งแรงมาก ดังนั้นแรงดึงจากการกระแทกแบบทื่อจึงสามารถส่งผ่านโดยตรงไปยังจอประสาทตา ทั้งหมดได้ง่าย นอกจากนี้ การไปพบจักษุแพทย์อย่างเหมาะสมหลังการบาดเจ็บล่าช้าก็เป็นความเสี่ยงเช่นกัน
การตรวจหลายวิธีร่วมกันเพื่อระบุชนิด ตำแหน่งของรอยฉีกขาด และขอบเขตของจอประสาทตาลอก อย่างแม่นยำ
การตรวจ การใช้หลัก ข้อควรระวัง การตรวจด้วยจอประสาทตา ทางอ้อม + การกดตาขาว การสังเกตรอยฉีกขาดบริเวณรอบนอกและรอยฉีกขาดของ ora serrata จำเป็นสำหรับการตรวจเรตินาส่วนรอบทั้งหมด เลนส์ตรวจซิลิอารี (Gonio lens) ยืนยันรอยฉีกขาดของ ora serrata สามารถสังเกตได้จนถึงส่วนรอบนอกสุด อัลตราซาวนด์ B-mode ตรวจพบจอประสาทตาลอก ในกรณีที่มีเลือดออกในวุ้นตา มีประโยชน์อย่างยิ่งเมื่อไม่สามารถมองเห็นอวัยวะภายในตาได้ OCT (จุดรับภาพ)ยืนยันการลอกของจุดรับภาพและของเหลวใต้จอประสาทตา มีประโยชน์เมื่อสื่อกลางตาใส CT (เบ้าตา ) ประเมินลูกตาทะลุ และสิ่งแปลกปลอมในลูกตา การตรวจภาพแรกสำหรับการบาดเจ็บแบบเปิด
จอประสาทตาลอก ชนิดมีรอยฉีกขาดที่ไม่เกิดจากการบาดเจ็บจอประสาทตาลอกชนิดมีน้ำซึมใต้จอประสาทตา จอประสาทตาลอก ชนิดถูกดึงรั้งPVR ที่ดำเนินไปหลังการบาดเจ็บ
Q
กรณีเลือดออกในน้ำวุ้นตาทำให้มองไม่เห็นจอประสาทตาควรทำอย่างไร?
A
ทำอัลตราซาวนด์โหมด B จอประสาทตาลอก จะตรวจพบเป็นคลื่นเสียงสะท้อนเป็นแถบความเข้มสูงลักษณะเฉพาะ ในกรณีบาดเจ็บแบบเปิดที่สงสัยว่าลูกตาแตก หรือมีสิ่งแปลกปลอมในลูกตา ให้ทำ CT ร่วมด้วย เมื่อมองเห็นจอประสาทตา ได้แล้ว ให้ตรวจจอประสาทตา อย่างละเอียดด้วยกล้องตรวจตาทางอ้อมเพื่อยืนยันชนิดและตำแหน่งของรอยฉีกขาด
แผนการรักษาแตกต่างกันอย่างมากระหว่างการบาดเจ็บแบบเปิดและแบบปิด
การรักษาการบาดเจ็บลูกตาแบบเปิด
ทางเลือกแรก: การผ่าตัดน้ำวุ้นตา
การปลดการดึงรั้งของน้ำวุ้นตา ที่ถูกหนีบเป็นสิ่งสำคัญที่สุด ควรผ่าตัดค่อนข้างเร่งด่วน
ขั้นตอนการผ่าตัด :
จัดการเนื้อเยื่อที่ถูกหนีบและเนื้อตาย → จัดจอประสาทตา เข้าที่ → การอุดตันภายในลูกตา (แก๊ส SF6, C3F8 หรือน้ำมันซิลิโคน)
การจัดการ PVR :
ในกรณีที่มีภาวะ proliferative vitreoretinopathy ที่รุนแรง ให้เพิ่มการตัดเยื่อ + การอุดตันด้วยน้ำมันซิลิโคน
การรักษาการบาดเจ็บลูกตาแบบปิด
ทางเลือกแรก: การผ่าตัดเสริมตาขาว (แบบรัดรอบ)
เลือกใช้เมื่อความใสดีและไม่มีรอยฉีกขาดขนาดใหญ่รุนแรง
เนื้อหาการผ่าตัด :
การจี้เย็น รอบรอยฉีกขาด → การเย็บฟองน้ำ/แถบซิลิโคนบนตาขาว เพื่อดันบริเวณรอยฉีกขาดเข้าไปด้านใน
กรณีรอยฉีกขาดขนาดใหญ่ :
ในจอประสาทตาลอก จากรอยฉีกขาดขนาดใหญ่รุนแรง ให้เลือกตัดแก้วตา + การอุดด้วยแก๊ส หรือน้ำมันซิลิโคน
กรณีที่มีภาวะแทรกซ้อน PVR (จอประสาทตา เสื่อมชนิดมี proliferation) : จำเป็นต้องตัดเยื่อหดตัว (ลอกเยื่อ) + การอุดด้วยน้ำมันซิลิโคน พิจารณาเอาน้ำมันซิลิโคนออกหลังจากจอประสาทตา คงที่แล้วจอประสาทตาลอก จากรอยฉีกขาดขนาดใหญ่จอประสาทตา → การอุดด้วยแก๊ส (SF6 หรือ C3F8) หรือน้ำมันซิลิโคนกรณีเด็ก : การจัดการค่าสายตาหลังผ่าตัดและการฝึกปิดตาเพื่อรักษาภาวะตาขี้เกียจ เป็นสิ่งจำเป็น จำเป็นต้องจัดการระยะยาวโดยคำนึงถึงผลกระทบต่อพัฒนาการทางการมองเห็น
ในกรณีบาดแผลตาทะลุ PVR มักจะลุกลาม และแม้ว่าจอประสาทตา จะกลับเข้าที่ในการผ่าตัดครั้งแรก ก็ยังมีความเสี่ยงที่จะลอกอีก จำเป็นต้องตรวจอวัยวะภายในตาเป็นระยะหลังผ่าตัด
ความผิดปกติร่วม เช่น ความเสียหายของเลนส์แก้วตา จอประสาทตา ตายจากการฟกช้ำ และต้อหิน จากบาดแผล ส่งผลต่อพยากรณ์การมองเห็น ดังนั้นการจัดการและการอธิบายให้ผู้ป่วยทราบก็สำคัญเช่นกัน
ในจอประสาทตาลอก จากบาดแผลในเด็ก ภาวะตาขี้เกียจ กลายเป็นปัญหาหลังผ่าตัด จำเป็นต้องจัดการการมองเห็น ระยะยาวโดยจักษุแพทย์และนักทัศนมาตร
Q
การมองเห็นจะฟื้นตัวได้มากเพียงใดหลังผ่าตัด?
A
ในจอประสาทตาลอก จากบาดแผลที่ไม่ทะลุ อัตราการกลับเข้าที่หลังผ่าตัดเสริมตาขาว ค่อนข้างสูง และพยากรณ์การมองเห็น มักจะดี ในทางกลับกัน ในบาดแผลตาทะลุ มีความเสี่ยงที่ PVR จะลุกลามแม้หลังตัดแก้วตา และไม่น้อยที่พยากรณ์การมองเห็น ไม่ดี นอกจากนี้ หากจุดรับภาพลอกเป็นเวลานาน การฟื้นฟูการมองเห็น อาจไม่เพียงพอแม้จะกลับเข้าที่ทางกายวิภาคแล้ว3) ความผิดปกติร่วม เช่น ความเสียหายของเลนส์แก้วตา และต้อหิน จากบาดแผลก็ส่งผลต่อการมองเห็น สุดท้ายเช่นกัน
กลไกการเกิดจอประสาทตาลอก จากบาดแผลแตกต่างกันไปตามชนิดของบาดแผล
กลไกการบาดเจ็บแบบทื่อ (ไม่ทะลุ)
การดึงรั้งเนื่องจากการเปลี่ยนรูปลูกตา :
แรงกระแทกทื่อ → การสั้นลงของเส้นผ่านศูนย์กลางหน้า-หลังและการขยายเส้นผ่านศูนย์กลางเส้นศูนย์สูตรของลูกตา (การเปลี่ยนรูปลูกตา) → การรวมแรงดึงรั้งที่ฐานวุ้นตา → การเกิดรอยฉีกขาดของจอประสาทตา ส่วนปลาย → การไหลเข้าของของเหลวใต้จอประสาทตา
ลักษณะเฉพาะในผู้ป่วยอายุน้อย :
เนื่องจากการยึดเกาะระหว่างวุ้นตา และจอประสาทตา แน่นมาก แรงดึงรั้งจึงส่งผลโดยตรงต่อจอประสาทตา ทั้งหมด ผลที่ตามมาคือเกิดรอยฉีกขาดส่วนปลายขนาดใหญ่ (รอยฉีกขาดที่ ora serrata, รอยฉีกขาดขนาดยักษ์) ได้ง่าย
กลไกการบาดเจ็บแบบเปิด (ทะลุ)
การดึงรั้งโดยตรงจากวุ้นตา ที่ถูกกัก :
วุ้นตา ถูกกักในแผลที่กระจกตา -ตาขาว → เมื่อลูกตาเคลื่อนไหว วุ้นตา ที่ถูกกักจะดึงรั้งจอประสาทตา โดยตรง → เกิดรอยฉีกขาดที่จอประสาทตา ด้านตรงข้ามหรือส่วนปลาย → การลุกลามของจอประสาทตาลอก
รอยฉีกขาดจอประสาทตา โดยตรง :
แรงภายนอกกระทบจอประสาทตา โดยตรงและทำให้เกิดรอยแยก จอประสาทตาลอก จะลุกลามจากตำแหน่งนั้น
การบาดเจ็บกระตุ้นให้เซลล์เยื่อบุผิวรงควัตถุจอประสาทตา เซลล์เกลีย และแมคโครฟาจที่ถูกทำลายเพิ่มจำนวนขึ้น ก่อตัวเป็นเยื่อเส้นใยเซลล์ที่หดตัวได้บนพื้นผิวด้านหน้าและด้านหลังของจอประสาทตา การหดตัวของเยื่อนี้จะดึงจอประสาทตา ทำให้เกิดจอประสาทตาลอก แบบซับซ้อน (แบบดึงรั้ง) ในกรณีการบาดเจ็บตาแบบเปิด เลือดและเซลล์อักเสบจะไหลเข้าสู่ช่องวุ้นตา เป็นจำนวนมาก ความเสี่ยงในการดำเนินไปสู่ PVR จึงสูงเป็นพิเศษ PVR เป็นสาเหตุหลักของจอประสาทตาลอก ซ้ำหลังผ่าตัด ดังนั้นการจัดการสภาพแวดล้อมภายในลูกตาหลังการบาดเจ็บจึงมีความสำคัญ
Kuhn F, Maisiak R, Mann L, et al. The Ocular Trauma Score (OTS). Ophthalmol Clin North Am. 2002;15(2):163-165.
Mitry D, Charteris DG, Fleck BW, et al. The epidemiology of rhegmatogenous retinal detachment: geographical variation and clinical associations. Br J Ophthalmol. 2010;94(6):678-684.
Soni NG, Bauza AM, Son JH, et al. Open globe ocular trauma: functional outcome of eyes with no light perception at initial presentation. Retina. 2013;33(2):380-386.
ถาม AI เกี่ยวกับบทความนี้
คัดลอกข้อความบทความแล้ววางในผู้ช่วย AI ที่คุณต้องการใช้
เปิดผู้ช่วย AI ด้านล่าง แล้ววางข้อความที่คัดลอกลงในช่องแชต