開放性眼外傷的所見

外傷性視網膜剝離
1. 什麼是外傷性視網膜剝離?
Section titled “1. 什麼是外傷性視網膜剝離?”外傷性視網膜剝離(traumatic retinal detachment)是由眼外傷引起的裂孔源性視網膜剝離。開放性眼外傷與非開放性(鈍性)眼外傷在視網膜剝離的發生機轉和病理上不同,治療方針也有很大差異。此外,開放性眼外傷常合併大量鈍性成分,需要仔細的眼底檢查和影像診斷來掌握病理狀態。
外傷性視網膜裂孔的類型
Section titled “外傷性視網膜裂孔的類型”外傷性視網膜裂孔根據形成部位分為以下三種類型:
- 後極部裂孔:發生在血管弓附近的裂孔。
- 鋸齒緣斷裂(dialysis):沿鋸齒緣呈弧形發生的裂孔。多見於年輕人,在拳擊等反覆眼部鈍擊的運動中容易發生。
- 睫狀體上皮裂孔:發生在睫狀體上皮的裂孔。
外傷性視網膜剝離多見於年輕人和男性。主要發生背景為運動傷害(拳擊、球類等)、職業災害和交通事故。在拳擊等反覆遭受強烈眼部鈍挫傷的運動中,可能發生伴有鋸齒緣斷裂或巨大裂孔的外傷性視網膜剝離。在兒童中,外傷是單眼失明的首要原因,因此外傷性視網膜剝離的早期診斷尤為重要1)。
非外傷性裂孔源性視網膜剝離主要由玻璃體液化、玻璃體後剝離引起的牽拉導致周邊裂孔,多見於中老年人。外傷性視網膜剝離中,鈍性衝擊導致眼球變形,在玻璃體基底部形成大裂孔,或開放性損傷中嵌頓的玻璃體凝膠直接牽拉對側視網膜,其機制、裂孔形態和好發年齡均不同。年輕人即使玻璃體液化較少,也可能發生扁平視網膜剝離,且容易延誤發現。
2. 主要症狀與臨床所見
Section titled “2. 主要症狀與臨床所見”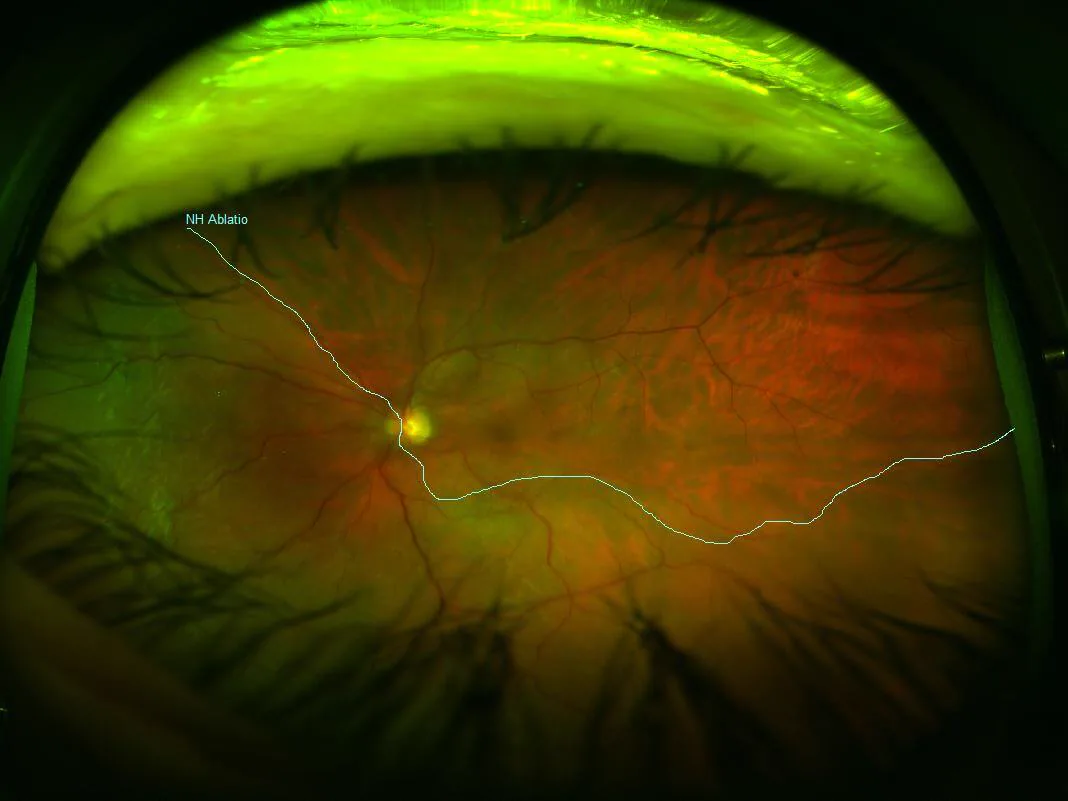
- 視野缺損:出現與視網膜剝離進展部位相對應的視野缺損。下方視網膜剝離時,上方視野缺損。
- 視力下降:黃斑部剝離時導致明顯視力下降。
- 飛蚊症和閃光感:因玻璃體牽拉或玻璃體出血而出現。
- 緩慢進展(年輕人):由於玻璃體液化較少,剝離容易保持扁平,進展緩慢,自覺症狀可能不明顯。需注意延誤發現。
臨床所見(開放性 vs 非開放性)
Section titled “臨床所見(開放性 vs 非開放性)”非開放性眼外傷的所見
鋸狀緣斷裂/周邊部裂孔:鈍性衝擊導致玻璃體基底部牽引,產生較大的周邊部裂孔。
視網膜壞死區的不規則裂孔:視網膜挫傷壞死區形成不規則裂孔。
扁平視網膜剝離:年輕患者因玻璃體液化較少,常表現為扁平剝離。
視網膜透見(透明性良好病例):介質透明時,可用間接檢眼鏡進行詳細觀察。
開放性眼外傷常在受傷當時或數日內發生視網膜剝離。非開放性(鈍性)外傷以鋸狀緣斷裂型多見,扁平視網膜剝離緩慢進展,因此有時在受傷後數週至數月才被診斷。自覺症狀少的年輕鈍性眼外傷患者,受傷後需要持續的眼科追蹤觀察2)。
3. 原因與風險因素
Section titled “3. 原因與風險因素”非開放性(鈍性)眼外傷
Section titled “非開放性(鈍性)眼外傷”- 運動外傷:拳擊(反覆受到打擊)、棒球/網球/足球中的球撞擊等。
- 暴力、跌倒、墜落:面部或眼部的直接衝擊。
- 交通事故:安全氣囊展開或臉部撞擊。
開放性眼外傷
Section titled “開放性眼外傷”- 穿通性損傷:刀、針或異物造成的穿孔損傷。
- 眼內異物:工業作業中鐵片或玻璃碎片進入眼內。
- 爆炸傷:爆炸物引起的多發性眼外傷。
兒童特有的風險
Section titled “兒童特有的風險”兒童玻璃體與視網膜黏附緊密,鈍性衝擊產生的牽引力容易直接傳遞到整個視網膜。此外,外傷後未能及時進行適當的眼科檢查也是風險因素。
4. 診斷與檢查方法
Section titled “4. 診斷與檢查方法”結合多種檢查,準確了解裂孔的類型、位置以及視網膜剝離的範圍。
| 檢查 | 主要用途 | 注意事項 |
|---|---|---|
| 間接檢眼鏡 + 鞏膜壓迫 | 觀察周邊裂孔與鋸狀緣斷裂 | 全周周邊視網膜檢查所必需 |
| 睫狀體鏡(前房角鏡) | 確認鋸狀緣斷裂 | 可觀察到最周邊部 |
| 超音波B模式 | 玻璃體出血病例中檢測視網膜剝離 | 眼底無法窺見時尤其有用 |
| OCT(黃斑部) | 確認黃斑部剝離與視網膜下液 | 屈光介質透明時有用 |
| CT(眼眶) | 評估眼球破裂與眼內異物 | 開放性眼外傷的首選影像檢查 |
5. 標準治療方法
Section titled “5. 標準治療方法”開放性外傷和非開放性外傷的治療方針有很大不同。
開放性眼外傷的治療
首選:玻璃體手術
解除嵌頓玻璃體凝膠的牽拉是首要任務。建議進行相對緊急的手術。
手術內容: 處理嵌頓組織和壞死組織 → 視網膜復位 → 眼內填充(SF6氣體、C3F8氣體或矽油)
PVR對策: 如果增殖性玻璃體視網膜病變進展,則增加膜剝離和矽油填充。
非開放性眼外傷的治療
首選:鞏膜扣帶(環紮)手術
當屈光介質透明且巨大裂孔不嚴重時選擇此方法。
手術內容:裂孔周圍冷凍凝固 → 透過鞏膜縫置矽膠海綿/環紮帶將裂孔區域向內壓陷。
巨大裂孔病例:對於嚴重的巨大裂孔性視網膜剝離,選擇玻璃體手術 + 氣體填充或矽油填充。
特殊病例的處理
Section titled “特殊病例的處理”- 合併PVR(增殖性玻璃體視網膜病變)的病例:需要切除和剝離收縮膜(膜剝離)+ 矽油填充。視網膜穩定後考慮取出矽油。
- 巨大裂孔性視網膜剝離:玻璃體手術 + 全氟化碳液體(PFCL)展開視網膜 → 用氣體(SF6或C3F8)或矽油填充。
- 兒童病例:術後屈光管理和遮蓋訓練等弱視治療必不可少。需要考慮對視覺發育的影響進行長期管理。
6. 病理生理學·詳細發病機轉
Section titled “6. 病理生理學·詳細發病機轉”外傷性視網膜剝離的發病機轉因外傷類型而異。
鈍性(非開放性)外傷的機轉
眼球變形引起的牽引:
鈍性衝擊 → 眼球前後徑縮短、赤道徑擴大(眼球變形)→ 牽引力集中於基底部玻璃體 → 周邊部視網膜裂孔形成 → 液體進入視網膜下
年輕患者的特殊性:
由於玻璃體與視網膜的黏著牢固,牽引力直接作用於整個視網膜。結果容易形成大的周邊部裂孔(鋸狀緣斷裂、巨大裂孔)。
開放性外傷的機轉
嵌頓玻璃體凝膠的直接牽引:
玻璃體凝膠嵌頓於角鞏膜裂傷處 → 眼球運動時,嵌頓的凝膠直接牽引視網膜 → 對側或周邊部視網膜形成裂孔 → 視網膜剝離進展
直接視網膜裂傷:
外力直接作用於視網膜形成裂隙。視網膜剝離從該部位進展。
進展為增殖性玻璃體視網膜病變(PVR)
Section titled “進展為增殖性玻璃體視網膜病變(PVR)”外傷導致視網膜色素上皮細胞、膠質細胞和巨噬細胞被破壞並增殖,在視網膜表面和背面形成收縮性纖維細胞膜。該膜的收縮牽引視網膜,導致複雜的牽引性視網膜剝離。開放性眼外傷病例中,血液和發炎細胞大量進入玻璃體腔,PVR進展風險尤其高。PVR是術後再剝離的主要原因,因此外傷後眼內環境的管理很重要。
7. 參考文獻
Section titled “7. 參考文獻”-
Kuhn F, Maisiak R, Mann L, et al. The Ocular Trauma Score (OTS). Ophthalmol Clin North Am. 2002;15(2):163-165.
-
Mitry D, Charteris DG, Fleck BW, et al. The epidemiology of rhegmatogenous retinal detachment: geographical variation and clinical associations. Br J Ophthalmol. 2010;94(6):678-684.
-
Soni NG, Bauza AM, Son JH, et al. Open globe ocular trauma: functional outcome of eyes with no light perception at initial presentation. Retina. 2013;33(2):380-386.
