視網膜鋸狀緣斷裂(視網膜鋸狀緣斷裂)是鈍性眼外傷導致視網膜 最周邊部(鋸狀緣)從玻璃體 基底部斷離的一種外傷性視網膜裂孔 。
多見於年輕人,常在運動傷害(拳擊、球類外傷)後發生。
由於玻璃體 液化較少,表現為扁平的視網膜剝離 並緩慢進展,從受傷到診斷可能需要較長時間。
早期常無症狀,對於有外傷史的年輕人,積極的散瞳 周邊眼底檢查 很重要。
使用睫狀體 鏡(鞏膜 壓迫鏡)觀察最周邊部是診斷所必需的。
不伴有視網膜剝離 時採用雷射光凝治療,伴有時採用鞏膜扣帶術 或玻璃體 手術治療。
注意Schwartz症候群(外傷性視網膜剝離 伴眼壓 升高)。
在鈍性眼外傷中,後極部視網膜 受到壓迫和反彈伸展,同時玻璃體 基底牽拉視網膜 。這導致赤道部和周邊部視網膜變性 區出現裂孔,以及血管弓附近的後極部裂孔、鋸狀緣斷裂(視網膜離斷) 、睫狀上皮裂孔,這些統稱為外傷性視網膜裂孔 。
外傷性視網膜裂孔 根據發生部位和機轉分為以下三型。
後極部裂孔 :發生在血管弓附近。易合併黃斑裂孔 和視網膜震盪 。鋸狀緣斷裂(視網膜離斷) :視網膜 在最周邊部(鋸狀緣)從玻璃體 基底離斷。多見於年輕人。睫狀上皮裂孔 :睫狀上皮撕裂。診斷需要睫狀體 鏡。
鋸狀緣斷裂與瓣狀裂孔 不同,是全層的裂隙(離斷),特點是視網膜 瓣不翻轉。視網膜 前緣仍附著在鋸狀緣,後緣常向玻璃體 側彎曲。
鋸狀緣斷裂(視網膜 鋸狀緣離斷)多見於年輕人。尤其好發於運動外傷(拳擊、足球、棒球等球類外傷)、交通事故、暴力導致的鈍性眼外傷之後。
年輕人玻璃體 液化不充分,因此玻璃體 與視網膜 的黏著比成人更牢固。因此鈍性外傷時的牽引力直接作用於鋸狀緣,容易發生離斷。另一方面,由於玻璃體 液化少,視網膜下液 流入緩慢,形成扁平的視網膜剝離 。這種「緩慢進展」導致從受傷到診斷可能間隔數週至數月。
容易合併玻璃體出血 和隅角後退 ,這些常成為直接就診的動機。
Q
鋸狀緣斷裂與普通視網膜裂孔有何不同?
A
普通視網膜裂孔 (變性性裂孔或伴玻璃體 後剝離的馬蹄形裂孔 )多見於中老年人,易發生在視網膜 赤道部至後極部。相比之下,鋸狀緣斷裂是外傷性的,是最周邊部(鋸狀緣)從玻璃體 基底部離斷,這點不同。主要特徵為:不是瓣狀而是全層裂隙、好發於年輕人、作為扁平視網膜剝離 緩慢進展。僅用間接檢眼鏡常規眼底檢查 容易漏診,需要使用鞏膜 壓迫器觀察最周邊部才能確診。
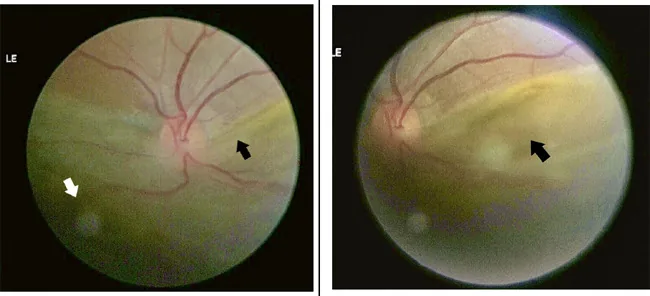
顯示下方視網膜剝離和鋸狀緣斷裂的後眼部彩色照片 Shrestha RM, Bhatt S, Shrestha P, et al. Rhegmatogenous retinal detachment with spontaneous dialysis of the ora serrata in neurofibromatosis type 1: A case report. JNMA J Nepal Med Assoc. 2022;60(250):555-558. Figure 3. PM
CI D: PMC9275462. License: CC BY 4.0.
後眼部彩色照片顯示下方視網膜 廣泛隆起和鋸狀緣部的離斷緣(箭頭)。對應本文「主要症狀與臨床所見」部分討論的鋸狀緣斷裂。
無症狀(初期) :如果鋸狀緣斷裂較小且未發生視網膜剝離 ,受傷後一段時間可能沒有自覺症狀。飛蚊症 玻璃體出血 或玻璃體混濁 時出現飛蚊症 。視野缺損 視網膜剝離 ,與斷裂部位對應的視野出現缺損 。由於斷裂多位於下方,上方視野常缺損 。視力 下降視網膜剝離 波及黃斑部 時發生。在扁平剝離階段,視力 可能相對保持。
鋸狀緣部離斷 :在最周邊部可見弓形或半圓形的全層裂隙。前緣(鋸狀緣側)保持附著,後緣折曲。扁平周邊部視網膜剝離 :在玻璃體 液化較少的年輕患者中,視網膜下液 積聚緩慢,剝離高度較低。玻璃體出血 視網膜 血管破裂引起。降低眼底的可視性。隅角後退 虹膜 根部向後移位。是外傷性青光眼 的危險因子。
伴有視網膜剝離 的鋸狀緣斷裂中,眼壓 升高的情況稱為Schwartz症候群。其機制是視網膜裂孔 中的光感受器外節進入前房 ,阻塞小樑網(眼內排水結構)導致眼壓 升高。僅用降眼壓 藥物內科治療往往無法改善,需要從根本治療視網膜裂孔 。
Q
受傷後即使無症狀也需要檢查嗎?
A
需要。鋸狀緣斷裂在早期常無症狀,容易因緩慢進展的扁平視網膜剝離 而延誤發現。對於眼外傷(尤其是鈍挫傷)的年輕患者,即使無症狀,也應進行散瞳 眼底檢查 和睫狀體 鏡檢查,詳細觀察包括最周邊部在內的周邊視網膜 。延誤發現可能導致增殖性玻璃體視網膜病變 (PVR ),使治療變得困難。
鈍性眼外傷是主要原因。眼球受到前後方向壓縮時,赤道部向冠狀面方向膨脹,玻璃體 基底強烈牽拉鋸狀緣。在年輕患者中,玻璃體 與視網膜 的黏附牢固,這種牽拉力直接傳遞到最周邊部視網膜 ,導致斷裂。
年輕患者 :玻璃體 液化少,與視網膜 黏附強,鈍挫傷的牽拉力集中在鋸狀緣。運動損傷 :拳擊(面部打擊)、球類損傷(足球、棒球、網球、壁球)尤為常見。交通事故、職業災害、暴力 :所有鈍性眼外傷均為風險因素。格子狀變性 等周邊部視網膜變性 視網膜 薄弱區域時,更容易發生裂孔和斷裂。
在運動(球拍運動、球類運動、格鬥運動)中,請佩戴聚碳酸酯防護眼鏡或運動護目鏡。
在金屬加工、木工等作業中,請使用適當的防護眼鏡。
眼部受傷後,如果出現飛蚊症 、視野缺損 、視力 下降或閃光感,請立即就醫。
即使受傷後沒有症狀,如果主治醫師建議定期檢查,也請務必就診。緩慢進展的視網膜剝離 ,早期發現對預後至關重要。
鋸齒緣 裂孔發生在最周邊部,因此僅通過常規直接檢眼鏡或散瞳 下間接檢眼鏡檢查容易漏診。觀察最周邊部必須使用睫狀體 鏡(鞏膜 壓迫器)。
檢查 目的 備註 間接檢眼鏡 + 鞏膜 壓迫 周邊部至最周邊部視網膜 觀察 散瞳 下進行。最周邊部必須進行鞏膜 壓迫。睫狀體 鏡(鞏膜 壓迫器)鋸齒緣 、睫狀體 上皮的觀察確認最周邊部裂孔和斷裂不可或缺。 B型超音波檢查 玻璃體出血 導致眼底無法透見時確認視網膜剝離 或眼內異物 OCT (光學同調斷層掃描 )確認黃斑部 剝離 評估扁平剝離是否延伸至黃斑 眼壓測量 及隅角鏡檢查 確認隅角後退 或Schwartz症候群 若眼壓 升高,加做隅角鏡檢查 眼眶 CT排除眼內異物 或眼眶 骨折 懷疑開放性眼外傷 時適用
需注意玻璃體出血 可能隱藏裂孔。觀察鋸狀緣至睫狀上皮裂孔時,睫狀體 鏡很有用。
眼底無法透見時:使用B型超音波檢查 確認有無視網膜剝離 。
受傷後眼壓 升高時:需鑑別隅角後退 (外傷性青光眼 風險)和Schwartz症候群。
年輕人扁平周邊部視網膜剝離 :積極懷疑鋸狀緣斷裂或視網膜離斷。
Q
玻璃體出血導致眼底看不見時怎麼辦?
A
必須進行B型超音波檢查 。評估有無視網膜剝離 (與視神經 盤連續性)、剝離範圍及有無眼內異物 。B超 確認視網膜剝離 時,採取早期手術方針。待出血消退後,使用鞏膜 壓迫器進行詳細的周邊眼底檢查 ,確認鋸狀緣斷裂的位置和大小。
治療方案根據有無視網膜剝離 、外傷類型(開放性還是閉合性)以及裂孔大小決定。
無視網膜剝離時
治療 :雷射光凝
用雷射燒灼裂孔周圍,使視網膜 與視網膜色素上皮 粘連。目的是防止視網膜下液 流入,阻止進展為視網膜剝離 。
注意 :小的鋸狀緣斷裂可能隨著玻璃體 液化日後擴大。需要定期追蹤。
伴有視網膜剝離時(閉合性外傷、屈光間質清晰)
治療 :鞏膜 扣帶(環紮)手術
除巨大裂孔性視網膜剝離 外,鞏膜扣帶術 為基本術式。使用矽膠海綿或矽膠帶將裂孔部位內陷,封閉裂孔。透過冷凍凝固 固定裂孔周圍的視網膜 。
伴有視網膜剝離時(開放性眼外傷)
治療 :玻璃體切除術
首要治療目的是解除嵌頓的玻璃體 凝膠的牽引,因此需要相對緊急的玻璃體切除術 。同時可降低眼內炎 風險並清除眼內異物 。
巨大裂孔性視網膜剝離的情況
治療 :玻璃體切除術 + 填充
使用矽油 、SF6氣體(20-25%)或C3F8氣體(14-16%)進行填充,封閉裂孔。合併增殖性玻璃體視網膜病變 (PVR )時選擇矽油 。
鞏膜扣帶術 是從外部內陷眼球壁以封閉裂孔的手術方式。
環紮:將矽膠帶環繞赤道部,內陷包括鋸齒緣 裂孔在內的全周。
局部扣帶:僅在裂孔對應部位縫合矽膠海綿。
冷凍凝固 :在扣帶縫合前,對裂孔周圍進行冷凍凝固 ,形成脈絡膜 視網膜 黏連。視網膜下液 引流:若剝離範圍廣泛,從鞏膜 外排出視網膜下液 。
當出現Schwartz症候群(外傷性視網膜剝離 伴隨眼壓 升高)時,應暫時使用降眼壓 藥物(碳酸酐酶抑制劑 、β阻斷劑)控制眼壓 ,同時根本治療需要處理視網膜裂孔 (光凝固或手術)。縮瞳藥(毛果芸香鹼)不抑制房水 生成,因此不作為首選。
Q
鋸狀緣裂孔能否僅用雷射治療?
A
對於不伴視網膜剝離 的鋸狀緣裂孔,雷射光凝固 是適應症。在裂孔周圍進行雷射照射,使視網膜 與視網膜色素上皮 粘連,防止液體流入視網膜 下。但如果裂孔較大、位於下方、或玻璃體 液化嚴重且牽引力強,雷射後仍有進展為視網膜剝離 的風險。出現視網膜剝離 時需手術(鞏膜扣帶術 或玻璃體 手術)。
鈍挫傷使眼球前後方向受壓時,眼球赤道部在冠狀面方向擴張(前後徑縮短,赤道徑增大)。這種變形導致玻璃體 基底將鋸狀緣(視網膜 最周邊部)強烈向內牽拉。
在年輕人,玻璃體 液化尚未進展。玻璃體 凝膠保持均質狀態,與視網膜 粘連牢固,因此牽拉力不會均勻分佈在大範圍,而是集中在粘連最強的鋸狀緣。結果導致鋸狀緣處視網膜 全層斷裂。
如果裂孔較小,視網膜下液 流入速度緩慢,僅形成扁平視網膜剝離 。玻璃體 液化少的年輕人,液體擴散到視網膜 下需要時間,進展緩慢。這就是「從受傷到診斷需要較長時間」的原因。
如果裂孔較大(巨大裂孔型),液體迅速湧入視網膜 下腔,快速進展為廣泛視網膜剝離 。長期視網膜剝離 可合併增殖性玻璃體視網膜病變 (PVR ),變得難治。
在外傷性視網膜剝離 中,裂孔邊緣的光感受器外節可能隨視網膜下液 流入前房 。這些外節物理性阻塞小樑網(眼內排水結構),阻礙房水 流出,導致眼壓 升高。這種病理狀態稱為Schwartz症候群。治療視網膜裂孔 後眼壓 可改善。
外傷不僅導致鋸齒緣 斷裂,也常伴隨以下合併損傷,這些會影響預後。
通過早期發現和早期治療實現視網膜 復位後,預後良好。如果在黃斑部 剝離前進行治療,術後視力 恢復可望良好。另一方面,如果發現延遲並合併PVR ,手術成功率降低,視力 預後也不良。
Zion IB, Burton TC. Retinal dialysis. Arch Ophthalmol. 1980;98:1971-1974.
Cox MS , Schepens CL, Freeman HM. Retinal detachment due to ocular contusion. Arch Ophthalmol. 1966;76:678-685.
Hagler WS, North AW. Retinal dialyses and retinal detachment. Arch Ophthalmol. 1968;79:376-388.
Verdaguer TJ. Juvenile retinal detachment. Am J Ophthalmol. 1982;93:145-156.
Johnston PB. Traumatic retinal detachment. Br J Ophthalmol. 1991;75:18-21.
Ghafour IM, Foulds WS, Allan D, et al. Causes of low visual acuity in children referred to eye clinics. Br J Ophthalmol. 1983;67:35-37.
Tasman W. Retinal detachment in children. Trans Am Acad Ophthalmol Otolaryngol. 1967;71:455-460.
Billington BM, Leaver PK, McLeod D. Management of retinal detachment in the Marfan syndrome. Trans Ophthalmol Soc U K. 1985;104:689-694.
Ambresin A, Wolfensberger TJ, Bovey EH. Management of giant retinal tears with vitrectomy, internal tamponade, and peripheral 360° retinal photocoagulation. Retina. 2003;23:622-628.
Ross WH. Traumatic retinal dialyses. Arch Ophthalmol. 1981;99:1371-1374.
Smiddy WE, Flynn HW Jr. Pathogenesis of macular holes and therapeutic implications. Am J Ophthalmol. 2004;137:525-537.
Küchle M, Naumann GO. Direct cyclopexy for traumatic cyclodialysis with persisting hypotony. Ophthalmology. 1995;102:322-333.
開啟下方的 AI 助手,並將複製的內容貼到聊天欄。