網膜鋸状縁断裂(網膜ダイヤリシス)は、鈍的眼外傷によって網膜 最周辺部(鋸状縁 )が硝子体 基底部から離断する外傷性網膜裂孔 の一形態である。
若年者に多く、スポーツ外傷(ボクシング・ボール外傷)後に好発する。
硝子体 の液化が少ないため扁平な網膜 剝離として緩徐に進行し、受傷から診断まで長期間を要する場合がある。初期は無症状のことが多く、受傷歴のある若年者では積極的な散瞳 ・周辺部眼底検査 が重要である。
毛様体 鏡(毛様体 圧迫鏡)を用いた最周辺部の観察が診断に必須となる。網膜 剝離を伴わない場合はレーザー光凝固 で、伴う場合は強膜 バックリング 手術または硝子体手術 で治療する。Schwartz症候群(外傷性網膜 剝離に伴う眼圧 上昇)に注意する。
鈍的眼外傷では、後極部網膜 に圧迫と反発性の伸展が加わるとともに、硝子体 基底部が網膜 を牽引する。これにより赤道部や周辺部の網膜 変性巣に裂孔が生じるほか、血管アーケード付近の後極部裂孔、鋸状縁 断裂(網膜ダイヤリシス)毛様体 上皮裂孔を生じやすく、これらをまとめて外傷性網膜裂孔 (traumatic retinal tear)という。
外傷性網膜裂孔 は発生部位と機序により以下の3型に分類される。
後極部裂孔 : 血管アーケード付近に生じる。黄斑円孔 ・網膜 震盪(Commotio retinae)を合併しやすい。鋸状縁 断裂(網膜ダイヤリシス)網膜 の最周辺部(鋸状縁 )で硝子体 基底部から網膜 が離断する。若年者に多い。毛様体 上皮裂孔毛様体 上皮が裂ける。診断に毛様体 鏡が必要。
鋸状縁 断裂は弁状裂孔 とは異なり、全層の裂隙(離断)であり、網膜 弁が翻転しない点が特徴である。網膜 の前縁は鋸状縁 に固着したまま残り、後縁が硝子体 側に折れ曲がる形態をとることが多い。
鋸状縁 断裂は若年者に多い。特にスポーツ外傷(ボクシング・サッカー・野球などのボール外傷)、交通事故、暴行による鈍的眼外傷の後に好発する。
若年者では硝子体 の液化が進んでいないため、硝子体 と網膜 の癒着が成人より強固である。そのため鈍的外傷時の牽引力が直接鋸状縁 に及び、離断が起こりやすい。一方、硝子体 液化が少ないことで網膜下液 の流入が緩やかとなり、扁平な網膜 剝離として進行する。この「緩徐な進行」のために受傷から診断まで数週間〜数か月の間隔が生じることがある。
硝子体出血 ・隅角後退 を合併しやすく、これらが直接の受診動機となることも多い。
Q
鋸状縁断裂と通常の網膜裂孔はどう違うのか?
A
通常の網膜裂孔 (変性性裂孔や後部硝子体剥離 に伴う馬蹄形裂孔 )は中高年に多く、網膜 の赤道部〜後極部に生じやすい。これに対し鋸状縁 断裂は外傷性であり、最周辺部(鋸状縁 )が硝子体 基底部から離断する点が異なる。弁状でなく全層の裂隙であること、若年者に好発すること、扁平な網膜 剝離として緩徐に進行すること、が主な特徴である。間接倒像鏡による通常の眼底検査 だけでは見逃しやすく、毛様体 鏡を用いた最周辺部の観察が診断に必要となる。
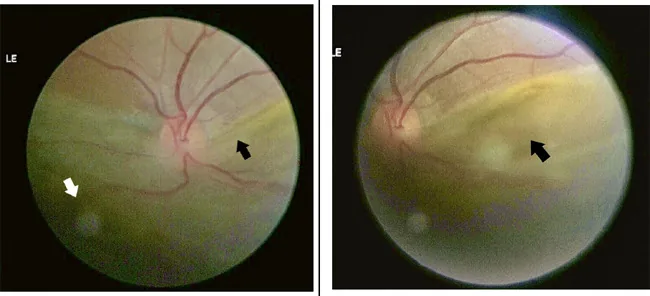
下方網膜剝離と鋸状縁断裂を示す後眼部カラー写真 Shrestha RM, Bhatt S, Shrestha P, et al. Rhegmatogenous retinal detachment with spontaneous dialysis of the ora serrata in neurofibromatosis type 1: A case report. JNMA J Nepal Med Assoc. 2022;60(250):555-558. Figure 3. PM
CI D: PMC9275462. License: CC BY 4.0.
後眼部カラー写真で、下方
網膜 の広範な隆起と
鋸状縁 部の離断縁(矢印)が確認できる。本文「主な症状と臨床所見」の項で扱う
鋸状縁 断裂に対応する。
無症状(初期) : 鋸状縁 断裂が小さく網膜 剝離が生じていない場合、受傷後しばらくは自覚症状がないことがある。飛蚊症 硝子体出血 や硝子体混濁 が生じると飛蚊症 が現れる。視野欠損 網膜 剝離に進展した場合、断裂部位に対応した視野が欠ける。断裂部が下方に多いため、上方視野が欠けることが多い。視力 低下網膜 剝離が黄斑部 に及んだ場合に生じる。扁平な剝離の段階では視力 が比較的保たれていることがある。
鋸状縁 部の離断鋸状縁 側)は固着したまま残り、後縁が折れ曲がる。扁平な周辺部網膜 剝離 : 硝子体 液化が少ない若年者では、網膜下液 の貯留が緩やかで剝離高が低い。硝子体出血 網膜 血管の破綻で生じる。眼底の透見性を低下させる。隅角後退 虹彩 根部が後退した状態。外傷性緑内障 のリスク因子となる。
網膜 剝離を伴う鋸状縁 断裂において、眼圧 が上昇するものをSchwartz症候群という。機序は、網膜裂孔 から光受容体の外節(outer segment)が前房 内に流出し、線維柱帯 (眼内の排水構造)を閉塞することによる眼圧 上昇である。眼圧 降下薬による内科的治療だけでは改善しないことが多く、根本的な網膜裂孔 の治療が必要となる。
Q
受傷後に無症状であっても検査は必要か?
A
必要である。鋸状縁 断裂は初期に無症状のことが多く、緩徐に進行する扁平な網膜 剝離として発見が遅れやすい。眼外傷(特に鈍的外傷)を受けた若年者では、症状がなくても散瞳 下眼底検査 ・毛様体 鏡検査を行い、最周辺部を含めた周辺網膜 を詳細に観察することが重要である。発見が遅れると増殖性硝子体網膜症 (PVR )に至り、治療が困難になる。
鈍的眼外傷が主因である。眼球が前後方向に圧縮されると赤道部が冠状面方向に膨張し、硝子体 基底部が鋸状縁 を強く牽引する。若年者では硝子体 と網膜 の癒着が強固なため、この牽引力が直接最周辺部網膜 に伝わり離断が起こる。
若年者 : 硝子体 液化が少なく網膜 との癒着が強いため、鈍的外傷の牽引力が鋸状縁 に集中する。スポーツ外傷 : ボクシング(顔面への打撃)、ボール外傷(サッカー・野球・テニス・ラケットボール)が特に多い。交通事故・労働災害・暴行 : 鈍的眼外傷全般がリスクとなる。格子状変性 (ラティス変性)などの周辺部網膜変性 網膜 脆弱部があると裂孔・離断が生じやすい。
スポーツ(ラケット競技・ボール競技・格闘技)では、ポリカーボネート製の保護メガネや競技用アイガードを着用しましょう。
金属加工・大工仕事などの作業では適切な保護眼鏡を使用してください。
眼部に外傷を受けた後、飛蚊症 ・視野欠損 ・視力 低下・光視症 が出現したら速やかに眼科を受診してください。
受傷後に症状がなくても、担当医から定期検査を指示された場合は必ず受診してください。緩徐に進行する網膜 剝離は早期発見が予後を左右します。
鋸状縁 断裂は最周辺部に生じるため、通常の直像鏡検査や散瞳 下間接倒像鏡検査 だけでは見逃しやすい。最周辺部の観察には毛様体 鏡(毛様体 圧迫鏡)の使用が必須となる。
硝子体出血 によって裂孔が隠れることもあるため注意を要する。鋸状縁 から毛様体 上皮裂孔の観察には毛様体 鏡が有用である。
眼底が透見不能な場合:超音波Bモード検査 で網膜 剝離の有無を確認する。
受傷後に眼圧 上昇を認める場合:隅角後退 (外傷性緑内障 のリスク)とSchwartz症候群を鑑別する。
若年者の扁平な周辺部網膜 剝離:鋸状縁 断裂・網膜ダイヤリシスを積極的に疑う。
非外傷性の裂孔原性網膜 剝離 : 中高年・近視 眼に多い。外傷歴がない。馬蹄形裂孔 が多い。滲出性網膜 剝離 : 裂孔を伴わない。下方に液体が貯留する特徴がある。Vogt-小柳-原田病 ・強膜炎 等が原因。牽引性網膜 剝離 : 増殖糖尿病網膜症 ・増殖性硝子体網膜症 に伴う。
Q
硝子体出血で眼底が見えない場合はどうするか?
A
超音波Bモード検査 が必須となる。網膜 剝離の有無(視神経乳頭 との連続性の確認)・剝離の範囲・眼内異物 の有無を評価する。Bモードで網膜 剝離が確認された場合は早期手術の方針をとる。出血が消退してから詳細な周辺部眼底検査 を毛様体 鏡を含めて実施し、鋸状縁 断裂の位置・大きさを確認する。
治療方針は網膜 剝離の有無・外傷の種類(開放性か非開放性か)・裂孔の大きさによって決定する。
網膜剝離を伴わない場合
治療 : レーザー光凝固
断裂周囲をレーザーで焼灼し、網膜 と網膜色素上皮 を癒着させる。網膜下液 の流入を防ぎ、網膜 剝離への進展を阻止することが目的。
注意 : 小さな鋸状縁 断裂は硝子体 の液化とともに後日拡大することがある。定期的な経過観察が必要。
網膜剝離を伴う場合(非開放性外傷・透見性良好)
治療 : 強膜 バックリング (輪状締結)手術
高度な巨大裂孔網膜 剝離を除き、強膜 バックリング が基本術式。シリコーンスポンジまたはシリコーンバンドで断裂部位を内陥させ、裂孔を閉鎖する。冷凍凝固 で断裂周囲の網膜 を固定する。
網膜剝離を伴う場合(開放性外傷)
治療 : 硝子体手術
嵌頓した硝子体 ゲルの牽引を解除することが第一の治療目的であり、比較的緊急性をもった硝子体手術 が望ましい。眼内炎 リスクの低減・眼内異物 除去を兼ねる。
巨大裂孔網膜剝離の場合
治療 : 硝子体手術 + タンポナーデ
シリコーンオイル ・SF6ガス(20〜25%)・C3F8ガス(14〜16%)のタンポナーデを使用し、裂孔を閉鎖させる。増殖性硝子体網膜症 (PVR )を合併している場合はシリコーンオイル が選択される。
強膜 バックリング は外側から眼球壁を内陥させることで断裂部位を閉鎖する術式である。
輪状締結: シリコーンバンドを赤道部に巻きつけ、鋸状縁 断裂を含む全周を内陥させる。
局所バックル: 断裂部に対応した部位にのみシリコーンスポンジを縫着する。
冷凍凝固 : バックル縫着前に断裂周囲を冷凍凝固 し、脈絡網膜 癒着を作成する。網膜下液 の排液: 剝離が広範な場合、強膜 外から網膜下液 を排出する。
Schwartz症候群(外傷性網膜 剝離に伴う眼圧 上昇)が認められる場合、眼圧 降下薬(炭酸脱水酵素阻害薬 ・β遮断薬 )で一時的に眼圧 を管理しつつ、根本的には網膜裂孔 の治療(光凝固または手術)が必要となる。縮瞳薬(ピロカルピン)は房水 産生抑制に寄与しないため第一選択にはならない。
Q
鋸状縁断裂はレーザーだけで治療できるか?
A
網膜 剝離を伴わない鋸状縁 断裂であればレーザー光凝固 が適応となる。断裂周囲にレーザーを照射して網膜色素上皮 との癒着を作り、網膜 下への液体流入を防ぐ。ただし断裂が大きい場合・下方に位置する場合・硝子体 液化が進んで牽引が強い場合は、レーザー後も網膜 剝離に進展するリスクがある。網膜 剝離を認めた場合は手術(強膜 バックリング または硝子体手術 )が必要となる。
鈍的外傷によって眼球が前後方向に圧縮されると、眼球赤道部が冠状面方向に膨張する(前後径の短縮と赤道径の拡大)。この変形により硝子体 基底部が鋸状縁 (網膜 の最周辺部・鋸状の境界)を強く内側へ牽引する。
若年者では硝子体 の液化(液状化)が進んでいない。硝子体 ゲルが均質な状態を保ち、網膜 との癒着が強固であるため、牽引力が広い範囲で均等に伝わらず、最も癒着が強い鋸状縁 に力が集中する。この結果、鋸状縁 で網膜 が全層離断する。
離断部が小さければ、網膜下液 の流入速度は緩やかで扁平な網膜 剝離にとどまる。硝子体 液化が少ない若年者では液体が網膜 下へ広がるのに時間がかかり、進行が緩徐となる。これが「受傷から診断までに長期間を要する」原因である。
離断部が大きくなる(巨大裂孔型)と、液体が勢いよく網膜 下腔に流入し急速に広範な網膜 剝離へ進展する。長期にわたる網膜 剝離は増殖性硝子体網膜症 (PVR ; proliferative vitreoretinopathy)を合併し、難治性となる。
外傷性網膜 剝離では、離断部の辺縁から光受容体の外節(outer segment)が網膜下液 とともに前房 へ流出することがある。外節は線維柱帯 (眼内の排水構造)を物理的に閉塞し、房水 の流出を妨げることで眼圧 を上昇させる。この病態をSchwartz症候群という。眼圧 は網膜裂孔 を治療することで改善する。
外傷は鋸状縁 断裂のみならず、以下の合併障害を伴うことが多く、これらが予後に影響する。
早期発見・早期治療により網膜 復位が得られた場合の予後は良好である。黄斑部 が剝離する前に治療できれば、術後の視力 回復は良好に期待できる。一方、発見が遅れてPVR を合併した場合は手術成功率が低下し、視力 予後も不良となる。
Zion IB, Burton TC. Retinal dialysis. Arch Ophthalmol. 1980;98:1971-1974.
Cox MS , Schepens CL, Freeman HM. Retinal detachment due to ocular contusion. Arch Ophthalmol. 1966;76:678-685.
Hagler WS, North AW. Retinal dialyses and retinal detachment. Arch Ophthalmol. 1968;79:376-388.
Verdaguer TJ. Juvenile retinal detachment. Am J Ophthalmol. 1982;93:145-156.
Johnston PB. Traumatic retinal detachment. Br J Ophthalmol. 1991;75:18-21.
Ghafour IM, Foulds WS, Allan D, et al. Causes of low visual acuity in children referred to eye clinics. Br J Ophthalmol. 1983;67:35-37.
Tasman W. Retinal detachment in children. Trans Am Acad Ophthalmol Otolaryngol. 1967;71:455-460.
Billington BM, Leaver PK, McLeod D. Management of retinal detachment in the Marfan syndrome. Trans Ophthalmol Soc U K. 1985;104:689-694.
Ambresin A, Wolfensberger TJ, Bovey EH. Management of giant retinal tears with vitrectomy, internal tamponade, and peripheral 360° retinal photocoagulation. Retina. 2003;23:622-628.
Ross WH. Traumatic retinal dialyses. Arch Ophthalmol. 1981;99:1371-1374.
Smiddy WE, Flynn HW Jr. Pathogenesis of macular holes and therapeutic implications. Am J Ophthalmol. 2004;137:525-537.
Küchle M, Naumann GO. Direct cyclopexy for traumatic cyclodialysis with persisting hypotony. Ophthalmology. 1995;102:322-333.
記事の全文をコピーして、お好みのAIに貼り付けて質問できます
下のAIを開いて、チャット欄に貼り付け(ペースト)してください