白内障形成のメカニズム
急速な混濁: 水晶体嚢破裂により房水が水晶体線維内に浸入
遅発性混濁: 嚢破裂なしでも外傷による力が水晶体線維にダメージを与え、数か月〜数年後に形成
典型的外観: ロゼット状(rosette)または星状(stellate)の混濁

外傷が要因で生じる水晶体の混濁であり、加齢白内障と比較して若年者に多い。基礎疾患のない若年者の片眼性白内障を認めた場合、まず外傷性白内障を疑うべきである。一般人口における眼外傷の生涯有病率は約14%であり、小児・若年男性に偏って多く見られる。眼外傷の27〜65%が白内障に至るとされ、大部分は視機能に重大な影響を及ぼし手術を要する3)。
外傷性白内障はしばしば他の眼組織の損傷を伴い、若年層に多く発症するため、公衆衛生上の大きな負担となっている。視機能に重大な影響を与える白内障がない場合でも、Zinn小帯(チン氏帯)損傷による水晶体亜脱臼(subluxation)が生じ、外科的介入が必要となる場合がある。
白内障形成のメカニズム
急速な混濁: 水晶体嚢破裂により房水が水晶体線維内に浸入
遅発性混濁: 嚢破裂なしでも外傷による力が水晶体線維にダメージを与え、数か月〜数年後に形成
典型的外観: ロゼット状(rosette)または星状(stellate)の混濁
外傷性白内障の特徴
好発層: 小児・若年男性
他の眼損傷合併: 虹彩損傷・Zinn小帯損傷・硝子体脱出など
緊急性: 嚢破裂・眼圧上昇では緊急摘出が必要
受傷機転による力学的分類と非力学的分類の2大別が臨床上重要である。
| 分類 | 機転 | 特徴 |
|---|---|---|
| 鈍的外傷 | 眼球打撲・眼球振盪 | 受傷後数か月〜数年で徐々に進行。隅角解離・Zinn小帯断裂を合併しうる |
| 鋭的外傷 | 穿孔創・切創・挫創 | 金属片等が強角膜を穿孔し水晶体・硝子体に飛入。受傷直後に急速な白内障形成 |
| 異物 | 眼内異物残留 | 水晶体鉄症(鉄白内障)・水晶体銅症を形成 |
| 赤外線白内障 | 慢性的な赤外線曝露 | ガラス工白内障。後嚢下混濁が特徴 |
| 電撃白内障 | 落雷・感電 | 皮質・嚢下混濁が特徴 |
| 放射線白内障 | X線・γ線 | 後嚢下混濁。別記事「放射線白内障」参照 |
| 薬物性 | ステロイド等 | 別記事「ステロイドの眼への影響」参照 |
鈍的外傷の受傷物体サイズと混濁パターン:
水晶体鉄症・水晶体銅症:
眼内に鉄異物が残存すると水晶体鉄症(siderosis lentis)を形成し、特徴的な混濁を呈する。銅異物残存では水晶体銅症(chalcosis lentis)が生じる。異物残存が疑われる場合はCT等による位置確認と早期除去が必要である。
視力・眼圧
術前視力は術後最高矯正視力の予測に有用である。眼圧については、非対称に低い眼圧は眼球開放性外傷や毛様体解離裂隙を示唆する。眼圧上昇は水晶体起因性緑内障・前房出血・隅角後退緑内障を反映しうる。
瞳孔所見
相対的瞳孔不同(rAPD)は外傷性視神経症で見られ、術後視力予後の指標となる。白内障単独ではrAPDは生じない。
前眼部所見
| 所見部位 | 評価ポイント |
|---|---|
| 角膜 | 混濁の程度・IOL計算への影響 |
| 前房 | 出血・水晶体物質・硝子体脱出 |
| 虹彩 | 徹照欠損・虹彩離断・散瞳障害・虹彩後癒着 |
| 水晶体 | 混濁部位・前嚢破裂・亜脱臼・Vossius輪 |
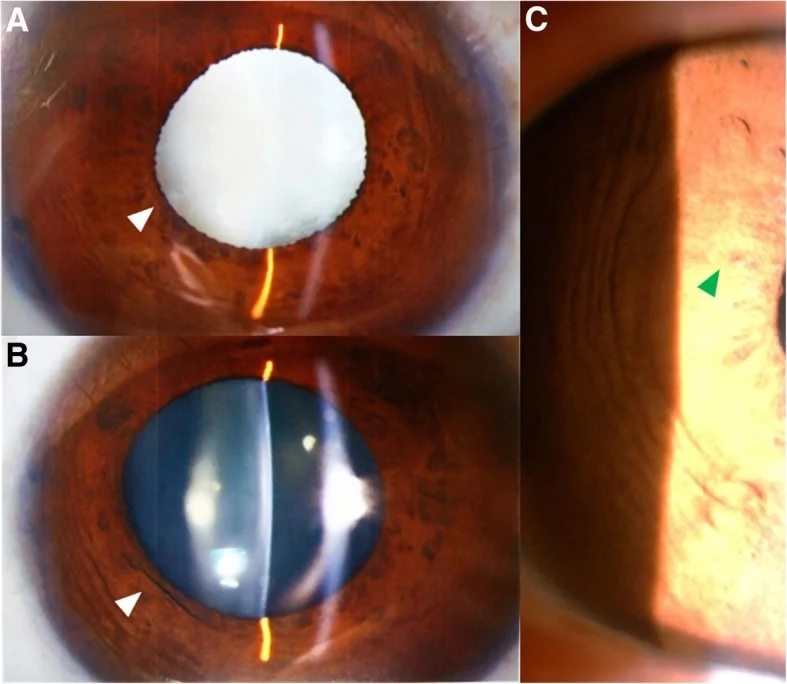
鈍的外傷では、片眼のみに虹彩後癒着・前嚢混濁・局所的皮質混濁等の所見を認めた場合は外傷性白内障が強く疑われる。前房深度の左右差、隅角解離の有無、Zinn小帯断裂の有無、前房内への硝子体脱出の有無、鋸状縁断裂の有無も詳細に観察する。
診断システム
外傷の記録にはBirmingham Eye Trauma Terminology(BETT)システムを用いる。
画像検査
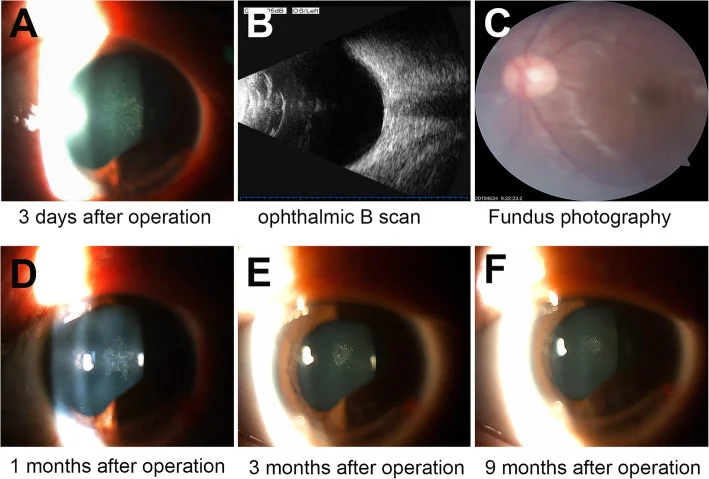
はい。穿孔性外傷では水晶体嚢が破損し房水が浸入するため、外傷直後から急速に混濁が拡大する。小さい創(針など)では限局的前嚢下混濁にとどまるが、大きい創(カッターなど)では混濁拡大が速い。一方、鈍的外傷では嚢破裂がなくても外力による代謝障害・浸透圧変化が起こり、受傷後数か月〜数年後に徐々に混濁が進行することが多い。
外傷性白内障の診断そのものは容易であるが、その要因が外傷であることの見極めが重要である。外傷性白内障に対する白内障手術は通常の白内障手術と比較して難症例手術になりうる可能性が高いため、術前評価を徹底する。
鑑別ポイント: 片眼のみの虹彩後癒着・前嚢混濁・局所的皮質混濁を認めた場合は外傷性を疑う。穿孔性外傷では穿孔創の状態、水晶体嚢の状態(後嚢破損の有無)、後眼部の状態、異物の有無・性状・位置を把握することが不可欠である。
一般に混濁が強くなり視力障害が進行してから水晶体再建術を行う。一方、早急な手術が必要な場合もあり、破嚢時の水晶体起因性ぶどう膜炎(水晶体蛋白漏出による)や、異物・裂傷後の細菌性眼内炎予防のために行う場合がある。
外傷性白内障の摘出は、眼球開放性外傷直後の「一次的(primary)摘出」と、外傷後数週間〜数か月後の「二次的(secondary)摘出」に大別される。
開放性眼球外傷の一次修復は24時間以内が望ましく、24時間以内の修復群では眼内炎リスクが有意に低い(OR 0.39、95%CI 0.19-0.79)1)。
緊急摘出(一次的)の適応:
二次的摘出の利点:
| 摘出時期 | 利点 |
|---|---|
| 一次的 | 単回手術・コスト削減・弱視リスク低減(小児) |
| 二次的 | IOL計算精度・視認性・炎症制御 |
緊急手術が多い。まず強角膜穿孔創の縫合が必要である。前房が維持でき、前嚢のみの比較的小さな穿孔で、異物が眼内にないのであれば、通常の超音波白内障手術(PEA)が可能である。後嚢に至るほどの穿孔の場合は、異物が硝子体に至っている場合が多いため、硝子体手術との同時手術が必要となる。抗菌薬の局所・全身投与が必要である。
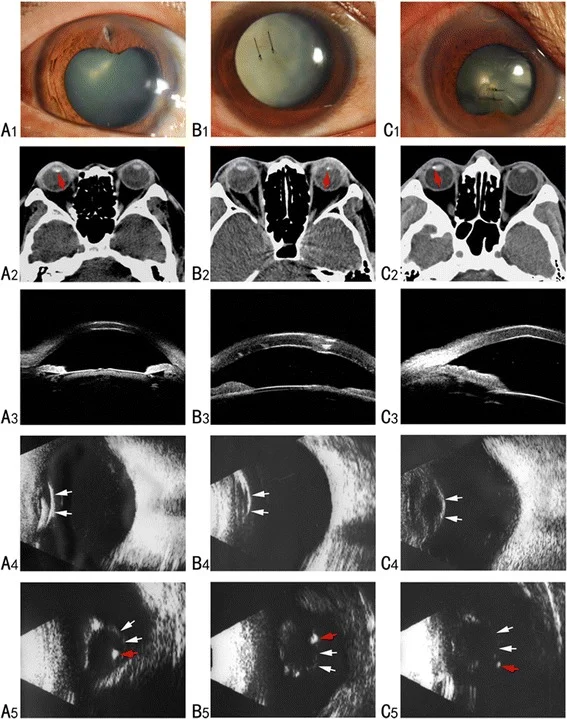
手術適応は通常の白内障と同様に判断する。Zinn小帯の脆弱や断裂を認めることも多く、超音波装置の設定を低灌流・低吸引圧とする。適宜カプセルエキスパンダーやカプスラーテンションリング(CTR)を使用する。広範囲のZinn小帯断裂を認める場合には、眼内レンズ縫着術を検討する必要がある。
前嚢完全性の評価: 術中にトリパンブルー(trypan blue)を使用することで前嚢裂傷を特定し、白色白内障でも嚢を視認できる。嚢裂傷の疑いがある場合、ハイドロダイセクションは控えめに・慎重に行う。
白内障の形態別手術:
IOL選択:
断裂の範囲が1/4以上であれば、CTR(水晶体嚢拡張リング)を使用し眼内レンズを嚢内に固定する。嚢内に固定できない場合は、眼内レンズを毛様溝に縫着または強膜内に固定する(Yamane法など)6)。
完全脱臼の場合は、硝子体手術時に液体パーフルオロカーボン(LPFC/PFCL)を用い水晶体を虹彩面まで浮上させ、経強角膜的に摘出する。
術後1日目・1週間目・1ヶ月目に定期診察を行う。局所抗菌薬およびステロイド点眼を完遂する。合併症が生じた場合はより頻繁に経過観察し、ステロイド調整や眼圧降下薬投与を行う。Zinn小帯断裂合併例では術後の眼内レンズ偏位・落下リスクに注意し、長期フォローアップを行う。
混濁が軽度で視力に大きな影響がなければ経過観察も可能である。ただし、水晶体嚢の破裂・眼圧上昇・水晶体起因性ぶどう膜炎(水晶体蛋白が漏出し炎症を惹起する状態)がある場合は緊急手術の適応となる。小児では弱視リスクがあるため、成人と比較して積極的な早期介入が求められる。
小児は眼外傷の影響を不釣り合いに受けやすく、視性刺激遮断弱視(stimulus deprivation amblyopia)のリスクが成人と異なる特別な管理が必要である。
術前の考慮
小児では成人より視機能に重大な影響を及ぼすと判断する閾値が低い。視軸上に3mmを超える混濁がある場合は摘出を検討すべきであり、遅延は弱視リスクを高めるため緊急処置として一次的摘出が推奨される5)。
穿孔性外傷では早急に水晶体を除去し、可能であればIOLを挿入する。鈍的外傷では白内障の進行状況をみて手術を行う。
術中の考慮
2歳未満の小児では白内障摘出と同時に経扁平部硝子体切断術を行うことが多い。同年齢層ではIOL挿入は延期し、二次的処置として行う。
術後の考慮
術後の弱視治療(光学矯正・健眼遮蔽)が必須である。眼鏡・コンタクトレンズによる光学矯正と、健眼遮閉法(occlusion therapy)を組み合わせた積極的な弱視治療を継続する。後嚢混濁(PCO)は小児に多い術後合併症であり、放置すると弱視を招くため早期対処が必要である。若年患者は炎症反応が強く、線維素性ぶどう膜炎リスクがあるため、術前後の積極的なステロイド点眼管理が必要である。
鋭的外傷(穿孔性): 水晶体嚢が破損することで房水が水晶体線維内に急速に浸入し、浸透圧変化・代謝障害により急速な混濁が生じる。小さな穿孔では限局的な前嚢下混濁にとどまるが、大きな穿孔では全体的な急速混濁に至る。
鈍的外傷: 眼球に加わる急激な変形によって機械的ストレスが水晶体線維に加わる。嚢破裂がなくても代謝障害・浸透圧変化が惹起され、数か月〜数年後に徐々に混濁が形成される。Zinn小帯にも機械的ストレスが加わり断裂することがある。
水晶体膨化(膨化白内障): 水晶体が膨隆することで眼圧上昇を引き起こす。水晶体蛋白の房水中への漏出は水晶体起因性ぶどう膜炎を惹起し、さらなる眼圧上昇・炎症悪化へとつながる。
Vossius輪の形成機序: 鈍的外力によって眼球が急激に変形する際、虹彩が水晶体前面に強く押しつけられる。このとき虹彩色素上皮細胞の色素が水晶体前嚢表面に転写され、瞳孔縁に相当する円形のリング状沈着(Vossius輪)が形成される。
外傷性白内障の視力予後予測において、**Ocular Trauma Score(OTS)**が広く用いられる。OTSは初期視力・眼球破裂の有無・眼内炎・穿通性外傷・網膜剥離・相対的瞳孔不同の6因子から予後を算出する2)。300人以上の小児を対象とした回顧的研究では、OTSが小児の外傷性白内障における視力予後を信頼性高く予測することが示された5)。
一次的摘出と二次的摘出の優劣については依然として相反するデータがあり、コンセンサスは得られていない4)。開放性眼球外傷の一次修復を24時間以内に行うことが眼内炎リスク低減(OR 0.39)と関連するという報告があり、早期介入が推奨される1)。
強膜固定IOLではYamane法などの縫合レス固定も選択肢となる。嚢支持がない症例では、合併損傷と術者経験に応じた固定法選択が重要である6)。外傷性白内障の予後評価では、OTSや小児外傷研究の知見を組み合わせた個別評価が求められる2,5)。
McMaster D, Bapty J, Bush L, et al. Early versus delayed timing of primary repair after open-globe injury: a systematic review and meta-analysis. Ophthalmology. 2024.
Kuhn F, Maisiak R, Mann L, et al. The Ocular Trauma Score (OTS). Ophthalmol Clin North Am. 2002;15(2):163-165.
Shah MA, Shah SM, Shah SB, et al. Morphology of traumatic cataract: does it play a role in final visual outcome? BMJ Open. 2011;1(1):e000060.
Rumelt S, Rehany U. The influence of surgery and intraocular lens implantation timing on visual outcome in traumatic cataract. Graefes Arch Clin Exp Ophthalmol. 2010;248(9):1293-1297.
Ram J, Verma N, Gupta N, et al. Effect of penetrating and blunt ocular trauma on the outcome of traumatic cataract in children in northern India. J Trauma Acute Care Surg. 2012;73(3):726-730.
Yamane S, Sato S, Maruyama-Inoue M, Kadonosono K. Flanged intrascleral intraocular lens fixation with double-needle technique. Ophthalmology. 2017;124(8):1136-1142.
Morikawa S, Okamoto F, Okamoto Y, et al. Clinical characteristics and visual outcomes of work-related open globe injuries in Japanese patients. Sci Rep. 2020;10:1208.