IOL脱臼の所見

縫着術・強膜内固定術(Scleral Fixation of IOL)
ひとめでわかるポイント
Section titled “ひとめでわかるポイント”1. 縫着術・強膜内固定術とは
Section titled “1. 縫着術・強膜内固定術とは”縫着術・強膜内固定術は、嚢支持が失われた眼内レンズ(IOL)を眼内で再固定するための手術術式の総称である。後囊破損・Zinn小帯断裂・IOL脱臼・IOL落下・無水晶体眼など、嚢支持が得られない場合に適応される。Zinn小帯断裂例では長期予後を考慮して縫着術で終了することが最も理想的であり、小切開で7.0 mmのIOLを縫着する手技が確立されている。
縫着術(scleral suture fixation) とは、非吸収性縫合糸をIOLのhapticに結紮し、毛様溝を通して強膜に固定する術式である。ab interno法(眼内から)またはab externo法(眼外から)で施行する。
強膜内固定術(intrascleral haptic fixation) とは、縫合糸・接着剤を一切使わずに30ゲージ針で作成した強膜トンネル内にIOLのhapticを通し、焼灼により形成したフランジ(球状膨大部)で係止する術式である。2017年にYamaneらが報告した二重針法(Yamane法)が代表的術式となっている。1)
なお本記事は、IOL脱臼の病態・診断の全体像を扱う「眼内レンズ脱臼」、二次IOL挿入の術式全般を扱う「二次IOL挿入術」と異なり、縫着術・強膜内固定術の手技・適応・術式選択に特化した内容を取り上げる。
- IOL脱臼:Zinn小帯断裂によるIOL偏位・落下
- 無水晶体眼:初回手術での合併症・外傷により嚢支持がない場合
- 嚢支持不全:水晶体嚢が部分的に破損している眼
- 後囊破損:嚢外挿入が不可能な場合
- IOL交換:既存IOLの混濁・屈折誤差時の置換
| 適応状況 | 対応手術 |
|---|---|
| IOL軽度偏位(位置修正のみ) | IOL整復術 |
| IOL脱臼・囊支持喪失 | 縫着術 または 強膜内固定術 |
| IOL落下(硝子体腔内) | 硝子体切除 + 縫着術 または 強膜内固定術 |
| Zinn小帯断裂 + PEA同時施行 | CTR一時使用 → 縫着術 |
| 後囊破損(嚢外挿入不可) | 縫着術(熟練術者が施行) |
縫着術は非吸収性縫合糸(9-0または8-0ポリプロピレン等)でIOLのhapticを毛様溝経由で強膜に固定する術式である。強膜フラップの作製が必要で、縫合糸の長期断裂による晩期脱臼リスクがある。強膜内固定術(Yamane法)は縫合糸を一切使わず、30ゲージ針で作成した強膜トンネルにhapticを挿入して先端を焼灼・フランジ化して固定する。低侵襲で縫合糸断裂リスクがないが、習熟を要し、アトピーで眼叩打癖がある患者には不適である。ネットワークメタ解析では両術式の有効性は同等とされる。3)
2. 主な症状と臨床所見
Section titled “2. 主な症状と臨床所見”IOL脱臼・落下の主な自覚症状は以下のとおりである。
- 視力低下・屈折変化:IOLの偏心・傾斜による屈折異常、または光学部が瞳孔領から外れることで生じる
- 単眼複視・グレア:IOLエッジが瞳孔領に露出することで発生する
- 動揺視:体位変換でIOLが動き、見え方が変化する
- 視野欠損感:IOL脱臼・落下時に光学部が視野外に移動することで生じる
- 強い遠視化:硝子体腔内に落下した場合、無水晶体眼と同様の高度遠視が生じる
- 眼精疲労:屈折誤差・不等像視に伴う
診断は散瞳して以下の4項目を確認することで容易に行える。
脱臼・落下に関しては交換手術が必要であるため、必ず手術顕微鏡下で仰臥位にて確認する。細隙灯で座位に評価すると瞳孔領にあるように見えても、仰臥位では後方に傾斜・沈下していることが多い。前房内へのIOL脱臼は角膜内皮障害・瞳孔ブロック緑内障のリスクを伴い、緊急対応を要することがある。hapticの位置・囊収縮との関連は細隙灯顕微鏡で詳細に評価する。
3. 原因とリスク要因
Section titled “3. 原因とリスク要因”IOL偏位の原因は偏位の種類によって異なる。偏心・傾斜は囊外挿入・非対称挿入など手術操作の不備による。囊内脱臼はZinn小帯断裂の進行でIOLが後方へ沈下するもので、落屑症候群がZinn小帯劣化の原因の約40%を占める最多原因である。囊外脱臼は術中囊合併症の後に生じることが多い。IOL落下は囊内脱臼が進行してZinn小帯が完全断裂した場合、または囊外脱臼でIOLが囊から完全に離れた場合に生じる。
Zinn小帯は水晶体囊赤道部を360度方向に牽引し、視軸中心への位置固定と均等牽引による囊の形状維持の二重の作用を担う。断裂の程度・範囲に応じて位置固定・形状維持、またはその両方が失われる。
眼科的リスク要因
全身・外的リスク要因
アトピー性皮膚炎:繰り返す眼叩打癖によるZinn小帯への機械的外傷。強膜内固定術の適応外となる。
Marfan症候群:FBN1遺伝子変異による結合組織疾患。約60%の症例で水晶体偏位が生じる。
外傷歴(鈍的外傷):眼球変形によるZinn小帯断裂。
術中囊合併症歴:術中後囊破損・前囊裂傷の既往が後発的脱臼のリスクとなる。
4. 診断と検査方法・術式選択
Section titled “4. 診断と検査方法・術式選択”診断の進め方
Section titled “診断の進め方”診断の基本は散瞳下の細隙灯顕微鏡検査であるが、脱臼・落下の確定診断には手術顕微鏡下での仰臥位評価が必須である。座位では瞳孔領に正常位置に見えても、仰臥位では後方傾斜・沈下が顕在化する例が多い。
術前診断として以下の判断が必要である。
必須検査項目
Section titled “必須検査項目”| 検査法 | 主な用途 |
|---|---|
| 細隙灯顕微鏡(散瞳下) | IOL位置・動揺の評価、haptic位置の確認 |
| 手術顕微鏡(仰臥位) | 脱臼・落下の確定診断 |
| Bモード超音波 | 硝子体腔内IOLの検出、後眼部の状態確認 |
| 前眼部OCT / UBM | 虹彩後方のIOL評価、Zinn小帯の状態確認、支持部の詳細評価 |
| スペキュラーマイクロスコピー | 角膜内皮細胞密度(術前評価) |
| 角膜曲率・前房深度測定 | IOL度数計算・術式決定 |
| 眼底検査 | 網膜合併症(剥離等)の除外 |
術式選択アルゴリズム
Section titled “術式選択アルゴリズム”- 嚢支持あり → 毛様溝固定(3ピースIOL)を優先
- 嚢支持なし・Zinn小帯脆弱 → 縫着術または強膜内固定術
- アトピー・眼叩打癖あり → 縫着術が適切。強膜内固定術は不適
- PVDF製マルチピースIOL → 既存IOLをそのまま硝子体腔内で強膜再固定も選択肢
- 緑内障手術の同時施行が必要 → 結膜・強膜操作の干渉を考慮して術式を個別に選択する。強膜内固定術と線維柱帯切除術を同時施行した症例報告がある6)
- 虹彩・強膜の状態不良・再脱臼繰り返し → ACIOLへの交換を検討
術式選択の判断材料
Section titled “術式選択の判断材料”| 評価項目 | 縫着法 | Yamane法 |
|---|---|---|
| 学習曲線 | 確立している | 習熟に時間を要する |
| 手術時間の目安 | 20〜30分 | 15〜20分 |
| 縫合糸断裂・脱落リスク | あり | なし |
| 眼内感染リスク | 相対的に高い | 低い |
| 長期成績 | 30年以上の蓄積 | データ蓄積中 |
5. 標準的な治療法
Section titled “5. 標準的な治療法”5-1. 治療方針の全体像
Section titled “5-1. 治療方針の全体像”脱臼・落下したIOLの管理は偏位の程度と状態によって大きく異なる。
- 軽度偏位(瞳孔捕獲・囊捕獲・ループの前房内脱臼・術後早期の非対称固定等)→ IOL整復術。サイドポートからフックやスパーテルで位置修正が可能
- 脱臼・落下 → 原則的にIOL摘出後、新しい縫着用IOLまたは強膜内固定適応IOLを挿入する
- 落下IOL → 硝子体全切除後に硝子体手術用鑷子で拾い上げ摘出。摘出後の縫着・強膜内固定は通常と同様
- PVDF素材マルチピースIOL → 支持部が折れにくいため、硝子体腔内でそのまま強膜再固定が可能
5-2. 脱臼IOLの摘出手技
Section titled “5-2. 脱臼IOLの摘出手技”まずIOLを瞳孔上まで持ち上げてから適切な幅の創口を作成して摘出する。
- フォルダブルIOL:前房内で切断し、3〜4 mm幅の小切開創から摘出できる
- PMMA IOL:光学部に合わせた6.5 mm前後の切開創が必要
- 落下IOL:液体パーフルオロカーボン(LPFC)で虹彩面まで浮上させる方法もある
- 角膜内皮保護:IOL移動・摘出時には眼粘弾剤(OVD)を充填する
5-3. 縫着術(経強膜縫着固定)
Section titled “5-3. 縫着術(経強膜縫着固定)”原理:ab interno法またはab externo法で非吸収性縫合糸をIOL支持部に結紮し、毛様溝を通して強膜に固定する。2点固定が標準的である。
カウヒッチ法による具体的手技:
- 12時方向の輪部に強膜フラップを作製する
- 9-0ポリプロピレン糸付き長針で毛様溝を穿刺する
- 6時方向から30ゲージ迎え針で穿刺する
- 長針と迎え針を連結して縫合糸を通す
- カウヒッチ結びでIOL支持部に結紮する
- 支持部を所定の毛様溝位置に挿入する
- 強膜フラップ下で強膜に縫着して固定する
haptic externalization法:IOL支持部を25ゲージ針に差し込みサイドポートから創口外へ誘導し、カウヒッチ結びの後、先端を電気焼灼で膨らみを形成して強膜トンネルに引き込む方法もある。
縫合糸の選択:
- 9-0または8-0ポリプロピレン(プロリン)糸が標準。10-0ポリプロピレンでは平均4〜6.5年での縫合糸破断リスクがある4)
- CV-8ゴアテックス糸は高引張強度で長期的な破断リスクの低減が期待される
囊温存を検討する場面:Zinn小帯脆弱例でも水晶体囊支持が残る場合は、囊を温存する術式を検討することがある。硝子体腔への侵襲を減らせる可能性はあるが、後囊破損や晩期安定性の評価が必要であり、標準術式としては個別判断となる。
主な合併症:
- IOL再脱臼(縫合糸断裂による晩期脱臼)
- IOL傾斜(tilt)・偏心(decentration)
- 眼内出血
- 網膜剥離
- 縫合糸結紮部の露出・侵食・破断5)
- 緑内障
- 縫着後の瞳孔捕捉(光学部が虹彩のすぐ後方で囊に被覆されていないため繰り返しやすい)
5-4. 強膜内固定術(Yamane法 / flanged intrascleral fixation)
Section titled “5-4. 強膜内固定術(Yamane法 / flanged intrascleral fixation)”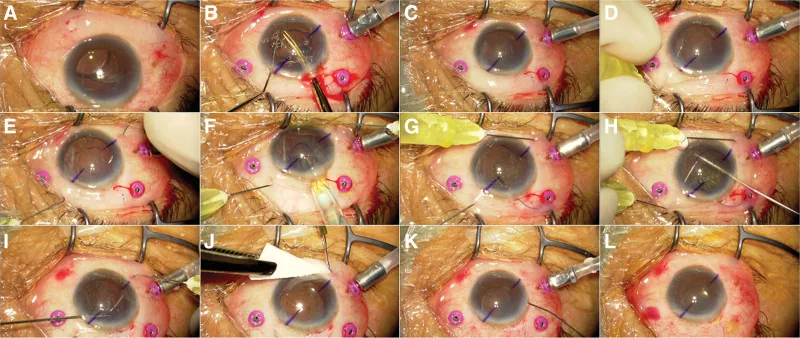
原理:30ゲージ薄壁針で強膜トンネルを作成し、3ピースIOLのhapticを針腔に挿入して強膜外に引き出した後、haptic先端を焼灼してフランジ(球状膨大部)を形成する。フランジが強膜トンネル内に係止されることでIOLが固定される。縫合糸・接着剤を一切使用しない。1)
Yamane二重針法による具体的手技:
- 角膜輪部から2 mmの位置に30ゲージ薄壁針を180度対称の2か所で穿刺する
- 各針の針腔にIOLのhapticをそれぞれ挿入する
- 針ごとhapticを強膜外に引き出す
- haptic先端を低温電気焼灼してフランジ(球状膨大部)を形成する
- フランジを強膜トンネル内に引き戻して埋め込み固定する
推奨IOL:PVDF(ポリビニリデンフルオライド)製hapticの3ピースIOLが耐久性に優れる。CT Lucia 602P、NX-70等が用いられる。
利点:
- 強膜フラップ作製が不要であり低侵襲
- 縫合糸断裂による晩期脱臼リスクがない
- 早期視力回復が期待できる
- 緑内障手術の同時施行では、結膜・強膜操作の干渉を避けるため術式選択を個別に検討する6)
主な合併症:
重要注意事項:アトピー性皮膚炎で眼叩打癖がある患者では強膜内固定術は不適であり、縫着術が選択される。
5-5. 術式比較テーブル
Section titled “5-5. 術式比較テーブル”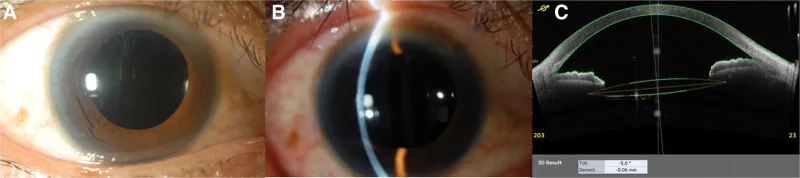
| 項目 | 縫着術(経強膜縫着固定) | 強膜内固定術(Yamane法) |
|---|---|---|
| 固定原理 | 縫合糸でhapticを強膜に固定 | hapticフランジを強膜トンネルに埋め込み |
| 縫合糸 | 必要(9-0/8-0ポリプロピレン等) | 不要 |
| 強膜フラップ | 必要 | 不要 |
| 適応IOL | 多種対応可(PMMA含む) | 3ピースIOL(PVDF haptic推奨) |
| 晩期断裂リスク | あり(平均4〜6.5年で断裂報告4)) | なし |
| haptic侵食リスク | 低い | あり |
| 手技の複雑度 | やや高い | 高い(習熟が必要) |
| 眼叩打癖への適性 | 適切 | 不適 |
| 緑内障手術同時施行 | 個別判断 | 個別判断6) |
| 屈折予測性(±0.5 D以内) | 約50% | 約50% |
3法(虹彩固定・経強膜縫着・強膜内固定)のネットワークメタ解析では、有効性はいずれも同等であることが確認されている。3)AAO PPPも3法を並列に推奨している(I+, Good, Strong)。2)
5-6. Zinn小帯断裂時の縫着のポイント
Section titled “5-6. Zinn小帯断裂時の縫着のポイント”Zinn小帯断裂が術中に判明した場合、以下の工程で対応する。
- CTR(水晶体囊拡張リング)を一時的に使用してPEA(超音波水晶体乳化吸引術)を施行する
- PEA終了後にCTRと水晶体囊を小切開のまま摘出する
- 前部硝子体切除を行ってから縫着術を施行する
- すべての工程を3.0 mm弱の強角膜切開と2か所の2.0 mm弱の角膜ポートで施行できる
なお、水晶体囊縫着リング(縫着型CTR)は長期予後に不確定な要素があることが判明しており、一般的には推奨されない。
縫着術(経強膜縫着固定)
強膜内固定術(Yamane法)
ネットワークメタ解析では虹彩固定・経強膜縫着・強膜内固定の3法はいずれも同等の有効性を示す。3)術式の選択は患者背景・術者の習熟度・使用するIOLによって決まる。アトピーで眼叩打癖がある患者には縫着術が安全である。緑内障手術の同時施行が必要な場合は強膜内固定術が有利である。いずれの術式でも屈折予測性はin-the-bag固定(±0.5 D以内:約72%)に比べて劣り(約50%)、術後の屈折誤差を念頭に置く必要がある。
縫着術・強膜内固定術後は、IOLが虹彩のすぐ後方で囊に被覆されていないため瞳孔捕捉が繰り返しやすく、視力の変化があれば速やかに受診する。縫着術では縫合糸の長期的な劣化・断裂による晩期再脱臼リスクがあるため、定期的な眼科受診を継続する。眼を強く擦ったり外力を加えたりすることは避ける。アトピーによる眼叩打癖がある場合は皮膚科・心療内科との連携が必要なこともある。
6. 予後と長期経過
Section titled “6. 予後と長期経過”縫着術・強膜内固定術ともに、術後3か月時点で最良矯正視力0.6以上を達成する症例は約60〜80%とされる。屈折予測性は±0.5 D以内の達成率が約50%であり、in-the-bag固定(約72%)に比べて劣る点は術前に十分な説明を要する。
主な合併症の頻度
Section titled “主な合併症の頻度”| 合併症 | 縫着法 | Yamane法 | 特記事項 |
|---|---|---|---|
| 縫合糸断裂・脱落 | 5〜15% | 0% | 縫着法の主な晩期合併症 |
| 眼内炎 | 0.1〜0.2% | <0.1% | Yamane法で低い傾向 |
| IOL脱臼・偏位 | 5〜10% | 2〜5% | 視軸のズレ |
| IOL傾斜・偏心 | あり | あり10) | 屈折誤差の原因 |
| 屈折誤差 | 可変 | 可変 | IOL度数計算が重要 |
| 前房浅化 | まれ | まれ | 重篤化はまれ |
| 瞳孔捕獲 | あり | あり | 虹彩のすぐ後方に光学部があるため |
長期経過観察のポイント
Section titled “長期経過観察のポイント”- 縫着術では縫合糸劣化による晩期IOL再脱臼に備え、長期にわたる定期受診が必要である
- Yamane法ではhapticの結膜貫通・侵食、IOL傾斜・偏心の経時変化を確認する
- 嚢胞様黄斑浮腫(CME)は術後数か月で発症することがあり、視力低下時にOCT評価を行う
7. 病態生理学・詳細な発症機序
Section titled “7. 病態生理学・詳細な発症機序”Zinn小帯の機能とIOL偏位の機序
Section titled “Zinn小帯の機能とIOL偏位の機序”Zinn小帯は水晶体囊赤道部を360度方向に牽引し、視軸中心への位置固定と均等牽引による囊の形状維持の二重の作用を担う。断裂の程度・範囲に応じて、位置固定・形状維持、またはその両方が失われる。
IOL偏位の原因別機序は以下のとおりである。
- 偏心・傾斜:囊外挿入・非対称挿入・縫着や強膜固定時の挿入不備など手術操作上の不備による
- 囊内脱臼:Zinn小帯断裂の進行でIOLが後方へ沈下する状態。落屑症候群が約40%を占め、硝子体手術後・強度近視・アトピー眼叩打癖がこれに続く
- 囊外脱臼:術中囊合併症の後に生じることが多い
- IOL落下:囊内脱臼が進行してZinn小帯が完全断裂した場合、または囊外脱臼でIOLが囊から完全に離れた場合
落屑症候群におけるZinn小帯脆弱
Section titled “落屑症候群におけるZinn小帯脆弱”落屑症候群では虹彩・水晶体表面・隅角・毛様体表面に落屑物質が沈着する。この物質がZinn小帯線維に直接蓄積し、加齢とともに線維の脆弱化が進行する。白内障手術中の散瞳不良も伴うことが多く、手術難易度を高める。
前囊収縮による晩期脱臼
Section titled “前囊収縮による晩期脱臼”連続曲線状前囊切開(CCC)後、前囊切開縁の水晶体上皮細胞が増殖し筋線維芽細胞に化生する。この細胞が生む求心性収縮力がZinn小帯の遠心性牽引力を上回ると、前囊収縮(カプセルフィモーシス)が進行する。後発白内障に伴うIOLと囊の重量増加がZinn小帯へのストレスをさらに増大させる。
縫着・強膜内固定IOLの屈折特性
Section titled “縫着・強膜内固定IOLの屈折特性”縫着・強膜内固定後のIOLはin-the-bag固定に比べて前方偏位する傾向があり、屈折予測性が低下する。±0.5 D以内の達成率はin-the-bag固定で約72%に対し、強膜固定では約50%にとどまる。10)この点は術前に患者へ十分に説明すべき重要事項である。
後囊破損時の縫着適応
Section titled “後囊破損時の縫着適応”術中の後囊破損で嚢外挿入が不可能な場合、IOL縫着術が適応となる。手技が煩雑で合併症頻度も高く、習熟した術者に任せることが推奨される。
8. 最新の研究と今後の展望
Section titled “8. 最新の研究と今後の展望”光調節型レンズ(LAL)の強膜固定への応用
Section titled “光調節型レンズ(LAL)の強膜固定への応用”縫着術・強膜内固定術後の最大の課題は屈折予測性の低さである(±0.5 D以内の達成率:約50%10))。光調節型レンズ(Light Adjustable Lens; LAL)は術後にUV照射で度数を調整できるIOLである。
Maら(2023)は自然発症の両側水晶体亜脱臼をきたした53歳女性にLALのトロカーベースISHF(強膜内haptic固定)を施行した。7)術後にmicro-monovisionを目標として度数調整を行い、両眼とも裸眼視力20/20を達成した。LALの強膜固定への応用は強膜固定術の最大の弱点である屈折予測誤差を克服しうるアプローチとして注目される。
トロカーベース変法による手技の簡便化
Section titled “トロカーベース変法による手技の簡便化”Beverら(2021)は、IOLを意図的に網膜上に落下させた後に27ゲージ鑷子でhaptic先端を直接把持して強膜外へ引き出す変法を報告した。8)虹彩面での操作が不要であり、硝子体網膜手術に習熟した術者にとって安全かつ効率的な手技である。4症例全例でIOLの安定と良好な中心固定が得られた。
Cable tie法による多焦点IOLの再固定
Section titled “Cable tie法による多焦点IOLの再固定”Eomら(2022)は6-0ポリプロピレンを用いたcable tie法により、C-loopおよびdouble C-loop hapticの亜脱臼多焦点IOLに対する4点フランジ強膜内固定を報告した。9)縫合糸をケーブルタイ状にループ形成することで光学部-haptic接合部に確実に固定でき、2症例とも良好なIOL中心固定と遠方・近方視力が得られた。
4フランジ強膜内固定
Section titled “4フランジ強膜内固定”Canabrava(2020)は強膜フラップ・縫合糸・接着剤を一切使わない4点フランジ強膜内固定法を報告した。11)hapticの4点固定により傾斜(tilt)の低減が期待される。
9. 参考文献
Section titled “9. 参考文献”- Yamane S, Sato S, Maruyama-Inoue M, Kadonosono K. Flanged intrascleral intraocular lens fixation with double-needle technique. Ophthalmology. 2017;124:1136-1142.
- American Academy of Ophthalmology. Cataract in the Adult Eye Preferred Practice Pattern. Ophthalmology. 2022;129:P52-P142.
- Li X, Ni S, Li S, et al. Comparison of three intraocular lens implantation procedures for aphakic eyes with insufficient capsular support: A network meta-analysis. Am J Ophthalmol. 2018;192:10-19.
- John T, Tighe S, Hashem O, et al. New use of 8-0 polypropylene suture for four-point scleral fixation of secondary intraocular lenses. J Cataract Refract Surg. 2018;44(12):1421-1425.
- Yamane S, Ito A. Flanged fixation: Yamane technique and its application. Curr Opin Ophthalmol. 2021;32:19-24.
- Mano Y, Mizobuchi K, Watanabe T, Watanabe A, Nakano T. Minimally invasive surgery for intraocular lens removal and intrascleral intraocular lens fixation with trabeculectomy in a patient with dislocated intraocular lens and elevated intraocular pressure. Case Rep Ophthalmol. 2021;12:538-542. PMID: 34248588. PMCID: PMC8255743. doi:10.1159/000511593.
- Ma CJ, Schallhorn CC, Stewart JM, Schallhorn JM. Modified intrascleral haptic fixation of the light adjustable lens in a case of spontaneous adult-onset bilateral lens subluxation. Am J Ophthalmol Case Rep. 2023;31:101864.
- Bever GJ, Liu Y, Stewart JM. Modified technique for trocar-based sutureless scleral fixation of intraocular lenses: a new approach to haptic externalization. Am J Ophthalmol Case Rep. 2021;23:101145.
- Eom Y, Lee YJ, Park SY, et al. Cable tie technique for securing scleral fixation suture to intraocular lens. Am J Ophthalmol Case Rep. 2022;27:101646.
- Kumar DA, Agarwal A, Chandrasekar R, Priyanka V. Long-term assessment of tilt of glued intraocular lenses: An optical coherence tomography analysis 5 years after surgery. Ophthalmology. 2015;122:48-55.
- Canabrava S, Canedo Domingos Lima AC, Ribeiro G. Four-flanged intrascleral intraocular lens fixation technique: No flaps, no knots, no glue. Cornea. 2020;39:527-528.
