開放性眼外傷の所見
強角膜裂傷部の嵌頓硝子体:創口に硝子体が嵌頓し、牽引の起点となる。
硝子体出血:裂傷に伴う出血で眼底透見が困難となる場合が多い。
直接的な網膜裂隙:外力が直接網膜に裂隙を生じさせる。
対側網膜の裂孔:嵌頓ゲルによる二次的牽引で対側に裂孔を形成することがある。

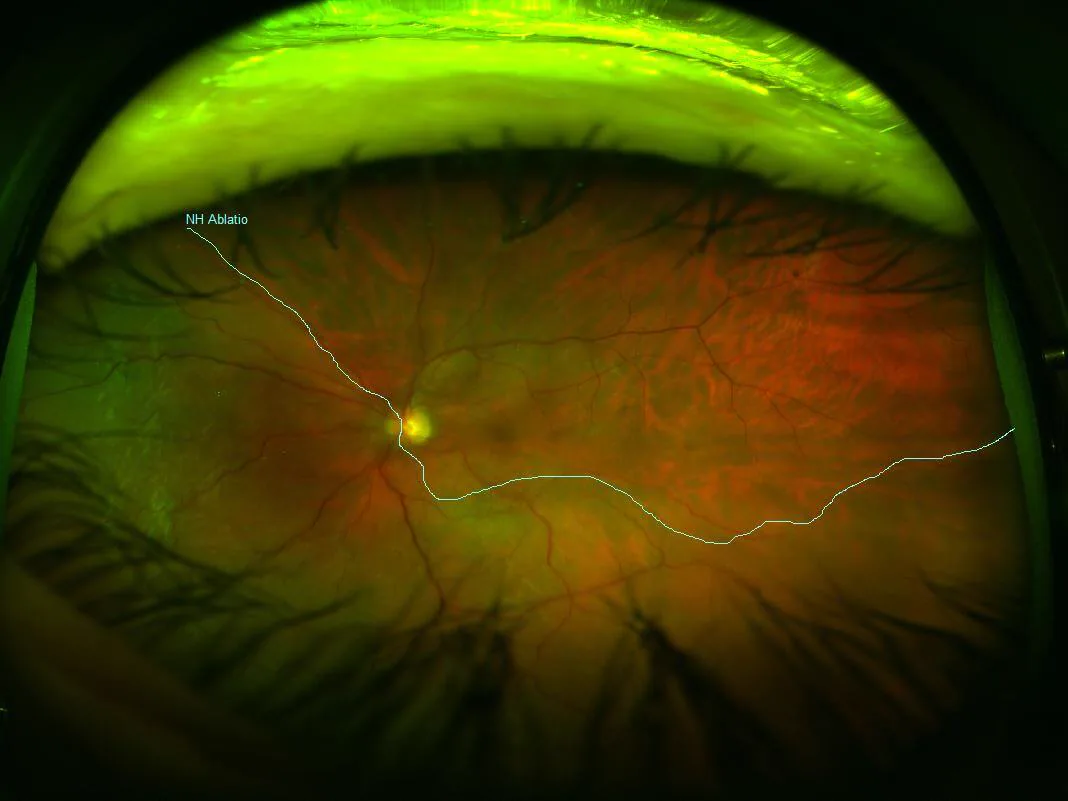
外傷性網膜剝離(traumatic retinal detachment)は、眼外傷を契機として生じる裂孔原性網膜剝離である。眼球の開放性外傷と非開放性(鈍的)外傷とでは、網膜剝離の発生機序・病態が異なり、治療方針も大きく変わる。また開放性眼外傷には非開放性(鈍的)要素も多分に複合されることが多く、入念な眼底検査・画像診断による病態把握が必要となる。
外傷性網膜裂孔は形成部位から以下の3型に分類される。
外傷性網膜剝離は若年者・男性に多い。発生背景はスポーツ外傷(ボクシング・球技など)、労働災害、交通事故が主体である。ボクシングのように強い眼部打撲を繰り返し受ける競技では、鋸状縁断裂や巨大裂孔を来す外傷性網膜剝離が生じることがある。小児においては片眼失明原因の第1位が外傷であり、外傷性網膜剝離の早期診断が特に重要となる1)。
非外傷性の裂孔原性網膜剝離は、硝子体液化・後部硝子体剝離に伴う牽引で周辺部裂孔が生じる機序が主体であり、中高年に多い。外傷性網膜剝離では、鈍的衝撃による眼球変形で硝子体基底部に大きな裂孔が形成されたり、開放性外傷では嵌頓硝子体ゲルが対側網膜を直接牽引したりと、機序・裂孔の形態・好発年齢が異なる。若年者でも硝子体液化が少ない状態で扁平な網膜剝離が生じ、発見が遅れやすい点も特徴的である。
開放性眼外傷の所見
強角膜裂傷部の嵌頓硝子体:創口に硝子体が嵌頓し、牽引の起点となる。
硝子体出血:裂傷に伴う出血で眼底透見が困難となる場合が多い。
直接的な網膜裂隙:外力が直接網膜に裂隙を生じさせる。
対側網膜の裂孔:嵌頓ゲルによる二次的牽引で対側に裂孔を形成することがある。
非開放性眼外傷の所見
鋸状縁断裂・周辺部裂孔:鈍的衝撃による硝子体基底部牽引で比較的大きな周辺部裂孔が生じる。
網膜壊死部の不定型裂孔:網膜打撲壊死部に不定型な裂孔が形成される。
扁平な網膜剝離:若年者では液化硝子体が少ないため扁平な剝離を呈することが多い。
網膜透見(透明性良好例):媒体が透明であれば間接倒像鏡で詳細な観察が可能。
開放性眼外傷では受傷直後または数日以内に発症することが多い。非開放性(鈍的)外傷では鋸状縁断裂型が多く、扁平な网膜剝離が緩徐に進行するため受傷後数週間〜数か月後に診断される場合もある。自覚症状が乏しい若年者の鈍的眼外傷では、受傷後も継続的な眼科的経過観察が必要である2)。
小児では硝子体と網膜の癒着が強固であるため、鈍的衝撃による牽引力が網膜全体に直接伝達されやすい。また外傷後の適切な眼科受診が遅れることもリスクとなる。
複数の検査を組み合わせて裂孔の種類・位置・網膜剝離の範囲を正確に把握する。
| 検査 | 主な用途 | 注意点 |
|---|---|---|
| 間接倒像鏡 + 強膜圧迫 | 周辺部裂孔・鋸状縁断裂の観察 | 全周の周辺部網膜観察に必須 |
| 毛様体鏡(ゴニオレンズ) | 鋸状縁断裂の確認 | 最周辺部まで観察可能 |
| 超音波Bモード | 硝子体出血例での網膜剝離検出 | 眼底透見不能例で特に有用 |
| OCT(黄斑部) | 黄斑部剝離・網膜下液の確認 | 媒体が透明な場合に有用 |
| CT(眼窩) | 眼球破裂・眼内異物の評価 | 開放性外傷の第一選択画像検査 |
開放性外傷と非開放性外傷で治療方針が大きく異なる。
開放性眼外傷の治療
非開放性眼外傷の治療
第一選択:強膜バックリング(輪状締結)手術
透見性が良好で高度な巨大裂孔でない場合に選択する。
手術内容: 裂孔周囲の冷凍凝固 → シリコーンスポンジ/バンドの強膜縫着で裂孔部を内方に押し込む。
巨大裂孔例: 高度な巨大裂孔網膜剝離では硝子体手術 + ガスタンポナーデまたはシリコーンオイルを選択する。
非開放性眼外傷に伴う外傷性網膜剝離では、強膜バックリング手術後の復位率は比較的高く、視力予後は良好なことが多い。一方、開放性眼外傷では硝子体手術後もPVRが進展するリスクがあり、視力予後が不良となる症例も少なくない。また黄斑部が長期間剝離していた場合には、解剖学的復位が得られても視機能の回復が不十分なことがある3)。水晶体損傷・外傷緑内障などの付随障害も最終視力に影響する。
外傷性網膜剝離の発症機序は外傷の種類によって異なる。
鈍的(非開放性)外傷の機序
開放性外傷の機序
嵌頓硝子体ゲルによる直接牽引:
強角膜裂傷部に硝子体ゲルが嵌頓 → 眼球運動に伴い嵌頓ゲルが直接網膜を牽引 → 対側または周辺部網膜に裂孔形成 → 網膜剝離進展
直接的な網膜裂傷:
外力が直接網膜に及び裂隙を形成。その部位から網膜剝離が進展する。
外傷を契機に破壊された網膜色素上皮細胞・グリア細胞・マクロファージが増殖し、収縮性の線維細胞性膜を網膜表面・裏面に形成する。この膜の収縮により網膜が引き寄せられ、複雑な網膜剝離(トラクション性)へと移行する。開放性眼外傷例では血液・炎症細胞の硝子体腔内流入が多く、PVR進展リスクが特に高い。PVRは手術後再剝離の主要原因となるため、外傷後の眼内環境の管理が重要である。
Kuhn F, Maisiak R, Mann L, et al. The Ocular Trauma Score (OTS). Ophthalmol Clin North Am. 2002;15(2):163-165.
Mitry D, Charteris DG, Fleck BW, et al. The epidemiology of rhegmatogenous retinal detachment: geographical variation and clinical associations. Br J Ophthalmol. 2010;94(6):678-684.
Soni NG, Bauza AM, Son JH, et al. Open globe ocular trauma: functional outcome of eyes with no light perception at initial presentation. Retina. 2013;33(2):380-386.