SLO方式(Optomap)

広角眼底カメラ(オプトスなど)
1. 広角眼底カメラとは
Section titled “1. 広角眼底カメラとは”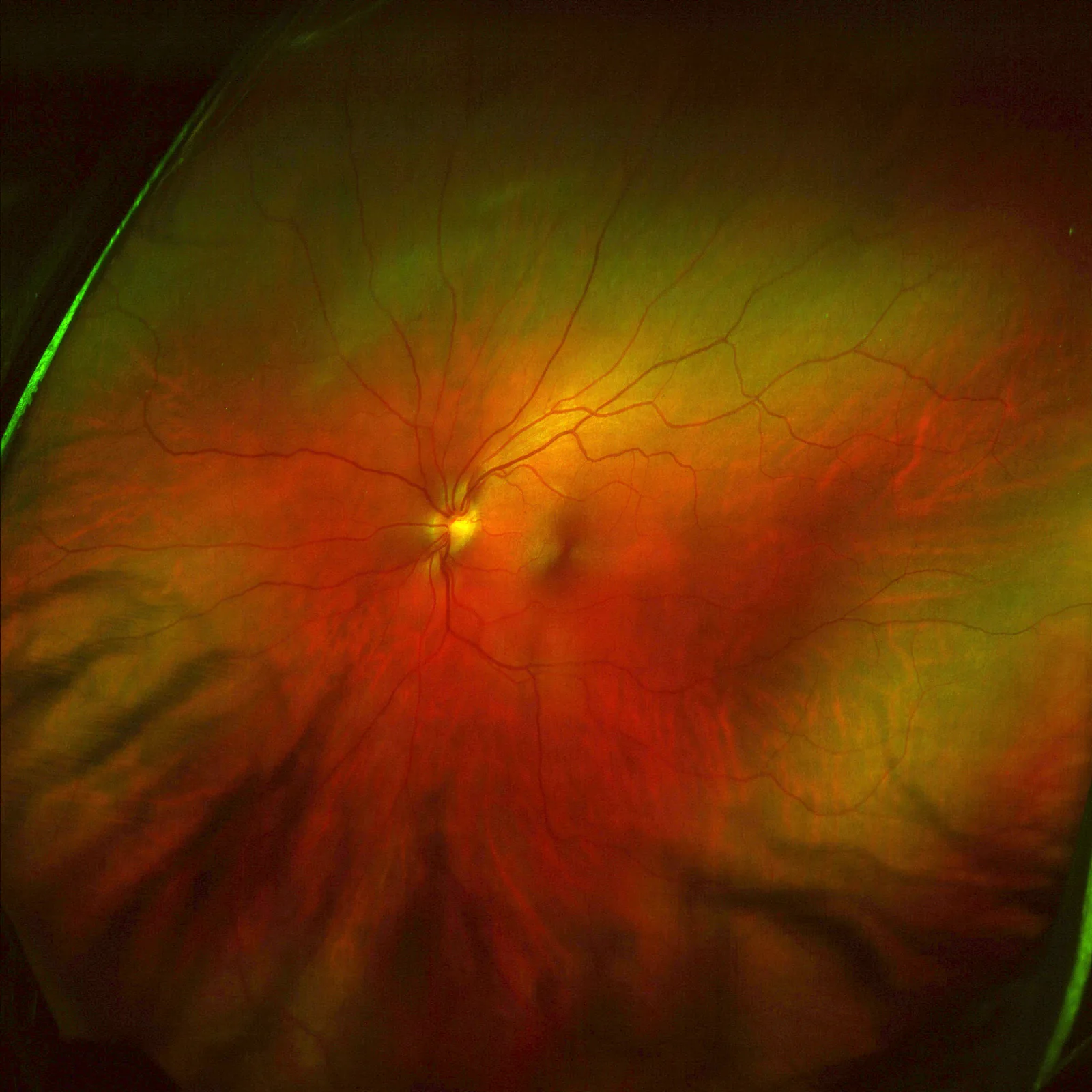
超広角眼底カメラ(ultra-widefield fundus camera: UWFC)は1回の撮影で赤道部より周辺の網膜(200°超)を撮影できる機器である。代表機種はOptos社のOptomap、Nidek社AFC-330等。
標準眼底カメラの画角は45°であり、黄斑部・視神経乳頭周囲の後極部が主な観察域である。超広角眼底カメラを用いると1枚で周辺部まで撮影可能となり、格子状変性・網膜裂孔・糖尿病網膜症の周辺部無灌流領域(NPA)・未熟児網膜症(ROP)の周辺血管進展などを広範囲に評価できる。
無散瞳広角眼底カメラとOCTを利用できる環境では、散瞳なしでも眼底所見を広範囲かつ精度よく得ることができる。条件によっては網膜出血の検出において眼底鏡による観察に勝る場合がある。ただし最周辺部網膜所見の観察には散瞳下の眼底検査が必要となる場合がある。
超広角眼底撮影装置は1枚で周辺部まで撮影可能だが、ひずみと解像度に限界があることに注意して活用することが重要である。糖尿病網膜症における周辺部病変の検出は4年間の網膜症進行リスクの増大と関連することが報告されている1)。また広角蛍光眼底造影(広角FA)は、従来の7-field ETDRS標準撮影と比較して糖尿病網膜症の検出・分類精度が向上することが示されている2)。
2. 撮影方式の分類と代表機種
Section titled “2. 撮影方式の分類と代表機種”超広角眼底撮影には大きく2つの方式があり、小児用に特化したRetCamを加えた3分類が臨床で用いられる。
広角CCDカメラ方式
小児用広角カメラ(RetCam)
| 方式 | 代表機種 | 画角 | 散瞳の要否 | 主な適応 |
|---|---|---|---|---|
| SLO方式 | Optomap | 200°超 | 不要(推奨はあり) | 糖尿病網膜症・ROP・周辺部網膜変性・広角FA/FAF |
| 広角CCD方式 | AFC-330 | 100〜130° | 推奨 | 周辺部網膜観察・カラー撮影 |
| 小児用接触型 | RetCam | 130° | — | ROP・小児網膜疾患 |
| 標準眼底カメラ(参考) | 各社 | 45° | 推奨 | 後極部スクリーニング全般 |
3. 適応と臨床的意義
Section titled “3. 適応と臨床的意義”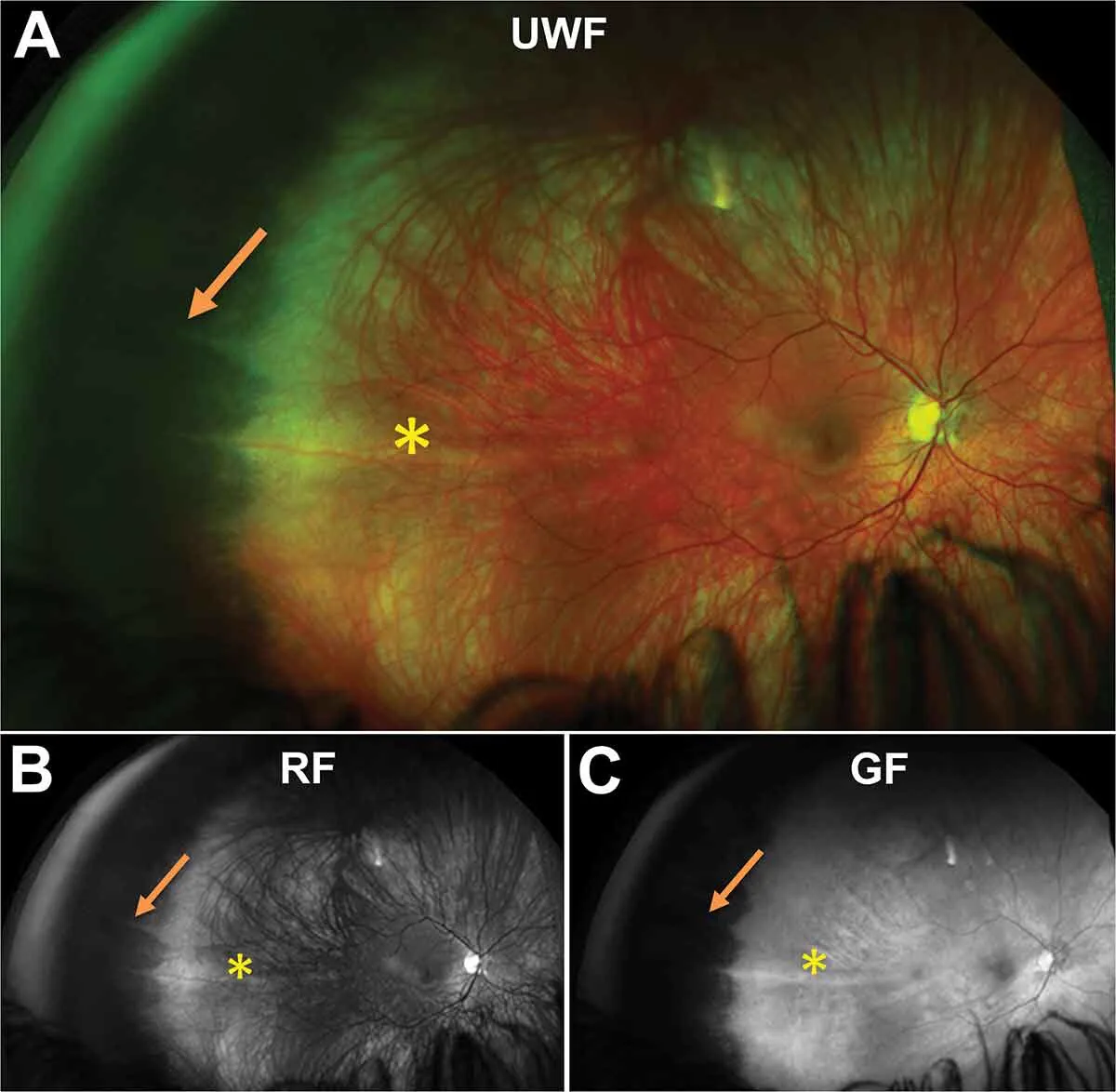
超広角眼底カメラは、標準眼底カメラでは捉えにくい周辺部病変の評価に特に有用である。
糖尿病網膜症
周辺部網膜疾患
ROP(未熟児網膜症)
使用機種:RetCam(130°広角レンズ接触型)
目的:周辺部血管進展のスクリーニングと定期評価
実施状況:全身麻酔または鎮静下での撮影(乳幼児)
遠隔スクリーニング:RetCam画像を用いた遠隔スクリーニングの有効性が報告されている5)
その他の適応疾患として、周辺部脈絡膜色素異常・眼底自発蛍光(FAF)を用いた周辺部RPE変性評価・網膜静脈閉塞症の広域評価なども挙げられる。
Optomap(オプトマップ)は散瞳なしで撮影可能です。暗室での瞳孔自然散大を利用してレーザースキャンを行うため、点眼麻酔も不要です。ただし、散瞳した状態のほうが画像の質が向上し、より精度の高い観察ができます。特に白内障や小瞳孔がある場合は、散瞳下での撮影をお勧めすることがあります。RetCamは接触型のため散瞳の考え方が異なります。
4. 検査手技・撮影プロトコル
Section titled “4. 検査手技・撮影プロトコル”Optomapの撮影手順
Section titled “Optomapの撮影手順”- 環境の準備:撮影室を薄暗くし瞳孔の自然散大を促す(散瞳なしの場合)
- 位置決め:被検者はチン台に顎を乗せ、固視灯を注視する
- スキャン開始:緑色・赤色の2波長レーザーが網膜を走査し、200°超の眼底画像を取得する
- 周辺部補完撮影:複数方向への視線移動(上方・下方・耳側・鼻側)で周辺部を補完撮影する
- モード追加:必要に応じてFA・FAF・ICGモードで追加撮影を行う
散瞳を行う場合(0.5〜1%トロピカミドとフェニレフリン混合点眼)は、点眼後15〜30分で散瞳が完成する。散瞳後は4〜6時間の視力低下・羞明が生じるため、事前に患者へ説明する。閉塞隅角緑内障またはその疑いがある場合は散瞳を避ける。
RetCamの撮影手順
Section titled “RetCamの撮影手順”- 鎮静または全身麻酔の準備:乳幼児のため、静止した状態での撮影が必要
- プローブの準備:130°広角レンズプローブにメチルセルロースジェルを塗布する
- 接触撮影:プローブを角膜に当て、周辺部まで丁寧に撮影する
- 記録と評価:血管進展の範囲・plus disease の有無を評価する
糖尿病網膜症における広角FA撮影プロトコル
Section titled “糖尿病網膜症における広角FA撮影プロトコル”フルオレセイン(フルオレサイト10%静注10 mL)を静脈内投与後、初期(30秒〜2分)・後期(10〜15分)に広角蛍光眼底造影を撮影する。NPA(無灌流領域)の面積・分布と新生血管の有無を評価し、PRP(汎網膜光凝固)の適応を判断する。過去のETDRS 7-field標準撮影に対する広角FAの優位性が報告されている2)。造影剤アレルギーの既往確認・緊急時対応の準備が必須である。
5. 所見の読み方と注意点
Section titled “5. 所見の読み方と注意点”超広角眼底画像の読影では、後極部に加えて周辺部の所見を系統的に評価する。以下の4方向(上方・下方・耳側・鼻側)の周辺部を順に確認する。
- 周辺部網膜裂孔・格子状変性:鋸状縁付近の萎縮性裂孔・格子状変性の有無を確認する
- 周辺部NPA(糖尿病網膜症):広角FAで白く抜ける無灌流領域の範囲・分布を評価する
- 周辺部新生血管:FA後期に広角撮影で周辺部の新生血管からの蛍光漏出を確認する
- ROP血管進展範囲:Retcam画像でZone I〜IIIの血管進展ラインと plus disease を評価する
広角眼底写真、特に周辺部の画像には「ひずみ」と「解像度の限界」があります。周辺部に向かうほど画像が引き伸ばされた状態になるため、病変の大きさや形状が実際と多少異なって見えることがあります。また上下の端には睫毛や眼瞼が映り込む場合があります。非常に端の部分(鋸状縁付近)が疑わしい場合には、散瞳した上での三面鏡や間接倒像鏡による精密検査が必要です。
6. 技術的原理
Section titled “6. 技術的原理”SLO方式(Optomap)の原理
Section titled “SLO方式(Optomap)の原理”Optomap(Optos社)は走査型レーザー検眼鏡(scanning laser ophthalmoscope: SLO)方式を採用している。以下の仕組みで200°超の眼底画像を生成する。
- 2波長レーザー:緑色(532 nm)と赤色(633 nm)の2種類のレーザーを使用する。緑色光は網膜表層(血管・出血・神経線維層)の観察に、赤色光は網膜深層(脈絡膜・RPE)の観察に適している
- 仮想焦点(virtual scanning point)技術:レーザーを眼内の仮想焦点から走査することで、角膜・水晶体の曲率によるゆがみを補正しながら周辺部まで走査する
- 共焦点光学系:特定の深さからの反射光のみを検出し、コントラストの高い画像を取得する
- 同時2波長スキャン:532 nm と 633 nm の信号を同時取得することで、擬似カラー画像(緑色チャンネルを赤色・緑色、赤色チャンネルを青色チャンネルに割当て)を生成する
この技術により、散瞳なしで200°超の眼底画像を短時間(数秒)で取得することが可能となる。
撮影モードの原理
Section titled “撮影モードの原理”- 眼底自発蛍光(FAF)広角版:488 nm または 532 nm のレーザーでリポフスチンを励起し、周辺部RPE(網膜色素上皮)の代謝状態を広範囲に評価する
- 広角FA(蛍光眼底造影):フルオレセイン静注後にレーザーで網膜血管を蛍光撮影する。周辺部NPAの評価に有用
- 広角OCT(Optos Silverstone):SLOによる広角画像に加えてOCTスキャンを統合し、周辺部の断層評価が可能となる3)
7. 最新の研究と今後の展望
Section titled “7. 最新の研究と今後の展望”- 超広角OCT(Optos Silverstone)による網膜周辺部断層評価:SLO広角眼底撮影とOCTを統合したデバイスにより、従来は評価困難であった周辺部網膜の断層構造の観察が可能となりつつある。Optos SilverstoneによるUWF-OCTは100°超の網膜断層像を1回のスキャンで取得できることが報告されている3)
- AIを用いた広角眼底画像自動解析:深層学習(ディープラーニング)を超広角眼底画像に適用し、増殖糖尿病網膜症(治療未実施例)の自動検出システムが開発されている。高い感度・特異度が報告されており、将来的なスクリーニングへの応用が期待される4)
- 広角FA/ICGによる周辺部NPA評価精度の向上:広角蛍光眼底造影は7-field ETDRS標準撮影と比較して、糖尿病網膜症の周辺部NPA・新生血管の検出と重症度分類の精度を改善することが複数の研究で示されている2)。周辺部NPAの定量評価が治療介入タイミングの精密化につながることが期待される
- ROP遠隔スクリーニングへの応用:RetCamを用いた遠隔スクリーニングシステムにより、眼科専門医が常駐しない施設での未熟児網膜症の評価が可能となることが臨床試験で検証されている。急性期ROPの評価においてテレメディシンシステムの有効性が確認されている5)
- スマートフォン連動型広角眼底撮影:スマートフォンアダプターを活用した広角眼底撮影の研究も進んでおり、リソース限定施設でのROP・糖尿病網膜症スクリーニングへの応用が模索されている
8. 参考文献
Section titled “8. 参考文献”-
Silva PS, Cavallerano JD, Haddad NM, et al. Peripheral lesions identified on ultrawide field imaging predict increased risk of diabetic retinopathy progression over 4 years. Ophthalmology. 2015;122(5):949-956.
-
Wessel MM, Aaker GD, Parlitsis G, et al. Ultra-wide-field angiography improves the detection and classification of diabetic retinopathy. Retina. 2012;32(4):785-791.
-
Choudhry N, Golber KA, Ferrara D, et al. Ultra-widefield steering-based spectral-domain optical coherence tomography imaging of the retinal periphery. Ophthalmology. 2020;127(9):1272-1274.
-
Nagasawa T, Tabuchi H, Masumoto H, et al. Accuracy of ultrawide-field fundus ophthalmoscopy-assisted deep learning for detecting treatment-naïve proliferative diabetic retinopathy. Int Ophthalmol. 2019;39(10):2153-2159.
-
Quinn GE, Ying GS, Daniel E, et al. Validity of a telemedicine system for the evaluation of acute-phase retinopathy of prematurity. JAMA Ophthalmol. 2014;132(10):1178-1184.
-
日本糖尿病眼学会. 糖尿病網膜症診療ガイドライン(第1版). 日眼会誌. 2020;124(12):955-981.
