無散瞳眼底カメラ(標準型)

無散瞳眼底カメラ撮影
1. 無散瞳眼底カメラ撮影とは
Section titled “1. 無散瞳眼底カメラ撮影とは”
無散瞳眼底カメラ撮影は、散瞳薬(点眼)を使用せず眼底を撮影する画像診断法である。暗室または薄暗い部屋で自然な瞳孔散大を促し、倒立実像方式(indirect method)の同軸照明型眼底カメラで後極部を観察する。標準画角は45°であり、黄斑部・視神経乳頭・血管アーケード周囲を中心に撮影する。
無散瞳広角眼底カメラとOCTを組み合わせた環境では、散瞳なしでも広範囲かつ精度の高い画像診断が可能である。条件によっては網膜出血の検出において眼底鏡による観察に勝る場合がある。ただし最周辺部網膜所見の観察には散瞳下眼底検査が必要である。
糖尿病網膜症・緑内障・AMD・高血圧性網膜症のスクリーニングに広く用いられる。近年はAI(人工知能)自動解析との組合わせによるスクリーニング効率化が注目されており1)、遠隔医療(テレオフサルモロジー)での眼底撮影活用も拡大している2)。
散瞳薬(目薬)を使わずに眼底を撮影できる装置です。暗室で瞳孔を自然に大きくした状態で撮影します。点眼麻酔も不要で、検査後すぐに帰宅・運転できるのが利点です。ただし瞳孔が十分に開かない場合や、眼の奥の周辺部の精密観察には、散瞳薬を使った検査が必要になることがあります。
無散瞳広角眼底カメラ
眼底自発蛍光(FAF)
2. 適応と臨床的意義
Section titled “2. 適応と臨床的意義”無散瞳眼底カメラ撮影が特に有用なスクリーニング対象疾患を以下に示す。
糖尿病網膜症
主な所見:点状出血・硬性白斑・軟性白斑・新生血管
プロトコル:後極部2枚(乳頭中心・黄斑中心)が基本
スクリーニング精度:無散瞳カメラは糖尿病網膜症の感度・特異度ともに良好3)
糖尿病眼学会GL:初診時から定期的な眼底検査が推奨される6)
緑内障
加齢黄斑変性(AMD)
| スクリーニング対象疾患 | 主な眼底所見 | 次のステップ |
|---|---|---|
| 糖尿病網膜症 | 点状出血・白斑・新生血管 | OCT・蛍光眼底造影 |
| 緑内障 | C/D比拡大・NFLD | 視野検査・OCT-RNFL |
| 加齢黄斑変性 | ドルーゼン・網膜出血 | OCT・ICG造影 |
| 高血圧性網膜症 | 動静脈交叉現象・細動脈狭細化 | 内科との連携 |
| 網膜静脈閉塞 | 火炎状出血・静脈拡張・乳頭浮腫 | OCT・蛍光造影 |
3. 検査手技・撮影プロトコル
Section titled “3. 検査手技・撮影プロトコル”- 環境の準備:暗室または薄暗い部屋で実施。瞳孔散大を促す
- 固視灯の注視:被検者に前方の固視灯を注視させる
- アライメント:瞳孔中心にカメラを合わせ、ピントを調整する
- 撮影:フラッシュ発光で撮影する
- 方向別撮影:後極部・上方・下方・耳側・鼻側の4〜6方向を撮影する
糖尿病網膜症スクリーニング撮影プロトコル
Section titled “糖尿病網膜症スクリーニング撮影プロトコル”糖尿病患者のスクリーニングでは後極部2枚(乳頭中心・黄斑中心)が基本とされる。広角カメラが利用可能な場合は1枚で代替可能である。無散瞳撮影後にOCTで黄斑部の浮腫評価を追加することが推奨される。病期が前増殖期以上に進行している場合は、蛍光眼底造影(FA)による精査を検討する。
定期撮影の間隔の目安
Section titled “定期撮影の間隔の目安”定期撮影による変化の経時的評価が重要である。過去の画像との比較で微細な変化の検出精度が向上する。
4. 正常所見と異常所見の読み方
Section titled “4. 正常所見と異常所見の読み方”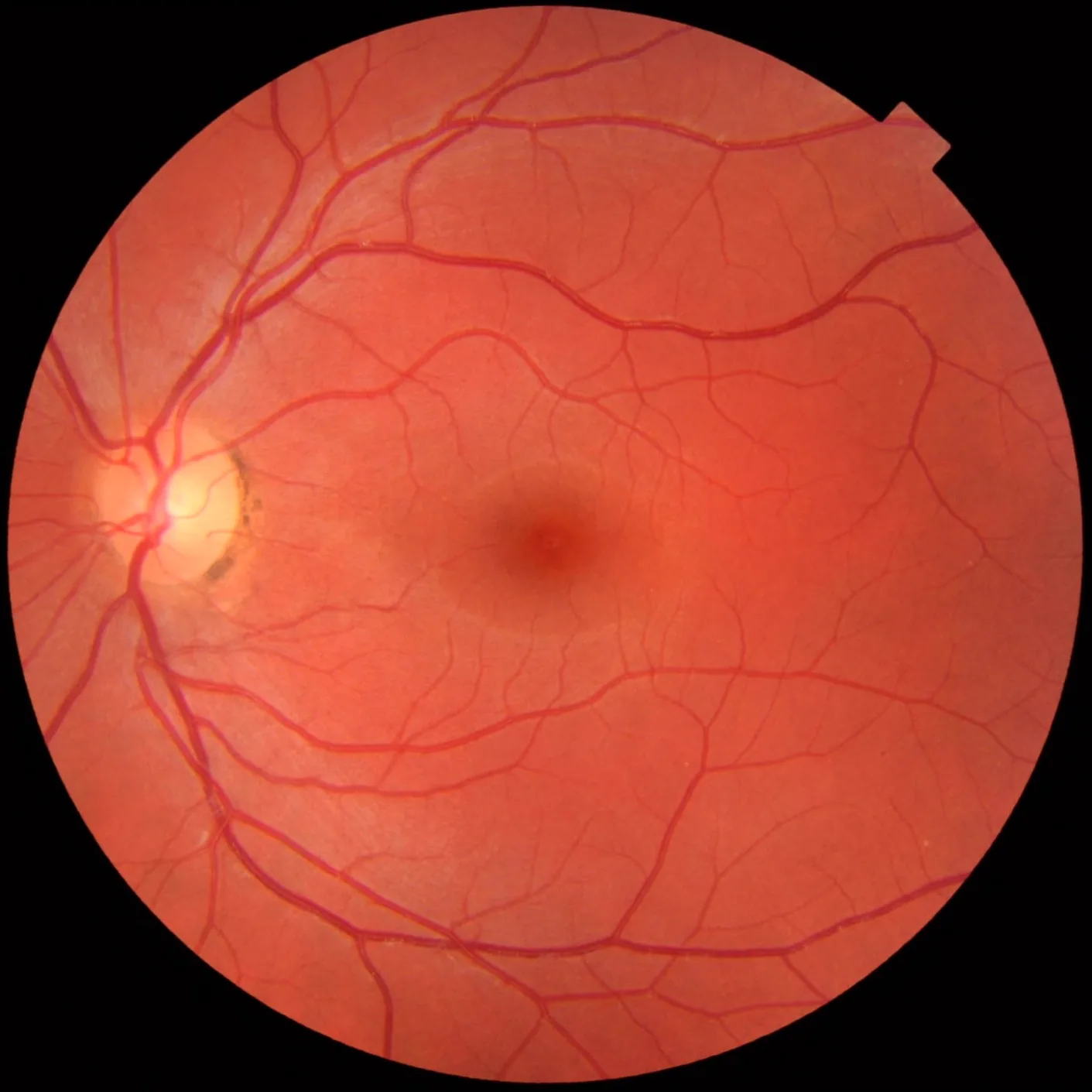
視神経乳頭の評価
Section titled “視神経乳頭の評価”視神経乳頭の観察では以下の指標を用いる。
- C/D(cup/disc)比:0.7以上または左右差 0.2以上で緑内障精査を考慮
- R/D(rim/disc)比:0.1以下で精査対象
- ISNTの法則:正常ではリム幅が I(下方)> S(上方)> N(鼻側)> T(耳側)の順に広い
- 乳頭出血(disc hemorrhage):緑内障の進行マーカー。見落としなく確認する
- NFLD(神経線維層欠損):楔形の暗い領域として観察される
視神経乳頭の正常所見
C/D比:0.3〜0.6(大きな個人差あり)
R/D比:0.1超
リム幅:ISNTの法則に沿って一様に存在
乳頭色調:淡橙色〜橙赤色。境界明瞭
視神経乳頭の要精査所見
C/D比:0.7以上(または左右差 0.2以上)
R/D比:0.1以下
リム幅の局所的菲薄化・欠損:上下極に多い
乳頭出血:緑内障進行のサイン
網膜・黄斑の評価
Section titled “網膜・黄斑の評価”| 疾患 | 眼底所見 | 特記事項 |
|---|---|---|
| 糖尿病網膜症(単純期) | 点状出血・硬性白斑 | 黄斑中心窩に近い硬性白斑は黄斑浮腫リスク |
| 糖尿病網膜症(前増殖期) | 軟性白斑・静脈拡張・IRMA | FA・OCTで精査 |
| 糖尿病網膜症(増殖期) | 新生血管・硝子体出血 | 汎網膜光凝固・抗VEGF適応 |
| AMD(軟性ドルーゼン) | 境界不明瞭な黄色白色病変 | OCTでの精査が必要 |
| AMD(CNV) | 黄斑部出血・灰白色病変 | 緊急にOCT・造影 |
| 高血圧性変化 | 動静脈交叉現象・細動脈狭細化 | 全身管理の評価指標にもなる |
5. 撮影の限界と散瞳判断
Section titled “5. 撮影の限界と散瞳判断”無散瞳撮影の限界
Section titled “無散瞳撮影の限界”- 最周辺部網膜の観察不可:無散瞳撮影では後極部が主な対象。網膜格子状変性・裂孔の観察には散瞳が必要
- 硝子体の観察不可:ぶどう膜炎など硝子体混濁の評価が必要な場合は散瞳下眼底検査が不可欠
- 白内障・小瞳孔での品質低下:水晶体混濁が強い場合や瞳孔が散大しない場合(小瞳孔)は撮影品質が低下する
- 瞳孔径に依存:瞳孔径が十分に広がらない場合(目安:4 mm未満)は鮮明な像が得られない
散瞳薬使用時の注意事項
Section titled “散瞳薬使用時の注意事項”散瞳薬の使用は、前房隅角の状態・車の運転など受診時の社会的条件を踏まえて決定する。散瞳前に以下を確認する。
- 前房隅角:閉塞隅角緑内障やその疑いがある場合は原則禁忌
- フェニレフリンアレルギー:特に初回散瞳時は既往歴の確認が必須
- 車・自転車の運転:散瞳後4〜6時間は運転不可。事前に患者へ説明する
- 散瞳薬の種類:トロピカミド(0.5〜1%)・フェニレフリン(2.5〜5%)の混合点眼が一般的
病状が安定した糖尿病や緑内障の定期検査では、広角眼底カメラとOCTを組み合わせれば無散瞳でも十分なことが多いです。ただし、眼の中の炎症(ぶどう膜炎)や網膜の端(周辺部)の精密観察が必要な場合、あるいは初診時には散瞳下での検査をお勧めします。散瞳後は4〜6時間ほど視界がぼやけますが、一時的なものです。
6. 技術的原理
Section titled “6. 技術的原理”眼底カメラの基本原理
Section titled “眼底カメラの基本原理”無散瞳眼底カメラは同軸照明型(indirect 方式)の眼底カメラである。角膜・水晶体・硝子体を通して網膜を観察する。以下の構成要素から成る。
- 光源:フラッシュランプ(白色・グリーン・ブルー・赤外線)で網膜を照明
- 撮像素子:CCD または CMOS センサーで撮影画像をデジタル取得
- 光学系:対物レンズ・フィールドレンズ・眼底レンズで倒立実像を形成
- 分光フィルター:撮影モードに応じて交換(カラー・グリーン・赤外・FAFなど)
撮影モードと臨床的意義
Section titled “撮影モードと臨床的意義”- カラー撮影:最も一般的。出血・白斑・乳頭の形状を総合評価
- グリーン光(無赤色光)撮影:赤色光を除去し、表層の神経線維層・出血を強調。NFLDの観察に有用
- 赤外光撮影:深層(網膜色素上皮・脈絡膜)の観察に用いる。白内障・硝子体混濁の影響を受けにくい
- 眼底自発蛍光(FAF):短波長青色光(488 nm)励起でリポフスチン蛍光を検出。網膜色素上皮の代謝状態を評価。AMD・網膜色素変性・地図状萎縮の評価に有用
撮影画像の保存と管理
Section titled “撮影画像の保存と管理”デジタル画像として電子カルテに保存し、経時的変化の比較評価に活用する。標準解像度は1,500万画素以上が推奨される。撮影日・眼・撮影方向・カメラ設定を記録する。
7. 最新の研究と今後の展望
Section titled “7. 最新の研究と今後の展望”- AIによる糖尿病網膜症の自動診断:深層学習(ディープラーニング)を用いた眼底画像自動解析により、糖尿病網膜症を高感度・高特異度で検出する研究が進んでいる。多民族集団のデータで開発・検証されたAI診断システムが報告されている1)。さらに、一次医療の場での自律型AI診断システムの臨床試験(pivotal trial)が実施され、実用化に向けた取り組みが加速している4)
- 遠隔眼科(テレオフサルモロジー)への応用:無散瞳眼底カメラで撮影した画像を遠隔地の眼科専門医が読影する「テレオフサルモロジー」が普及しつつある。特に眼科専門医へのアクセスが困難な地域での糖尿病網膜症スクリーニングに貢献する2)。ただし画像品質の担保・システム構築・診療報酬などの課題が残る
- 緑内障AIスクリーニング:カラー眼底写真を用いた緑内障性視神経症の深層学習による自動検出についても研究が進んでいる。1つの研究では専門医に匹敵する性能が報告されている5)
- 英国糖尿病網膜症スクリーニングプログラム:国家規模の無散瞳眼底カメラスクリーニングが2003年から実施され、糖尿病による視力障害の減少に貢献している3)
- FAFの適応拡大:眼底自発蛍光(FAF)の解析精度向上により、AMDの地図状萎縮進行予測・網膜色素変性の経過観察への活用が拡大している
8. 参考文献
Section titled “8. 参考文献”-
Ting DSW, Cheung CY, Lim G, et al. Development and validation of a deep learning system for diabetic retinopathy and related eye diseases using retinal images from multiethnic populations with diabetes. JAMA. 2017;318(22):2211-2223.
-
Sim DA, Keane PA, Tufail A, et al. Automated retinal image analysis for diabetic retinopathy in telemedicine: potential and pitfalls. Ophthalmic Surg Lasers Imaging Retina. 2015;46(6):615-624.
-
Scanlon PH. The English National Screening Programme for diabetic retinopathy 2003-2016. Acta Diabetol. 2017;54(6):515-525.
-
Abràmoff MD, Lavin PT, Birch M, et al. Pivotal trial of an autonomous AI-based diagnostic system for detection of diabetic retinopathy in primary care offices. NPJ Digit Med. 2018;1:39.
-
Li Z, He Y, Keel S, et al. Efficacy of a deep learning system for detecting glaucomatous optic neuropathy based on color fundus photographs. Ophthalmology. 2018;125(8):1199-1206.
-
日本糖尿病眼学会. 糖尿病網膜症診療ガイドライン(第1版). 日眼会誌. 2020;124(12):955-981.
